Назначение кислорода при бронхиальной астме

Определения бронхиальной астмы и ключевые положения, эпидемиология.
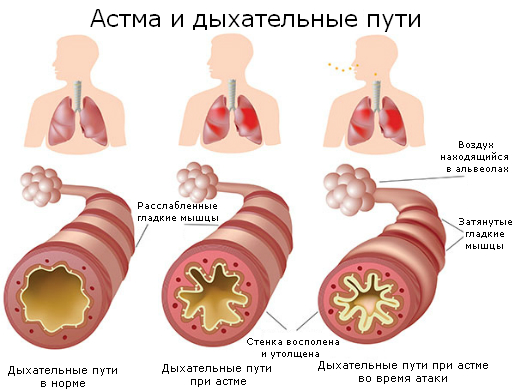
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, в которых принимают участие многие клетки. Хроническое воспаление обусловливает развитие бронхиальной гиперреактивности, которая приводит к повторяющимся эпизодам свистящих хрипов, одышки, чувства заложенности в груди и кашля.
Диагноз бронхиальная астма можно предположить на основании: эпизоды одышки, кашель, свистящие хрипы, ощущение заложенности груди.
Проведение аллергологического исследования (проб) помогает выявить факторы риска провоцирующие приступы у конкретного больного
Бронхиальной астмой страдает 8-10% взрослого населения в мире. В Российской Федерации распространенность бронхиальной астмы составляет 3,8 на 1000 человек взрослого населения.
Причины развития бронхиальной астмы и факторы риска
Большую роль в развитии астмы играет наследственность и ее генетическая обусловленность. Другими словами астмой нельзя заразиться и она не может появиться из ниоткуда. Астма «заложена» в хромосомном наборе пациента и поэтому избавиться от нее полностью невозможно. У многих пациентов можно проследить семейный анамнез астмы, хотя это не на 100% обязательно.
Суть болезни заключается в патологической реакции бронхиального дерева человека на контакт с аллергеном. В частности при попадании в организм человека аллергена запускается повышенная выработка иммуноглобулина Е, который стимулирует образование биологически активных веществ в приводящих к сужению бронхов, отеку их слизистой оболочки и появлению таких симптомов как кашель, одышка, шумное дыхание, свистящие хрипы и т.д. Астма – это «легочная форма аллергии» на различные вещества (аллергены), в качестве которых могут выступать бытовые аллергены (шерсть животных, пыль, плесень), продукты питания (злаки, орехи), сезонные цветения трав и т.д.
Классификация и симптомы бронхиальной астмы по клиническим признакам (до начала лечения).
Степень тяжести бронхиальной астмы (БА) | Проявления |
Степень 1: интермиттирующая БА | Симптомы реже 1 раза в неделю Короткие обострения Ночные симптомы не чаще 2 раз в месяц ОФВ1* или ПСВ** ≥80% от должных величин |
Степень2: легкая персистирующая БА | Симптомы чаще 1 раза в неделю, но реже 1 раза в день Обострения могут влиять на физическую активность и сон Ночные симптомы чаще 2 раз в месяц ОФВ1 или ПСВ ≥80% от должных величин |
Степень 3: персистирующая БА средней тяжести | Ежедневные симптомы Обострения могут влиять на физическую активность и сон Ночные симптомы чаще 1 раза в неделю ОФВ1 или ПСВ 60-80% от должных величин |
Степень 4 : тяжелая персиститирующая БА | Ежедневные симптомы Частые обострения Частые ночные симптомы Ограничение физической активности ОФВ1 или ПСВ < 600% от должных величин |
*ОФВ1- объем форсированного выдоха за 1 секунду, **ПСВ – пиковая скорость выдоха
Диагностика бронхиальной астмы
Несмотря на четкое определение, достаточно яркие симптомы (одышка, свистящие хрипы, кашель) и большие возможности функциональных методов исследования, бронхиальной астмы диагностируют как различные формы бронхита и неадекватно лечат курсами антибиотиков и противокашлевых препаратов. У 3 из 5 больных БА диагноз устанавливается через много лет после дебюта заболевания.
Распространенный тезис о том, что «все, что сопровождается свистящими хрипами, еще не является бронхиальной астмой», необходимо изменить, так как более подходящей точкой зрения является следующая – «все, что сопровождается свистящими хрипами, следует считать астмой до тех пор, пока не будет доказано обратное»
Для диагностики бронхиальной астмы обычно применяют функциональные исследования и аллергологические исследования.
Цель функциональных исследований определить «ответ» бронхиального дерева человека на введение специальных препаратов. Например можно моделировать приступ удушья при бронхиальной астме, путем ингаляции разных доз метахолина. Для проведения этого теста используется специальное оборудование и обученный медперсонал. У здорового человека при ингаляции метахолина –«ответа» бронхиального дерева не будет, и функция внешнего дыхания не изменится.
Противоположным тестом является т.н. тест с бронхолитиком, который показывает обратимость обструкции при ингаляции простейшего бронхорасширяющего препарата Сальбутамола в дозе 400 мкг. Если прирост ОФВ1 (определяется во время спирометрии) более 12% от исходного — результат трактуется как обратимая обструкция, которая весьма характерна для бронхиальной астмы.
Аллергологические пробы используются для определения чувствительности организма к тем или иным аллергенам. Аллергологические исследования обязательны к выполнению и должно проводиться только в специализированных центрах или кабинетах. Основными видами являются скарификационные пробы и исследование «титра аллергенов» в крови больного.

Лечение бронхиальной астмы
Длительный стаж болезни приводит к хроническому дефициту кислорода в организме и формированию вторичных осложнений (энцефалопатия, легочное сердце и т.д.). Чем своевременней будет поставлен диагноз, тем быстрее можно будет начать лечение.
Лечение должно начинаться с ограничения и устранения факторов риска. В жизнь больного астмой должно войти понятие «гипоаллергенный быт». Необходимо избегать контакта с домашними животными (включая птиц и рыб), избавиться от пыльных открытых стеллажей с книгами (предпочтительно закрытые шкафы), избавиться от пуховых подушек и одеял, плесени в доме, цветов, мягких игрушек. Для пациентов имеющих «профессиональную астму» можно посоветовать либо избегать контакта с аллергеном либо сменить род деятельности.
В настоящее время основным методом лечения бронхиальной астмы является лекарственная терапия. Медикаментозные средства при лечении БА могут применяться с целью предотвращения развития симптомов бронхоспазма, контролирующие (противовоспалительные, базисные) препараты и препараты неотложной помощи для устранения развившегося бронхоспазма (симптоматические препараты).
Противовоспалительные препараты призваны контролировать течение заболевания при ежедневном длительном приеме. Симптоматические препараты направлены на быстрое устранение бронхоспазма, приступообразного кашля, свистящих хрипов, чувства стеснения в грудной клетке. Они назначаются «по потребности». К основным средствам для лечения бронхиальной астмы относят ингаляторы содержащие глюкокортикоидные гормоны, антилейкотриеновые препараты и препараты снижающие уровень иммуноглобулина Е. Хорошо себя зарекомендовала аллерген-специфическая иммунотерапия. Однако самым частым методом лечения бронхиальной астмы является – использование ингалятора.
У пациентов с тяжелой астмой, сопровождающееся дыхательной недостаточностью и гипоксией используют кислородную терапию (син. оксигенотреапия, длительная кислородная терапия). Обычно для этих целей применяют кислородный аппарат получивший название — кислородный концентратор, позволяющие устранять симптомы дыхательной недостаточности. Более эффективно использовать длительную кислородную терапию (дышать медицинским кислородом высокой концентрацией не менее 15 часов в сутки, на протяжении месяцев лечения), благодаря которой повышается качество жизни пациентов, а насыщение крови кислородом носит характер плато. Кислородотерапия показана при обострении заболевания, при частых приступах удушья, при нарушении оксигенации крови.
После достижения контроля над бронхиальной астмой необходимо постоянное мониторирование состояния больного с целью минимизации медикаментозной нагрузки, материальных затрат и оптимизации лечения. С этой целью может применяться пикфлоуметрический мониторинг, астма-контрол тест и т.д. Важно убедить и научить пациента самоконтролю и обеспечить врачебное наблюдение за пациентом.
При достижении улучшения состояния и даже достижении контроля важно продолжить терапию в первоначальном объеме до 3 месяцев, а при тяжелом течении заболевания и более и только после этого начинать снижение доз противовоспалительных препаратов до минимальных поддерживающих.
При отсутствии контроля над бронхиальной астмой в ходе мониторирования ее течения может потребоваться увеличение объема терапии.
Какой кислородный концентратор выбрать для кислородной терапии при бронхиальной астме?
Абсолютными лидерами по классу надежности и доверия опытных врачей-специалистов являются кислородные концентраторы, произведенные в Германии.
Основными достоинствами этих аппаратов являются: высокая надежность, стабильность работы, продолжительный срок службы, самый низкий уровень шума, высококачественная система фильтрации, наличие самых последних разработок в системе сигнального оповещения.
• Bitmos OXY 5000 5L
• Bitmos OXY 6000 5L
• Bitmos OXY 6000 6L
• Weinmann OXYMAT 3
• Invacare PerfectO2
Условно, на второе место можно поставить кислородные аппараты, производимые в США. Они мало чем уступают по основным характеристикам немецким аппаратам, но, пожалуй, самый главный их минус – это цена покупки. Хотя нельзя не отметить вес американских приборов, они самые легкие в классе стационарных кислородных концентраторов (вес некоторых моделей аппаратов достигает всего лишь 13,6 кг.).
• Nidek Nuvo Lite
• Nidek Mark 5 Nuvo 8
• DeVilbiss 525
• PHILIPS Respironics EverFlo
• AirSep VisionAire
Из числа бюджетных моделей кислородных концентраторов, рекомендуем обратить внимание на надежные приборы, разработанные и произведенные в Китае торговой марки Армед (Armed).
Главный плюс этих аппаратов – это их низкая цена по сравнению с западными кислородными аппаратами.
• Armed 7F-3L
• Armed 7F-3A
• Armed 7F-5L
• Armed 7F-5L mini
Для ценителей дополнительного комфорта перемещения и желания к максимально мобильному образу жизни, рекомендуем обратить внимание на приобретение самых удобных и компактных портативных кислородных концентраторов.
Пациенты, которые используют эти портативные кислородные концентраторы, имеют полную свободу передвижений. Аппарат можно повесить на плечо, либо перевозить при помощи удобной тележки. Портативные кислородные концентраторы так же используются как автономный источник подачи кислорода пациенту на дому, который нуждается в непрерывной кислородной терапии, но по каким то причинам у него дома возникают перебои с электроэнергией. На западе многие пациенты уже постепенно отказываются от стационарных кислородных концентраторов, предпочтя им данные аппараты:
• AirSep LifeStyle
• AirSep FreeStyle
• DeVilbiss iGo
• Invacare SOLO2
• PHILIPS Respironics EverGo
• Invacare XPO2
——————————————————————————————————
Статью подготовил Гершевич Вадим Михайлович
(врач торакальный хирург, кандидат медицинских наук).
Просто позвоните нам сейчас по телефону бесплатной линии 8 800 100 75 76 и мы с радостью поможем Вам в выборе аппарата, квалифицированно проконсультируем и ответим на все интересующие Вас вопросы.
Источник
Наиболее выражены патологические сдвиги в потреблении кислорода при астме во время приступа удушья, а также нередко в ближайшие часы после него. Астматикам непросто попасть в спортивный зал, для этого им обязательно нужна справка в спортзал.
Известно, что в межприступный период (при отсутствии выраженных осложнений) эти больные считают себя практически здоровыми людьми и выполняют свою обычную работу. Представляют интерес показатели обмена во время приступа.
Проведенное изучение поглощения кислорода непосредственно при астматическом приступе у 10 больных показало, что у 4 больных с тяжелыми приступами поглощение кислорода колебалось от +545 до +170% от должного. У 4 больных с приступами средней тяжести оно составляло +169 и +99%, а у 2 больных с легкими приступами— +102 и +67%. Основной обмен у этих больных вне приступа был значительно ниже, чем во время приступа, и составлял +97 — + 19%.
У некоторых больных во время приступа наступало облегчение состояния во время дыхания в аппарат, по-видимому, вследствие уменьшения гипоксии. На спирограммах, записанных на повышенной скорости (600 мм/мин) во время приступа, отмечались резкое удлинение выдоха, его ступенчатость, иногда «плато» на вдохе и неравномерность отдельных дыхательных циклов по длительности и по амплитуде.
Следует отметить, что несмотря на сужение просвета бронхов во время приступа поглощение кислорода не только не уменьшается, но значительно возрастает. Это находит свое подтверждение в экспериментальных исследованиях, которые показали, что при механическом сужении дыхательных путей поглощение кислорода не уменьшается, и только при крайнем сужении наблюдается уменьшение поглощения и развитие гипоксемии.
Представляется целесообразным рассмотреть возможные причины резкого повышения потребления кислорода во время приступов. Обращает внимание нарушение водно-солевого обмена и, в более общем плане, лежащих в его основе процессов активного транспорта воды и электролитов. По предварительным оценкам для работы этих систем используется треть потребляемого кислорода в базальных условиях.
Клинические данные — одутловатость больных в приступный период, особенно при астматическом состоянии, резкое снижение диуреза и экскреции хлоридов — позволяют предполагать эти нарушения. Так, после приступа обнаружены олигурия, гипохлорурия и гиперацидурия с последующей полиурией и алкалурией. Олигурию в приступный период, коррелирующую с тяжестью приступов, отмечали многие исследователи. При этом установлена значительная потеря калия с мочой, задержка в организме натрия и хлора. Было показано, что характерной чертой во время приступного периода является дегидратация организма. Питуитриновая гидратация таких больных в большинстве случаев давала значительное улучшение.
В период приступов бронхиальной астмы нарушается выделительная функция почек, что проявляется олигурией, никтурией, монотонностью количества и относительной плотности отдельных порций мочи.
Таким образом, хотя данные различных исследователей не во всем совпадают, в целом они указывают на ослабление процессов активного транспорта воды и электролитов при бронхиальной астме.
Не является ли увеличенное потребление кислорода результатом усиленной сердечной деятельности? Известно, что при астматическом приступе изменяется периферическое кровообращение — повышается температура кожи, изменяется капилляроскопическая картина. Однако в количественном отношении эти сдвиги в большинстве случаев невелики. Артериальное давление, как правило, не изменяется. Тахикардия незначительна или отсутствует. По нашим данным, скорость кровотока во время приступа астмы изменяется незначительно. Поэтому если изменения сердечно-сосудистой системы и могут влиять на основной обмен, то они, безусловно, не могут объяснить столь резкого его повышения, какое наблюдается во время приступа астмы.
Возникли вопросы или что-то непонятно? Спросите у редактора статьи —
здесь
.
Причину повышенного поглощения кислорода во время приступа астмы ряд пульмологов усматривает в усиленной работе дыхательных мышц. Действительно, доля поглощаемого кислорода, необходимая для дыхательной работы (в спокойном состоянии около 10%), может при форсированном дыхании увеличиваться в 3 раза. Однако при сравнении этого показателя с величинами поглощения кислорода во время приступа становится ясно, что одним усилением работы дыхательных мышц нельзя полностью объяснить столь резкое поглощение кислорода организмом. Можно ли сравнивать по энергетическим затратам форсированное дыхание здорового человека и астматическую одышку больного? Значительно увеличившаяся работа дыхания при астматическом приступе почти полностью зависит от повышения сопротивления движению воздуха по бронхам. Равным образом, при максимальной произвольной вентиляции у здоровых людей из общей работы дыхания 91,48% расходуется на преодоление сопротивления движению воздуха по бронхам.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Источник
 Как хорошо дышится в сосновом лесу – не раз отмечают этот факт многие из нас. Кажется, что каждая клетка нашего организма наполняется чистейшим кислородом, становится сильнее и здоровее. Да, силу чистого, насыщенного кислородом воздуха переоценить невозможно, особенно ярко это ощущают люди, страдающие заболеваниями легких. Им, как никому другому, известно состояние нехватки воздуха, от которого кружится голова до потери сознания.
Как хорошо дышится в сосновом лесу – не раз отмечают этот факт многие из нас. Кажется, что каждая клетка нашего организма наполняется чистейшим кислородом, становится сильнее и здоровее. Да, силу чистого, насыщенного кислородом воздуха переоценить невозможно, особенно ярко это ощущают люди, страдающие заболеваниями легких. Им, как никому другому, известно состояние нехватки воздуха, от которого кружится голова до потери сознания.
Уже давно кислородотерапией занимаются профессиональные клиники, специальные приборы есть в медучреждениях и даже домах.
Сила кислорода
Если без еды и питья человек может прожить несколько дней, то без кислорода не протянет и нескольких минут. Чтобы организм хорошо работал, каждой его клетке нужен кислород. Ведь все химические и физические процессы зависят именно от него. Когда кровь насыщена кислородом в достаточном количестве, организм быстрее справляется с чужеродными микроорганизмами и очищается от токсинов.
Если воздух, которым дышит человек, содержит 20% кислорода (а это лучшая цифра), значит можно с уверенностью сказать о том, что головная боль, сухость носоглотки, усталость, «упадок сил» в принципе беспокоить человека не должны. В реальности содержание кислорода в атмосфере большого города, в домашних помещениях и офисах находится обычно на уровне 10-15%. Отсюда и возникают хронические заболевания носоглотки, легких и бронхов.
Показания и суть кислородотерапии
 Кислородотерапия показана при бронхите, пневмонии, астматическом состоянии, бронхиальной астме разных форм, бронхиальной обструкции. Общим показанием для всех является профилактика кислородного голодания.
Кислородотерапия показана при бронхите, пневмонии, астматическом состоянии, бронхиальной астме разных форм, бронхиальной обструкции. Общим показанием для всех является профилактика кислородного голодания.
Суть метода заключается в обогащении клеток органов дыхания, крови и тканей всего организма активным кислородом. Осуществляется этот процесс посредствам специальных трубочек, введенных в носовые ходы и кислородных концентраторов. Возможно применение кислородных ингаляций, которые требуют специальной маски и источника сжатого кислорода в баллоне. Кислородные ингаляции показаны также при туберкулезе и высокой интоксикации организма.
После нескольких процедур кислородотерапии проходит одышка, уменьшаются хрипы, прекращается изнуряющий кашель, снимается отек слизистой оболочки бронхов, легче отходит мокрота, устраняется чувство сдавленности в области грудной клетки. Если больной страдает бронхиальной астмой, то кислородные ингаляции избавят его от приступов удушья. Несомненным плюсом кислородотерапии является и ее борьба с аллергическими формами бронхита, что особенно важно для лечения детей с обструктивным аллергическим бронхитом.
Кислородотерапия может осуществляться не только с помощью специальных приборов и аппаратов, но и посредствам кислородных смесей и коктейлей. Это приятные на вкус напитки, богатые кислородом. Их можно готовить даже дома, а специальные сухие смеси и баллончики с кислородом и насадкой можно приобрести в аптеке или специальных магазинах. Такие коктейли можно готовить на основе молока, фиточая и др.
Кислородотерапия не ограничивается вышеописанными методами и показаниями. Широко применяются в больницах и санаториях барокамеры и кислородные ванны, которые призваны бороться за здоровье сосудов, сердца и легких, устранять усталость и помогать организму восстановиться после операции, стресса и иных ситуаций.
Сеансы кислородотерапии желательно делать хотя бы 1-2 раза в неделю для профилактики застойных явлений в легких и поддержания энергетики всего организма. Ученые утверждают, что профилактика кислородом продлевает жизнь на 10-15 лет.
Источник

