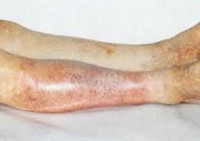
Национальные рекомендации атеросклероз нижних конечностей
Атеросклероз артерий нижних конечностей — это тяжелое дегенеративное заболевание, поражающее преимущественно людей пожилого возраста. Атеросклеротический процесс может развиваться при наследственных дислипидемиях, а также на фоне злоупотребления курением или жирной пищей. Клинические рекомендации в качестве «золотого стандарта» позиционируют хирургическое лечение. Оно заключается в эндартерэктомии с последующей реабилитацией.
Но недуг можно лечить консервативно. Для этого применяется ряд медикаментозных препаратов, физиотерапия, коррекция диетологических привычек и образа жизни.
Причины патологического состояния
Атеросклероз нижних конечностей возникает вследствие таких предпосылок:
- Генетические поломки. Предрасположенность к повышенному холестерину закладывается еще внутриутробно.
- Постоянные стрессы. Они влияют на биохимические процессы, протекающие в клетках и тканях.
- Женский пол. Вследствие гормональных особенностей женщины более подвержены бляшкам в сосудах нижних конечностей. Особенно ярко это проявляется в период беременности и менопаузы.
- Лишний вес. Ожирение приводит к повышению в крови уровня липопротеидов низкой и очень низкой плотности.
- Излишки питания. Когда человек употребляет много жирной, жареной и сладкой еды, это также негативно сказывается на сосудистом русле.
- Гормональный дисбаланс. Он проявляется при многих эндокринологических патологиях, среди которых главенствующая роль принадлежит сахарному диабету.
- Курение. Курильщики рискуют стать жертвой ампутации.
- Гиподинамия или малоподвижный образ жизни.
Вернуться к оглавлению
Симптомы болезни
 При патологии сосудов ног проявляются такие симптомы, как боль во время движения и хромота.
При патологии сосудов ног проявляются такие симптомы, как боль во время движения и хромота.
При атеросклерозе сосудов нижних конечностей у пациентов развивается такая клиническая симптоматика:
- Болезненные ощущения в ногах. Они появляются как во время движения, так и в покое.
- Синдром «витрины». Суть его заключается в том, что пациент вынужден время от времени останавливаться и отдыхать, будто разглядывая полки магазина.
- Перемежающаяся хромота. Это очень характерный симптом, при котором недостаточное кровоснабжение мышц нижних конечностей способствует их неравномерному сокращению.
- Онемение кожи на стопах. Оно часто сопровождается иллюзией ползания мурашек и другими парестезиями.
- Феномен «расхаживания». Порой пациенту необходимо сделать несколько шагов, чтобы боль прошла. Это нужно для возобновления кровотока в дистальных участках ног.
- Отвердение сосудов. Их можно пропальпировать сквозь кожу. Под пальцами ощущается нечто наподобие проволоки, по которой проходит пульсовая волна.
- Изъязвление кожных покровов. Язвы возникают вследствие нарушения трофической функции крови.
- Посинение и похолодание нижних конечностей. Эти симптомы возникают вследствие дисциркуляторных изменений.
Вернуться к оглавлению
Клинические рекомендации
Национальные протоколы рекомендуют пациентам с установленным диагнозом атеросклеротических изменений стенок артерий и вен нижних конечностей пройти курс медикаментозного лечения и физиотерапевтической коррекции. На поздних стадиях показано хирургическое вмешательство. Клинические рекомендации при атеросклерозе включают следующие пункты:
 Терапия атеросклероза начинается с нормализации питания, исключая из рациона жиры и сахар.
Терапия атеросклероза начинается с нормализации питания, исключая из рациона жиры и сахар.
- Оптимизация диеты. В первую очередь — это снижение употребления жира, сахара и соли.
- Коррекция образа жизни. Она включает избегание гиподинамии и умеренную физическую активность.
- Прием статинов. Эти препараты снижают уровень холестерина и других атерогенных веществ в крови.
- Физиотерапевтические процедуры.
Вернуться к оглавлению
Клинические рекомендации в диете
Атеросклеротические изменения сплетений ног являются последствием нарушения баланса между поглощаемой животной пищей и ее утилизацией в организме человека. Клинические рекомендации по лечению атеросклероза обязательно включают коррекцию диетологических привычек. Больной обязан сократить употребление животного жира минимум на 10%. Также пациенту рекомендуется ограничить продукты, содержащие насыщенные жирные кислоты. К таковым относятся масло, сливки, яичный желток и мясо.
Необходимо увеличить содержание в рационе полиненасыщенных веществ. Они содержатся в растительных маслах, рыбе и морепродуктах. Также нужно включить в меню большое количество клетчатки, которой богаты овощи, фрукты и злаковые.
Вернуться к оглавлению
Препараты при атеросклеротическом поражении
 Медикаментозное лечение заболевания сосудов включает в себя прием статинов, среди которых препарат Аторвастатин.
Медикаментозное лечение заболевания сосудов включает в себя прием статинов, среди которых препарат Аторвастатин.
Облитерирующий атеросклероз лечится препаратами, снижающими уровень холестерина, триглицеридов, липопротеидов низкой и очень низкой плотности в крови. К таковым относятся ингибиторы гидрокси-метил-глютарил-коэнзим-А-редуктазы, а также эссенциальные фосфолипиды. Но «золотым стандартом» медикаментозного лечения является прием статинов. Среди них лидерами фармацевтического рынка считают «Аторвастатин», «Розувастатин» и «Симвастатин». Но побочные действия этих лекарств изучены еще недостаточно и требуют дополнительных исследований.
Вернуться к оглавлению
Коррекция привычек
Лечение атеросклероза будет неэффективным, если пациент продолжает вести прежний образ жизни. Поэтому семейный доктор обязан предоставить человеку ряд клинических рекомендаций по его коррекции. Больному следует наладить свой режим дня, чередуя периоды труда и отдыха. Ему также необходимо выполнять регулярные, но умеренные физические упражнения. Клинические рекомендации также содержат требование о радикальном отказе от вредных привычек. Курение является одним из ведущих предикторов развития патологии сосудистых сплетений нижних конечностей.
Вернуться к оглавлению
Другие клинические рекомендации
К основному лечению облитерирующего атеросклероза часто присоединяют физиотерапевтические процедуры. Они заключаются во всевозможных видах массажа. Особую эффективность доказал гидромассаж. Также пациенту прописывают озокеритовые ванны, лечебные грязи и ультразвук. Все эти меры в комплексе с коррекцией образа жизни и приемом медикаментов позволят избежать радикального хирургического вмешательства.
Источник
N
Критерии качества
Уровень достоверности доказательств
Уровень убедительности рекомендаций
Этап постановки диагноза
1.
Проводена инструментальная ультразвуковая и рентгенконтрастная визуализирующая диагностика для верификации анатомии поражения артерий конечностей и выбора тактики лечения
B
I
2.
Проводена инструментальная ультразвуковая и рентгенконтрастная диагностика с визуализацией артерий нижних конечностей на всех уровнях — брюшная аорта, подвздошные, бедренные, подколенные и тибиальные артерии
B
I
3.
Проводено измерение индекса лодыжечного давления, лодыжечно-плечевого индекса и посегментарное исследование индекса артериального давления для определения степени нарушения кровообращения и ишемии нижних конечностей
B
I
4.
Проводено определение показателей транскутанного напряжения кислорода для подтверждения критической ишемии нижних конечностей, в случаях получения необъективных данных при измерении индекса лодыжечного давления (например, при сахарном диабете, выраженном кальцинозе артерий и т.п. состояниях)
С
IIA
5.
Проводено определение показателей азотистого обмена (мочевины, креатинина и его клиренса, скорости клубочковой фильтрации) перед проведением рентгенконтрастных исследований у пациентов с почечной дисфункцией различного генеза
B
I
Этап консервативного и хирургического лечения
6.
Проведена терапия с использованием n-ацетилцистеина
B
IIA
7.
Проведено интраоперационно контрольные ультразвуковое дуплексное сканирование или ангиография при отсутствии убедительных данных о восстановлении адекватного кровообращения в артериях конечностей
B
I
8.
Проводена терапия с использованием групп липидоснижающих препаратов
B
I
9.
Проводена терапия с использованием группы вазоактивных препаратов таких как цилостазол 50-100мг х 2 раза в сутки (пока не зарегистрирован в РФ) или пентоксифиллин 400мг х 3 раза в сутки
A
I
10.
Проводена терапия с использованием группы антикоагулянтных и дезагрегантных препаратов
A
I
11.
Выполено аортобедренное шунтирование при наличии симптомов перемежающейся хромоты и гемодинамически значимого поражения подвздошных артерий
B
I
12.
Выполнена шунтирующая операция или ангипластика с целью купирования критической ишемии конечности
С
I
13.
Выполнена первичная реваскуляризация (шунтирование или стентирование) аорто-подвздошного сегмента при сочетанном поражении артерий аорто-подвздошного и бедренно-дистальных сегментов
B
I
14.
Выполнена первичная ампутация при необратимых проявлениях ишемии и поражении дистальных сегментов артериального русла
С
I
15.
Выполнена реваскуляризация при симптомах перемежающейся хромоты и значительными нарушениями профессиональной и повседневной активности
B
I
16.
Выполнена одномоментная хирургическая и/или эндоваскулярная коррекция путей притока и оттока при критической ишемии нижних конечностей и комбинированном поражении путей притока и оттока
С
I
Этап послеоперационного контроля
17.
Проводен ультразвуковой контроль места пункции после ангиографии на 1-3 сутки в раннем периоде и через 2 недели в отдаленном периоде наблюдения
С
I
18.
Проводена оценка биохимических показателей через 4-5 дней после рентгенконтрастного визуализирующего исследования
С
I
Источник
N
Критерии качества
Уровень достоверности доказательств
Уровень убедительности рекомендаций
Этап постановки диагноза
1.
Выполнена инструментальная ультразвуковая и рентгенконтрастная визуализирующая диагностика для верификации анатомии поражения артерий конечностей и выбора тактики лечения
B
I
2.
Выполнена инструментальная ультразвуковая и рентгенконтрастная диагностика с визуализацией артерий нижних конечностей на всех уровнях — брюшная аорта, подвздошные, бедренные, подколенные и тибиальные артерии
B
I
3.
Выполнена измерение индекса лодыжечного давления, лодыжечно-плечевого индекса и посегментарное исследование индекса артериального давления для определения степени нарушения кровообращения и ишемии нижних конечностей
B
I
4.
Выполнено определение показателей транскутанного напряжения кислорода для подтверждения критической ишемии нижних конечностей, в случаях получения необъективных данных при измерении индекса лодыжечного давления (например, при сахарном диабете, выраженном кальцинозе артерий и т.п. состояниях)
С
IIA
5.
Выполнено определение показателей азотистого обмена (мочевины, креатинина и его клиренса, скорости клубочковой фильтрации) перед проведением рентгенконтрастных исследований у пациентов с почечной дисфункцией различного генеза
B
I
Этап консервативного и хирургического лечения
6.
Выполнены интраоперационно контрольные ультразвуковое дуплексное сканирование или ангиография при отсутствии убедительных данных о восстановлении адекватного кровообращения в артериях конечностей
B
I
7.
Проведено лечение с использованием групп липидоснижающих препаратов
B
I
8.
Проводено лечение с использованием группы вазоактивных препаратов таких как цилостазол 50-100 мг х 2 раза в сутки (пока не зарегистрирован в РФ) или пентоксифиллин 400 мг х 3 раза в сутки
A
I
9.
Проводено лечение с использованием группы антикоагулянтных и дезагрегантных препаратов
A
I
10.
Выполено аортобедренное шунтирование при наличии симптомов перемежающейся хромоты и гемодинамически значимого поражения подвздошных артерий
B
I
11.
Выполнена шунтирующая операция или ангипластика с целью купирования критической ишемии конечности
С
I
12.
Выполнена первичная реваскуляризация (шунтирование или стентирование) аорто-подвздошного сегмента при сочетанном поражении артерий аорто-подвздошного и бедренно-дистальных сегментов
B
I
13.
Выполнена первичная ампутация при необратимых проявлениях ишемии и поражении дистальных сегментов артериального русла
С
I
14.
Выполнена реваскуляризация при симптомах перемежающейся хромоты и значительными нарушениями профессиональной и повседневной активности
B
I
15.
Выполнена одномоментная хирургическая и/или эндоваскулярная коррекция путей притока и оттока при критической ишемии нижних конечностей и комбинированном поражении путей притока и оттока
С
I
Этап послеоперационного контроля
16.
Проведен ультразвуковой контроль места пункции после ангиографии на 1-3 сутки в раннем периоде и через 2 недели в отдаленном периоде наблюдения
С
I
17.
Проводена оценка биохимических показателей через 4-5 дней после рентгенконтрастного визуализирующего исследования
С
I
Источник
измерение АД на обеих руках с целью выявления асстерина на 10 мг/дл риск развития ЗАНК повышается симетрии, а так же аускультация подключичных артеприблизительно на 5–10%. В эпидемиологических ис-
рий с целью выявления шума;
следованиях было отмечено более значительное повы-
пальпация пульса и аускультация сонных артерий
шение уровня общего холестерина у больных с ПХ, чем
с целью выявления шума;
у лиц без ЗАНК. Уровень ЛПНП был выше у больных
аускультация области проекции аорты и отхождения
с ЗАНК и ниже – без патологии периферических ар-
почечных артерий и чревного ствола;
терий в одинаковых по возрасту группах. Взаимосвязь
пальпация живота с целью оценки пульсации аорты
между гипертриглицеридемией и ЗАНК остается до
и ее диаметра;
конца не выясненной.
пальпация пульса в области плечевых, лучевых, лок-
Артериальная гипертония коррелирует с ЗАНК, хотя
тевых, бедренных, подколенных, большеберцовых
взаимосвязь слабее, чем с цереброваскулярной и коро-
артерий и артерий стопы. Проведение Allen’s теста
нарной патологией. В одних исследованиях АГ повы-
в случае, если необходимо дать оценку перфузии рук;
шает риск ЗАНК, в других нет. По данным Фрамингем-
аускультация обоих бедренных артерий для выявле-
ского исследования, АГ повышает риск развития ПХ
ния шумов;
в 2,5 и 4 раза у мужчин и женщин, соответственно, при
оценка пульса должна быть выполнена с помощью
этом риск был пропорционален тяжести артериальной
следующих критериев: 0 – отсутствует; 1 – снижен;
гипертонии.
2 – нормальный; 3 – пограничный;
Повышенный уровень гомоцистеина в крови увели-
для осмотра стоп пациент должен снять обувь и носки.
чивает риск ЗАНК в 2–3 раза. По данным исследования
При осмотре стоп обратить внимание на температуру
в Евросоюзе, концентрация гомоцистеина натощак
и целостность кожных покровов стопы, наличие по-
более 12,1 мкмоль/л связана с повышением в 2 раза
вреждений, изъязвлений;
риска развития атеросклероза, включая ЗАНК, ИБС,
дополнительные симптомы на которые следует об-
ОНМК, независимо от других ФР. В мета-анализе при
ратить внимание: отсутствие (выпадение) волос, тро-
изучении роли гомоцистеина в развитии атеросклероза
фические изменения кожи, гипертрофия ногтей.
выявлено, что коэффициент корреляции между ИБС
и ОНМК составил 1,5 на каждые 5 мкмоль/л повы-
2. ЗАБОЛЕВАНИЯ АРТЕРИЙ
шения гомоцистеина. Подобная взаимосвязь имеется
НИЖНИХ КОНЕЧНОСТЕЙ
и с ЗАНК. Приблизительно 30–40% больных с ЗАНК
2.1. Этиология, факторы риска
имеют повышенный уровень гомоцистеина. Считается,
что гипергомоцистеинемия повышает риск прогресси-
рования ЗАНК, однако, этиологическая роль гомоци-
Основной причиной ЗАНК является атероскле-
стеина остается неизвестной, поскольку не сообщалось
роз. Вместе с тем, целый ряд других нозологий, соот-
об исследованиях по изучению снижения уровня гомо-
ветствующих постепенной закупорке артерий сосудов
цистеина при ЗАНК.
(раздел 1. 3) могут вызывать синдром хронической
Повышенный уровень СРБ – сывороточный маркер
ишемии конечности. Среди основных факторов риска
системного воспаления – связан с ЗАНК. В исследова-
необходимо отметить следующие.
нии Physicians’ Health Study выявлено, что уровень СРБ
Пол. Распространенность ЗАНК, симптоматиче-
был выше у индивидуумов, у которых в последующем
ских или бессимптомных, среди мужчин немного выше,
развились ЗАНК и гораздо выше у больных, опериро-
чем среди женщин, особенно в молодых возрастных
ванных по поводу ЗАНК.
группах. У больных с ПХ соотношение числа мужчин
Повышенная вязкость крови и гиперкоагуляционные
и женщин колеблется от 1:1 до 2:1. На тяжелых стадиях
состояния. Имеются сообщения о повышенном уровне
заболевания, таких как хроническая критическая ише-
гематокрита и повышенной вязкости крови у больных
мия конечности, это соотношение в некоторых иссле-
с ЗАНК, что, возможно, является следствием курения.
дованиях достигает 3:1 и более. В других исследованиях,
В нескольких исследованиях у больных с ЗАНК на-
однако же, наблюдалось более равномерное распределе-
блюдался повышенный уровень фибриногена в плазме
ние ЗАНК между полами и даже преобладание женщин
крови, который является также фактором риска разви-
среди больных с ЗАНК.
тия тромбоза. Было продемонстрировано, что и повы-
Возраст. Как явствует из предшествующего обсуж-
шенная вязкость крови, и гиперкоагуляция являются
дения эпидемиологии, с возрастом как заболеваемость,
маркерами или факторами риска неблагоприятного
так и распространенность ЗАНК резко повышаются
прогноза.
(Рис. А1).
Хроническая почечная недостаточность. Существует
Курение – один из основных факторов риска ЗАНК.
связь почечной недостаточности с ЗАНК, и некоторые
Оно способствует развитию ЗАНК в 2–3 раза чаще, чем
недавно полученные данные позволяют предположить,
коронарной патологии. В больших эпидемиологических
чтоэтасвязь–причинная.ВисследованииHERS(«Серд-
исследованиях было выявлено, что курение повышает
це и заместительная терапия эстрогеном/прогестином)
риск развития ЗАНК в 2–6 раз, ПХ в 3–10 раз.
почечная недостаточность была независимо связана
Сахарный диабет повышает риск развития ЗАНК
с будущим развитием ЗАНК у женщин в постклимакте-
в 2–4 раза и имеется у 12–20% пациентов с патологией
рическом периоде.
Российский согласительный документ
9
Источник