Может ли от рефлюкса быть анемия
Местные воспалительные процессы, неизбежные при ГЭРБ, вызывают перерождение тканей и сосудов, питающих пищеводные стенки, их разрыв или разъедание. Кровотечения из-за повреждения сосудов не только ведут к нарушению обменных процессов ввиду дефицита крови, но зачастую несут прямую угрозу жизни.
ГЭРБ как причина кровопотери
Возникновение гастроэзофагеальной рефлюксной болезни (ГЭРБ) связано с регулярным закислением пищеводной полости, в условиях нормы имеющей нейтральную реакцию. Неполное смыкание особого клапана, нижнего пищеводного сфинктера (НПС), между пищеводом и желудком делает возможным контакт содержимого желудка, пропитанного кислым соком, со слизистой оболочкой пищевода. Она не имеет никакой физиологической защиты от кислоты, кроме тончайшего слоя слизи, облегчающего продвижение пищи в желудок.

Осложнениями ГЭРБ, несущими прямую угрозу жизни человека, являются:
- стриктуры (патологические сужения) пищевода, затрудняющие перемещение пищевой массы вплоть до полной его блокировки;
- пищевод Барретта, являющийся предвестником онкологического заболевания;
- язвенные поражения слизистых оболочек пищевода, грозящие кровотечениями и разрывами пищеводных стенок.
Язвы представляют собой глубокие дефекты слизистых оболочек, степень, характер и расположение которых зависит от концентрации кислоты желудочного сока и длительности ее контакта с пищеводной слизистой. Поначалу язва может носить поверхностный характер. В таком случае кровь изливается в желудок, желудочное содержимое приобретает вид, схожий с кофейной гущей, а каловые массы — характерный черный цвет.
Постоянное раздражение поверхности пищеводной стенки в отсутствие адекватного лечения чревато серьезными осложнениями вплоть до инвалидизации человека или летального исхода. Углубление язвы неизбежно приводит к прободению (прорыву) стенки пищевода и обильному внутрибрюшинному кровоизлиянию и (или) перитониту.
К разъеданию пищеводной стенки и питающих ее сосудов приводит не только воспалительный процесс, но и прорастание опухолевыми образованиями.
Причиной обильных кровотечений становятся не только осложнения ГЭРБ в виде язвенных поражений. После заживления язвы пищеводная стенка кардинально меняет свою структуру: она теряет эластичность, а поврежденные кровеносные сосуды замещаются грубой рубцовой тканью. Таким образом затрудняется плавное продвижение пищи, удаление ее остатков и инородных предметов, случайно оказавшихся в пищеводе.
Нарушения эластичности ткани отдельных участков приводят к тому, что в их пределах пища продвигается с большими мышечными усилиями, на участках рубцовой ткани образуются разрывы и трещины, часто становящиеся причиной кровотечений разной интенсивности. Сужение пищевода может привести к полной невозможности принимать пищу и потребовать срочного оперативного вмешательства.
Дыхательная функция крови
Эритроциты (красные кровяные тельца) — важнейшая фракция крови, обладающая специфической способностью переносить гемоглобин. Этот сложным белок, содержащий железо, способен обратимо присоединять кислород, то есть гемоглобин — главный «кислородный переносчик» организма. Таким образом, объем поступающего в ткани кислорода напрямую зависит от количества и качества эритроцитов в составе крови. Такая способность крови называется ее дыхательной функцией, а железо выступает в качестве главного «строительного материала» для синтеза гемоглобина и придает крови красный цвет.

Постгеморрагическая анемия — особое состояние организма, вызванное снижением количества эритроцитов и гемоглобина в результате ощутимого снижения объема циркулирующей крови. Доля постгеморрагической анемии среди всех случаев осложнений ГЭРБ занимает примерно 7%.
Симптомы, сопровождающие развитие и течение любого вида анемии, связаны со снижением уровня гемоглобина. Вследствие этого понижается дыхательная функция крови и возникает дефицит кислорода (кислородное голодание).
Причины анемии
Этиология анемии очень сложна и зависит от колебаний объема циркулирующей крови и ее состава, состояния сосудистых стенок, лимфатической системы организма, ряда неврологических причин, застойных и воспалительных явлений сосудов.
В упрощенном варианте причинами кислородного голодания тканей является:
- убыль эритроцитов на фоне снижения объемов крови (в случае кровопотери);
- снижение кроветворной функции костного мозга (под действием токсинов, бактерий, в результате остеосклероза);
- сочетание этих двух факторов.
Хронические потери крови и развившаяся анемия вызывают значительные нарушения в работе органов кроветворения (селезенки, печени, лимфатической системы, костного мозга), истощают восстановительные способности организма и снижают иммунитет.
Понятие геморрагической анемии
Кровотечения (геморрагии) — выход крови из сосудов в окружающую их среду — в зависимости от того, изливается кровь вовне или внутрь органа, делятся на наружные и внутренние. В применении к ГЭРБ это деление достаточно условно, и обе его разновидности несут серьезные риски для пациента.
Постгеморрагические анемии делят на острые формы (вызванные однократным тяжелым кровотечением) и формы хронические (вызванные многократными, пусть и незначительными кровотечениями). Потеря 50% крови при остром кровотечении приводит к неизбежному летальному исходу.
Развитие постгеморрагической анемии как последствия кровотечения сильно зависит от количества и локализации излившейся крови и скорости кровопотери.
Признаки острой анемии
Развитие острой постгеморрагической анемии обусловлено значительной кровопотерей в течение небольшого промежутка времени, их симптомы практически совпадают, появляются довольно быстро и стремительно развиваются.
Резкое падение объема крови и уровня гемоглобина вызывают:
- снижение кровяного давления;
- понижение температуры тела;
- резкую бледность кожных покровов;
- симптомы острой анемии мозга (нарушения и спутанность сознания вплоть до полной его утраты);
- резкий упадок деятельности сердца;
- холодный проливной пот.
Лавинообразное нарастание симптомов острой кровопотери ставит сохранение человеческой жизни в прямую зависимость от срочности оказания помощи. Оказание адекватной помощи и лечение (проведение противошоковой терапии, переливания крови) возможны исключительно в условиях стационара.
Симптомы хронической анемии
Несмотря на то, что повреждение мелких сосудов в начальной стадии заболевания может не иметь заметных последствий, симптомами незначительных кровотечений являются:
- каловые массы черного цвета;
- немотивированная слабость (иногда — потеря веса);
- металлический привкус во рту;
- появление крови при откашливании, отрыжке или рвоте;
- сухость кожи, ломкость ногтей;
- учащение сердечного ритма (проявление компенсаторной функции: за счет более интенсивной прокачки крови организм «пытается» восполнить дефицит кислорода);
- отеки глаз и темные круги под глазами;
- головные боли;
- снижение аппетита, тошнота или извращение вкуса ряда продуктов.
Перечисленные симптомы могут носить невыраженный характер, но в подавляющем большинстве случаев разрушение слизистой и подслизистой оболочек пищевода сопровождается болями за грудиной разной интенсивности, особенно при глотании, которые должны стать поводом для немедленного обследования пищевода.
Обратите внимание! В редких случаях язвенная болезнь протекает безболезненно (так называемые «немые» язвы, резко повышающие риск внезапного разрыва пищевода), но никогда — бессимптомно.
Рельефность выражения перечисленных явлений напрямую зависит от скорости потери крови. Небольшие, регулярно повторяющиеся кровотечения приводят к медленному развитию анемии. В ряде случаев кровотечение, вызванное разрывом мелких сосудов, останавливается самопроизвольно. Это явление вызвано рефлекторным спазмом сосудов в результате раздражения, исходящего из места повреждения. К тому же излившаяся кровь сворачивается, соприкасаясь с поврежденной стенкой сосуда и тканями, расположенными в непосредственной близости. Образовавшийся кровяной сгусток (сверток) закупоривает сосуд, подобно пробке, и прекращает кровотечение.
Обратите внимание! Постгеморрагическая анемия, возникшая как осложнение давно зарубцевавшейся язвы и принявшая скрытую хроническую форму, имеет опасные отложенные последствия и также требует длительного интенсивного лечения.
Стадии постгеморрагической анемии
Начальная стадия анемии вызывает резкие изменения тонуса сосудов, поэтому она называется рефлекторно-сосудистой. Для сокращения потерь крови происходит рефлекторный спазм всех сосудов, кроме коронарных (сердечных) и крупных сосудов, питающих мозг.

Затем (через несколько часов) начинается наращивание объема крови (гидремическая стадия). Это автоматически приводит к падению концентрации эритроцитов и уровня гемоглобина. Такой механизм работает в течение нескольких дней. Организм рефлекторно «включает» компенсаторные способности, позволяющие нарастить объем крови за счет тканевой жидкости и обеспечить нормальное созревание эритроцитов за счет особого вещества, образующегося в стенках желудка при непосредственном участии желудочного сока (так называемый внутренний антианемический фактор или фактор Кесля).
Обильные резкие кровопотери делают такую компенсацию невозможной.
Необходимость нормализации состава крови стимулирует включение костного мозга (костномозговая стадия) и образования специфических клеток крови, так называемых молодых форм.
Диагностические подходы
Диагностические мероприятия непременно включают подробный опрос и осмотр пациента, разносторонние анализы состава крови и визуальный осмотр слизистых на предмет наличия эрозивных и язвенных поражений в ходе фиброгастродуоденального обследования.
Диагностические и лечебные подходы к лечению заболевания таковы:
- локализация кровотечения, выявление его причин и последствий;
- определение типа анемии;
- устранение причин и последствий кровопотери;
- восстановительная терапия.
Степень выраженности постгеморрагической анемии отражает количество гемоглобина в граммах в единице объема крови (традиционно это 1 л):
- легкая степень — 90-120 единиц;
- средняя степень — 70-90 единиц;
- тяжелая степень — 70 единиц и менее.
Течение анемии любой разновидности сопровождается не только снижением количества эритроцитов и падением гемоглобина. В крови обнаруживаются патологические, нетипичные для нормальной крови формы эритроцитов. На этом принципе основана диагностика вида и стадии заболевания.
Качественные изменения эритроцитов очень разнообразны и упрощенно представляют собой:
- изменения размеров эритроцитов и составляющих их (форменных) элементов;
- изменения их структуры;
- изменения количества содержащегося в них гемоглобина.
Определение состава крови в ходе ее биохимического анализа и степени этих изменений позволяет поставить диагноз (определить тип анемии) и сделать однозначный вывод об эффективности лечения.
Лечебные подходы
Лечебная схема зависит от стадии и характера постгеморрагической анемии, реакции органов кроветворения и характера восстановительных процессов, происходящих в организме. Терапия включает назначение препаратов, купирующих причины кровопотери, железосодержащие препараты, специальные витаминные комплексы и диету с преобладанием продуктов, содержащих железо.
Внимание! Употребление ряда продуктов может затруднить усваивание железа (молоко, сыры, свежий хлеб, дубильные вещества, содержащиеся в чае), а может его ускорить. Свой рацион следует формировать грамотно. Усвоению железа также препятствует прием ряда антацидных препаратов.
В периоды лечения заболевания, особенно на фоне обострения ГЭРБ, следует исключить чрезмерные физические нагрузки, способные спровоцировать кровотечение, избегать стрессов и эмоционального перенапряжения, крайне избирательно формировать ежедневный рацион, неукоснительно соблюдать схемы приема лечебных препаратов.
Важно! Наличие язвы в анамнезе требует категорического отказа от приема ряда гормональных и нестероидных противовоспалительных лекарственных средств.
Развитие постгеморрагической анемии — косвенный признак опасной внутренней кровопотери. Заболевание крайне осложняет течение ГЭРБ. Внимательное отношение к появлению новых болезненных проявлений и непривычных симптомов позволит избежать длительного дорогостоящего лечения и сохранить здоровье на долгие годы.
Оценить запись
Загрузка…
Поделиться с друзьями:
Источник
Рефлюкс-эзофагит – это воспаление внутренней оболочки пищевода. Формируется из-за вброса из желудка рН. Она мгновенно начинает разъедать слизистую, оберегающую пищевод от агрессивной среды. При отсутствии такой защиты человек начинает ощущать боли. Возникают эрозии, язвы, осложнения.
Причины болезни
Наиболее частые причины возникновения рефлюкс – эзофагита – это неправильное питание, длительное употребление алкоголя и очень острая еда. При ненадлежащем лечении или его отсутствии на стенках пищевода образовываются рубцы. А также рефлюкс может возникать на фоне ослабления мышц, когда клапан начинает пропускать желудочный сок.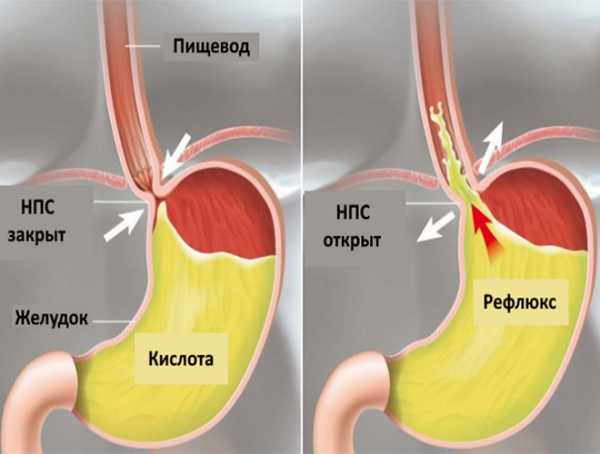
Самыми распространенными причинами эзофагита являются:
- высокое давление и распирание в брюшине;
- неправильный режим питания;
- острые, копченые и жирные блюда;
- стрессы;
- химические факторы;
- ожирение;
- язвы;
- период вынашивания ребенка;
- чрезмерное употребление спиртного;
- курение.
Любой из перечисленных факторов способен привести к обострению и возврату заболевания. Для этого достаточно даже простого наклона вперед.
Виды эзофагита
Классификация эзофагита делится на 2-е основных формы – острую и хроническую. Они в свою очередь подразделяются на:
- псевдомембранозный;
- катаральный (иначе поверхностный);
- некротический;
- эксфолиативный;
- отечный;
- эрозивный;
- флегмонозный (может быть ограниченным или диффузным).
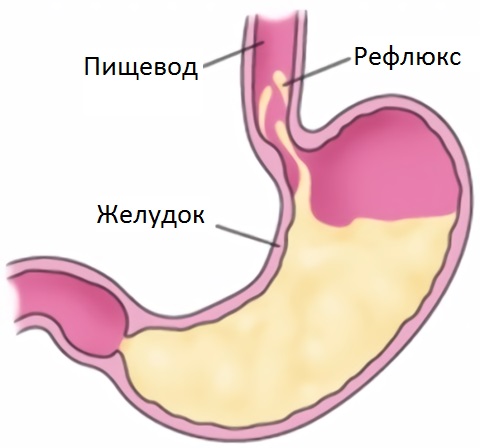
Острый эзофагит возникает внизу пищевода, часто сочетается с желудочными заболеваниями. Патология возникает на фоне дефицита витаминов, сбоев ЖКТ, инфекций. Острый рефлюкс вызывает болезненность во время питания или употребления жидкости.
Хронический появляется, как отдельное заболевание либо сформировывается как осложнение после острой формы. Сопровождается стабильным воспалением пищевода. В грудине появляются боли. Нередко хроническая форма дополняется гастритом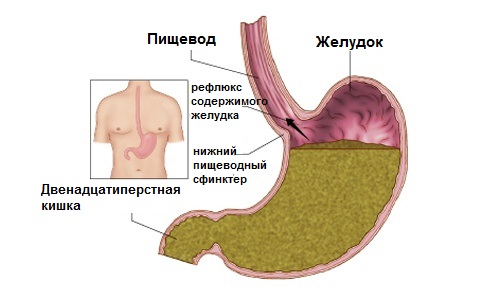
Стадии развития
Эзофагит развивается поэтапно. На первой стадии (А) заболевания пораженный участок составляет в диаметре 4-5 миллиметра. Таких мест на слизистой может быть несколько. При этом пораженные зоны не соприкасаются.
На второй стадии (В) заболевания несколько дефектных участков расширяются и становятся в диаметре более 5-ти мм. При этом пораженные места начинают сливаться. Образуются большие дефектные области. Однако на всю слизистую не распространяются.
Ее треть оказывается пораженной на 3-й стадии (С). Последний этап – четвертый сопровождается обширными язвами на слизистой. Места поражений занимают от 75 процентов поверхности. Может быть диагностирован стеноз.
Симптомы
Первыми признаками появляются общее недомогание и повышенная температура. Человека мучают боли за грудиной, по всей трубке пищевода. Дополнительным симптомом рефлюкса эзофагита может быть изжога, рвота или икота.
Патология может протекать скрытно. Иногда к эзофагиту присоединяются признаки, нехарактерные для данного заболевания. Любой форме присущи одинаковые симптомы:
- комок в горле;
- изжога;
- кислая отрыжка;
- жжение или боли за грудиной;
- тошнота.
Через час-полтора после еды начинаются боли в пищеводе. Это уже ярко выраженное воспаление. Симптомы усиливаются, когда человек лежит. Признаки рефлюкс-эзофагита могут разниться в зависимости от стадии и вида заболевания:
- Легочная обуславливается изжогой и неприятной отрыжкой. Появляется обструкция бронхов – длительный кашель, ночные удушающие приступы, нехватка воздуха. Это может спровоцировать образование астмы.
- Кардинальная сопровождается симптоматикой, присущей стенокардии, из-за близкого расположения нервных окончаний. Боли всегда возникают после кислой либо острой еды, жареных или жирных блюд, переедания.
- Отоларингологическая, помимо отрыжки и изжоги, сопровождается болями в горле, першением. Может появиться заложенность носа и выделения из него в виде прозрачной слизи.
- Стоматологическая форма сопровождается появлением кариеса. Этому способствует желудочный сок, который разъедает эмаль зубов.

Симптомы подвидов хронического рефлюкс-эзофагита
| Виды патологии | Симптомы |
|---|---|
| Катаральный (иначе поверхностный) | Трудное сглатывание пищи. После питания человека начинают мучать тупые боли в пищеводе, отрыжка слизью, изжога. Во время еды за грудиной нарастает жжение, саднение. Боли могут отдавать в шею, лопатки и челюсть. Появляется повышенное слюноотделение. |
| Эксфолиативный | Постоянные боли между лопатками, усиливающиеся при глотании жидкости или вдохе. Общая слабость, анемия, повышается температура тела. При сдаче анализов выявляется нарушение уровня лейкоцитов. |
| Отечный | Эта форма – продолжение катаральной. Кроме присущих ему симптомов дополнительно возникает отек пищевода. |
| Эрозивный | Появляются боли, «гуляющие» по всей длине пищевода. В основном – во время еды. В груди ощущается жжение, появляется отрыжка с кровью и выходят остатки непереваренной пищи. У человека наблюдается сильная усталость, обмороки, легкая анемия. Если присоединяется дополнительная инфекция – появляются кровотечения, может возникнуть рак пищевода. |
| Псевдомембранозный | Трудности при глотании. Во время этого процесса усиливается боль за грудиной. Появляется кашель с кровью. Признак выздоровления – выход в ротовую полость кусков фибринозной пленки. |
| Некротический | Интенсивная боль, дисфагия, частые позывы к рвоте, в которой видны кусочки слизистой. При осложненной форме возникает кровотечение. Это может спровоцировать появление гнойного медиастинита и абсцесса. |
| Флегмонозный | Боль при глотании пищи, лихорадка, дисфагия. Выявляется нарушение уровня лейкоцитов. При движениях шеей возникает боль. Такие же ощущения при пальпации мышц живота. Может начаться гнойный абсцесс. Это сопровождается рвотой со сгустками крови. Человека знобит, выделяется обильный пот и ощущается невыносимая боль в грудине. |
Геморрагическая форма – разновидность острого эзофагита. Появляется очень редко, на фоне сильного эрозивного воспаления. Сопровождается кровавой рвотой и меленой (дегтеобразным калом).
Обратите внимание! Без своевременного лечения заболевания оно может протекать годами. Со временем симптомы будут усиливаться, а в конечном итоге наступают необратимые изменения слизистой, на ней появляются рубцы.
Диагностика заболевания
При диагностике эзофагита определяется степень поражения слизистой и форма заболевания. Для этого используется рентген, снимки которого отчетливо показывают, пропускает ли клапан желудочный сок. Во время эндоскопии обследуется пищевод по всей длине.
Рекомендуем посмотреть видео: Рефлюкс эзофагит – Моя история болезни
Прежде чем лечить рефлюкс, проводится сцинтиграфия. Она показывает наличие или отсутствие отклонений в работе ЖКТ. Берется биопсия на гистологический анализ. Процедура рН-метрии определяет степень кислотности в желудке.
Лечение
Лечение эзофагита всегда комплексное. В схему входят медикаменты, диета, физиопроцедуры, ЛФК и другие методы. Изначально терапия направлена на устранение причин возникновения заболевания.
Общие мероприятия
Лечение рефлюкса желудка начинается с общих мероприятий, направленных на коррекцию качества жизни. Это значительно снижает мышечное повреждение, что помогает быстрому выздоровлению:
- Отказ от курения, так как никотин повышает кислотность и расслабляет мышцы пищеварения.
- После еды пищи нельзя сразу лежать, лучше спокойно посидеть или выйти на пешую прогулку. Быстрая ходьба и бег исключаются.
- Ограничение физических нагрузок помогает снизить симптоматику заболевания. Нельзя поднимать ничего более 3-х килограмм.
- За пару часов до сна исключается питание и алкоголь.
- Спать необходимо на приподнятой (15-20 см) подушке.
- Исключить ношения стягивающей одежды.
Если имеются дополнительные заболевания (ожирение, язвы и др.) нужно заняться их лечением. Иначе терапия рефлюкс-эзофагита не будет иметь эффекта.
Медикаментозное
При постановке диагноза рефлюкс-эзофагит, схема лечения назначается в зависимости от вида развития заболевания:
- Для снижения активности АП-ферментов применяется «Пантопразол», «Рабепразол».
- После 13-й недели вынашивания ребенка назначается «Лансопразол».
- При бронхиальной астме показаны «Омепразол», «Эзомепразол».
- Если нарушена работа печени, используются любые ИПП (ингибиторы протонной помпы), но предпочтителен «Рабепразол».
- Для быстрого и стабильного снижения кислотности применяется «Пантопразол» или «Лансопразол».
Если терапия с помощью ИПП оказалась неэффективной, то назначаются лекарственные препараты из блокаторов гистамина. Однако они применяются в больших дозировках, поэтому используются только при крайней необходимости – «Низатидин», «Фамотидин», «Роксатидин» и их аналоги.
Для снижения агрессивного воздействия рефлюксов и их количества назначаются прокинетики. Они улучшают работу пищеварения и облегчают прохождение пищи. К самым эффективным относятся:
- «Домперидон»;
- «Цизаприд»;
- «Метоклопрамид».

Для быстрого устранения болевого синдрома в пищеводе или изжоги назначаются антациды. Они не лечат заболевание, но частично смягчают симптомы рефлюкса. Могут быть назначены:
- «Маалокс»;
- «Ренни»;
- «Гевискон»;
- «Альмагель»;
- «Мегалак».
Перечисленные препараты действуют быстро, долго сохраняют эффект, значительно снижают кислотность. Для лечения при недостаточности кардии (неполное закрытие клапанов) применяются «Ранитидин», «Омепразол», «Солпадеин», «Регидрон». При осложнениях назначаются антибиотики.
Особенности диеты
Лечение рефлюкса с помощью диеты – одно из основных направлений в терапии эзофагита. Пищу можно готовить только несколькими способами:
- Мясо и рыбу можно заворачивать в специальные пищевые мешочки. Это помогает готовить еду без добавления масла. Специи заменяются на покрошенные овощи, подсушенные травы и небольшое количество соли.
- При запекании в духовке также не требуется много масла, что исключает приготовление жирных блюд. Ингредиенты лучше всего заливать водой. Тогда мясо, рыба или овощи станут мягкими и будут быстро усваиваться.

- Современные модели микроволновок способствуют приготовлению диетических блюд. Излучение не влияет на качество пищи. Она получается нежирной и вкусной.
- Готовить блюда можно в мультиварке. Обычно рекомендуется режим тушения. При этом продукты не теряют своей пищевой ценности, дают обильный сок. Заправлять пищу вместо специй можно только травами.
- На плите еду разрешается варить, тушить или готовить на пару.
Внимание! Вероятность возникновения эзофагита усиливается вследствие неправильного питания, табакокурения, употребления в больших дозах кофе, неразбавленных фруктовых соков и спиртных напитков.
При эзофагите кишечника исключается использование в блюдах майонеза или масла либо они добавляются в минимальных количествах. Нельзя использовать для заправок кетчупы, острые соусы, хрен и горчицу. Они еще больше будут раздражать слизистую и повышают кислотность желудочного сока. Запрещается слишком горячая или холодная пища.
При диагностике рефлюкс-эзофагита терапия включает в себя строгие ограничения в рационе питания.
| Полностью исключаются | Разрешаются |
|---|---|
| · натуральные соки; · спиртное, газировка и другие напитки, повышающие кислотность желудка; · сладости; · кофе, крепкий чай; · черных хлеб; · белокочанная капуста; · свежее молоко; · бобовые; · маринады, копчености; · острые блюда, специи, соленья · фрукты (в основном цитрусовые); · жареная и жирная пища; · наваристые бульоны и супы; · жевательная резинка. | · сухарики, бездрожжевой хлеб; · кисломолочные продукты (нежирный сыр, творог, йогурты); · яйца всмятку или в виде омлета, приготовленного на пару; · каши на воде (можно добавлять немного молока); · вареные, тушеные или приготовленное на пару нежирное мясо (можно запекать в духовке). |
В меню входят овощи и фрукты, но в сыром виде их употреблять не рекомендуется, желательно запечь или потушить. Питаться необходимо через каждые три часа, небольшими порциями. Последний ужин должен быть за 4 ч. до сна.

Физиотерапия
Лечить ГЭРБ можно с помощью физиотерапии. Она назначается при выраженной симптоматике, болевом синдроме. Разновидности физиотерапевтических процедур при эзофагите:
- ТКЭА (транскраниальная электроанальгезия);
- аэротерапия;
- электросонтерапия;
- электрофорез со спазмолитиками;
- ванны с хлоридом натрия;
- гальванизация;
- интерференцтерапия;
- УВЧ (ультравысокочастотная индуктотермия);
- криотерапия в области эпигастрия;
- магнито и лазеротерапия;
- хвойные и йодовые ванны;
- гальванизация мозга головы.

Физиотерапия зависит от формы заболевания, его тяжести, наличия или отсутствия осложнений. Она помогает восстановить функционал вегетативной нервной системы, частично внимает воспаление, ускоряет процессы заживления. Одновременно улучшает работу пищеварительной системы и снимает спазмы.
ЛФК
При эзофагите физические упражнения помогают ускорить процесс выздоровления, способствуют укреплению организма.
Тренировки и упражнения подбираются в зависимости от степени тяжести рефлюкса. При этом должна учитывать максимальная переносимость нагрузок. Упражнения помогают избавиться от изжоги, развивают мышечную систему, укрепляют сфинктер, способствуют быстрому заживлению язв.
Основное направление – гимнастика дыхания. К основным методам относится диафрагмальный, по Стрельниковой. Отдельно прорабатываются упражнения на задержку дыхания, проводятся аэробные тренировки.

Хирургия
Оперативное лечение эзофагита – крайняя мера, используется при серьезных осложнениях. Хирургическое вмешательство может быть назначено при сильных кровотечениях в пищеводе, стойкой стриктуре, необратимом повреждении сфинктера.
Также операция назначается в случае предракового состояния слизистой, при активном размножении и перерождении клеток. Хирургия показана при онкологии 1-й и 2-й степени. Во время оперативного вмешательства проводится полное или частичное удаление пищеводной трубки, восстанавливается целостность органа, иссекается опухоль.
Народные методы
Схема лечения рефлюкс эзофагита включает в себя народные средства в качестве вспомогательной терапии. При этом используются отвары из трав, целебные ванны и чаи.
Один из популярных методов лечение рефлюкса с изжогой – пищевая сода. Однако это приносит дополнительный вред. Во время первого прохождения по пищеводу слизистая раздражается еще больше. В ответ на ощелачивание происходит сильное выделение кислоты, рефлюксы становятся еще более агрессивными. Поэтому вместо соды желательно применять антациды.
Рефлюкс-эзофагит, причиной которого стала острая, жирная или копченая пища, в начальной стадии лечится простыми травами. Снять воспаление помогают травяные отвары из пустырника, солодки, мелиссы и семян льна.

Эзофагит у взрослых нередко вызывает изжогу и отрыжку. От них спасают шиповник, валериана, цветы одуванчика и порошок аира. Сильным заживляющим действием обладает сок подорожника. Однако он противопоказан людям с рефлюксом повышенной кислотности.
Для терапии эзофагита пищевода хронической формы делаются отвары из ромашки. Их можно комбинировать с семенами льна. Средство пьется три раза в день. Семена льна обладают одновременно обволакивающим действием, снижают повышенную кислотность. Это хорошая профилактика рака и уменьшения симптомов заболевания.
Мед нужно употреблять за пару часов до еды. Желательно не в цельном виде, а разбавлять небольшим количеством жидкости. Нельзя употреблять мед в период обострения эзофагита. Это приведет к раздражению слизистой пищевода.
Облепиховое масло обладает заживляющим действием, улучшает секреторную функцию и пищеварение. Картофельный сок обволакивает слизистую, создавая дополнительную защитную пленку. Это помогает уменьшить изжогу и боли за грудиной.
Можно ли полностью вылечить рефлюкс эзофагит
На начальных стадиях это возможно. Однако, несмотря на успешную консервативную терапию рефлюкса эзофагита, полностью он не лечится. Любое отклонение от диеты и симптомы могут вернуться. Это нередко приводит к обострению заболевания.
Исключение из жизни и рациона питания провоцирующих факторов помогает предотвратить серьезные осложнения в виде прободения язвы, онкологии.
Источник


