Монографии по острым бронхитом
Õðîíè÷åñêèé áðîíõèò
Îïðåäåëåíèå. Õðîíè÷åñêèé áðîíõèò ýòî õðîíè÷åñêîå äèôôóçíîå âîñïàëèòåëüíîå ïîðàæåíèå áðîíõèàëüíîãî äåðåâà, îáóñëîâëåííîå äëèòåëüíûì ðàçäðàæåíèåì áðîíõîâ ðàçëè÷íûìè âðåäíûìè àãåíòàìè, èìåþùåå ïðîãðåññèðóþùåå òå÷åíèå, õàðàêòåðèçóþùååñÿ âîñïàëèòåëüíûìè è ñêëåðîòè÷åñêèìè èçìåíåíèÿìè â áðîíõèàëüíîé ñòåíêå è ïåðèáðîíõèàëüíîé òêàíè, ñîïðîâîæäàþùååñÿ íàðóøåíèåì ñëèçåîáðàçîâàíèÿ è äðåíèðóþùåé ôóíêöèè áðîíõîâ, è êëèíè÷åñêè ïðîÿâëÿþùååñÿ êàøëåì ñ âûäåëåíèåì ñëèçèñòî-ãíîéíîé ìîêðîòû â òå÷åíèå íå ìåíåå òðåõ ìåñÿöåâ â ãîäó íà ïðîòÿæåíèè äâóõ ëåò ïðè èñêëþ÷åííîé âîçìîæíîñòè íàëè÷èÿ äðóãèõ çàáîëåâàíèé âåðõíèõ äûõàòåëüíûõ ïóòåé, áðîíõîâ è ëåãêèõ, ñïîñîáíûõ âûçâàòü òå æå ñèìïòîìû.
Àêòóàëüíîñòü. Õðîíè÷åñêèé áðîíõèò (ÕÁ) ÿâëÿåòñÿ îäíèì èç íàèáîëåå ÷àñòî âñòðå÷àþùèõñÿ çàáîëåâàíèé.  ÑØÀ èì ñòðàäàåò äî 20 % âñåãî íàñåëåíèÿ. Äàííûå ýïèäåìèîëîãè÷åñêèõ èññëåäîâàíèé óêàçûâàþò íà âûñîêóþ ðàñïðîñòðàíåííîñòü ÕÁ è â Ðîññèè êàê ñðåäè ãîðîäñêèõ, òàê è ñðåäè ñåëüñêèõ æèòåëåé: îò 9,5 äî 13,6 % âñåãî íàñåëåíèÿ â âîçðàñòå îò 15 äî 64 ëåò.
Ïðèìåðíî ó 3/4 ëèö, ñòðàäàþùèõ õðîíè÷åñêèì áðîíõèòîì, çàáîëåâàíèå ïðîòåêàåò áåç áðîíõèàëüíîé îáñòðóêöèè è, êàê ïðàâèëî, íå îêàçûâàåò çàìåòíîãî âëèÿíèÿ íà ïðîãíîç áîëüíûõ, õîòÿ ìîæåò íàíîñèòü çíà÷èòåëüíûé ýêîíîìè÷åñêèé óùåðá, ñâÿçàííûé ñ âðåìåííîé óòðàòîé òðóäîñïîñîáíîñòè àêòèâíîé ÷àñòè íàñåëåíèÿ. Ôîðìû õðîíè÷åñêîãî áðîíõèòà ñ íàëè÷èåì íåîáðàòèìîé áðîíõèàëüíîé îáñòðóêöèè, ýìôèçåìîé ëåãêèõ è ïðèçíàêàìè ëåãî÷íîãî ñåðäöà â íàñòîÿùåå âðåìÿ îòíîñÿòñÿ ê õðîíè÷åñêîé îáñòðóêòèâíîé áîëåçíè ëåãêèõ (ÕÎÁË).
Êëàññèôèêàöèÿ
1. Ïî õàðàêòåðó âîñïàëèòåëüíîãî ïðîöåññà:
êàòàðàëüíûé;
ãíîéíûé.
2. Ïî ôóíêöèîíàëüíîé õàðàêòåðèñòèêå:
íåîáñòðóêòèâíûé;
îáñòðóêòèâíûé.
3. Ïî óðîâíþ ïîðàæåíèÿ:
ïðîêñèìàëüíûé (ñ ïðåèìóùåñòâåííûì ïîðàæåíèåì êðóïíûõ áðîíõîâ);
äèñòàëüíûé (ñ ïðåèìóùåñòâåííûì ïîðàæåíèåì ìåëêèõ áðîíõîâ).
4. Ïî êëèíè÷åñêîé ôîðìå:
ïðîñòîé íåîñëîæíåííûé (ñ âûäåëåíèåì ñëèçèñòîé ìîêðîòû áåç ïðèçíàêîâ âåíòèëÿöèîííûõ íàðóøåíèé);
îáñòðóêòèâíûé (ñ âûäåëåíèåì ñëèçèñòîé è / èëè ñëèçèñòî-ãíîéíîé ìîêðîòû ïðè íàëè÷èè íåîáðàòèìûõ âåíòèëÿöèîííûõ íàðóøåíèé);
ãíîéíûé (ñâûäåëåíèåì ãíîéíîé ìîêðîòû, áåç ïðèçíàêîâ íàðóøåíèÿ âåíòèëÿöèè);
ãíîéíî-îáñòðóêòèâíûé (ñ âûäåëåíèåì ãíîéíîé ìîêðîòû è íåîáðàòèìûõ âåíòèëÿöèîííûõ íàðóøåíèÿõ).
5. Ïî ôàçàì òå÷åíèÿ:
îáîñòðåíèå;
ðåìèññèÿ.
Íà ñåãîäíÿøíèé äåíü ïîíÿòèå «õðîíè÷åñêèé îáñòðóêòèâíûé áðîíõèò», âíå çàâèñèìîñòè îò õàðàêòåðà âîñïàëèòåëüíîãî ïðîöåññà (êàòàðàëüíûé èëè ãíîéíûé), ïîãëîùåíî ïîíÿòèåì «õðîíè÷åñêàÿ îáñòðóêòèâíàÿ áîëåçíü ëåãêèõ».
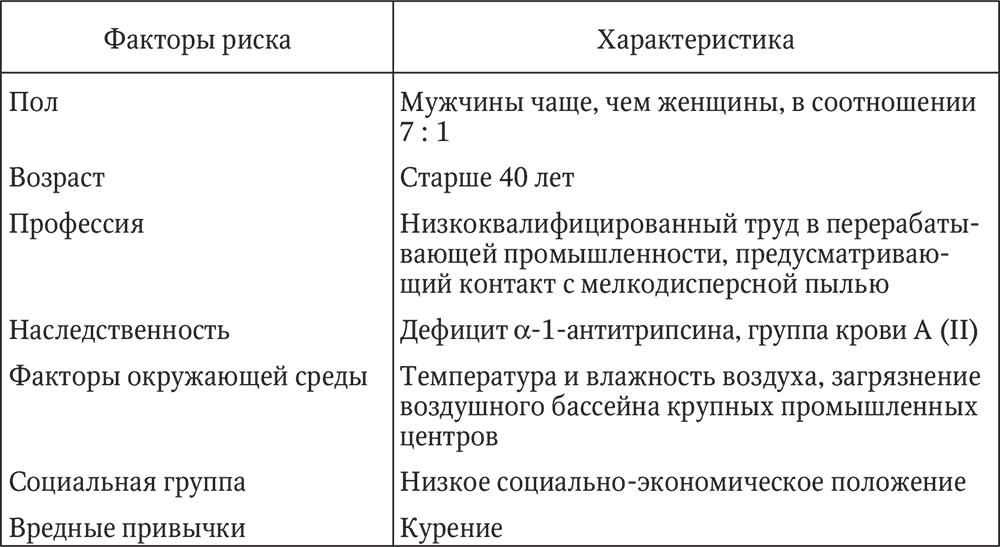
Ýòèîëîãèÿ. Îñíîâíîé ïðè÷èíîé ôîðìèðîâàíèÿ õðîíè÷åñêîãî áðîíõèòà ñ÷èòàåòñÿ òàáàêîêóðåíèå (òàáë. 3). Äàëåå èäóò ïî çíà÷èìîñòè ïðîìûøëåííûå è ïðîèçâîäñòâåííûå ôàêòîðû (ïîëëþòàíòû, «âûõëîïíûå ãàçû», ïðîôåññèîíàëüíûå âðåäíîñòè) è ôàêòîðû îêðóæàþùåé ñðåäû (ýêîëîãèÿ, êëèìàò, ïîãîäà). Îïðåäåëåííóþ ðîëü èãðàþò è ýíäîãåííûå ôàêòîðû (ãðóïïà êðîâè À (II), äåôèöèò ?-1-àíòèòðèïñèíà).
Òàáëèöà 3
Ôàêòîðû ðèñêà ôîðìèðîâàíèÿ õðîíè÷åñêîãî áðîíõèòà è èõ õàðàêòåðèñòèêà
Áîëüøèíñòâî èññëåäîâàòåëåé ñ÷èòàþò, ÷òî èíôåêöèîííûé ôàêòîð ïðèñîåäèíÿåòñÿ ïîçæå, êîãäà ïîä âëèÿíèåì ïåðå÷èñëåííûõ âûøå ôàêòîðîâ óæå ñîçäàíû óñëîâèÿ äëÿ èíôèöèðîâàíèÿ áðîíõèàëüíîãî äåðåâà.
Áàêòåðèàëüíàÿ è âèðóñíàÿ èíôåêöèÿ ÿâëÿåòñÿ ãëàâíîé ïðè÷èíîé ðàçâèòèÿ îáîñòðåíèé õðîíè÷åñêîãî áðîíõèòà, ñïîñîáñòâóÿ ïðîãðåññèðîâàíèþ çàáîëåâàíèÿ è ðàçâèòèþ îñëîæíåíèé.
Ê íàèáîëåå ÷àñòûì âîçáóäèòåëÿì îáîñòðåíèÿ ïðîñòîãî (êàòàðàëüíîãî) áðîíõèòà îòíîñÿòñÿ Haemophilus influensae, Streptococus pneumoniae, Moraxella catarralis (âîçìîæíà óñòîé÷èâîñòü ê ?-ëàêòàìíûì àíòèáèîòèêàì), âèðóñû. Âîçáóäèòåëè îáîñòðåíèÿ ãíîéíîãî áðîíõèòà Haemophilus influensae, Streptococus pneumoniae, Moraxella catarralis, Staphylococcus aureus, Klebsiella pneumonia, Enterobacteriaceae, Pseudomonas spp.
Ïàòîãåíåç. Áëàãîïðèÿòíûå óñëîâèÿ äëÿ âíåäðåíèÿ èíôåêöèîííûõ àãåíòîâ ñîçäàåò íàðóøåíèå ôóíêöèè ñèñòåìû ìåñòíîé áðîíõîïóëüìîíàëüíîé çàùèòû è ðàçâèòèå êëàññè÷åñêîé ïàòîãåíåòè÷åñêîé òðèàäû:
ãèïåðêðèíèÿ (ãèïåðôóíêöèîíèðîâàíèå áðîíõèàëüíûõ ñëèçèñòûõ æåëåç è ãèïåðïðîäóêöèÿ ñëèçè);
äèñêðèíèÿ (ïîâûøåííàÿ âÿçêîñòü ìîêðîòû âñëåäñòâèå èçìåíåíèÿ åå ôèçèêî-õèìè÷åñêèõ ñâîéñòâ è ðåîëîãèè);
ìóêîñòàç (çàñòîé â áðîíõàõ âÿçêîé, ãóñòîé ìîêðîòû).
Ôàêòîðû, âëèÿþùèåíà ìåñòíûåìåõàíèçìû çàùèòû îðãàíîâ äûõàíèÿ
1. Êîíäèöèîíèðîâàíèå âîçäóõà (îáîãðåâàíèå, îõëàæäåíèå, óâëàæíåíèå).
2. Ìåõàíè÷åñêàÿ î÷èñòêà âîçäóõà (ôèëüòðàöèÿ è îñàæäåíèå èíãàëèðîâàííûõ ÷àñòèö íà ñëèçèñòîé îáîëî÷êå ñ ïîñëåäóþùèì óäàëåíèåì èõ â ðåçóëüòàòå êàøëåâîãî è / èëè ÷èõàòåëüíîãî ðåôëåêñà).
3. Ýíäîöèòîç ñîäåðæèìîãî áðîíõîâ ýïèòåëèàëüíûìè êëåòêàìè âîçäóõîíîñíûõ ïóòåé.
4. Íåñïåöèôè÷åñêèå ñåêðåòîðíûå ôàêòîðû çàùèòû âîçäóõîíîñíûõ ïóòåé (ëèçîöèì, ëàêòîôåððèí, ñèñòåìà ïðîòåîëèòè÷åñêèõ ôåðìåíòîâ).
5. Àëüâåîëÿðíûå ìàêðîôàãè, îñóùåñòâëÿþùèå ôàãîöèòîç è òðàíñïîðò èíãàëèðîâàííûõ ÷àñòèö èç àëüâåîë è áðîíõèîë.
6. Íåéòðîôèëüíûå ëåéêîöèòû, ôàãîöèòèðóþùèå ïàòîãåííûå ìèêðîîðãàíèçìû.
7. Òó÷íûå êëåòêè, ôóíêöèîíèðóþùèå êàê «ñèñòåìà áûñòðîãî ðåàãèðîâàíèÿ» â îòâåò íà âíåäðåíèå èíãàëèðîâàííûõ ÷àñòèö è / èëè èçìåíåíèå ñâîéñòâ âäûõàåìîãî âîçäóõà.
8. Èììóííàÿ ñèñòåìà, îáåñïå÷èâàþùàÿ ïðîäóêöèþ è êîíöåíòðàöèþ ñåêðåòîðíûõ èììóíîãëîáóëèíîâ, êàê ñðåäñòâî «ìåñòíîé» èììóííîé çàùèòû.
Ñõåìàòè÷åñêè îñíîâíûå ïàòîãåíåòè÷åñêèå ôàêòîðû ðàçâèòèÿ è ïðîãðåññèðîâàíèÿ õðîíè÷åñêîãî áðîíõèòà ïðåäñòàâëåíû íà ðèñ. 1.
Êëèíè÷åñêèå ïðèçíàêè è ñèìïòîìû õðîíè÷åñêîãî íåîáñòðóêòèâíîãî áðîíõèòà
 ôàçå ðåìèññèè: êàøåëü ñ îòäåëåíèåì ñëèçèñòîé èëè ñëèçèñòî-ãíîéíîé ìîêðîòû äî 100150 ìë/ñóò, ïðåèìóùåñòâåííî óòðîì.
 ôàçå îáîñòðåíèÿ ðàçëè÷àþò ñóáúåêòèâíûå è îáúåêòèâíûå ïðîÿâëåíèÿ.
I. Ñóáúåêòèâíûå ïðîÿâëåíèÿ:
óñèëåíèå êàøëÿ;
ïîÿâëåíèå è / èëè óñèëåíèå îäûøêè;

Ðèñ. 1. Ïàòîãåíåòè÷åñêèå ôàêòîðû ðàçâèòèÿ è ïðîãðåññèðîâàíèÿ õðîíè÷åñêîãî áðîíõèòà
èçìåíåíèå êîëè÷åñòâåííûõ è êà÷åñòâåííûõ ïàðàìåòðîâ ìîêðîòû;
ïîâûøåíèå òåìïåðàòóðû (âîçìîæíî);
äåêîìïåíñàöèÿ ñîïóòñòâóþùèõ ñîìàòè÷åñêèõ çàáîëåâàíèé;
ñíèæåíèå ôèçè÷åñêîé âûíîñëèâîñòè ïðè íàãðóçêå.
II. Îáúåêòèâíûå ïðîÿâëåíèÿ.
Ïðè îñìîòðå ãðóäíîé êëåòêè, ïàëüïàöèè è ïåðêóññèè â ñëó÷àå ïðîñòîãî íåîñëîæíåííîãî õðîíè÷åñêîãî áðîíõèòà ïàòîëîãèè íåò. Ïðè ðàçâèòèè ýìôèçåìû ëåãêèõ ïîÿâëÿþòñÿ êîðîáî÷íûé ïåðêóòîðíûé çâóê è îãðàíè÷åíèå äûõàòåëüíîé ïîäâèæíîñòè ëåãêèõ.
Ïðè ìíîãîëåòíåì ãíîéíîì áðîíõèòå èíîãäà íàáëþäàþòñÿ óòîëùåíèå êîíöåâûõ ôàëàíã («áàðàáàííûå ïàëî÷êè») è óòîëùåíèå íîãòåé («÷àñîâûå ñòåêëà»).
Ïðè àóñêóëüòàöèè íà ôîíå æåñòêîãî äûõàíèÿ âûñëóøèâàþòñÿ ñóõèå õðèïû, ìåíÿþùèå ñâîþ òîíàëüíîñòü â çàâèñèìîñòè îò ëîêàëèçàöèè ïðîöåññà: íèçêèå æóææàùèå ïðè ïîðàæåíèè êðóïíûõ áðîíõîâ, âûñîêèå ñâèñòÿùèå ïðè ïîðàæåíèè áðîíõîâ ìàëîãî êàëèáðà è áðîíõèîë.
Ïðèçíàêè ïîÿâëåíèÿ áðîíõèàëüíîé îáñòðóêöèè:
îäûøêà ïðåèìóùåñòâåííî ýêñïèðàòîðíîãî õàðàêòåðà;
çàòðóäíåííûé è óäëèíåííûé âûäîõ ïî ñðàâíåíèþ ñ ôàçîé âäîõà;
ìåíÿþùèéñÿ õàðàêòåð îäûøêè («äåíü íà äåíü íå ïðèõîäèòñÿ») â çàâèñèìîñòè îò âðåìåíè ñóòîê, ïîãîäû;
ìàëîïðîäóêòèâíûé, çàòÿæíîé, êîêëþøåïîäîáíûé êàøåëü;
æåñòêîå äûõàíèå ñ óäëèíåííûì âûäîõîì è íàëè÷èå «ñâèñòÿùèõ» ñóõèõ õðèïîâ;
íàáóõàíèå øåéíûõ âåí âî âðåìÿ âûäîõà è ñïàäåíèå íà âäîõå;
äûõàíèå ñêâîçü ñîìêíóòûå ãóáû («ðîçîâûå ïûõòåëüùèêè»);
ó÷àñòèå äîïîëíèòåëüíûõ ìûøö â àêòå äûõàíèÿ;
âûíóæäåííîå ïîëîæåíèå îðòîïíîý.
Êëàññèôèêàöèÿ òèïîâ îáîñòðåíèé õðîíè÷åñêîãî áðîíõèòà â çàâèñèìîñòè îò âûðàæåííîñòè êëèíè÷åñêîé ñèìïòîìàòèêè.
Òèï I. Íàëè÷èå âñåõ 3 ñèìïòîìîâ: íàðàñòàíèå îäûøêè, óâåëè÷åíèå ïðîäóêöèè ìîêðîòû, ïîâûøåíèå ñòåïåíè ãíîéíîñòè ìîêðîòû.
Òèï II. Íàëè÷èå 2 ñèìïòîìîâ èç 3: íàðàñòàíèå îäûøêè, óâåëè÷åíèå ïðîäóêöèè ìîêðîòû, ïîâûøåíèå ñòåïåíè ãíîéíîñòè ìîêðîòû.
Òèï III. Íàëè÷èå 1 ñèìïòîìà èç 3 (íàðàñòàíèå îäûøêè, óâåëè÷åíèå ïðîäóêöèè ìîêðîòû, ïîâûøåíèå ñòåïåíè ãíîéíîñòè ìîêðîòû) + êàê ìèíèìóì 1 ïðèçíàê èç ñëåäóþùèõ: èíôåêöèÿ âåðõíèõ äûõàòåëüíûõ ïóòåé (áîëü â ãîðëå, âûäåëåíèÿ èç íîñà) â òå÷åíèå ïîñëåäíèõ 5 äíåé, ëèõîðàäêà áåç äðóãèõ âèäèìûõ ïðè÷èí, íàðàñòàíèå ÷àñòîòû ñâèñòÿùèõ õðèïîâ, óñèëåíèå êàøëÿ, èëè ïîâûøåíèå ÷èñëà äûõàòåëüíûõ äâèæåíèé èëè ñåðäå÷íûõ ñîêðàùåíèé íà 20 % ïî ñðàâíåíèþ ñî ñòàáèëüíûì ñîñòîÿíèåì.
Îñëîæíåíèÿ ïðè õðîíè÷åñêèõ áðîíõèòàõ
1. Êðîâîõàðêàíüå îáû÷íî ýïèçîäè÷åñêîå, â âèäå êðîâÿíûõ ïðîæèëîê â ìîêðîòå, îòìå÷àåòñÿ ó 1015 % áîëüíûõ õðîíè÷åñêèì áðîíõèòîì.
2. Ýìôèçåìà ëåãêèõ.
3. Äûõàòåëüíàÿ íåäîñòàòî÷íîñòü (ñ óêàçàíèåì ñòåïåíè).
4. Õðîíè÷åñêîå ëåãî÷íîå ñåðäöå (êîìïåíñèðîâàííîå èëè äåêîìïåíñèðîâàííîå).
Ïðèìåðû ôîðìóëèðîâêè äèàãíîçà
1. Õðîíè÷åñêèé íåîñëîæíåííûé áðîíõèò âíå îáîñòðåíèÿ. ÄÍ-0.
2. Õðîíè÷åñêèé íåîñëîæíåííûé áðîíõèò, îáîñòðåíèå ñ ïðåèìóùåñòâåííûì ïîðàæåíèåì ïðîêñèìàëüíîãî îòäåëà áðîíõîâ. ÄÍ-0.
3. ÕÎÁË (õðîíè÷åñêàÿ îáñòðóêòèâíàÿ áîëåçíü ëåãêèõ) âíå îáîñòðåíèÿ. Ýìôèçåìà ëåãêèõ. Õðîíè÷åñêîå ëåãî÷íîå ñåðäöå â ñòàäèè êîìïåíñàöèè. ÄÍ-II. ÕÑÍ II À. ÔÊ II.
Ìåòîäû äèàãíîñòè÷åñêèõ èññëåäîâàíèé
1. Èññëåäîâàíèå ïåðèôåðè÷åñêîé êðîâè (âîçìîæåí ëåéêîöèòîç ñî ñäâèãîì ëåéêîöèòàðíîé ôîðìóëû âëåâî, óñêîðåíèå ÑÎÝ).
2. Èññëåäîâàíèå ìîêðîòû è / èëè áðîíõîàëüâåîëÿðíîãî ëàâàæà (ìèêðîñêîïè÷åñêîå, áàêòåðèîëîãè÷åñêîå).
3. Èññëåäîâàíèå ôóíêöèè âíåøíåãî äûõàíèÿ (îïðåäåëåíèå îáúåìíûõ è ñêîðîñòíûõ ïîêàçàòåëåé âîçäóøíîãî ïîòîêà ìåòîäîì ïèêôëîóìåòðèè è ñïèðîãðàôèè).
4. Ðåíòãåíîãðàôèÿ è / èëè êîìïüþòåðíàÿ òîìîãðàôèÿ îðãàíîâ ãðóäíîé ïîëîñòè (íåîáõîäèìî èñêëþ÷èòü âîñïàëèòåëüíûå è îáúåìíûå ïðîöåññû ëåãî÷íîé ïàðåíõèìû è ñðåäîñòåíèÿ).
5. Ñåðîëîãè÷åñêèå èññëåäîâàíèÿ êðîâè äëÿ âûÿâëåíèÿ òèòðà ñïåöèôè÷åñêèõ àíòèìèêðîáíûõ àíòèòåë ïðîâîäèòñÿ ïðè ïîäîçðåíèè íà âíóòðèêëåòî÷íûå èíôåêöèè, èìååò áîëüøå ýïèäåìèîëîãè÷åñêîå, ÷åì êëèíè÷åñêîå çíà÷åíèå.
6. Ôèáðîáðîíõîñêîïèÿ, ïðè íåîáõîäèìîñòè ñ áèîïñèåé ñëèçèñòîé áðîíõîâ.
Îáùèå ïðèíöèïû ëå÷åíèÿ
Ê îñíîâíûì öåëÿì ëå÷åíèÿ îòíîñÿòñÿ:
óñòðàíåíèå ñèìïòîìîâ îáîñòðåíèÿ çàáîëåâàíèÿ;
ñíèæåíèå ñêîðîñòè ïðîãðåññèðîâàíèÿ çàáîëåâàíèÿ;
ïðîôèëàêòèêà ïîâòîðíûõ îáîñòðåíèé;
ïîâûøåíèå êà÷åñòâà æèçíè.
Âåäåíèå ïàöèåíòîâ â ïåðèîä îáîñòðåíèÿ:
àìáóëàòîðíîå ëå÷åíèå; äîïóñêàåòñÿ ó áîëüíûõ ñ ïðîñòîé (íåîñëîæíåííîé) ôîðìîé õðîíè÷åñêîãî áðîíõèòà;
ñòàöèîíàðíîå ëå÷åíèå; òðåáóåòñÿ áîëüíûì ñ îáñòðóêòèâíîé, ãíîéíîé è ãíîéíî-îáñòðóêòèâíîé ôîðìàìè õðîíè÷åñêîãî áðîíõèòà, à òàêæå ëþäÿì ñòàðøå 70 ëåò ïðè íàëè÷èè ñîïóòñòâóþùåé ïàòîëîãèè (ÈÁÑ, ÕÑÍ, ñàõàðíûé äèàáåò, äåêîìïåíñèðîâàííûå áîëåçíè ïå÷åíè è ïî÷åê, ïðèåì öèòîñòàòèêîâ è äð.) è ïî ñîöèàëüíûì ïîêàçàíèÿì.
Ïðîäîëæèòåëüíîñòü ëå÷åíèÿ ïðîñòîé íåîñëîæíåííîé ôîðìû õðîíè÷åñêîãî áðîíõèòà ñîñòàâëÿåò îò 7 äî 10 äíåé. Íà ïåðèîä îáîñòðåíèÿ õðîíè÷åñêîãî áðîíõèòà ïàöèåíòû òåðÿþò òðóäîñïîñîáíîñòü (âðåìåííàÿ óòðàòà òðóäîñïîñîáíîñòè). Ñòîéêàÿ óòðàòà òðóäîñïîñîáíîñòè (ãðóïïà èíâàëèäíîñòè) îïðåäåëÿåòñÿ íà îñíîâàíèè ñòåïåíè äûõàòåëüíîé íåäîñòàòî÷íîñòè, íàëè÷èÿ îñëîæíåíèé è äåêîìïåíñàöèè ñîïóòñòâóþùèõ çàáîëåâàíèé.
Ìåäèêàìåíòîçíîå ëå÷åíèå õðîíè÷åñêîãî áðîíõèòà ïðåäñòàâëåíî ñëåäóþùèìè ãðóïïàìè ïðåïàðàòîâ:
àíòèáàêòåðèàëüíûå ñðåäñòâà;
îòõàðêèâàþùèå è ìóêîëèòèêè;
áðîíõîäèëàòàòîðû;
èììóíîìîäóëÿòîðû.
Àíòèáàêòåðèàëüíûå ñðåäñòâà ïðè îáîñòðåíèè õðîíè÷åñêîãî áðîíõèòà ïîêàçàíû ïðè íàëè÷èè êàê ìèíèìóì 2 èç 3 êàðäèíàëüíûõ ñèìïòîìîâ îáîñòðåíèÿ õðîíè÷åñêîãî áðîíõèòà (I è II òèïû îáîñòðåíèé): ïðè óñèëåíèè îäûøêè, óâåëè÷åíèè êîëè÷åñòâà ìîêðîòû è óâåëè÷åíèè ñòåïåíè åå ãíîéíîñòè. Ïðè ëå÷åíèè àíòèáèîòèêàìè ìîæíî äîáèòüñÿ íåìåäëåííûõ è äîëãîñðî÷íûõ ïîëîæèòåëüíûõ ýôôåêòîâ. Ê íåìåäëåííûì ïîëîæèòåëüíûì ýôôåêòàì îòíîñÿòñÿ: ïðåäîòâðàùåíèå ãîñïèòàëèçàöèè áîëüíûõ, ñíèæåíèå ÷èñëà äíåé íåòðóäîñïîñîáíîñòè, ñîêðàùåíèå äëèòåëüíîñòè ïðîÿâëåíèÿ ñèìïòîìîâ ÕÁ, ñíèæåíèå ñêîðîñòè êëèíè÷åñêîãî óõóäøåíèÿ è ïðåäîòâðàùåíèå ïðîãðåññèðîâàíèÿ çàáîëåâàíèÿ â ñòàäèþ ïàðåíõèìàòîçíîé èíôåêöèè (ïíåâìîíèþ). Äîëãîñðî÷íûå ýôôåêòû âêëþ÷àþò â ñåáÿ: ïðåäîòâðàùåíèå ïðîãðåññèðîâàíèÿ ëåãî÷íûõ ïîâðåæäåíèé, ïðåäîòâðàùåíèå ðàçâèòèÿ âòîðè÷íîé áàêòåðèàëüíîé êîëîíèçàöèè ïîñëå âèðóñíîé èíôåêöèè è óâåëè÷åíèå âðåìåíè â ïåðèîäû ìåæäó îáîñòðåíèÿìè.
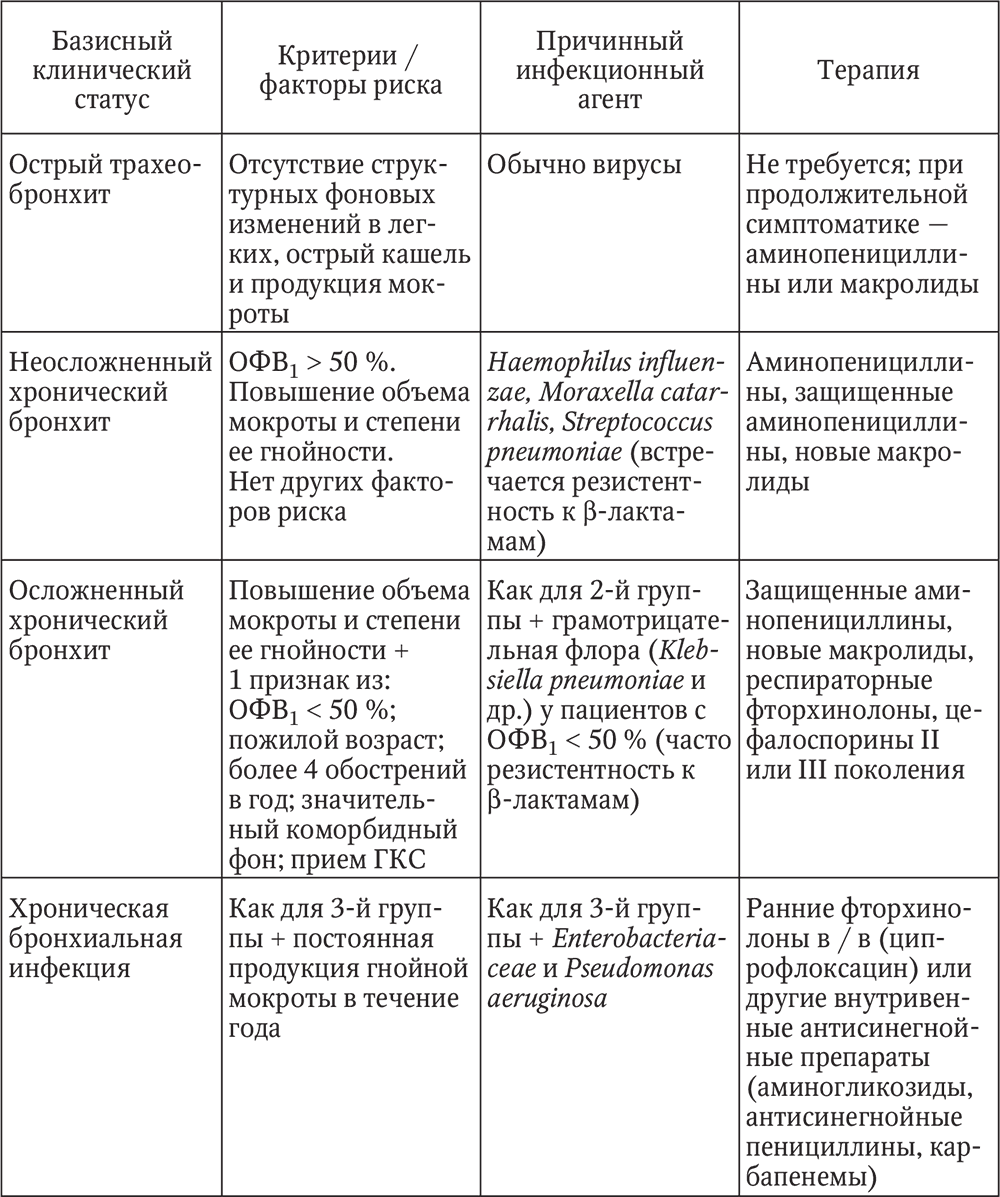
 ïîäàâëÿþùåì áîëüøèíñòâå ñëó÷àåâ àíòèáèîòèêîòåðàïèÿ ïðè îáîñòðåíèè õðîíè÷åñêîãî áðîíõèòà íàçíà÷àåòñÿ ýìïèðè÷åñêè. Íà îñíîâàíèè ôàêòîðîâ ðèñêà, âîçðàñòà, ôóíêöèîíàëüíûõ îñîáåííîñòåé áîëüíûõ, à òàêæå ïðè÷èííûõ ôàêòîðîâ (ãðóïïû ìèêðîîðãàíèçìîâ) áûëî ïðåäëîæåíî íåñêîëüêî êëàññèôèêàöèîííûõ ñõåì ëå÷åíèÿ îáîñòðåíèÿ õðîíè÷åñêîãî áðîíõèòà. Ýòî ïîçâîëÿåò îïòèìàëüíî èñïîëüçîâàòü ðàçëè÷íûå ãðóïïû àíòèáèîòèêîâ è çíà÷èòåëüíî ñíèçèòü âåðîÿòíîñòü íåóñïåøíîé òåðàïèè îáîñòðåíèÿ õðîíè÷åñêîãî áðîíõèòà. Ïðåäñòàâëåííàÿ â òàáë. 4 ñõåìà ÿâëÿåòñÿ ñîâðåìåííîé ìîäèôèêàöèåé êëàññèôèêàöèè, ïðåäëîæåííîé â 1997 ã. èíòåðíàöèîíàëüíîé ãðóïïîé ñïåöèàëèñòîâ ïî ëåãî÷íûì è èíôåêöèîííûì çàáîëåâàíèÿì.
Êàê âèäíî èç òàáëèöû, ÷àùå äðóãèõ ïðè ëå÷åíèè õðîíè÷åñêèõ áðîíõèòîâ èñïîëüçóþòñÿ:
1) àìèíîïåíèöèëëèíû àìîêñèöèëëèí ïåðîðàëüíî èëè àìïèöèëëèí ïàðåíòåðàëüíî;
2) íîâûå ìàêðîëèäû àçèòðîìèöèí (ñóìàìåä), êëàðèòðîìèöèí (êëàöèä);
3) çàùèùåííûå àìèíîïåíèöèëëèíû (àìîêñèöèëëèí / êëàâóëàíàò àìîêñèêëàâ);
4) ðåñïèðàòîðíûå ôòîðõèíîëîíû (III, IV ïîêîëåíèé ôòîðõèíîëîíîâ) ëåâîôëîêñàöèí (òàâàíèê), ìîêñèôëîêñàöèí (àâåëîêñ), ñïàðôëîêñàöèí (ñïàðôëî);
5) öåôàëîñïîðèíû IIIII ïîêîëåíèé (öåôóðîêñèì ïåðîðàëüíî, öåôòðèàêñîí ïàðåíòåðàëüíî);
Òàáëèöà 4
Ñõåìà íàçíà÷åíèÿ àíòèáèîòèêîâ â çàâèñèìîñòè îò êëèíè÷åñêîé ñèòóàöèè è ïðè÷èííîãî èíôåêöèîííîãî àãåíòà
6) òåòðàöèêëèíû äîêñèöèêëèí (þíèäîêñ ñîëþòàá);
7) êàðáàïåíåìû: èìèïåíåì / öèëàñòèí (òèåíàì) è ìåðîïåíåì (ìåðîïåíàáîë, ìåðîïåíåì-ñïåíñåð, ìåðèâà, ïðîïåíåì, ìåðîíåì).
Ïðè íåýôôåêòèâíîñòè ëå÷åíèÿ àíòèáàêòåðèàëüíûìè ïðåïàðàòàìè ïåðâîé ãðóïïû èñïîëüçóþò ïðåïàðàòû èç íèæåïåðå÷èñëåííûõ ãðóïï. Îñóùåñòâëÿòü âûáîð ïðåïàðàòîâ ñëåäóåò ñ ó÷åòîì áàêòåðèîëîãè÷åñêîãî èññëåäîâàíèÿ ìîêðîòû è / èëè ÁÀËÆ.
Îòõàðêèâàþùèå è ìóêîëèòè÷åñêèå ëåêàðñòâåííûå ñðåäñòâà: àìáðîêñîë (àìáðîñàí, ëàçîëâàí), áðîìãåêñèí, àöåòèëöèñòåèí, êàðáîöèñòåèí.
Áðîíõîëèòè÷åñêèå ëåêàðñòâåííûå ñðåäñòâà:
?2-àãîíèñòû êîðîòêîãî äåéñòâèÿ (ñàëüáóòàìîë, òåðáóòàëèí, âåíòîëèí);
?2-àãîíèñòû ïðîëîíãèðîâàííûå ñ áûñòðûì íà÷àëîì äåéñòâèÿ (ôîðìîòåðîë èëè îêñèñ òóðáóõàëåð);
?2-àãîíèñòû ïðîëîíãèðîâàííûå ñ ìåäëåííûì ðàçâèòèåì ýôôåêòà (ñàëüìåòåðîë);
ì-õîëèíîëèòèêè (èïðàòðîïèóìà áðîìèä èëè àòðîâåíò);
êîìáèíèðîâàííûå ïðåïàðàòû (áåðîäóàë);
ìåòèëêñàíòèíû (òåîïýê, òåîòàðä).
Ëåêàðñòâåííûå ñðåäñòâà, îáëàäàþùèå èììóíîìîäóëèðóþùèì äåéñòâèåì. Íàïðèìåð, ÈÐÑ-19 ñòèìóëèðóåò ìåñòíûå ìåõàíèçìû çàùèòû ïîñðåäñòâîì óâåëè÷åíèÿ âûðàáîòêè ñåêðåòîðíîãî èììóíîãëîáóëèíà IgÀ, ëèçîöèìà, ìàêðîôàãîâ.
Âåäåíèå ïàöèåíòîâ â ïåðèîä ðåìèññèè
Äëÿ ñòàáèëèçàöèè ðåìèññèè è îáåñïå÷åíèÿ âûñîêîãî êà÷åñòâà æèçíè íåîáõîäèìî:
îòêàçàòüñÿ îò êóðåíèÿ;
óñòðàíèòü íåáëàãîïðèÿòíûå ôèçè÷åñêèå è õèìè÷åñêèå ôàêòîðû ðèñêà;
îáåñïå÷èòü ýôôåêòèâíûé áðîíõèàëüíûé äðåíàæ (ËÔÊ, ìàññàæ, ôèòîòåðàïèÿ);
îáåñïå÷èòü îïòèìàëüíóþ áðîíõèàëüíóþ ïðîõîäèìîñòü (áðîíõîëèòèêè);
ïîâûñèòü ñîïðîòèâëÿåìîñòü îðãàíèçìà (èììóíîìîäóëÿòîðû ðàñòèòåëüíîãî è õèìè÷åñêîãî ïðîèñõîæäåíèÿ);
ïðîâåñòè âàêöèíàöèþ ïðîòèâ ãðèïïà (âàêñèãðèï, ãðèïïîë, áåãðèâàê, èíôëþâàê è äð.) è ïðîòèâ ïíåâìîêîêêà (ïíåâìî 23).
Îöåíêà ýôôåêòèâíîñòè ëå÷åíèÿ
Îöåíêó ýôôåêòèâíîñòè ëå÷åíèÿ îïðåäåëÿþò ïî áëèæàéøèì êëèíè÷åñêèì èñõîäàì, ê êîòîðûì îòíîñÿòñÿ: âûðàæåííîñòü è ñêîðîñòü ðåãðåññèè êëèíè÷åñêèõ ïðîÿâëåíèé, ïîëîæèòåëüíàÿ äèíàìèêà ïîêàçàòåëåé íàðóøåíèÿ áðîíõèàëüíîé ïðîõîäèìîñòè, ïðåäîòâðàùåíèå îñëîæíåíèé è ñîêðàùåíèå ñðîêîâ ãîñïèòàëèçàöèè.
Ê îòäàëåííûì êëèíè÷åñêèì èñõîäàì îòíîñÿòñÿ: óâåëè÷åíèå äëèòåëüíîñòè ðåìèññèè, óìåíüøåíèå ÷àñòîòû îáîñòðåíèé.
Глава 2
ХРОНИЧЕСКИЙ БРОНХИТ
Хронический бронхит —
это длительное воспалительное заболевание нижних отделов органов
дыхания, характеризующееся диффузным поражением бронхиального дерева,
проявляющееся в виде хронического кашля ежегодно не менее 3 мес на
протяжении, по крайней мере, 2 лет, приводящее к прогрессирующему
нарушению бронхиальной проходимости и развитию дыхательной
недостаточности, а также к такому осложнению, как хроническое лёгочное
сердце.
Классификация
В международной классификации болезней (МКБ-10) выделяют:
• простой и слизисто-гнойный бронхит;
• простой хронический бронхит;
• слизисто-гнойный хронический бронхит;
• другие
хронические обструктивные лёгочные болезни, включая: хронический
обструктивный бронхит, эмфизематозный бронхит, хронический бронхит с
затрудненным выдохом.
Периоды течения заболевания:
• обострение;
• ремиссия.
Осложнения
• экспираторный стеноз трахеи;
• эмфизема лёгких (при обструктивном бронхите);
• лёгочная недостаточность;
• хроническое лёгочное сердце с указанием степени компенсации.
Этиология
Причинные факторы:
• курение;
• профессиональная пыль, продукты неполного сгорания углеводородов, окислы серы, диоксид азота, озон;
• домашние и внешние воздушные поллютанты;
• повторные инфекции верхних дыхательных путей, носоглотки;
• социально-экономический статус. Предрасполагающие факторы:
• преклонный возраст;
• нарушение нутритивного статуса;
• злоупотребление алкоголем.
Патогенез
Под
влиянием причинных и предрасполагающих факторов происходит истощение
местных и системных механизмов саногенеза, включающих кашлевой рефлекс,
мукоцилиарный клиренс, активность альвеолярных макрофагов, лизоцим,
интерферон, сурфактант, IgA, IgG и др. При ХБ в процесс вовлекаются
крупные и средние бронхи.
Основные этапы патогенеза могут быть представлены следующим образом:

При
хроническом необструктивном бронхите нарушение бронхиальной
проходимости не является облигатным признаком. Появление об-структивных
нарушений не менее 3 раз в году дает основание говорить о трансформации в
хроническую обструктивную болезнь лёгких (ХОБЛ).
Клинические проявления
Необструктивный хронический бронхит чаще встречается у мужчин в среднем и пожилом возрасте, контактирующих с патогенными
факторами
(курение, производственная вредность), развивается незаметно в виде
кашля по утрам с небольшим количеством слизистой мокроты, кашель
является основным симптомом необструктивного хронического бронхита.
Главными клиническими признаками хронического обструктивно-го бронхита являются:
• Кашель
с густой и вязкой мокротой. Кашель носит постоянный, чаще всего
продуктивный характер, усиливается в холодное время года или при
присоединении бронхолегочной инфекции (появление лихорадки,
слизисто-гнойной мокроты) и возникает вследствие бронхиальной
обструкции, нередко сопровождающейся бронхоспазмом.
• Клинические и функциональные признаки обструкции дыхательных путей.
• Нарастающая одышка.
• Развитие лёгочного сердца (cor pulmonale), терминальной дыхательной и сердечной недостаточности.
При
физикальном обследовании наблюдают цианоз и периферические отёки,
поэтому больных с хроническим обструктивным бронхитом называют «синими
отёчниками». Перкуссия позволяет выявить незначительное притупление
перкуторного звука над лёгкими. При аускультации жесткое дыхание,
большое количество рассеянных сухих хрипов, в нижних отделах лёгких —
влажные мелкопузырчатые незвонкие хрипы, исчезающие или уменьшающиеся
после кашля. При усилении бронхиальной обструкции бронхоспазмом
появляется характерный удлиненный выдох.
Диагностика
В условиях поликлиники:
• клинический анализ крови;
• общий анализ мочи;
• общий анализ мокроты;
• исследование функции внешнего дыхания (ФВД);
• рентгенография органов грудной клетки;
• ЭКГ;
• Осмотр лор-врача (при необходимости рентгенография придаточных пазух носа).
В условиях стационара:
• расширенные фармакологические пробы при исследовании ФВД;
• биохимические исследования крови с оценкой острофазовых показателей, ферментов, креатинина, при ХОБЛ — альфа1-антитрипсина;
• бактериологическое исследование мокроты;
• диагностическая и лечебная бронхоскопия (при гнойном бронхите и бронхоэктазах);
• определение парциального давления кислорода и углекислого газа в капиллярной крови (при ХОБЛ).
При оценке показателей ФВД выявляют нарушение бронхиальной проходимости по обструктивному типу. Резко снижаются ОФВ1 и ПСВ, развиваются гипоксемия и гиперкапния; гипоксемия, в свою очередь, обусловливает вторичный эритроцитоз.
Дифференциальный диагноз проводят
по принципу исключения других заболеваний бронхолегочной системы —
бронхиальной астмы, рака лёгкого, бронхоэктатической болезни, в период
обострения дифференцируют с пневмонией.
Лечение
Лечение
обычно амбулаторное, важное место занимает борьба с этиологическими и
предрасполагающими факторами: отказ от курения, устранение воздействия
других факторов, раздражающих бронхи.
Бронходилатирующая
терапия является базисной при лечении хронического обструктивного
бронхита, в сочетании с которой применяются все другие лечебные средства
и методы.
Из бронхолитиков применяют: М-холинолитики (ипратропиум бромид), бета2-агонисты
(фенотерол, сальбутамол), комбинированные препараты (беродуал),
метилксантины (теофиллин, теопэк), му-корегуляторы (амброксол,
ацетилцистеин, карбоцистеин); возможно применение глюкокортикоидов при
отсутствии ощутимого эффекта от максимальных доз бронхолитика.
Антибиотики показаны во время обострения заболевания (с учетом
чувствительности эндобронхиаль-ной флоры: аминоциллины, цефалоспорины,
макролиды, фторхино-лоны).
Хирургическое лечение
Буллэктомия приводит к уменьшению одышки. Показанием к трансплантация лёгких является ОФВ <35% от должной величины и РаО2 <55 мм.
Реабилитация включает программы по обучению пациентов, психологическую поддержку и физиотерапию.
Профилактика хронического
бронхита сводится в первую очередь к борьбе с курением и оздоровлению
рабочих мест в условиях вредных производств под контролем санитарной
инспекции. Существенную
роль
играет отбор на работы, связанные с производственными вредностями, с
учетом выявления лиц, имеющих факторы риска в отношении дыхательной
системы (частые респираторные заболевания, ранние признаки бронхиальной
обструкции, злостные курильщики и т.д.).
Прогноз при
необструктивном хроническом бронхите относительно благоприятный.
Прогноз больных хроническим обструктивным бронхитом зависит от возраста
больного, степени снижения ОФВ1 на момент выявления заболевания и его увеличения после применения бронходилататоров.

