Микроцитарная анемия мкб 10
Глава 2. АНЕМИЯ
Анемия (от греч. haima — малокровие) — это клиникогематологический синдром, характеризующийся уменьшением содержания гемоглобина в единице объема крови, часто при одновременном уменьшении количества эритроцитов и изменением их качественного состава, что приводит к снижению дыхательной функции крови и развитию кислородного голодания тканей, чаще всего выражающихся такими симптомами, как бледность кожных покровов, повышенная утомляемость, слабость, головные боли, головокружение, сердцебиение, одышка и др.
Сама по себе анемия не заболевание, но часто включена в структуру большого количества самостоятельных заболеваний.
По механизму развития анемии делятся на три разных группы
• Анемия может возникать как результат потери крови вследствие кровотечения или кровоизлияния — постгеморрагическая анемия.
• Анемия может быть результатом превышения темпов разрушения эритроцитов над их продукцией — гемолитическая анемия.
• Анемия может быть следствием недостаточного или нарушенного образования эритроцитов в костном мозге — гипопластическая анемия.
Анемия — это снижение содержания гемоглобина в единице объема крови (<100 г/л), чаще при одновременном уменьшении количества (<4,0х1012/л) или общего объема эритроцитов. Заболеваемость анемией в 2001 г. составила 157 на 100 000 населения.
Классифицирующие критерии
В зависимости от среднего эритроцитарного объема различают:
— микроцитарные [средний эритроцитарный объем (СЭО) менее 80 фл (мкм)];
— нормоцитарные (СЭО — 81-94 фл);
— макроцитарные анемии (СЭО >95 фл).
По содержанию гемоглобина в эритроцитах различают:
— гипохромные [среднее содержание гемоглобина в эритроците (ССГЭ) менее 27 пг];
— нормохромные (ССГЭ — 27-33 пг);
— гиперхромные (ССГЭ — более 33 пг) анемии.
Патогенетическая классификация
1. Анемии вследствие кровопотери.
• Острая постгеморрагическая анемия.
• Хроническая постгеморрагическая анемия.
2. Анемии вследствие нарушений синтеза гемоглобина и обмена железа.
• Микроцитарные анемии:
— железодефицитная анемия;
— анемия при нарушении транспорта железа (атрансферритинемия);
— анемия вследствие нарушения утилизации железа (сидеробластная анемия);
— анемия вследствие нарушения реутилизации железа (анемия при хронических заболеваниях).
• Нормохромно-нормоцитарные анемии:
— гиперпролиферативная анемия (при болезнях почек, гипотиреозе, белковой недостаточности);
— анемии, обусловленные костно-мозговой недостаточностью (апластическая анемия, рефрактерная анемия при миелодиспластическом синдроме);
— метапластические анемии (при гемобластозах, метастазах в красный костный мозг);
— дизэритропоэтическая анемия.
• Макроцитарные анемии:
— дефицит витамина В12;
— дефицит фолиевой кислоты;
— дефицит меди;
— дефицит витамина С.
3. Гемолитические анемии.
• Приобретенные:
— гемолитические анемии, обусловленные иммунными нарушениями [изоиммунная гемолитическая анемия, аутоиммунная гемолитическая анемия (с тепловыми или холодовыми антителами), пароксизмальная ночная гемоглобинурия];
— гемолитические микроангиопатические анемии;
— гемолитические анемии вследствие воздействия прямых гемолизинов [гемолитические яды, токсины бактерий, паразиты (малярия)].
• Наследственные:
— гемолитические анемии, связанные с нарушением структуры мембраны эритроцитов (наследственный сфероцитоз, наследственный эллиптоцитоз);
— гемолитические анемии, связанные с недостаточностью ферментов в эритроцитах (недостаточность глюкозо-6-фосфат дегидрогеназы, пируват киназы);
— гемолитические анемии, связанные с нарушением синтеза НЬ (серповидноклеточная анемия, талассемия).
Классификация анемий по МКБ-10
• D50 — D53 Анемии, связанные с питанием.
• D55 — D59 Гемолитические анемии.
• D60 — D64 Апластические и другие анемии.
При сборе анамнеза у пациентов с анемией необходимо расспрашивать:
— о недавних кровотечениях;
— недавно появившейся бледности;
— выраженности менструальных кровотечений;
— соблюдении диеты и употреблении алкоголя;
— снижении массы тела (>7 кг в течение 6 мес);
— наличии анемии в семейном анамнезе;
— наличии в анамнезе гастрэктомии (при подозрении на дефицит витамина В12) или резекции кишечника;
— патологических симптомах со стороны верхних отделов ЖКТ (дисфагия, изжога, тошнота, рвота);
— патологических симптомах со стороны нижних отделов ЖКТ (изменение в привычном функционировании кишечника, кровотечение из прямой кишки, боль, уменьшающаяся при дефекации).
При обследовании у пациента ищут:
— бледность конъюнктив;
— бледность кожи лица;
— бледность кожи ладоней;
— признаки острого кровотечения:
— + тахикардию в положении лежа (частота пульса >100 в минуту);
— + гипотензию в положении лежа (систолическое АД <95 мм рт.ст);
— увеличение частоты пульса >30 в минуту или выраженное головокружение при переходе из положения лежа в положение сидя или стоя;
— признаки сердечной недостаточности;
— желтуху (можно предположить гемолитическую или сидеробластную анемию);
— признаки инфекции или спонтанных кровоподтеков (можно предположить недостаточность функции костного мозга);
— опухолевидные образования в брюшной полости или прямой кишке:
— + проводят исследование прямой кишки пациента и тест на скрытую кровь в фекалиях.
Исследования, которые необходимо провести
• Подсчет форменных элементов крови и мазок крови.
• Определение группы крови и создание банка собственной крови пациента.
• Определение концентрации мочевины и содержание электролитов.
• Функциональные печеночные пробы.
Определение СЭО и ССГЭ могут помочь в выявлении потенциальных причин развития анемии (табл. 192).
Таблица 192. Причины развития анемии

Средний объем эритроцита
СЭО (MCV — mean corpuscular volume) — средний корпускулярный объем — средняя величина объема эритроцитов, измеряемая в фемтолитрах (fl) или кубических микрометрах. В гематологических анализаторах СЭО вычисляется делением суммы клеточных объемов на число эритроцитов, но этот параметр можно рассчитать по формуле:
Ht (%) 10
RBC (1012/л)
Значения среднего объема эритроцита, характеризующие эритроцит:
— 80-100 fl — нормоцит;
— <80 fl — микроцит;
— >100 fl — макроцит.
СЭО (табл. 193) нельзя достоверно определить при наличии в исследуемой крови большого числа анормальных эритроцитов (например, серповидных клеток) или диморфной популяции эритроцитов.
Таблица 193. Средний объем эритроцита (Тиц Н., 1997)

Средний объем эритроцита 80-97,6 мкм.
Клиническое значение СЭО аналогично значению однонаправленных изменений цветного показателя и содержания гемоглобина в эритроците (МСН), так как обычно макроцитарные анемии являются
одновременно гиперхромными (или нормохромными), а микроцитарные — гипохромными. СЭО используют главным образом для характеристики типа анемии (табл. 194).
Таблица 194. Заболевания и состояния, сопровождающиеся изменением среднего объема эритроцита

Изменения СЭО дают информацию о нарушениях водноэлектролитного баланса: повышенное значение СЭО — гипотонический характер нарушений водно-электролитного баланса, понижение — гипертонический характер.
Среднее содержание гемоглобина в эритроците (табл. 195)
Таблица 195. Среднее содержание гемоглобина в эритроците (Тиц Н., 1997)

Окончание табл. 195

Этот параметр можно рассчитать по формуле:

Среднее содержание гемоглобина в эритроците 26-33,7 пг.
МСН самостоятельного значения не имеет и всегда соотносится с СЭО, цветным показателем и средней концентрацией гемоглобина в эритроците (МСНС). На основании этих показателей различают нормо-, гипо- и гиперхромные анемии.
Снижение МСН (т.е. гипохромия) характерно для гипохромных и микроцитарных анемий, включая железодефицитную, анемию при хронических болезнях, талассемию; при некоторых гемоглобинопатиях, свинцовом отравлении, нарушении синтеза порфиринов.
Повышение МСН (т.е. гиперхромия) наблюдается при мегалобластных, многих хронических гемолитических анемиях, гипопластической анемии после острой кровопотери, гипотиреозе, заболеваниях печени, метастазах злокачественных новообразований; при приеме цитостатиков, контрацептивов, противосудорожных препаратов.
Четыре основные функции железосодержащих
ферментов
• Транспорт электронов (цитохромы, железосеропротеиды).
• Транспорт и депонирование кислорода (гемоглобин, миоглобин).
• Участие в формировании активных центров окислительновосстановительных ферментов (оксидазы, гидроксилазы, супероксиддисмутазы и др.).
• Транспорт и депонирование железа (трансферрин, гемосидерин, ферритин).
Уровень железа в крови определяет состояние организма (табл. 196,
197).
Таблица 196. Содержание железа в сыворотке в норме (Тиц Н., 2005)

Таблица 197. Важнейшие заболевания, синдромы, признаки дефицита и избытка железа в организме человека (Авцын А.П., 1990)

Необходимые исследования
• Микроцитарная анемия: — ± ферритин в сыворотке крови.
• Макроцитарная анемия:
— фолиевая кислота в сыворотке крови;
— витамин В12 (кобаламин) в сыворотке крови;
— ± метилмалоновая кислота в моче или сыворотке крови (при подозрении на дефицит витамина В12).
Последующие исследования
• Железодефицитная анемия:
— гастроскопия и колоноскопия.
Дефицит витамина В12
• + Антитела к фактору Касла.
• + Тест Шиллинга.
Железодефицитная анемия
В 2/3 случаев анемия возникает из-за заболевания верхних отделов
ЖКТ.
Частые причины железодефицитной анемии у лиц пожилого возраста:
— пептическая язва или эрозия;
— новообразование в области прямой или толстой кишки;
— операция на желудке;
— наличие грыжевого отверстия (>10 см);
— злокачественное заболевание верхних отделов ЖКТ;
— ангиодисплазия;
— варикозно-расширенные вены пищевода.
Дефицит витамина В12
Частые причины:
— пернициозная анемия;
— тропический спру;
— резекция кишечника;
— дивертикул тощей кишки;
— нарушение всасывания витамина В12;
— вегетарианство.
Дефицит фолиевой кислоты
Частые причины:
— алкоголизм;
— недостаточное питание.
Утверждено приказом Министерства здравоохранения и социального развитии Российской Федераций От_____________№
Стандарт медицинской помощи больным с желудочно-кишечным кровотечением неуточненным
1. Модель пациента.
• Категория возрастная: взрослые, дети.
• Нозологическая форма: желудочно-кишечное кровотечение неуточненное.
• Код поМКБ-10: К92.2.
• Фаза: острое состояние.
• Стадия: первое обращение.
• Осложнения: вне зависимости от осложнений.
• Условия оказания: скорая медицинская помощь.
Диагностика

Лечение из расчета 20 минут

Хроническая постгеморрагическая анемия

Окончание табл.

*АТХ — анатомо-терапевтическо-химическая классификация. **ОДД — ориентировочная дневная доза. ***ЭКД — эквивалентная курсовая доза.
КЛИНИЧЕСКИЙ РАЗБОР
Больная В., 58 лет, обратилась с жалобами на общую слабость, быструю утомляемость, периодически возникающие головокружения, шум в ушах, мелькание «мушек» перед глазами, сонливость в дневные часы. Отмечает, что в последнее время испытывает желание есть мел.
Из анамнеза
В течение последних двух лет больная перешла на вегетарианское питание.
Объективно: кожные покровы и видимые слизистые оболочки бледные, ногти истончены. Периферические лимфатические узлы не увеличены. В легких дыхание везикулярное, хрипов нет. Сердечные тоны приглушены, ритмичные, систолический шум на верхушке. ЧСС 80 в минуту. АД 130/75 мм рт. ст. Язык влажный, покрыт белым налетом. Живот при пальпации мягкий, безболезненный.
Пациентке было проведено обследование
Общий анализ крови
Гемоглобин — 85 г/л, эритроциты — 3,4х1012/л, цветовой показатель — 0,8, гематокрит — 27%, лейкоциты — 5,7х109/л, палочкоядерные — 1, сегментноядерные — 72, лимфоциты — 19, моноциты — 8, тромбоциты — 210х109/л, отмечаются анизохромия и пойкилоцитоз.
МСН (среднее содержание гемоглобина в эритроците) — 24,9 пг (норма 27-35 пг).
МСНС — 31,4% (норма 32-36%). СЭО — 79,4 мкм (норма 80-100 мкм).
Биохимический анализ крови
Железо в сыворотке крови — 10 мкмоль/л (норма 12-25 мкмоль/л).
Общая железосвязывающая способность сыворотки — 95 мкмоль/л (норма 30-86 мкмоль/л).
Процент насыщения трансферрина железом — 10,5% (в норме
16-50%).
Содержание ферритина 8 мкг/л (норма 10-150 мкг/л).
Фиброгастродуоденоскопия
Заключение: поверхностный гастродуоденит.
Колоноскопия. Заключение: патологии не выявлено.
Консультация акушера-гинеколога. Заключение: менопауза 5 лет. Атрофический кольпит.
На основании жалоб пациентки (общая слабость, быстрая утомляемость, периодически возникающие головокружения, шум в ушах, мелькание «мушек» перед глазами, сонливость в дневные часы, желание есть мел) и данных лабораторного обследования [в общем анализе крови снижено содержание гемоглобина, эритроцитов; размеры эритроцитов уменьшены, разной формы, различной по интенсивности окраски (признаки раздражения эритроцитарного ростка); в биохимическом анализе крови отмечается снижение содержания железа в сыворотке крови, повышение общей железосвязывающей способности сыворотки, снижение процента насыщения трансферрина железом и снижение сывороточного ферритина] пациентке был поставлен диагноз: железодефицитная анемия средней степени тяжести (алиментарного происхождения).
Анемия – заболевание, возникающее по множеству причин. Женщины имеют большую предрасположенность к данной патологии, чем мужчины вследствие более частой кровопотери и физиологических особенностей.

При недостатке железа, витамина B12 и др. развивается железодефицитная анемия: код по МКБ 10 для этого заболевания включает 14 разделов, настолько разнообразны варианты патологии.
Болезнь возникает в результате недостаточного поступления этого микроэлемента в костный мозг, что приводит к нарушениям эритропоэза.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Лечение анемии препаратами железа проводится после тщательно проведенной диагностики и исключения других болезней со сходными клиническими проявлениями.
Анемия: код по МКБ-10
Медицинским работникам нужно знать, как кодируется анемия. Код ЖДА МКБ этого заболевания крови занимает несколько специальных разделов. Однако ЖДА диагностируется наиболее часто.
Ее кодировки:
- D50.9 Железодефицитная анемия неуточненная
- D50 Железодефицитная анемия
Недостаток железа – наиболее частая причина анемий у населения планеты. В странах Европы дефицит этого элемента выявляется примерно у 25% лиц женского и 2% лиц мужского пола.
В среднем человек потребляет 10-15 мг железа в сутки, однако из них усваивается только 5-10%. ЖКТ способен усвоить не более 3,5 мг железа в день.
☆Международный классификатор болезней 10-го пересмотра, краткая версия 2019 г в Системе Консилиум.
При некоторых патологических и физиологических состояниях количество всасываемого железа увеличивается до 30%, однако основная часть этого микроэлемента так и остается неусвоенной.
Суточная потребность в железе зависит от следующих факторов:
- пол;
- возраст;
- вынашивание ребенка;
- подростковый возраст;
- детородный возраст (у женщин).
Именно у таких пациентов велика вероятность развития ЖДА при его дополнительной потере или недостаточном поступлении с пищей.
Причины
Главная причина развития дефицита железа у человека кроется в хронической потере крови в результате маточных кровотечений и кровотечений из ЖКТ. В 1 мл цельной крови содержится около 0,5 мг железа.
Поэтому хроническая потеря даже небольших объемов крови ведет к неизбежному дефициту железа. У женщин этот риск выше из-за регулярных менструальных кровотечений, геморрагий и других патологий женской сферы.
Очень часто случается так, что у одного пациента выявляется одновременно несколько причин дефицита железа.
К основным его причинам относятся:
- Хронические кровопотери (расширение варикозных вен пищевода, язвенная болезнь желудка и 12-перстной кишки, воспалительные заболевания ЖКТ, злокачественные опухоли, геморрой, глистные инвазии, длительный прием НПВС, оральных контрацептивов и др.).
- Кровопотеря, развивающаяся по необычным причинам (гематурия, гемоглобинурия, гемосидероз легочной ткани).
- Повышенная потребность в железе (периоды беременности и лактации, подростковый возраст и др.).
- Нарушение всасывания железа (тотальная гастрэктомия, хронический атрофический гастрит, энтерит и др.).
- Недостаточное поступление железа с продуктами питания.
☆ Порядок диагностики и лечения железодефицитной анемии, утвержденный Минздравом, скачивайте в Системе Консилиум.
Симптомы
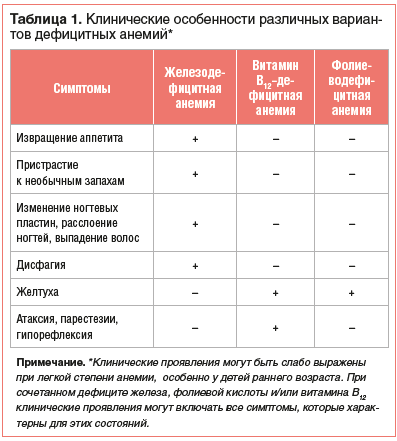
Обычно железодефицитная анемия (код по МКБ – D50) развивается постепенно, поэтому его симптомы могут быть слабо выраженными, особенно в начале болезни.
Позднее возникают признаки сидеропенического синдрома:
- мышечная слабость;
- снижение работоспособности;
- снижение физической выносливости;
- появление вкусовых и обонятельных извращений (желание поедать мел, известь, пристрастие к запаху бензина, лакокрасочных изделий и др.);
- изменения кожи, волос, ногтей, слизистых (глоссит, «заеды» в уголках рта, ломкость волос и ногтей и др.).
Перечисленные клинические проявления могут возникать и при нормальной концентрации гемоглобина в крови.
Снижение уровня гемоглобина приводит к возникновению так называемого анемического синдрома.
Используйте интерактивный конструктор, чтобы получить готовый протокол ведения пациента на основе последних клинических рекомендаций Минздрава РФ.
У многих пациентов с железодефицитной анемией наблюдаются жалобы, связанные с патологией ЖКТ: тяжесть и боль в области эпигастрия после еды, пропажа аппетита и т.д.
Характерные проявления сидеропенического синдрома позволяют предположить развитие железодефицитной анемии:
- сухость и шелушение кожных покровов;
- ломкость, тусклость ногтей;
- трещины на губах, ангулярный стоматит;
- повышенное отделение слюны по ночам;
- ломкость волос, раннее появление седины;
- трещины на языке, его болезненность;
- долгое заживление ран и царапин;
- частые простудные заболевания, вызванные снижением иммунитета;
- мышечная слабость;
- слабость сфинктеров (при смехе, натуживании, кашле выделяется моча);
- гнездная атрофия по ходу пищевода и желудка;
- резкие и сильные позывы к мочеиспусканию;
- сонливость;
- вялость;
- отеки на лице.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Диагностика
При железодефицитном эритропоэзе возникает умеренный гипохромный микроцитоз при нормальной концентрации гемоглобина.
Возрастает доля ненасыщенных трансферринов, снижается концентрация насыщенных трансферринов и железа в сыворотке крови.
Растет количество свободного протопорфирнна в эритроцитах вследствие дефицита железа, необходимого для его преобразования в гем.
С июля 2019 года в направлении на лабораторное исследование надо указать клинические сведения и данные о лекарствах, которые принимает пациент, а также других биологических факторах, которые могут влиять на результат исследований.
Скачайте шаблон в журнале «Заместитель главного врача».
Для ЖДА характерны следующие лабораторные признаки:
- снижение уровня гемоглобина;
- выраженная гипохромия и микроцитоз эритроцитов;
- анизоцитоз;
- пойкилоцитоз;
- нормальная или умеренно сниженная концентрация ретикулоцитов (значительное снижение наблюдается при острой кровопотере);
- нормальные показатели лейкоформулы;
- нормальный или слегка повышенный уровень тромбоцитов;
- снижение концентрации железа и насыщенных трансферритинов;
- повышение уровня ненасыщенных трансферритинов;
- нормальная клеточность костного мозга;
- умеренная гиперплазия эритроидного ростка;
- резкое снижение уровня сидеробластов.
При анемии неуточненной (код МКБ-10 – D50.9) необходима дифференциальная диагностика со следующими патологическими состояниями:
- иные гипохромные микроцитарные анемии;
- талассемия;
- сидеробластная анемия;
- (код МКБ – D50) при хронических воспалительных и злокачественных заболеваниях.
Если потеря крови вследствие маточного или желудочно-кишечного кровотечения исключена, необходим диагностический поиск более редких источников кровопотери.
Больным назначается:
- R-графия органов грудной клетки;
- повторное исследование мочи;
- анализ кала на скрытую кровь;
- эндоскопические методы диагностики (ФГДС, ректороманоскопия, колоноскопия, ирригоскопия);
- УЗИ;
- КТ органов брюшной полости.
В январе вступил в силу закон о клинических рекомендациях. Пять ключевых положений надо учесть в работе уже в 2019 году. Что следует изменить, читайте в журнале «Заместитель главного врача».
Лечение
Лечение ЖДА включает в себя лечение основного заболевания, приведшего к дефициту железа в организме, а также использование препаратов железа для восполнения его запасов в организме.
Рутинное назначение препаратов железа недопустимо, так как это неэффективно и нередко приводит к ошибкам диагностики (особенно это касается онкологических заболеваний, сопровождающихся снижением уровня гемоглобина в крови).
Лечение недостатка железа, как правило, проводится препаратами для перорального применения.
Парентеральное введение подобных средств назначается редко и лишь при тяжелых формах ЖДА по показаниям.
Профилактический прием таких препаратов показан беременным женщинам, больным на гемодиализе, донорам крови. Недоношенным детям дают специальные смеси, обогащенные солями железа.
Диета также играет важную роль, но нужно понимать, что компенсировать дефицит железа в организме при помощи одних лишь продуктов питания невозможно.
В рационе больного с анемией обязательно должны присутствовать мясные продукты.