Методики лечения бронхиальной астмы
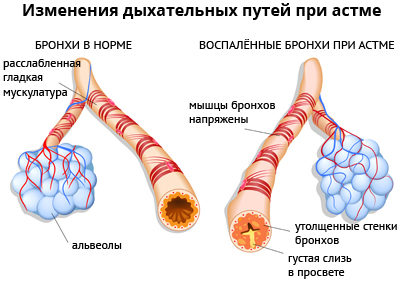
Бронхиальная астма – воспалительный процесс дыхательных путей, характеризующийся хроническим течением. Заболевание не связано с непосредственным воздействием инфекционных агентов.
Бронхиальную астму важно лечить комплексно: это позволит избежать ее обострений и не допустить летального исхода. В этой статье представлены основные методы терапии и отзывы о лечении бронхиальной астмы.
Можно ли вылечить бронхиальную астму
Бронхиальная астма – заболевание, имеющее иммунно-аллергическое происхождение. Для этой болезни характерно хроническое течение с прогрессирующим развитием: у больного периодически возникают приступы, вызывающие удушье.
При этом заболевании в органах дыхательной системы возникают воспалительные процессы, вызывающие гиперреактивность бронхов. Из-за этого малейший контакт с раздражителями и аллергенами приводит к обструкции дыхательных путей, ограничению скорости потока воздуха и удушью.
В периоды ремиссии, когда приступы удушья отсутствуют, в бронхах сохраняется воспалительный процесс.
Бронхиальная астма развивается по-разному: наименее тяжелый случай – эпизодическая форма, наиболее – неконтролируемая, персистирующая.
Заболевание может вызывать тяжелые осложнения: эмфизему легких, вторичную сердечно-легочную недостаточность. Есть риск возникновения астматического статуса, при котором приступы удушья следуют один за другим, и купировать их не удается. Это может привести к летальному исходу.
Также это заболевание в запущенных случаях приводит к инвалидности. Корректное и системное лечение бронхиальной астмы позволяет улучшить состояние больного и повысить качество его жизни.
Поскольку описываемое заболевание относится к патологическим процессам хронического течения, избавиться от него навсегда невозможно. На сегодняшний день в современной медицине не подтверждено ни одного случая, когда больной вылечил астму полностью.
Специалисты подчеркивают, что даже если у больного на протяжении нескольких лет подряд не возникают симптомы хронического воспалительного процесса органов дыхания, это не свидетельствует об излечении. Отсутствие клинической картины в данном случае указывает на продолжительный период ремиссии, который может завершиться в любой момент.
Несмотря на сложности, течение бронхиальной астмы можно и нужно контролировать, причем в течение всей жизни. Постоянное соблюдение рекомендаций врача, прием лекарственных препаратов, ограничение контакта с аллергенами и соблюдение лечебной диеты предотвращают возникновение приступов удушья и улучшают качество жизни больного.
Как лечить бронхиальную астму
Отзывы специалистов о методах лечения бронхиальной астмы указывают на то, что терапия обязательно должна иметь комплексный характер.
Основными компонентами лечения данного заболевания являются:
- использование медикаментов. Страдающим от астмы необходимо применять препараты с содержанием глюкокортикоидов и кромонов. Первые спасают больного при приступах удушья, вторые используются для профилактики обострений. Также для лечения бронхиальной астмы используют отхаркивающие и муколитические средства для отведения мокроты из бронхов, противоаллергические препараты, необходимые для снятия симптомов аллергии, которой обычно сопровождается воспалительный процесс;
- применение ингаляторов. Ингаляционные препараты эффективно борются с симптоматикой бронхиальной астмы, оказывают помощь при удушьях;
- проведение физиотерапевтических процедур. Пациентам с бронхиальной астмой в периоды обострения показаны магнитотерапия, аэрозольтерапия, аэроионотерапия, лазеротерапия. При ремиссии рекомендуется фонофорез, солнечные и воздушные ванны, электрофорез, водолечение;
- массаж грудной клетки. Такой метод терапии применяется в периоды обострения и ремиссии;
- применение народных средств. Различные настойки и отвары, приготовленные по народным рецептам, можно использовать только после консультации с врачом, чтобы не усугубить состояние больного. Этот способ терапии не может быть основным: он лишь дополняет основной курс лечения, основанный на традиционных методиках.
Комплексное лечение бронхиальной астмы может проводиться в специализированных учреждениях – оздоровительных санаториях. Специалисты предлагают, помимо стандартной медикаментозной терапии, ряд лечебных процедур, среди которых:
- бальнеотерапия;
- лечение морской водой, растениями, кислородом;
- спелеотерапия (пребывание в соляных пещерах);
- ароматерапия;
- грязелечение.
Традиционная медицина

Специалисты рекомендуют больным, страдающим астмой, лечиться с помощью специфических лекарственных препаратов.
Пациентам назначают целый ряд медикаментов.
Основная терапевтическая задача приема препаратов при бронхиальной астме – расширение просвета бронхов, уменьшение воспаления и снятие бронхоспазма. В группу используемых медикаментов входят:
- бета-адреномиметики короткого действия. Эти препараты, которые называют бронхолитиками, обычно вводятся ингаляционным путем. Они купируют острые приступы;
- бета-адреномиметики продолжительного действия. Они также вводятся ингаляционно;
- холинолитики. Препараты этой группы уменьшают спазм мускулатуры бронхов;
- теофиллины. Лекарственные средства этой группы предотвращают дыхательную недостаточность, оказывают бронходилатирующее действие;
- глюкокортикостероиды. Препараты для лечения бронхиальной астмы, содержащие гормоны, обладают противовоспалительным эффектом. Они влияют на слизистую оболочку бронхов, оказывая противоотечное и противоаллергическое действия. Многие глюкокортикостероиды выпускаются в форме ингаляторов;
- антагонисты лейкотриеновых рецепторов. Лекарственные средства данной группы оказывают противовоспалительное действие;
- отхаркивающие препараты (сиропы на основе корня солодки, чабреца, алтея). Их задача – стимуляция сокращения мышц дыхательных путей, благодаря чему мокрота выходит наружу;
- муколитики. Такие препараты разжижают мокроту и уменьшают ее выработку, а также облегчают выведение;
- препараты с противоаллергическим действием. Они купируют симптомы аллергии, которыми часто сопровождается течение бронхиальной астмы.
Выбор лекарственных препаратов зависит от степени тяжести заболевания:
- на начальных стадиях бронхиальной астмы, которые характеризуются эпизодическими приступами, назначают ингаляционные средства для снятия симптомов. Обычно в их роли выступают бета-адреномиметики непродолжительного действия;
- на второй стадии заболевания назначают противовоспалительные средства из группы кортикостероидов или антилейкотриеновых препаратов. В этом случае пациент продолжает использовать ингаляционные бронхолитические средства;
- на третьей стадии патологии целесообразна комбинированная терапия. Больному назначают ингаляционные глюкокортикостероиды в низких дозах и бета-адреномиметики длительного действия. При необходимости назначают препараты-теофиллины длительного действия;
- если у пациента была выявлена бронхиальная астма четвертой степени тяжести, назначают ингаляционный глюкокортикостероид, бета-адреномиметик длительного действия, а также антилейкотриеновое средство;
- в наиболее тяжелых случаях используют большое количество препаратов, направленных на лечение астмы. Помимо ингаляционных кортикостероидов для снятия приступов, назначают гормоны системного действия.
Представленные схемы лечения в большей степени подходят взрослым, детям терапию корректируют в соответствии с возрастными особенностями.
Метод Бутейко
Необходимо упомянуть о методе лечения астмы по Бутейко. Его суть заключается в оптимизации дыхательного процесса за счет выполнения специальных упражнений.
Специалист, который разработал этот способ лечения, считал, что именно неправильное дыхание приводит к множеству заболеваний, включая астму. Бутейко, который сам страдал от астмы, утверждал, что глубокие вдохи и выдохи уменьшает содержание в крови кислорода, что провоцирует его дефицит в организме.
Кислородное голодание является причиной нарушения обменных процессов, а это провоцирует спазм сосудов и бронхов.
Прежде чем начать лечение таким способом, пациент проходит подготовку. Ему необходимо исследовать свое дыхание. Далее больной изучает особенности гимнастики.
Дыхательные упражнения выполняют натощак.
В комплекс упражнений входит ряд элементов, выполнение которых возможно разными способами:
- вначале пациент садится на стул, выпрямив спину. Ладони располагаются на коленях. Нужно дышать неглубоко – так, чтобы дыхание было едва заметным, и возникло ощущение, будто дышать невозможно. Заниматься таким образом нужно в течение 10 минут;
- далее выполняют дыхательные движения, задействуя грудь и живот. Вдох и выдох продолжаются не более 7,5 секунды. Пауза между вдохами и выдохами составляет по 5 секунд;
- далее выполняют точечный массаж носа, при этом максимально задержав дыхание;
- дышат по очереди правой и левой ноздрей, прикрывая противоположную. Выполнить по 10 раз на каждую сторону;
- делают такие дыхательные движения: на вдохе втягивают живот, фиксируются на 7,5 секунды. Выдох нужно делать максимально полный, длительность также 7,5 секунды. Выполнить 10 раз. Пауза между подходами – 5 секунд;
- осуществляют вентиляцию легких. На протяжении одной минуты выполняют 12 очень глубоких вдохов и выдохов, по 5 секунд каждый. На предельном выдохе необходимо один раз максимально задержать дыхание.
Заключительная часть лечебной дыхательной гимнастики – проведение уровневого дыхания. Делают это таким образом:
- в течение минуты делают вдох, выдох, затем паузу. Продолжительность каждого элемента – 5 секунд;
- в течение двух минут делают вдох, затем паузу и после этого – выдох. Выполнять все по 5 секунд;
- в течение трех минут делают вдох, паузу и выдох. Вдох и выдох – по 7,5 секунды, пауза длится 5 секунд;
- в течение четырех минут делают вдох, паузу, затем выдох и снова паузу. Каждый элемент – по 10 секунд.
После уровневого дыхания по одному разу задержать дыхание при выдохе, а затем – при вдохе. Далее максимально задержать дыхание в положении сидя, затем – шагая на месте, и в заключение – приседая (от 3 до 10 раз).
Снова присесть на стул, выровнять спину, расслабиться. Дышать полной грудью, постепенно уменьшая вдохи и выдохи, до тех пор пока дыхание не станет практически незаметным.
Нетрадиционные методы

Существуют альтернативные методы лечения или, как их еще называют, нетрадиционные. Это разнообразные народные рецепты, гомеопатия, самовнушение.
Врачи подчеркивают, что данные способы лечения работают только в том случае, если комбинировать их с традиционными методами лечения.
К нетрадиционным способам можно отнести следующие:
- прием настоя на сосновых шишках. Чтобы приготовить его, нужно положить в термос 3-5 вымытых сосновых шишек и кусок смолы этого же дерева (не более 2 см в диаметре). Залить компоненты 500 мл горячего молока. Тщательно все смешать, дать настояться в течение четырех часов. После этого процедить настой, шишки убрать. Выпивать утром и вечером по стакану полученного лечебного средства. Продолжительность лечения – как минимум месяц, но не более двух;
- применение сборного отвара растительных компонентов. Нужно подготовить цветки календулы, ромашки, а также перченую мяту, мать-и-мачеху, подорожник, анис, багульник, корень солодки, фиалки и девясила. Перечисленные компоненты необходимо высушить. Взять все травы в равных частях, измельчить, смешать. Отобрать столовую ложку полученной смеси, залить 1,5 литра кипятка. Дать настояться 3-4 часа, процедить. Принимать по 50 мл средства после приемов пищи;
- использование средства на основе топинамбура. Корнеплоды очистить от кожицы, натереть на мелкой терке. Взять 2 столовые ложки полученной массы, залить стаканом кипятка. Дать постоять 2 часа, накрыв емкость крышкой. Принимать по четверти стаканы 4 раза в день.
Некоторые астматики оставляют положительные отзывы о лечении астмы гомеопатическими препаратами.
При хроническом воспалительном процессе органов дыхательной системы подходят многие гомеопатические средства.
Несмотря на то что гомеопатические средства не признаются официальной медициной, перед их применением следует обязательно консультироваться с врачом. Важно обсудить вопросы дозировки. Кроме того, конкретный вид гомеопатического средства назначается при определенных условиях: например, некоторые виды рекомендуют пациентам, у которых, помимо астмы, выявлена гипертоническая болезнь, и они не подходят в случае, если астма осложняется вазомоторным ринитом.
Возможности «другого лечения» нельзя отрицать, но следует помнить, что методики альтернативной терапии не должны заменять традиционные.
Отзывы людей об эффективности методов лечения астмы

Многие пациента оставляют свои отзывы о лечении бронхиальной астмы, которые полезны для тех, кто страдает этим заболеванием.
Обычно пациенты подчеркивают, что перепробовали много средств, позволяющих добиться ремиссии.
При обострениях большинство больных используют ингаляционные препараты.
Некоторые пациенты едут отдыхать в Крым, степные районы (города Феодосия и Судак) – климат этих мест сухой. После пребывания в таких условиях приступы отступают на довольно длительное время. Об этом упоминает каждый третий больной, отдыхавший в Крыму.
Некоторые больные подчеркивают, что на состояние хорошо влияет посещение соляных пещер.
Периодически пациенты делают ингаляции с помощью специального прибора — небулайзера, соблюдают диету, исключают контакты с аллергенами. Все это помогает избежать частых приступов
Гимнастику по методу Бутейко практиковали многие: судя по отзывам, она помогает далеко не каждому.
Профилактика обострений астмы
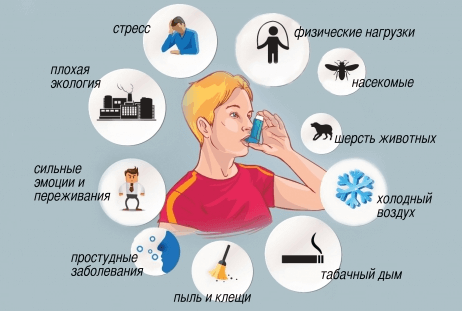
Чтобы максимально снизить риск приступов при бронхиальной астме, нужно следовать таким правилам:
- отказаться от вредных привычек. Необходимо не только отказаться от сигарет, но и избегать мест, в которых курят;
- чаще бывать на свежем воздухе, ограничить время нахождения в местности с загрязненным воздухом;
- своевременно лечить воспалительные и инфекционные заболевания дыхательных путей;
- избегать тесного контакта с домашними животными;
- избегать пыли, пыльцы цветущих растений.
При бронхиальной астме необходимо соблюдать диету. Режим питания подразумевает полное исключение продуктов, которые могут спровоцировать приступ удушья. Важно помнить о следующем:
- употребление соли нужно строго ограничить. В сутки ее можно не более 8 г;
- необходимо исключить из рациона все виды орехов;
- куриные яйца, морепродукты и морская рыба, цитрусовые, грибы, клубника и малина – сильнейшие аллергены, поэтому следует отказаться от их употребления;
- важно избегать продуктов и блюд, в составе которых содержатся гистамины и тиамин. Больше всего подобных веществ содержится в спиртосодержащих напитках, сыре, копченостях (особенно в сырокопченых колбасах), рыбных консервах;
- все приправы и специи, включая натуральные (хрен, лук, чеснок), необходимо исключить из меню.
Газированные напитки, мед, кофе и шоколад также вызывают аллергические реакции.
Все продукты промышленного производства содержат большое количество красителей и ароматизаторов, опасных для здоровья астматика, поэтому их необходимо избегать.
Меню больного может состоять из свежих фруктов и овощей, которые нужно варить и запекать, овощных супов и вегетарианских борщей, овощного рагу, паровых тефтелей, изредка – крупяных гарниров.
Что касается способа приготовления пищи, то больным бронхиальной астмой следует употреблять отварные, тушеные и запеченные блюда. От жареных продуктов необходимо отказаться полностью.
Заключение
При бронхиальной астме необходимо систематическое лечение, отзывы о различных методах можно найти на форумах, посвященных данному заболеванию. В основе терапии – прием лекарственных препаратов, купирующих приступы и предотвращающих рецидивы.
Основное лечение дополняется соблюдением диеты, физиотерапевтическими процедурами, выполнением дыхательной гимнастики. Грамотное соблюдение предписаний, данных врачом, в течение всей жизни позволяет больному избежать инвалидности и летального исхода.
Источник
 Бронхиальная астма – одна из самых распространённых хронических болезней дыхательных путей, характеризующееся возникновением воспаления, проявляющаяся приступообразной одышкой и удушьем.
Бронхиальная астма – одна из самых распространённых хронических болезней дыхательных путей, характеризующееся возникновением воспаления, проявляющаяся приступообразной одышкой и удушьем.
В последнее время она диагностируется чаще, нежели десять лет тому назад. Причина частого выявления такого патологического состояния не только в усовершенствовании методов диагностики.
Большое влияние на уровень заболеваемости оказывает ухудшающееся с каждым годом состояние экологической среды. И все больше и больше взрослых обращаются к врачам за помощью в диагностировании и лечении бронхиальной астмы.
Клинические формы
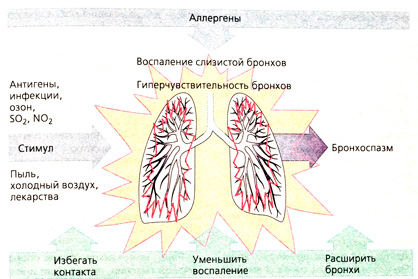
В следствие приступа астмы возникает сужение просвета бронхов – бронхоспазм и затруднение проходимости (обструкция) органов дыхания, что и является первопричиной приступов.
Существуют различные системы типизаций бронхиальной астмы. Число форм, упоминаемых в этих классификациях, достигает 10 и более. Деление на них зачастую является достаточно условным, к тому же с возрастом одна форма может переходить в другую.
В целом, говоря обобщённо, эти клинические разновидности можно подразделить на следующие:
- аллергическая форма, при которой основным фоном и причиной заболевания служит аллергический фактор;
- инфекционно-аллергическая, когда аллергический фактор также имеет место, но выражен в меньшей степени, и наравне с ним отмечается зависимость астматических приступов от инфекций и простудных заболеваний;
- неаллергические формы, к которым относятся, например, дисгормональная, инфекционная, аспириновая, психогенная и другие.
Характерные симптомы заболевания
Независимо от формы, симптоматика бронхиальной астмы в целом идентична и проявляется периодически возникающими приступами удушья, которые похожи на нарастающее чувство нехватки воздуха. Тяжесть и частота их могут быть различны.
Провоцирующие факторы также разные – вплоть до психического переживания или физического усилия. Однако в подавляющем большинстве случаев это либо аллергены, либо вещества, оказывающие раздражающее действие на слизистую бронхов: шерсть животных, тополиный пух, запахи духов, домашняя или библиотечная пыль, духота в помещении.
Нередко благоприятный фон для развития приступа – инфекции дыхательных путей.
При этом нарушается выдох, то есть одышка при бронхиальной астме носит преимущественно экспираторный характер. Позже присоединяется кашель с мокротой, которая не выделяется или плохо отходит и представляет собой густой, вязкий секрет. Для нее врачи используют специальный термин — «стекловидная».
Астматический приступ имеет внезапное начало и может возникнуть независимо от времени суток. Развитие его быстрое и бурное. Отмечаются одышка, кашель, свистящие хрипы, слышимые на расстоянии. Больной вынужденно упирается руками в стул или кресло. Одышка носит экспираторный характер, то есть затрудняется главным образом выдох.

Число дыхательных движений может возрасти до 40-50. Тяжесть приступа нарастает и достигает своего пика, на котором может держаться значительное время. Затем, как правило, приступ идёт на спад, хотя в тяжёлых случаях может не прекращаться вплоть до оказания медицинской помощи.
Другие симптомы, которые отмечаются в момент астматического приступа:
- раздражительность,
- слабость,
- чувство стеснения и боль в груди,
- тревожность,
- головная боль.
Некоторые из этих симптомов могут встречаться и в межприступный период, будучи значительно менее выраженными.
Опасное для жизни осложнение — астматический статус — тяжёлый приступ удушья с резким снижением глубины вдоха, вызванный отёком бронхолёгочных путей.
Это состояние требует срочной медицинской помощи.
Диагностика
Картина приступа при бронхиальной астме очевидна. Тем не менее, иногда может возникнуть необходимость отличить его от приступа сердечной астмы. Эти приступы очень похожи и различить их помогает анамнез.
Бронхиальная астма берет начало в молодом возрасте, в анамнезе больного — заболевания дыхательной системы, аллергия.
Сердечная астма, наоборот, обычно появляется в зрелом и пожилом возрасте, как осложнение сердечно-сосудистых патологий. Еще одно отличие: при бронхиальной астме нарушается преимущественно выдох (экспираторная одышка), а при сердечной – и вдох, и выдох (смешанная одышка).

(Картинка кликабельна, нажмите для увеличения)
Болезнь диагностируется, как правило, в молодом возрасте. Это полиэтиологическая болезнь, на развитие которой оказывает влияние сочетание нескольких факторов.
Так, большую роль в возникновении бронхиальной астмы играет также наследственная предрасположенность. Если кто-то имеет подобное заболевание, то велика вероятность того, что оно проявится и в последующих поколениях.
Эту форму болезни легких называют атопической бронхиальной астмой. Для нее характерна патологическая реактивность и чувствительность бронхов, вызванная нарушениями иммунной системы. Это тот случай, когда иммуноглобулины E продуцируются в особенно больших количествах.
Зачастую, у больных их уровень превышает норму даже не в десятки, а в сотни раз.
Помимо этого, на развитие болезни оказывают влияние такие факторы, как неблагоприятная экологическая обстановка, вредные условия труда, которые предполагают контакт человека с потенциальными аллергенами и веществами, повышающими чувствительность бронхов.
Часто бронхиальной астмой страдают дети, чьи родители курили. А уж пассивное курение для людей любого возраста с особенной наследственностью еще более опасно, чем активное.
Из лабораторных анализов значение имеют:
- общий анализ крови (эозинофилия, повышение СОЭ),
- флюорография,
- рентгенография,
- тесты на аллергию.
Для оценки тяжести в межприступном периоде применяются спирометрия, пикфлоуметрия и другие методики.
Как лечить?
В зависимости от тяжести протекания астмы назначаются пульмонологом (врачом, специализация которого бронхиальная астма) различные группы препаратов.
В большинстве случаев, базисное терапевтическое лечение начинают с приема лекарственного средства из фармакологической группы бронхолитиков. Их главная задача — снять спазм бронхов, купировать приступы удушья.
В комбинации с ними, при наличии трудноотделяемой мокроты, назначаются препараты из группы муколитиков. Их основная задача — разжижение мокроты, что будет способствовать улучшению процесса ее отхождения из системы бронхиального дерева.
Для ингаляций в домашних условиях рекомендуется использовать небулайзер.
Симптоматическая и базисная терапия
Вначале следует максимально оградить больного от контактов с аллергенами и иными факторами, могущими спровоцировать астму. Иногда даже может быть рекомендован переезд со сменой места жительства, что может само по себе привести к прекращению приступов. Однако, конечно, подобное не всегда осуществимо, и не всегда может дать эффект.
Необходимо оградить больного от психологических травм и переживаний, от тяжёлых форм физической активности, стрессов. Важное значение имеет лечение инфекций дыхательных путей, санация хронических очагов инфекции (кариозные зубы, болезни горла и т.д.).
Медикаментозные средства, применяемые в лечении бронхиальной астмы:
- антиаллергические средства (лоратадин, кетотифен, цетиризин и др.);
- бронхоспазмолитики (эуфиллин, но-шпа, атропин и пр.);
- негормональные препараты (оксис, сальметер, сингуляр, серевент);
- адреномиметики и антилейкотриеновые (адреналин, сальбутамол, вентолин и др.);
- кромоны (недокромил, кромогексал, тайлед, кромолин и пр.);
- антихолтнергетики (сульфат атропина, аммоний четвертичный);
- отхаркивающие препараты (карбоксиметилцистеин, йодистый калий, щелочная смесь на основе гидрокарбоната натрия и пр.);
- ингаляционные препараты (фликсотид, бенакорт, бекламетазон и пр.);
- глюкокортикостероиды (преднизолон, дексаметазон, будесонид и пр.);
- бикарбонат натрия (при тяжёлых приступах);
- комбинированные препараты.
 Действие препаратов симптоматических направлено исключительно на мускулатуру бронхиального дерева, тем самым они снимают приступы удушья.
Действие препаратов симптоматических направлено исключительно на мускулатуру бронхиального дерева, тем самым они снимают приступы удушья.
Сюда относят бронходилятаторы: ксантины и β2-адреномиметики. К лекарственным средствам базисной терапии относят: кромоны, моноклональные антитела, кортикостероиды (в виде ингаляций), антагонисты лейкотриеновых рецепторов.
Симптоматическое лечение включает:
- ингаляторы (сальбутамол, альбутерол);
- противовоспалительные препараты (тайлед, интал);
- физиотерапию;
- препараты для повышения иммунитета;
- антибактериальные препараты;
- отхаркивающие средства (таблетки, сиропы, грудной сбор);
- ингаляции с применением стероидов (Aerobid, Flovent)
Выбор конкретных препаратов, их дозировка и схема лечения являются прерогативой лечащего врача и должны быть строго индивидуальными, с учётом показаний и противопоказаний.
Ступенчатая терапия
В основе постоянный мониторинг течения болезни у пациента для определения в ту или иную «ступень» для назначения необходимого лечения. Если состояние больного ухудшается – переход на высшую ступень, если улучшается – наоборот.
Ступени терапии:
- Наиболее легкая форма, начальная стадия. Препараты либо вообще не назначают, либо применяют бронходилататоры (не чаще раза в 24 часа).
- Легкая форма. Ежедневный прием лекарственных средств (ингаляционных глюкокортикоидов), либо ингаляции на основе кратковременного действия адренорецепторов-агонистов-2.
- Средняя форма тяжести. Дозы лекарственных средств могут регулироваться в зависимости от состояния больного. Прописываются длительного и кратковременного действия агонисты-2-адренорецепторы, ингаляции глюкокортикоидов противовоспалительного действия.
- Тяжелая форма. Назначают вышеперечисленные препараты для средней формы тяжести, сочетают их с бронходилататорами. Также могут назначаться комбинированный прием нескольких средств (ипатропия бромид, теофиллин пролонгированный).
- Для пятой самой тяжелой формы характерны приступы, которые не могут сниматься обычными лекарствами. Для их купирования используются ингаляции с пролонгированного действия бронходилататорами, системные глюкокортикоиды, преднизолон.
Т.к. рекомендованы большие дозы препаратов, то их прием разрешен только под врачебным надзором.
Физиотерапия
Физиотерапия для лечения бронхиальной астмы применяется: для купирования приступов, с целью профилактики при предастме, в межприступном периоде.
В период обострения проводятся следующие процедуры:
- Аэрозольтерапия. Применяются аэрозоли высокодисперсные (оседают в альвеолах, 1-5 мкм) и среднедисперсные (оседают в бронхах, 5-25мкм). Высокой эффективностью обладают ультразвуковые аэрозоли и электроаэрозоли.
- Индуктотермия (т.е. воздействие при помощи переменного высокочастотного магнитного поля) на область надпочечников (для стимуляции глюкокортикоидной функции), область легких (для уменьшения бронхоспазма).
- Дециметровая микроволновая терапия (бронхолитический и противовоспалительный эффекты).
- Магнитотерапия (для улучшения бронхиальной проходимости и функции внешнего дыхания).
- Аэроионотерапия (для повышения легочной вентиляции).
- Лазерное излучение (корпоральным и экстракорпоральным методом).
 Одним из методов физиотерапии является массаж грудной клетки для предотвращения появления астматических приступов. Массаж проводится и для лечения межприступного периода, периода обострения.
Одним из методов физиотерапии является массаж грудной клетки для предотвращения появления астматических приступов. Массаж проводится и для лечения межприступного периода, периода обострения.
В ремиссионный период используется электрофорез, фонофорез, водолечение, электросон, закаливание, воздушные и солнечные ванны, УФО и т.п.
Лечение кашлевой формы
Сухой кашель без выделения мокрот, астматические приступы в утреннее время, при физической нагрузке и длительность (более 1 месяца) могут указывать на один из самых тяжелых типов бронхиальной астмы – кашлевой.
При выявлении кашлевого типа бронхиальной астмы назначаются лекарства, снижающие негативные симптомы и купирующие острые астматические приступы. Сюда относятся:
- специальные аэрозольные ингаляторы, направляющие лекарственное средство в бронхиальное дерево;
- бета-2-агонисты-бронходилататоры короткого пролонгированного действия (Беротек, Сальбутамол и пр.).
Используется препарат Эуфиллин, обладающий коротким сроком действия и быстро снимающим приступы. Лечение очень длительное, до 2,5 месяцев.
Санатории России, специализирующиеся на лечении бронхиальной астмы
Современные санатории в России предлагают комплексное лечение бронхиальной астмы. Их список следующий:
- гидроаэроионизация (посещение специальной комнаты, насыщенной кислородом);
- бальнеотерапия (лечебные ванны);
- спелеотерапия (пребывание в соляных пещерах, карстовых гротах);
- дифрагмальное стимулирование (активизация дыхания);
- грязелечение;
- ароматерапия;
- физиопроцедуры;
- терапия климатическими факторами (глина, грязи, морская вода, растения, минеральные воды, кислород)
Это лечение можно получить в следующих уголках нашей страны:
- Пермский Край («Березники»);
- Ленинградская область («Финский залив», «Северная Ривера»);
- Алтайский край («Белокуриха»);
- Крым («Золотой берег», «Приморье», «Мечта», «Здравница», «Полтава-Крым», «Сакрополь», «Северное сияние», «Утес», «Карасан», «Ливадия», «Ореанда», «Жемчужина» и др.);
- Подмосковье («Барвиха», «Дружба», «Каширский городок», «Волна» и др.);
- Анапа («Надежда», «Парус», «Старинная Анапа» и др.);
- Солигорск («Рассвет», «Березка», РБ спелеолечения, «Дубрава», «Зеленый Бор»);
- Кисловодск («Факел», «Виктория», «Радуга», «Крепость», «Кругозор» и др.).
Какое течение и прогноз?
В целом, течение заболевания при отсутствии адекватного лечения является прогрессирующим. Исключением является астма детского возраста, которая по мере взросления может пройти самостоятельно.
Но поскольку заранее спрогнозировать подобное исцеление невозможно, все формы астмы требуют тщательного подхода и лечения.
Правильное лечение приводит как минимум к значительному улучшению состояния больного и облегчению болезни. Более того, большое количество новых и эффективных антиастматических препаратов создают предпосылки для того, что при своевременном и адекватном лечении болезнь в большинстве случаев заканчивается полным выздоровлением.
При всем этом, больным бронхиальной астмой стоит помнить, что вылечить окончательно и навсегда подобное заболевание невозможно. Основная задача врача здесь – обеспечить стабильное состояние организма пациента согласно истории болезни с помощью специальных препаратов и не допустить наступления критического случая.
Видео по теме
Что такое тяжелая астма и какие ее новые методы лечения узнайте от пульмонолога в ролике:
Источник


