Механизмы обструкции бронхов при бронхиальной астме
Механизм | Важнейшие |
Спазм | Гистамин, |
Гиперсекреция | Гистамин, |
Воспаление | Вышеуказанные |
Важная
роль в патогенезе бронхоспазма при
бронхиальной астме принадлежит также
повышению влияния блуджающего нерва,
из окончаний которого выделяется
ацетилхолин. Под влиянием ацетилхолина
гладкомышечные клетки воздухопроводящих
путей сокращаются.
Рассмотрим
одну из часто встречающихся разновидностей
эндогенной (идиосинкратичсекой)
бронхиальной астмы
«аспириновую» астма, бронхоспазм при
которой провоцирует прием аспирина или
других нестероидных противовоспалительных
средств. Эти вещества ингибируют
циклооксигеназу, и метаболизм арахидоновой
кислоты протекает преимущественно по
липооксигеназному пути с образованием
лейкотриенов. «Аспириновая» бронхиальная
астма часто сочетается с полипозом носа
и хроническим синуситом.
В
момент приступа бронхиальной астмы
изменения механики дыхания и газообмена
подобны таковым при ХОБЛ, описанным
ранее. При повторяющихся и плохо
купирующихся приступах бронхиальной
астмы может развиться ее тяжелое
осложнение – астматический статус. Он
характеризуется расстройством
вентиляционно-перфузионных отношений
в легких и развитием тяжелой дыхательной
недостаточности с возникновением
гипоксемии и/или гиперкапнии и острого
дыхательного ацидоза. При отсутствии
адекватного лечения астматический
статус может привести к гибели пациента.
Патофизиологическое обоснование подходов к лечению бронхиальной астмы
Для
достижения основных целей лечения
бронхиальной астмы – предупреждения
или быстрого купирования приступов, а
также контроля воспаления и предупреждения
ремоделирования воздухопроводящих
путей используются следующие основные
группы лекарственных препаратов:
Бронходилататоры
А.
Агонисты β2-адренергических
рецепторов
Б.
Антихолинергические препараты
В.
Производные метилксантинов
Г.
Препараты, вмешивающиеся в процессы
метаболизма или механизмы действия
лейкотриенов.
Препараты,
подавляющие интенсивность воспаления
в воздухопроводящих путях
А.
Глюкокортикостероиды
Б.
Стабилизаторы мембран тучных клеток
В.
Препараты, использующиеся для
иммунотерапии.
Важнейший
механизм действия агонистов
β2-адренергических
рецепторов, которые используются
преимущественно в виде аэрозолей
(албутерол, формотерол, сальметерол)
для купирования приступа бронхоспазма,
заключается в активации аденилатциклазы
гладкомышечных клеток бронхов, накоплении
в них цАМФ, с последующей активацией
калиевых каналов и уменьшением содержания
ионизированного Са2+
в этих клетках с расслаблением мускулатуры
бронхов. Анихолинергические препараты
(ипратропиум, окситропиум), являются
селективными антагонистами М1
и М3
холинорецепторов, предупреждают
бронхоконстрикцию, опосредованную
гистамином, и вызывают расслабление
гладкомышечных клеток воздухопроводящих
путей. Эти препараты также применяются
ингаляционно в виде аэрозолей. Производные
метилксантинов (теофиллин) ингибируют
фосфодиэстеразу гладкомышечных клеток
бронхов. В результате замедляется
деградация цАМФ, его концентрация в
гладкомышечных клетках бронхов
возрастает, и возникает цАМФ-опосредованная
бронходилатация. Основными группами
препараты, воздействующих на образование
и действие лейкотриенов, являются
ингибиторы 5-липооксигеназы (зилеутон)
и антагонисты лейкотриеновых рецепторов
(пранлукаст, монтелукаст, рис. 3).
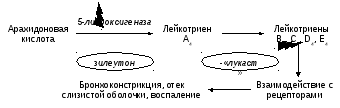
Рис.
3. Механизмы действия препаратов, влияющих
на метаболизм и активность лейкотриенов
Эти
препараты применяются как в виде
ингаляционных аэрозолей, так и per
os.
В
настоящее время продолжается поиск
новых эффективных бронходилататоров.
С этой целью предлагается использовать
вазоинтестинальный пептид, предсердный
натрийуретический пептид, а также
аналоги простагландина Е.
Препараты,
влияющие на активность клеток иммунной
системы и контролирующие воспаление,
оказывают долгосрочные эффекты.
Глюкокортикостероиды, в зависимости
от степени тяжести бронхиальной астмы,
назначаются либо в виде ингаляционных
аэрозолей, либо per
os,
а при лечении астматического статуса
– парентерально. Глюкокортикостероиды
оказывают как геномное, так и быстрое
негеномное действие на клетки
воздухопроводящих путей и клетки
иммунной системы, изменяя их фенотипические
свойства. Стабилизаторы мембран тучных
клеток (кромогликат натрия, недокромил
натрия) блокируют хлорные каналы этих
клеток, препятствуют поступлению в них
ионов Са2+
и тем самым предотвращают дегрануляцию
тучных клеток. Эти препараты не
используются для купирования приступа
бронхиальной астмы. Для стабилизации
мембран тучных клеток может в последнее
время предлагают применять селективные
антагонисты рецепторов аденозина.
При
лечении атопической бронхиальной астмы
целесообразно установить вид аллергена
и провести специфической гипосенсибилизацию.
Однако выполнить это не всегда
представляется возможным. Поэтому
продолжаются поиски новых средств
иммунокорригирующей терапии бронхиальной
астмы. В частности, созданы лекарственные
препараты, препятствующие связыванию
иммуноглобулинов Е с соответствующими
высокоаффинными рецепторами на
поверхности тучных клеток (моноклональные
антитела против IgE
– омализумаб). Изучается эффективность
растворимых рецепторов к ИЛ-4. Эти
рецепторы-«ловушки» связывают ИЛ-4,
который стимулирует выработку
В-лимфоцитами IgE.
Исследуется также эффективность
моноклональных антител против ИЛ-13 и
ФНО-.
Перспективным в лечении бронхиальной
астмы является использование антагонистов
рецепторов хемокинов ССR.
Это позволяет ограничить миграцию
эозинофилов и других клеток, участвующих
в воспалении, в бронхиальное дерево, и
предупредить активацию этих клеток.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #

Бронхиальная астма – хроническое воспалительное заболевание дыхательных путей с участием разнообразных клеточных элементов. Ключевым звеном является бронхиальная обструкция (сужение просвета бронхов), обусловленная специфическими иммунологическими (сенсибилизация и аллергия) или неспецифическими механизмами, проявляющаяся повторяющимися эпизодами свистящих хрипов, одышки, чувства заложенности в груди и кашля
Патофизиология бронхиальной астмы:
1. снижение просвета дыхательных путей вследствие спазма гладких мышц, отека и воспалительной клеточной инфильтрации слизистой стенки бронха, накопления вязкого секрета;
2. повышение воздушности легких (и остаточного объема);
3. вентиляционно-перфузионные нарушения (вследствие длительного повышения сопротивления воздухотоку или снижения результирующего давления), приводящие к различной степени гипоксемии и росту ЛГ.
В упрощенном виде патогенез бронхиальной астмы можно представить как комбинацию двух основополагающих механизмов: хронического воспаления дыхательных путей и гиперреактивности бронхов. Вследствие инициирования различными механизмами возникает хроническое воспаление дыхательных путей (отек, вазодилатация, клеточная инфильтрация, увеличение слизистых желез и мышечной массы бронхов) и начинают высвобождаться медиаторы воспаления.
Закономерный характер развития воспаления при бронхиальной астме в большей степени обусловлен медиаторами воспаления. Они высвобождаются из первичных (тучные, эпителиальные, макрофаги) и вторичных (эозинофилы, неитрофилы, макрофаги, тромбоциты) клеток воспаления, мигрирующих в просвет дыхательных путей. Воспалительные медиаторы высвобождаются не только из воспалительных клеток, но и из структурных клеток дыхательных путей (эпителия и эндотелия, фибробластов, клеток гладких мышц бронхов), меняющих свой фенотип (становятся медиаторпродуцирующими клетками). Воздействие медиаторов приводит к токсическому воздействию на окружающие ткани (с их локальным повреждением), развитию спазма гладких мышц, повышению проницаемости эпителия, отеку и гипердискринии. Медиаторы могут действовать прямо на гладкие мышцы бронхов или опосредованно, за счет стимуляции афферентных нервов в дыхательных путях
Таким образом, клетки воспаления и их медиаторы, локализованные в зоне действия аллергена, формируют воспалительную реакцию в бронхиальной стенке Доминирующим при бронхиальной астме является эозинофильный тип воспаления с ростом уровня ИЛ-4,5 (при атонической БА) и ИЛ-2 (при эндогеннои БА). БА – болезнь крупных, средних и мелких бронхов, локализованных после 7-8-й генерации бронхиального дерева, составляющих около 80% легочной поверхности. Периферические дыхательные пути – важнейший компонент гиперреактивности Морфологические данные показывают, что при БА имеющееся выраженное воспаление мелких бронхов (диаметром менее 2 мм) в большей степени, чем крупных, – главное проявление патогенеза заболевания.
Меньшая степень деструкции и некроза стенки бронхов при бронхиальной астме является патоморфологической особенностью «эозинофильного» воспаления, в отличие от ХОБЛ (где доминирует «нейтрофильное» воспаление с формированием гнойного очага). Последний тип воспаления может также иметь место у больных астмой, но в случае длительного, многолетнего течения болезни, при присоединении бактериальной инфекции (обострение ХОБЛ на фоне имеющейся эндогенной бронхиальной астме).
Воспаление дыхательных путей – комплексный процесс, который начинается с повреждения эпителия, нарушения мукоциллиарного клиренса и последующего взаимодействия первичных, вторичных эффекторных клеток и их медиаторов. Воспалительный процесс захватывает все слои бронхиальной стенки: эпителий, базальную мембрану, сосуды и гладкую мускулатуру.
Хроническое воспаление дыхательных путей способствует структурным изменениям стенки бронхов и сократимости гладкомышечных клеток (что влияет на реагирование на острые раздражители). Так, многие неспецифические стимулы (дым, серы диоксид, пыль, холодный воздух) провоцируют рефлекторный бронхоспазм у астматиков. У них ответ бронхиального дерева развивается при более низком уровне стимуляции. Зато интенсивность этого ответа более выражена по сравнению со здоровыми лицами (бронхи сокращаются легко и слишком сильно).
Гиперреактивность дыхательных путей связана с развитием позднего астматического ответа (при воздействии разных экзо-, эндогенных стимулов, вызывающих бронхоспазм: холодный воздух, серы диоксид, ФН, тесты с ацетилхолином или гистамином) и отражает повышенный ответ бронхиального дерева. Калибр бронхиального дерева изменяется в течение дня и в различные дни с появлением симптоматики.
В основе механизмов гиперреактивности дыхательных путей лежит дисбаланс в вегетативной (автономной) нервной системе – повышение активности: холинергической нервной системы и альфа-адренорецепторов (что позволяет им доминировать, приводя к бронхоконстрикции) на фоне снижения активности адренергических бронходилататорных систем. Последнее обусловлено снижением активности адренорецепторов, их числа или «плохой» регуляции их функции (после воздействия воздушных ирритантов в больших дозах или вирусной инфекции) на фоне неизмененной активности холинергических рецепторов, что и приводит к блокаде бета-адренорецепторов.
У длительно болеющих бронхиальной астмой со временем накапливается избыток мокроты в дыхательных путях, что снижает суммарное поперечное сечение бронхов и усиливает их ответ на внешние стимулы (даже при отсутствии гипертрофии гладких мышц дыхательных путей), приводя к спазму гладких мышц, влияя на объем и состав мокроты. Медиаторы, высвобождающиеся из проникающих в дыхательные пути клеток вторичного воспаления (под действием факторов риска), приводят к этим же последствиям, но на протяжении более длительного периода (отсроченная астматическая реакция).
Дата добавления: 2015-11-05; просмотров: 1699 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
При бронхиальной астме обструкция бронхов
Механизм обструкции воздухопроводящих путей
Важнейшие медиаторы, вызывающие бронхиальную обструкцию
Спазм гладкомышечных клеток бронхов
Гистамин, серотонин, лейкотриены, ФАТ, простагландины D, Е, F, тромбоксан А2
Гиперсекреция слизи и увеличение сосудистой проницаемости
Гистамин, серотонин, лейкотриены, ФАТ, простагландины D, Е, F, брадикинин, оксид азота, гепаран-сульфат и дерматан-сульфат, матриксные металлопротеиназы, компоненты комплемента
Воспаление и ремоделирование бронхиального дерева
Вышеуказанные медиаторы; хемокины; цитокины; факторы роста, компоненты комплемента
Важная роль в патогенезе бронхоспазма при бронхиальной астме принадлежит также повышению влияния блуджающего нерва, из окончаний которого выделяется ацетилхолин. Под влиянием ацетилхолина гладкомышечные клетки воздухопроводящих путей сокращаются.
Рассмотрим одну из часто встречающихся разновидностей эндогенной (идиосинкратичсекой) бронхиальной астмы «аспириновую» астма, бронхоспазм при которой провоцирует прием аспирина или других нестероидных противовоспалительных средств. Эти вещества ингибируют циклооксигеназу, и метаболизм арахидоновой кислоты протекает преимущественно по липооксигеназному пути с образованием лейкотриенов. «Аспириновая» бронхиальная астма часто сочетается с полипозом носа и хроническим синуситом.
В момент приступа бронхиальной астмы изменения механики дыхания и газообмена подобны таковым при ХОБЛ, описанным ранее. При повторяющихся и плохо купирующихся приступах бронхиальной астмы может развиться ее тяжелое осложнение – астматический статус. Он характеризуется расстройством вентиляционно-перфузионных отношений в легких и развитием тяжелой дыхательной недостаточности с возникновением гипоксемии и/или гиперкапнии и острого дыхательного ацидоза. При отсутствии адекватного лечения астматический статус может привести к гибели пациента.
Патофизиологическое обоснование подходов к лечению бронхиальной астмы
Для достижения основных целей лечения бронхиальной астмы – предупреждения или быстрого купирования приступов, а также контроля воспаления и предупреждения ремоделирования воздухопроводящих путей используются следующие основные группы лекарственных препаратов:
А. Агонисты β2-адренергических рецепторов
Б. Антихолинергические препараты
В. Производные метилксантинов
Г. Препараты, вмешивающиеся в процессы метаболизма или механизмы действия лейкотриенов.
Препараты, подавляющие интенсивность воспаления в воздухопроводящих путях
Б. Стабилизаторы мембран тучных клеток
В. Препараты, использующиеся для иммунотерапии.
Важнейший механизм действия агонистов β2-адренергических рецепторов, которые используются преимущественно в виде аэрозолей (албутерол, формотерол, сальметерол) для купирования приступа бронхоспазма, заключается в активации аденилатциклазы гладкомышечных клеток бронхов, накоплении в них цАМФ, с последующей активацией калиевых каналов и уменьшением содержания ионизированного Са 2+ в этих клетках с расслаблением мускулатуры бронхов. Анихолинергические препараты (ипратропиум, окситропиум), являются селективными антагонистами М1 и М3 холинорецепторов, предупреждают бронхоконстрикцию, опосредованную гистамином, и вызывают расслабление гладкомышечных клеток воздухопроводящих путей. Эти препараты также применяются ингаляционно в виде аэрозолей. Производные метилксантинов (теофиллин) ингибируют фосфодиэстеразу гладкомышечных клеток бронхов. В результате замедляется деградация цАМФ, его концентрация в гладкомышечных клетках бронхов возрастает, и возникает цАМФ-опосредованная бронходилатация. Основными группами препараты, воздействующих на образование и действие лейкотриенов, являются ингибиторы 5-липооксигеназы (зилеутон) и антагонисты лейкотриеновых рецепторов (пранлукаст, монтелукаст, рис. 3).
Рис. 3. Механизмы действия препаратов, влияющих на метаболизм и активность лейкотриенов
Эти препараты применяются как в виде ингаляционных аэрозолей, так и per os.
В настоящее время продолжается поиск новых эффективных бронходилататоров. С этой целью предлагается использовать вазоинтестинальный пептид, предсердный натрийуретический пептид, а также аналоги простагландина Е.
Препараты, влияющие на активность клеток иммунной системы и контролирующие воспаление, оказывают долгосрочные эффекты. Глюкокортикостероиды, в зависимости от степени тяжести бронхиальной астмы, назначаются либо в виде ингаляционных аэрозолей, либо per os, а при лечении астматического статуса – парентерально. Глюкокортикостероиды оказывают как геномное, так и быстрое негеномное действие на клетки воздухопроводящих путей и клетки иммунной системы, изменяя их фенотипические свойства. Стабилизаторы мембран тучных клеток (кромогликат натрия, недокромил натрия) блокируют хлорные каналы этих клеток, препятствуют поступлению в них ионов Са 2+ и тем самым предотвращают дегрануляцию тучных клеток. Эти препараты не используются для купирования приступа бронхиальной астмы. Для стабилизации мембран тучных клеток может в последнее время предлагают применять селективные антагонисты рецепторов аденозина.
При лечении атопической бронхиальной астмы целесообразно установить вид аллергена и провести специфической гипосенсибилизацию. Однако выполнить это не всегда представляется возможным. Поэтому продолжаются поиски новых средств иммунокорригирующей терапии бронхиальной астмы. В частности, созданы лекарственные препараты, препятствующие связыванию иммуноглобулинов Е с соответствующими высокоаффинными рецепторами на поверхности тучных клеток (моноклональные антитела против IgE – омализумаб). Изучается эффективность растворимых рецепторов к ИЛ-4. Эти рецепторы-«ловушки» связывают ИЛ-4, который стимулирует выработку В-лимфоцитами IgE. Исследуется также эффективность моноклональных антител против ИЛ-13 и ФНО-. Перспективным в лечении бронхиальной астмы является использование антагонистов рецепторов хемокинов ССR. Это позволяет ограничить миграцию эозинофилов и других клеток, участвующих в воспалении, в бронхиальное дерево, и предупредить активацию этих клеток.
Иммунитет.инфо
Обструкция дыхательных путей является наиболее характерным симптомом бронхиальной астмы. Патологические изменения затрагивают слизистую оболочку дыхательных путей, подслизистый слой и мышечную оболочку бронхов и распространяются от трахеи, крупных бронхов к бронхиолам.
К обструкции дыхательных путей приводят такие факторы:
· образование слизистых пробок,
· спазм гладких мышц,
· отек слизистой бронхов,
Выделение густой и вязкой слизи при бронхиальной астме приводит к образованию слизистых пробок, содержащих эозинофилы, отслоившийся эпителий бронхов, кристаллы Шарко—Лейдена. Чем тяжелее и длительнее приступ, тем более вязкой становится слизь из-за ее дегидратации.
При обструкции мелких бронхов характерны приступы одышки и кашля.
При обструкции крупных бронхов наблюдается шумное и свистящее дыхание.
При бронхиальной астме увеличивается количество бокаловидных клеток, секретирующих слизь, уменьшается количество мерцательного эпителия в слизистой бронхов, наблюдается инфильтрация эозинофилами, отек базальной мембраны. В подслизистом слое наблюдаются инфильтрация лимфоцитами, нейтрофилами, эозинофилами, макрофагами, гипертрофия желез, отек.
Мышечная оболочка бронхов гипертрофирована.
Во время приступа бронхиальной астмы обструкция бронхов приводит к повышению общей емкости легких, уменьшению жизненной емкости легких (ЖЕЛ), увеличению остаточного объема, который во время приступа может превышать общую емкость легких в период между приступами.
Во время приступа обструкция бронхов неравномерна, а, следовательно, одни участки легких вентилируются лучше, чем другие. При бронхиальной астме равновесие между вентиляцией легких и их перфузией нарушается, что ведет к снижению парциального давления кислорода. Зачастую в легких случаях астмы это единственное изменение газового состава крови.
Уровень парциального давления углекислого газа зависит от вентиляции альвеол. При нетяжелых приступах бронхиальной астмы возникает гипервентиляция, приводящая к уменьшению парциального давления углекислого газа и дыхательному алкалозу. При тяжелых приступах возникает гиповентиляция, приводящая к повышению парциального давления углекислого газа и дыхательному ацидозу.
При бронхиальной астме сужаются капилляры альвеол, и повышается давление в легочной артерии. Чем тяжелее приступ, тем сильнее выражена легочная гипертензия.
Адельман Д. – «Клиническая иммунология и аллергология».
Дранник Г.К. – «Клиническая иммунология и аллергология».
При бронхиальной астме обструкция бронхов
Бронхиальная астма сопровождается приступами удушья. Они развиваются из-за обструкции бронхов вследствие спазма и опасны для здоровья. Затянувшееся удушье угрожает жизни пациента.
Обструкция при астме

Обструкция бронхов возникает вследствие следующих патологий и состояний:
- Аллергии (аллергическая, или экзогенная астма).
- Инфекции, преимущественно вирусной (инфекционно-зависимый вариант).
- Воздействия профессиональных вредностей (смешанный тип).
- Нарушенной реактивности бронхов (аспириновая астма, обструкция при физическом напряжении).
Под действием инфекционных, аллергических или других факторов бронхи сжимаются (спазмируются), просвет дыхательных путей сужается – развивается обструкция.
Клинически это проявляется следующими симптомами:
- Свистящим дыханием, слышимым даже на расстоянии.
- Хрипами.
- Кашлем с отхождением вязкой мокроты.
- Затрудненным, удлиненным выдохом, одышкой.
При бронхиальной астме затянувшийся приступ приводит к развитию астматического статуса, при котором дыхание пациента значительно нарушено. Без адекватной медицинской помощи может наступить смерть.
Но удушье – это необязательно симптом бронхиальной астмы. Встречается оно и при других заболеваниях – механической закупорке дыхательных путей (характерно для маленьких детей), хроническом обструктивном заболевании легких (ХОЗЛ). Эта патология встречается у взрослых людей – обычно в среднем и пожилом возрасте, у работающих на вредном производстве, курильщиков.
ХОЗЛ ранее называли хроническим обструктивным бронхитом. Для этого заболевания также характерны приступы удушья, кашель, свистящее дыхание. Они наблюдаются при обострении заболевания. В период ремиссии пациенты чувствуют себя хорошо, особенно на ранней стадии болезни. По мере прогрессирования патологического процесса даже вне обострения отмечается одышка, плохая переносимость физических нагрузок, малопродуктивный кашель.
Главное отличие обструкции при бронхиальной астме от ХОЗЛ – ее обратимость. После купирования приступа проходимость дыхательных путей полностью восстанавливается.
При хроническом обструктивном заболевании легких обструкция купируется лишь частично. Чем дольше болеет пациент, тем больше нарушена у него проходимость бронхов.
ХОЗЛ развивается медленно, выраженные нарушения дыхательной функции наблюдаются лишь в следующих ситуациях:
- Неадекватное лечение обострений.
- Злостное курение.
- Продолжающееся действие вредных факторов.
Но прогноз при этом заболевании более неблагоприятный, чем при астме, особенно при отсутствии адекватной терапии.
Купирование приступа
Для устранения обструкции необходим прием бронхорасширяющих средств. Обычно это бета-адреномиметики короткого действия (Сальбутамол, Вентолин). Их применяют для симптоматического лечения болезней с бронхообструктивным синдромом.
При неэффективности бронхолитиков рекомендуют ингаляционные глюкокортикоиды или комбинированные препараты – Беродуал, Симбикорт, Пульмикорт.
При бронхиальной астме средней или тяжелой степени рекомендована постоянная терапия ингаляционными глюкокортикоидами, так как эта болезнь обусловлена персистирующим воспалительным процессом в бронхах.
При ХОЗЛ большее значение имеет своевременное лечение обострений и их профилактика, устранение вредных факторов. Постоянный прием гормональных лекарств при этой патологии не всегда эффективен.
Обструкция бронхов при астме и других болезнях дыхательной системы – опасное состояние. Необходимо своевременно и адекватно лечить заболевание, не допускать развития осложнений.
Источники:
https://studfiles.net/preview/5016452/page:12/
https://immunitet.info/allergiya/patologicheskie-izmeneniya-pri-bronxialnoj-astme-privodyashhie-k-obstrukcii-dyxatelnyx-putej.html
https://elaxsir.ru/zabolevaniya/astma/pri-bronxialnoj-astme-obstrukciya-bronxov.html


