Механизм развития дефицитных анемий
В процессе роста и развития ребенка для полноценного кроветворения требуется большое количество железа, полноценного белка, витаминов, микроэлементов. Потребность в железе у детей раннего возраста обеспечивается двумя путями: поступлением его с пищей и использованием депонированного железа печени.
Железо входит в состав гемоглобина, миоглобина и ряда ферментных систем, а также депонируется в организме в виде ферритинового и гемосидеринового комплексов. Недостаточное поступление железа приводит к нарушению транспорта кислорода, уменьшению запасов его в печени, мышцах, костном мозге.
Белковый дефицит, в свою очередь, снижает транспорт железа и
образование гемоглобина.
Дефицит витаминов (особенно недостаток витамина В12, РР, С) нарушает процессы эритропоэза, вследствие чего в кровь выходят незрелые эритроциты с укороченным сроком жизни.
Следовательно, железодефицитные состояния приводят к снижению синтеза гемоглобина, транспорта кислорода, вызывают гипоксемию и нарушение иммунитета.
Различают 3 степени тяжести анемии по основным показателям крови:
1. Легкая.
2. Средней тяжести.
3. Тяжелая.
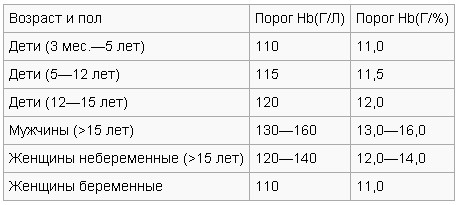
Критерии оценки степени тяжести анемии по основным показателям крови
| Степени тяжести | Гемоглобин | Эритроциты | Цветной показатель | Сывороточное железо |
| Легкая | 90- 110 г/л | 3,0×10/л | 0,7 — 0,8 | 9,1 мкмоль/л |
| Средней тяжести | 70 — 90 г/л | 2,5-3,0х10 /л | 0,6 — 0,7 | 7,7 мкмоль/л |
| Тяжелая | ниже 70 г/л | ниже 2,5х10 /л | ниже 0,6 | ниже 7,1 мкмоль/л |
Основные клинические проявления анемии.
Начальный период. Признаки анемии часто остаются незамеченными, но при этом у ребенка выявляются:
Ø снижение аппетита, извращение вкуса;
Ø замедленная прибавка массы тела;
Ø повышенная раздражительность.
Постепенно развиваются симптомокомплексы, которые могут в разных вариантах сочетаться между собой:
1. Эпителиальный синдром(связан с несостоятельностью покровного эпителия): бледность кожи и слизистых оболочек, прозрачность и восковид-ность ушных раковин, сухость, шелушение, эрозии, трещины, особенно в углах рта, ломкость ногтей, выпадение волос, анулярный стоматит, атро-фия сосочков языка, бессимптомный кариес зубов.
Астено-невротический синдром: эмоциональная неустойчивость с преобладанием негативизма, повышенная возбудимость, сменяющаяся вялостью и апатией, головная боль, головокружение (у детей старшего возраста).
3. Сердечно—сосудистый синдром: зябкость, похолодание конечностей, сердце-биение, тахикардия, гипотония, приглушение тонов сердца, функциональный систолический шум («шум волчка»).
4. Гепато-лиенальный синдром(увеличение печени и селезенки).
5. Синдром иммунодефицита (подверженность интеркуррентным заболеваниям).
6. Диспептические расстройства (гастрит, дуоденит, неустойчивый стул).
Особенности течения анемии у недоношенных детей.
Различают раннюю и позднюю анемию.
Ранняя анемия у недоношенных детей развивается на первом месяце жизни и расценивается, как физиологическая анемия.
Причины развития ранней анемии недоношенных детей:
Ø незавершенность цикла формирования депо (железа формируется в последние два месяца беременности);
Ø незрелость костного мозга;
Ø усиленный гемолиз эритроцитов в периоде новорожденности.
Поздние анемии недоношенных развиваются на 3-4 месяце жизни, вследствие истощения неонатальных запасов железа и массивного гемолиза эритроцитов.
Клинические признаки анемии у недоношенных детей мало выражены, лабораторные данные свидетельствуют о преимущественном дефиците железа, ведущий синдром — снижение иммунитета.
Хлороз — своеобразная форма анемии, встречающаяся у девочек в период полового созревания. Развивается на фоне эндокринных нарушений.
Основные клинические проявления хлороза:
Ø эпителиальный синдром: алебастровая бледность кожи с зеленоватым оттенком;
Ø сердечно-сосудистый синдром: обмороки, сердцебиение, головокружение, слабость, утомляемость;
Ø со стороны органов пищеварения: боли в эпигастрии, извращение аппетита, неустойчивый стул;
Ø нарушение менструального цикла.
Белководефицитные анемии выявляются при снижении уровня сывороточного белка (менее 55г/л), преимущественно за счет альбуминов.
Витаминодефицитные анемии (недостаток витамина B12, фолиевой кислоты), характерный признак — обнаружение в крови (мегалоцитов) незрелых эритроцитов больших размеров).
Основные принципы лечения анемии.
1. Организация правильного, рационального, соответствующего возрасту питания с включением в рацион продуктов, богатых витаминами и железом (желток, фруктовые и овощные соки, пюре овощные с мясом или печенью и др.).
2. Заместительная терапия: препараты железа (лактат железа, феррокаль, ферроплекс, гемостимулин, ферамид, гемофер, ферросанол, феррум-лек, феркофен, эркофер).
Для лечения хлороза применяют препараты железа с пролонгированным действием — ферроградумет, тардиферон. Помните!Препараты железа дают черную окраску стула, вызывают диспептические расстройства, реже запоры.
3. Препараты для стимуляции эритропоэза (витамины С, группы В, РР, фолиевая кислота).
4. Ферментотерапия.
5. Организация правильного режима: достаточное пребывание на свежем воздухе, ежедневное проведение ванн (чередование гигиенических и лечебных), массаж и гимнастика, активные физические упражнения (детям старшего возраста).
Профилактика.
1. Рациональное питание с достаточным содержанием витаминов беремен-ной женщины, кормящей матери и ребенка.
2. Профилактическое назначение препаратов железа беременным и кормящим матерям, детям группы риска.
3. Профилактика респираторных и желудочно-кишечных заболеваний и др.
4. Профилактика преждевременных родов.
Прогноз. При своевременно начатом лечении, адекватном питании и уходе, прогноз, как правило, благоприятный.
Сестринский процесс при анемии
Своевременное выявление настоящих и потенциальных проблем, нарушен-ных жизненно важных потребностей пациента и родителей.
Возможные проблемы пациента:
Ø нарушение питания, вкуса;
Ø дистрофические изменения со стороны кожи и слизистых;
Ø нарушение жизненно важных функций;
Ø эмоциональная неустойчивость;
Ø диспептические расстройства;
Ø риск развития иммунодефицитного состояния;
Ø высокий риск присоединения интеркуррентных инфекций;
Ø отставание в психомоторном развитии (при тяжелом течении).
Возможные проблемы родителей:
Ø дефицит информации о заболевании;
Ø недостаточное внимание к ребенку;
Ø дефекты в организации режима, рационального вскармливания и ухода;
Ø чувство вины перед ребенком.
Сестринское вмешательство
1. Восполнить дефицит знаний родителей о причинах развития анемии, особенностях течения, профилактике и методах лечения, прогнозе. Помочь родителям проанализировать причины развития анемии, по возможности, устранить их.
2. Создать комфортные условия для ребенка: поддерживать оптимальную температуру воздуха в помещении – 22-24°С; обеспечить регулярное проветри-вание. Предупреждать охлаждение и перегревание ребенка во время прогулок в холодное время года (использовать дополнительное утепление – грелкой, шерстяными варежками, носочками).
3. Убедить родителей максимально дольше сохранить грудное вскармливание. Проконсультировать по вопросам организации рационального вскармливания ребенка и правильного подбора продуктов, богатых железом, белком, витаминами, микроэлементами. Продуктами выбора для детей в I полугодии являются — тертое яблоко, овощное пюре, яичный желток, гречневая каша, антианемический энпит. Во II полугодии — мясное суфле и гаше, пюре из печени, свекла, кабачки, зеленый горошек, капуста, гранатовый, лимонный, яблочный соки. Необходимо ограничить в пищевом рационе коровье молоко, злаковые продукты, так как они образуют нерастворимые комплексы железа. Обучить родителей витаминосберегающей технологии приготовления пищи (готовить овощи при закрытой крышке, не использовать алюминиевую посуду, при приготовлении блюд использовать прерывистый метод и пр.).
4. Научить родителей правильно применять назначенные препараты железа (запивать их соком цитрусовых или соляной кислотой с пепсином, пользоваться соломинкой, так как некоторые препараты разрушают эмаль зубов).
5. Рекомендовать регулярно проводить курсы массажа, лечебной физкультуры, закаливающие процедуры, ежедневно проводить ванны (чередовать гигиеничес-кие и лечебные).
6. Контролировать физическое и психомоторное развитие ребенка (весоросто-вые показатели, статические функции, навыки, умения). Постоянно поощрять игровую деятельность, брать его на руки, поддерживать телесный контакт, подбирать игрушки, проводить игры по возрасту.
7. Убедить родителей в необходимости динамического наблюдения за ребен-ком врачом-педиатром для контроля состояния и гематологических показателей (гемоглобин, эритроциты, цветной показатель, сывороточное железо).
ГЕМОРРАГИЧЕСКИЕ СИНДРОМЫ У ДЕТЕЙ
Нарушение нормальных физиологических соотношений в системе гемостаза лежит в основе развития геморрагических синдромову детей.
Недостаточность одного из звеньев гемостаза может быть наследственной или приобретенной. Вначале нарушения могут быть компенсированы усилением активности других звеньев, но при воздействии провоцирующих факторов развивается геморрагический синдром (повышенная кровоточивость).
Факторы риска развития геморрагических синдромов:
Ø семейно-наследственная предрасположенность;
Ø перенесенные инфекционные заболевания;
Ø хронические очаги инфекции;
Ø нарушение обмена веществ;
Ø гиповитаминозы;
Ø дисбактериоз;
Ø неблагоприятная экологическая обстановка;
Ø воздействие физических, лекарственных, химических и неспецифичес-ких факторов (перегревание, солнечная инсоляция, переохлаждение, при-менение медикаментов, вакцин, сывороток и др.).
Различают несколько типов геморрагических синдромов (диатезов):
1. Вазопатии.
2. Тромбоцитопенический синдром.
3. Тромбоцитопатии.
4. Коагулопатии.
Геморрагические синдромы характеризуются общностью основных этио-логических факторов, механизмов развития заболеваний, но имеют некоторые клинические и лабораторно-диагностические отличия.
ВАЗОПАТИИ
Вазопатии — это заболевания, при которых отмечается поражение сосудистой стенки капилляров и мелких кровеносных сосудов.
Различают вазопатии:
1. Приобретенные (аллергические, гиповитаминозные и др.).
2. Наследственные.
Это тяжелые, длительно протекающие заболевания, нередко заканчива-ющиеся инвалидностью. Наиболее распространенной вазопатией у детей является геморрагический васкулит, входящий в группу приобретенных системных васкулитов.
ГЕМОРРАГИЧЕСКИЙ ВАСКУЛИТ
Геморрагический васкулит(синонимы болезнь Шенлейн-Геноха, анафилактическая пурпура, капилляротоксикоз) —это системное инфекци-онно-аллергическое заболевание мелких сосудов (капилляров, артериол, венул) с преимущественным поражением кожи, суставов, желудочно-кишечного тракта, почек, сопровождающееся кровоизлияниями на коже и слизистых оболочках.
Течение заболевания может быть острым или рецидивирующим.
Отмечается значительная распространенность заболевания — 20-25 на 10 000 детей до 14 лет. Пик заболеваемости приходится на возраст от 6 месяцев до 7 лет. Мальчики болеют в два раза чаще, чем девочки.
Основные факторы риска возникновения геморрагического васкулита:
Ø острые вирусные и бактериальные инфекционные заболевания (ангины, ОРВИ, скарлатина и др.);
Ø хронические очаги инфекции (хронический тонзиллит, отит, гайморит, кариес зубов);
Ø иммунопатологические реакции (лекарственная, пищевая аллергия и пр.);
Ø гельминтозы;
Ø переохлаждение.
Источник
Железо – один из самых распространенных химических элементов на Земле. Оно принимает участие в различных биологических процессах и играет важную роль в любом живом организме, в том числе, и в человеческом. Поэтому дефицит железа негативно сказывается на самочувствии человека и может привести к такому опасному для жизни синдрому, как железодефицитная анемия (ЖДА).
Железодефицитная анемия: механизм развития
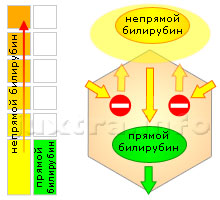
Основная функция железа (Fe) в организме человека – это обеспечение его кислородом. Хорошо известна отличная окислительная способность железа. Эта способность и используется организмом в целях захвата и удержания кислорода. Механизм переноса кислорода к тканям очень сложен. Важнейшую роль в нем играет железосодержащий белок гемоглобин, который входит в состав красных кровяных телец – эритроцитов.
Эритроциты – главная составляющая крови. Красные кровяные тельца циркулируют по организму и, попадая в легкие через малый круг кровообращения, обогащаются в альвеолах кислородом. Затем кровоток доставляет эритроциты, а вместе с ним и кислород, тканям.
Железа содержится в организме совсем немного – примерно 4-5 г. И его наибольшая часть используется именно в гемоглобине, для переноса кислорода. Таким образом, дефицит железа может приводить к тому, что гемоглобин оказывается неспособным осуществлять свои функции. А это, в свою очередь, ведет к недостатку кислорода, что негативно отражается на работе всех органов и тканей.
Этот синдром называется железодефицитной анемией. Термин «анемия» в переводе означает «малокровие». Однако при железодефицитной анемии объем крови в организме может находиться в пределах нормы. Другое дело, что основная функция крови – снабжение тканей кислородом, не может выполняться в полной мере.
Метаболизм железа в организме также очень сложен. Элемент поступает в организм вместе с пищей, однако усваивается лишь очень небольшая его часть. Всего в день организм должен получать 2-2,5 мг Fe. Наибольшая часть немедленно направляется в костный мозг, где формируются новые эритроциты. Частично элемент потребляют и другие ткани.
Оставшаяся доля откладывается про запас. Основные запасы железа содержатся в печени. Накопление элемента в организме начинается еще во внутриутробный период. Однако в печени содержится лишь небольшая часть железа, основная его часть циркулирует в крови. Тем не менее, если наблюдается недостаток в железе, то организм восполняет элемент за счет печеночного депо. Для хранения элемента в депо используется специальный белок – ферритин, а для транспортировки от кишечника – белок трансферрин. Также ферритин отвечает за превращение двухвалентного железа в нерастворимое трехвалентное. Кроме того, Fe хранится и в другом соединении – гемосидерине.
Развитие ЖДА происходит в несколько этапов. На первом этапе, когда мобилизуются запасы из депо, патология может быть обнаружена лишь по дефициту ферритина. На втором этапе, когда мобилизуется железо транспортного и функционального назначения, происходит снижение уровня элемента в сыворотке крови. На этом этапе могут проявляться такие признаки, как сухость кожи, слабость, головокружение. И лишь когда все резервы организма оказываются исчерпанными, проявляются собственно признаки железодефицитной анемии – снижение гемоглобина, уменьшение количества эритроцитов.
Развитие малокровия в конечном итоге может привести к коме и летальному исходу.
Распределение железа в организме
| где находится | концентрация железа у женщин, мг/кг | концентрация железа у мужчин мг/кг |
| гемоглобин | 28 | 31 |
| прочее функциональное железо в тканях | 6 | 7 |
| трансферрин | 0,2 | 0,2 |
| ферритин | 4 | 8 |
| гемосидерин | 2 | 4 |
Организм мужчины более насыщен железом, а запасы элемента у мужчин примерно в 2 раза выше, чем у женщин.
Распространение
Железодефицитная анемия – чрезвычайно распространенное состояние. Из всех случаев различных анемий она составляет 90%. А всего в мире насчитывается 2 миллиарда страдающих данным синдромом. По оценкам, скрытый дефицит железа (сидеропения) присутствует у каждого второго человека на Земле.
Синдрому железодефицитной анемии больше подвержены женщины. У них состояние наблюдается примерно в 3 раза чаще, чем у мужчин. К группе риска относятся также подростки (12-17 лет), так как они должны потреблять больше железа из-за потребностей растущего организма.
Причины развития болезни
Любая анемия, в том числе, и железодефицитная, не является болезнью в строгом смысле этого слова. Это симптом, свидетельствующий о каком-то другом заболевании или о внешнем факторе, вызывающем снижение концентрации Fe в крови. Поэтому без лечения исходного заболевания или устранения причин состояния неприятные проявления будут сохраняться.
Причинами данного состояния могут быть:
- хронические потери крови из-за заболеваний, менструаций, травм и т.д.;
- недостаток поступления железа с пищей;
- недостаточное всасывание железа в кишечнике;
- повышенный расход железа;
- нарушение процесса поступления железа из депо или транспортировки в костный мозг.
У новорожденных анемия может быть наследована от матери. Если организм матери испытывал недостаток железа, то состояние дефицита элемента переходит и к новорожденному, причем в еще более выраженной форме.
Какие заболевания и состояния могут приводить к хроническим кровопотерям:
- длительные менструации;
- опухоли матки, эндометриоз;
- туберкулез;
- мочекаменная болезнь;
- частые носовые кровотечения при гипертонии;
- язва желудка, двенадцатиперстной кишки и гастрит;
- геморрой;
- опухоли ЖКТ;
- заболевания полости рта;
- глистные инвазии.
Даже небольшое, но хроническое кровотечение может со временем привести к железодефицитной анемии. Если человек теряет всего 4 мл крови в день, то это означает, что теряется 3 мг железа, что превышает среднее суточное поступление элемента с пищей.
Снижение поступления железа из пищи встречается при длительном голодании, несбалансированной диете. Наибольшее количество элемента содержится в мясных продуктах, рыбе и яйцах. К тому же элемент из подобных продуктов лучше всего усваивается.
Запасы Fe, содержащиеся в растительных продуктах, также могут усваиваться. Однако тут необходимо важное условие – достаточное содержание в рационе витамина С. Таким образом, развитие железодефицитной анемии – не редкость при недостатке в рационе мяса и витаминов. Подобная ситуация характерна для людей, сидящих на различных модных диетах, особенно, если они базируются исключительно на растительных продуктах и совершенно не сбалансированы по своему составу. Подобная причина железодефицитной анемии – несбалансированность питания, наиболее распространена у детей.
Нарушения всасывания железа в кишечнике могут возникать при различных заболеваниях желудка и кишечника, при алкоголизме, удалении части желудка или двенадцатиперстной кишки, панкреатите. Все эти причины приводят к недостатку железа из-за того, что нарушается механизм связывания его с белком трансферрином.
Причинами усиленного вывода железа из организма, не связанными с кровотечениями, могут быть беременность и лактация, повышенные физические нагрузки, длительная лихорадка и повышенное потоотделение.
Нарушение процесса поступления железа из депо встречается при заболеваниях печени (гепатите, циррозе). Поскольку устранение дефицита железа за счет резервов организма – это процесс, который происходит нечасто, то у больных печеночной недостаточностью анемия встречается лишь в 20% случаев.
Длительные инфекционные болезни (туберкулез, бруцеллез) приводят к тому, что молекулы железа захватываются иммунными клетками. В результате эритроциты также страдают от дефицита важного для них элемента.
Может ли беременность приводить к ЖДА
Железодефицитная анемия – нередкое состояние у женщин во время беременности. Связано это с тем, что женский организм вынужден делиться железом с организмом малыша. Если же ребенок не получит достаточного количества химического элемента, то это приведет к неправильному развитию его органов и к анемии в первые месяцы жизни.
Симптомы и признаки железодефицитной анемии у женщин
Наиболее часто от железодефицитной анемии страдают представительницы прекрасного пола. Это связано с тем, что, во-первых, у женщин в организме несколько меньше железа, чем у мужчин. Кроме того, дамы подвержены значительной ежемесячной кровопотере. Речь идет о менструациях. В некоторых случаях за неделю менструаций женский организм теряет до 700 мл крови. Для сравнения – при родах редко теряется более 250 мл.
Кроме того, дамы больше следят за своей фигурой, чаще сидят на различных диетах, потребляют меньше мяса, чем мужчины. Хотя симптомы железодефицитной анемии у женщин принципиально не отличаются от симптомов данного состояния у мужчин.
Жалобы
Если развитие ЖДА достигло определенного этапа, то больной может ощущать признаки недомогания. Прежде всего, это:
- слабость,
- повышенная утомляемость,
- сонливость,
- низкое АД,
- тахикардия,
- головные боли,
- бессонница,
- головокружения,
- обмороки,
- шум в ушах.
В начальной стадии все эти явления могут быть заметны лишь при физических нагрузках. Затем симптомы малокровия появляются в состоянии покоя. Также стоит иметь в виду, что эти явления могут наблюдаться при различных заболеваниях, поэтому для постановки диагноза необходимы дополнительные исследования.
К характерным явлениям для железодефицитной анемии относится изменение вкуса и запаха. Больному железодефицитной анемией нередко хочется попробовать на вкус мел, известь, краски, и т.д. Становятся приятными ранее казавшиеся противными запахи. Больные предъявляют жалобы на ухудшение памяти, внимания.
Клинические проявления у женщин
Набор клинических признаков при ЖДА обширен. У страдающих анемией нередко наблюдается бледность, плохое состояние волос, сухость кожи. Ногти легко ломаются, расслаиваются или меняют форму.
Анализы крови показывают низкий уровень гемоглобина, эритроцитопению (малое количество эритроцитов). Цветовой показатель крови становится ниже нормы. Это означает, что эритроцитам недостает железа, и они окрашены бледнее, чем обычно. Наблюдаются уменьшенные в размерах эритроциты. Уровень сывороточного железа (содержащегося в трансферрине) уменьшается. А вот железосвязывающая функция крови (способность трансферрина связывать Fe) при ЖДА возрастает.
Также важен уровень ферритина крови. Этот белок чрезвычайно чутко реагирует на любые колебания уровня Fe в организме. Даже при легкой степени анемии уровень ферритина заметно снижается.
Нормы железосодержащих белков в крови
| Соединение | мужчины | женщины |
| ферритин, нг/мл | 12-300 | 12-150 |
| трансферрин, мкмоль/л | 54-72 | 45-63 |
Также при подозрении на железодефицитную анемию исследуется среднее содержание гемоглобина в эритроцитах. При анемии значение этого параметра обычно снижено.
Степени анемии
Принято выделять степени анемии в зависимости от концентрации гемоглобина в крови.
| Стадия анемии | концентрация гемоглобина, г/л |
| легкая стадия | меньше нормы, но более 90 |
| средняя стадия | 70-90 |
| тяжелая стадия | менее 70 |
Также применяется и другая классификация, в которой степени ЖДА зависят от клинических проявлений.
| Стадия | симптомы |
| 1 | отсутствуют |
| 2 | умеренные слабость и головокружение |
| 3 | сильно выражены, пациент нетрудоспособен |
| 4 | прекома |
| 5 | кома, приводящая к летальному исходу |
Железодефицитная анемия легкой степени
Первая стадия ЖДА может и не сопровождаться никакими признаками недомогания. Как только в организме возникает состояние дефицита железа, то начинают использоваться резервы из печени. И лишь после того, как они полностью исчерпаны, возникает собственно ЖДА. При этом наблюдается лишь состояние легкого недостатка элемента в организме, однако до собственно анемии еще далеко. Это состояние называется сидеропенией.
Диагностика
ЖДА – симптом, показывающий, что в организме что-то не в порядке. Это может быть внутренняя причина (скрытое кровотечение, глистное заболевание) или внешняя (например, нарушения в диете). И врач обязан выяснить первопричину недостатка гемоглобина, чтобы назначить правильное лечение. С этой целью он собирает всю информацию о пациенте – его жалобы, образ жизни, перенесенные им заболевания. Для выявления возможных источников кровотечений могут быть назначены дополнительные исследования – ФГДС, колоноскопия, рентген легких и желудка, анализы кала на скрытую кровь и яйца гельминтов.
Лечение у взрослых
Основной компонент лечения – прием железосодержащих препаратов в таблетках и капсулах. Лечение лишь при помощи диеты при выраженном дефиците химического элемента в организме малоэффективно, даже на ранних стадиях. Хотя правильный рацион также необходимо соблюдать. Лишь в тяжелых случаях, при сильно выраженном недостатке гемоглобина, угрожающем жизни пациента, проводится переливание донорской крови.
Лечение диетой
Хотя основной упор при ЖДА делается на приеме железосодержащих препаратов, тем не менее, без правильной диеты и употребления в пищу богатых железом продуктов процесс лечения может сильно затянуться.
Больше всего легкоусвояемого железа содержится в мясных и рыбных продуктах. Особенно это касается мяса млекопитающих (говядина, телятина, баранина). Чемпионом же по содержания элемента является говяжья печень. Животные жиры мешают усвоению Fe, поэтому предпочтение стоит отдавать нежирным сортам мяса. Много элемента содержится и в яичных желтках.
Среди фруктов больше всего богаты железом гранаты, слива, яблоки, черника, земляника. В этих фруктах и ягодах много витамина С, поэтому Fe из них также будет легко усваиваться. А среди круп первенство принадлежит грече. В гречневой крупе витамины почти отсутствуют, поэтому гречневую кашу лучше всего запивать соками. Много железа содержится и в орехах (грецких и фундуке), грибах, фасоли, какао.
Усвояемость железа из различных продуктов:
- мясо – 25%;
- рыба, яйца – 10-15%;
- растительные продукты – 1-5%.
Есть и продукты – антагонисты Fe. К ним относятся те, которые содержат танин (чай) или кальций (молочные продукты). Поэтому в период лечения их необходимо употреблять как можно меньше или же вообще исключить из рациона.
Лечение железосодержащими препаратами
Железосодержащие препараты обычно принимаются перорально. Fe из них усваивается в несколько раз лучше, чем из еды. Поэтому железосодержащие препараты гораздо эффективнее борются с недостатком гемоглобина, чем богатые железом блюда. Многие железосодержащие препараты выпускаются в виде капсул, что позволяет уменьшить их негативное воздействие на слизистую желудка. Лечат ЖДА препаратами на основе двухвалентного и трехвалентного железа. Курс лечения зависит от тяжести состояния. Продолжительность курса может составлять несколько месяцев.
Имеющиеся в аптеках двухвалентные препараты представлены в виде органических и неорганических солей. К первой группе относятся глюконаты и фумараты. Ко второй – хлориды и сульфаты. Трехвалентные препараты представлены сукцинилатами и гидроксидами в комплексе с полимальтозой. Биодоступность двухвалентных препаратов может достигать 40%, а у трехвалентных составляет всего 10%. Какой препарат больше всего подходит в конкретной ситуации, решает врач. Для того, чтобы избавиться от дефицита химического элемента, железосодержащие препараты часто понадобится принимать в течение месяцев.
| Препарат | химическая форма | валентность |
| Тотема | Глюконат | 2 |
| Ферретаб | Фумарат | 2 |
| Сорбифер, Тардиферон, Фенюльс, Актиферрин, Ферро-Фольгамма, Ферроплекс, Ферроградумет | Сульфат | 2 |
| Гемофер | Хлорид | 2 |
| Ферлатум | Сукцинилат | 3 |
| Феррум Лек, Мальтофер, Биофер | Гидроксид в комплексе с полимальтозой | 3 |
Также существуют формы железосодержащих препаратов для парентерального введения:
- Венофер,
- Феррум Лек,
- Ферринъект,
- Ферровир,
- Космофер.
Процесс лечения железосодержащими препаратами необходимо проводить под контролем врача, поскольку передозировка данными лекарствами может негативно отразиться на здоровье.
Этапы лечения ЖДА
Лечение железодефицитной анемии состоит из трех основных этапов. Первый этап лечения заключается в устранении дефицита гемоглобина и восстановлении его нормальных значений. Во время второго этапа происходит восстановление запасов железа в организме. И, наконец, третий этап – поддерживающая терапия, направленная на то, чтобы поддерживать уровень элемента в организме на необходимом уровне и препятствовать развитию рецидивов.
| Стадии лечения | рекомендуемая доза железосодержащих препаратов, мг в день | длительность |
| ликвидация острой анемии | 150-300 | 2 месяца и более |
| восстановление запасов железа в организме | 100-200 | 2-6 месяцев |
| поддерживающая терапия | 50-100 (7-10 дней в месяц) | постоянно при продолжающихся кровопотерях |
ЖДА у грудных детей
Если ЖДА диагностирована у грудного ребенка, то первопричиной, скорее всего, является дефицит железа в организме матери. В этом случае маме для лечения состояния необходимо принимать железосодержащие препараты. Грудное молоко содержит соединения железа, из которых этот элемент переходит в организм ребенка без потерь. Следовательно, для профилактики ЖДА у грудных детей их мамам следует как можно дольше придерживаться грудного вскармливания.
Источник