Мазок крови при постгеморрагической анемии
Под острой постгеморрагической анемией понимают анемию, развившуюся в результате быстрой потери значительного количества крови.
Для острых постгеморрагических анемий выделяют следующие стадии:
1) Рефлекторная стадия, которая развивается в первые часы после кровопотери, характеризуется пропорциональным уменьшением массы эритроцитов и плазмы, компенсаторная реакция организма сводится к приведению объема сосудистого русла в соответствие с объемом циркулирующей крови за счет рефлекторного спазма сосудов. Следует сказать, что в эту стадию содержание эритроцитов и гемоглобина может соответствовать нормальным значениям, что может привести к ошибочному диагнозу, особенно при скрытых кровотечениях.
2) Гидремическая стадия развивается в последующие часы (сутки, в зависимости от кровопотери), происходит восстановление ОЦК за счет поступления в сосудистое русло интерстициальной жидкости, и задержки вывода воды из организма, что приводит к разжижению крови, соответственно к пропорциональному уменьшению количества эритроцитов и гемоглобина в единице объема крови.
3) Костномозговая стадия развивается на вторые и последующие сутки, и характеризуется активацией эритропоэза. Усиление пролиферации эритроидного ростка вызывает увеличение в крови ретикулоцитов, вплоть до нормобластов. В зрелых эритроцитах, циркулирующих в крови, обнаруживаются морфологические изменения — появление анизоцитов и пойкилоцитов, т.к. ускорение поступления эритроцитов в кровь обеспечивается перескоком через стадии деления. Эритроциты не могут насытиться гемоглобином (гипохромия), поскольку кровопотеря привела к утрате железа. Развивается тромбоцитоз и умеренный нейтрофильный лейкоцитоз с регенераторным сдвигом влево. Нормализация кровяных показателей обычно наступает по истечению 3-4 недель.
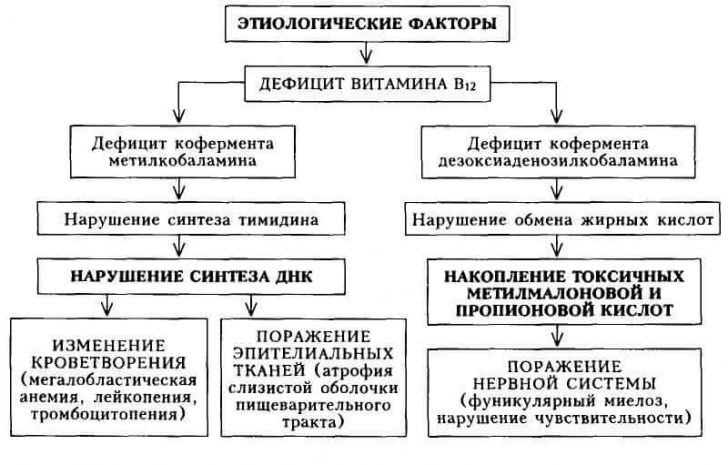
Мазок крови при B12-фолиеводифецитной анемии.
Патогенез клинических проявлений при дефиците витамина B12 и фолиевой кислоты:
· Нарушается синтез ДНК, в результате замедляются процессы созревания клеток, что приводит к макроцитозу и мегацитозу (увеличению размеров клетки) — формируется мегалобластический тип кроветворения.
· Увеличивается до 50% доля неэффективного эритропоэза (в норме до 20%), вследствие повышения уровня внутрикостномозгового разрушения клеток эритроидного ряда.
· Укорачивается в 3-4 раза продолжительность жизни макроцитов, циркулирующих в крови.
· Недостаток витамина B12 приводит к нарушению пролиферации эпителия пищеварительного тракта (глоссит Хантера — сглаженный болезненный язык без сосочков, имеющий малиновый цвет).
· При выраженном дефиците витамина B12 развиваются неврологические нарушения, ведущие к повреждению нервной ткани, развитию периферической невропатии, фуникулярному миелозу.
· Наряду с дефицитными анемиями существуют ахрестические анемии, связанные с нарушением утилизации костным мозгом витамина B12. При ахрестических анемиях прием витамина B12 противопоказан.
· Менее 5% анемий не связана с дефицитом витамина B12 и фолатов, а является следствием других факторов, нарушающих синтез ДНК.
Для B12 и фолиеводефицитных анемий характерны следующие гематологические проявления:
1) количество эритроцитов снижается в большей степени, чем количество гемоглобина (гиперхромная анемия);
2) количество ретикулоцитов может быть снижено, но может быть и в норме;
3) наличие в крови мегалобластов;
4) повышается цветовой показатель (гиперхромная анемия);
5) эритроциты увеличены, в мазках крови обнаруживается макроциты, мегалоциты, пойкилоциты, анизоцитоз;
6) обнаруживаются эритроциты с патологическими включениями;
7) наблюдаются тромбоцитопения и лейкопения, также характерно наличие гигантских тромбоцитов и нейтрофилов с гиперсегментированным ядром.
Мазок крови при гемолитической анемии.
Картина крови
Выраженность анемии при микросфероцитозе различная, у значительной части больных она небольшая. Содержание гемоглобина 90-100 г/л, в период криза снижается до 40-50 г/л, особенно у маленьких детей. Гемолитические кризы при микросфероцитозе чаще всего провоцируются инфекцией.
Количество микросфероцитов при наследственном микросфероцитозе бывает различным. У некоторых больных большинство эритроцитов — микросфероциты; у них обычно есть выраженные признаки повышенного гемолиза. У родственников больных микросфероцитозом, которые не предъявляют жалоб и у которых болезнь выявляется лишь при активном осмотре, чаще всего обнаруживается небольшой процент микросфероцитов. Большая часть клеток — переходные формы от дискообразных клеток к микросфероцитам.
Количество лейкоцитов при микросфероцитозе чаще нормальное, в период кризов наблюдается лейкоцитоз, иногда с выраженным нейтрофильным сдвигом. Количество тромбоцитов остается в большинстве случаев нормальным.
Как правило, наблюдается раздражение красного ростка костного мозга. В норме соотношение составляет 3:1. При микросфероцитозе, как и при многих других видах гемолитических анемий, это соотношение изменяется — количество красных ядерных элементов становится равным количеству белых или даже превышает его.
Уровень гипербилирубинемии у больных микросфероцитозом зависит от тяжести заболевания и периода обследования больного. Вне кризов содержание билирубина может колебаться от нормальных цифр до 57-76 ммоль/л, в период криза оно сильно повышается.
При нормальном функциональном состоянии печени и сравнительно большом увеличении распада эритроцитов содержание билирубина может быть нормальным.
Естественно, что уровень и тип билирубина изменяются при осложнении микросфероцитарной гемолитической анемии обтурационной желтухой. В этих случаях содержание билирубина повышается (иногда до высоких цифр).
Источник
Анемия
постгеморрагическая острая — в первые часы после острой кровопотери
уменьшения содержания эритроцитов и гемоглобина еще нет, и анемия в обычном понимании
этого слова отсутствует, так как соотношение между объемом плазмы и форменными
элементами крови остается прежним. В первые часы может даже наблюдаться
некоторое сгущение крови за счет пополнения периферической крови более
концентрированной кровью из кровяных депо. Гемодилюция происходит через 12—24 ч
после кровотечения.
В течение первых
24—72 ч содержание гемоглобина и эритроцитов может продолжать падать, несмотря на
остановившееся кровотечение, вследствие продолжающейся мобилизации жидкости из
тканей. Разумеется, прекращение кровотечения в таких случаях должно быть
объективно подтверждено. Гемодилюция может отсутствовать или быть мало
выраженной при заболеваниях и состояниях, сопровождающихся большой потерей
жидкости (поносы, рвоты и др.).
Очень рано, уже в
первые 10—20 мин после массивной кровопотери, начинает нарастать количество
тромбоцитов. В первые часы после начала кровопотери определение количества
тромбоцитов и времени свертывания крови может играть некоторую роль для оценки
величины кровопотери: высокий тромбоцитоз и заметное укорочение времени
свертывания крови наблюдается обычно при больших кровопотерях.
Несколько позже
нарастает количество лейкоцитов за счет нейтрофилов. Количество лейкоцитов
достигает максимума, по одним авторам,— через 24—48 ч, по другим—только на
6—8-й день после кровопотери. Постгеморрагический лейкоцитоз может достигать
(9… 10)х 10*9/л и даже 16×10*9/л. При этом появляются палочкоядерные
нейтрофилы, метамиелоциты и даже миелоциты, обычно отмечается относительная лимфоцитопения,
иногда кратковременные моноцитоз и эозинофилия. СОЭ нарастает пропорционально
степени анемии.
Обычно на следующий
же день после кровопотери в периферической крови нарастает ретикулоцитоз,
достигающий максимума на 4—7-й день (до 20—30% от общего числа эритроцитов),
появляются анизоцитоз и пойкилоцитоз.
Восстановление НЬ
происходит медленнее, поэтому при нарастании количества эритроцитов цветовой показатель крови всегда
меньше 1, обнаруживается гипохромная анемия.
У здоровых людей с
хорошей функцией костного мозга при достаточном запасе железа и хорошем питании
состав крови постепенно полностью восстанавливается, полная компенсация в ряде
случаев может произойти даже без специального лечения.
Более
продолжительная анемия возможна при рецидивирующем кровотечении, неполноценной
функции костного мозга или при воздействии каких-либо факторов, тормозящих
кроветворение (хронические инфекции, интоксикации).
Анемия постгеморрагическая хроническая. Часто эта форма анемии развивается постепенно и медленно. В связи с этим включаются приспособительные механизмы, и нередко наблюдается несоответствие между значительным падением содержания НЬ и удовлетворительным самочувствием и сохранением работоспособности. Так, иногда при падении содержания НЬ до 90—100 г/л больные могут не предъявлять связанных с этим жалоб. Сказанное подчеркивает значение контроля за составом крови при повторных даже небольших кровотечениях.
Анемия гипохромная — ЦП понижен, ССГ уменьшено. При просмотре мазка отмечается гипохромия эритроцитов. Средняя величина эритроцитов уменьшена. Имеются анизоцитоз и пойкилоцитоз. При достаточной регенераторной способности костного мозга содержание ретикулоцитов может быть увеличено, имеется полихроматофилия. Нарастание содержания ретикулоцитов нередко наблюдается после назначения препаратов железа. При истощении костного мозга количество ретикулоцитов снижается, полихроматофилия отсутствует.
Количество лейкоцитов и лейкоцитарная формула крови изменяются мало, иногда имеется умеренный палочкоядерный сдвиг в лейкоцитарной формуле. После кровотечений при наличии способности к регенерации нарастает число лейкоцитов и тромбоцитов. При длительных тяжелых анемиях нередко наблюдаются лейкопения, гранулоцитопения и относительный лимфоцитоз.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 30 декабря 2019;
проверки требует 1 правка.
Постгеморрагическая анемия — развивается после кровопотери. Постгеморрагические анемии подразделяются на острые и хронические. Острая постгеморрагическая анемия развивается после обильных, остро возникающих кровотечений(кровотечение органов) Хронические постгеморрагические анемии развиваются после длительных необильных кровотечений(язвы).
История заболевания[править | править код]
Этиология[править | править код]
- травмы
- геморрагические заболевания (тромбоцитопатии, коагулопатии, ДВС-синдром, геморрагический васкулит, лейкозы, апластические анемии, дизовариальные меноррагии у девушек).
- легочное кровотечение, ЖК кровотечения
Патогенез[править | править код]
При быстрой кровопотере уменьшается объём циркулирующей крови (олигемическая фаза). В ответ на уменьшение объёма циркулирующей крови возникает компенсаторная реакция : возбуждение симпатического отдела нервной системы и рефлекторный спазм сосудов, артериально-венозное шунтирование, что первоначально способствует поддержанию артериального давления, адекватному венозному притоку и сердечному выбросу. Пульс ускорен и ослаблен. Максимально сужены сосуды в коже и мышцах, минимально — сосуды мозга, коронарные, что обеспечивает лучшее кровоснабжение жизненно-важных органов. С продолжением процесса начинаются явления постгеморрагического шока.
Клиника[править | править код]
При постгеморрагической анемии клинически на первый план выходят явления острой сосудистой недостаточности вследствие резкого опустошения сосудистого русла (гиповолемии): — это сердцебиение, одышка, ортостатический коллапс. Тяжесть состояния определяется не только количеством, но и скоростью кровопотери. Наблюдается снижение диуреза соответственно степени кровопотери. Уровень гемоглобина и количество эритроцитов не являются надежным критерием степени кровопотери.
В первые минуты содержание Hb из-за уменьшения ОЦК может быть даже высоким. При поступлении тканевой жидкости в сосудистое русло эти показатели снижаются даже при прекращении кровотечения. Цветовой показатель, как правило, нормален, так как происходит одновременная потеря и эритроцитов и железа, то есть анемия нормохромная. На вторые сутки увеличивается количество ретикулоцитов, достигающее максимума на 4 — 7 день, то есть анемия является гиперрегенераторной.
Диагностика[править | править код]
В диагностике постгеморрагической анемии учитывают сведения о произошедшей острой кровопотере при внешнем кровотечении; в случае массивного внутреннего кровотечения диагноз основывается на клинических признаках в сочетании с лабораторными пробами (Грегерсена, Вебера), повышении уровня остаточного азота при кровотечении из верхних отделов желудочно-кишечного тракта.
При внешнем кровотечении диагноз поставить несложно. При внутреннем кровотечении из органа надо исключать коллапс иного генеза.
Лечение[править | править код]
Самое главное — устранить источник кровотечения. Затем восполняют кровопотерю (в зависимости от степени тяжести анемии — эритроцитарная масса, на фоне введения гепарина). Общий объём гемотрансфузии не должен превышать 60 % дефицита объёма циркулирующей крови. Остальной объём восполняется кровезаменителями (5 % раствором альбумина, реополиглюкином, раствором Рингера и т. д.). Пределом гемодилюции считают гематокрит 30 и эритроциты более
3*10¹²/л. По окончании острого периода необходимо лечение препаратами железа, витаминами группы В, С, Е.
После ликвидации анемии препараты железа назначают в половинной дозе до 6-ти месяцев.
Прогноз[править | править код]
Прогноз зависит от причины кровотечения, скорости, объёма кровопотери, рациональной терапии. При кровопотере с дефицитом объёма циркулирующей крови более 50 % прогноз неблагоприятный.
См. также[править | править код]
- Анемия
- Кровотечение
Примечания[править | править код]
Ссылки[править | править код]
- Постгеморрагические анемии
- Неотложная помощь при постгеморрагической анемии
Литература[править | править код]
- У. Россе, Ф. Бонн. ГЕМОЛИТИЧЕСКИЕ И ОСТРАЯ ПОСТГЕМОРРАГИЧЕСКАЯ АНЕМИИ. From Harrison’s Principles of Internal Medicine. 14-th edition.
- Н. Н. Зайко, Ю. В. Быць, А. В. Атаман и др. К.: «Логос», 1996 Патологическая физиология
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Хроническая постгеморрагическая анемия развивается вследствие длительно повторяющихся необильных кровотечений и является основной причиной железодефицитных состояний.
 [1], [2], [3], [4], [5], [6]
[1], [2], [3], [4], [5], [6]
Причины хронической постгеморрагической анемии
Причинами повторных небольших кровопотерь могут быть следующие патологические состояния:
- Заболевания желудочно-кишечного тракта: эрозивно-язвенные поражения ЖКТ, полипоз, диафрагмальная грыжа, дупликатура слизистой, дивертикулез и другие.
- Гельминтозы: трихоцефалез, анкилостомидоз, аскаридоз.
- Опухоли (в том числе, гломусные).
- Заболевания почек: хронический гломерулонефрит, мочекаменная болезнь.
- Заболевания легких: синдром Целена — Геллерстедта (гемосидероз легких).
- Заболевания печени: цирроз с развитием синдрома портальной гипертензии, печеночная недостаточность.
- Маточные кровопотери: меноррагии различного генеза, дисфункциональные маточные кровотечения, эндометриоз, миома матки и другие.
- Патология системы гемостаза: наследственные и приобретенные тромбоцитопатии, коагулопатии, вазопатии.
- Ятрогенные кровопотери: частые заборы крови для исследований, кровопотери во время экстракорпоральных методов лечения (гемодиализ, плазмаферез).
У новорожденных первой недели жизни самой частой причиной хронической постгеморрагической анемии являются фетоматеринские трансфузии. Фетоматеринские трансфузии диагностируют приблизительно у 50 % беременных, но значительные объемы фетальной кровопотери (> 30 мл) обнаруживают в 1 % случаев. Фетоматеринские трансфузии считаются единственной причиной истинной железодефицитной анемии у новорожденных. Диагноз основывается на обнаружении фетальных эритроцитов в кровотоке матери и выявлению у нее повышенного уровня фетального гемоглобина. Для диагностики используют тест Кляйнхауэра-Бетке, основанный на феномене вымывания НbА из эритроцитов в цитратно-фосфатном буфере. После соответствующей обработки мазка периферической крови матери эритроциты с HbF (эритроциты плода) видны как ярко-красные, тогда как эритроциты с НbА (то есть материнские) — как бледные клеточные тени.
Причиной развития хронической постгеморрагической анемии у новорожденных могут быть и послеродовые геморрагии, повторные взятия крови для лабораторных исследований. Послеродовые кровоизлияния во внутренние органы и головной мозг развиваются вследствие акушерской родовой травмы и нарушений в системе гемостаза (наследственные и приобретенные коагулопатии, тромбоцитопении, ДВС-синдром), а также на фоне перинатальной патологии (асфиксия, внутриутробные и приобретенные инфекции).
Хроническая постгеморрагическая анемия характеризуется медленным развитием. Дети сравнительно легко переносят хронические кровопотери. Организм ребенка благодаря компенсаторным механизмам легче приспосабливается к хроническим кровопотерям, чем к острым, несмотря на то, что общее количество потерянной крови может быть значительно большим.
При исследовании кинетики эритрона установлено, что при хронической постгеморрагической анемии пролиферативная активность эритрона снижается, возрастает неэффективный эритропоэз, укорачивается длительность жизни эритроцитов. Компенсация анемии (с учетом перехода на более низкий уровень показателей периферической крови) достигается за счет расширения плацдарма кроветворения. В результате хронических кровопотерь постоянно истощается депо железа и развивается сидеропения. Вследствие дефицита железа развиваются и различные гиповитаминозы (В, С, А); нарушается обмен микроэлементов (в эритроцитах снижается концентрация меди, увеличивается уровень никеля, ванадия, марганца, цинка).
 [7], [8], [9], [10], [11], [12], [13]
[7], [8], [9], [10], [11], [12], [13]
Симптомы хронической постгеморрагической анемии
Зависит от степени тяжести анемии. При уровне гемоглобина 90-100 г/л дети чувствуют себя удовлетворительно и анемия длительное время может оставаться незамеченной.
Клиника хронической постгеморрагической анемии эквивалентна клинике железодефицитной анемии. Дети жалуются на слабость, головокружение, шум в ушах, ухудшение аппетита, снижение толерантности к физическим нагрузкам. Кожа бледная с восковидным оттенком или фарфорово-бледная. Слизистые бледные. Характерна сухость и шершавость кожи, заеды, сглаженность сосочков языка, мягкость и повышенная ломкость ногтей и волос. Возможна одутловатость лица, пастозность голеней. У части больных отмечается субфебрилитет. Границы сердца смещены влево, выслушивается систолический шум, тахикардия, на яремных венах — «шум волчка». Артериальное давление может умеренно снижаться.
Клиника хронической постгеморрагической анемии у новорожденных: бледность кожных покровов и слизистых оболочек, умеренная тахикардия с нежным систолическим шумом на верхушке сердца, тахипноэ. Могут быть увеличены печень и селезенка за счет развития в них очагов экстрамедуллярного кроветворения. При этом, если постгеморрагическая анемия вызвана кровоизлиянием в органы брюшной полости (надпочечники, печень, селезенку), то клиническая картина может быть как бы двухэтапной — умеренно выраженные признаки анемии сменяются на 3-5-й день жизни вследствие резкого нарастания гематомы и разрыва органов, развитием клиники постгеморрагического шока и клиникой непроходимости или надпочечниковой недостаточности.
Диагностика хронической постгеморрагической анемии
В клиническом анализе крови гипохромная нормо- или умеренно гиперрегенераторная анемия. Наблюдается микроцитоз, анизоцитоз, пойкилоцитоз. Характерна лейкопения с относительным лимфоцитозом.
Уровень железа в сыворотке крови снижен, общая и латентная железосвязывающая способность сыворотки повышены, коэффициент насыщения трансферрина снижен.
На ЭКГ — снижена амплитуда зубцов Р и Т, признаки нарушения питания миокарда.
Диагностировав хроническую постгеморрагическую анемию, очень важно выяснить ее причину. Направление и характер обследований определяются индивидуально с учетом клинико-анамнестических данных. У всех больных, независимо от данных анамнеза и клинической картины, необходимо пятикратно исследовать кал на яйца гельминтов.
 [14], [15], [16], [17]
[14], [15], [16], [17]
Какие анализы необходимы?
Лечение хронической постгеморрагической анемии
Лечение в первую очередь направлено на ликвидацию источника кровотечения и восстановление баланса железа.
Диета больного обогащается продуктами, содержащими повышенное количество железа, овощами, фруктами. Количество белка в диете увеличивают на 0,5-1 г/кг массы больного по сравнению с возрастной нормой.
При хронической постгеморрагической анемии показания к гемотрансфузиям устанавливаются на основании общего состояния больного и клинической симптоматики: резистентности к терапии препаратами железа, выраженном прогрессировании анемии (Нb
Назначают лечение препаратами железа, витаминотерапию.
Прогноз
При хронической постгеморрагической анемии прогноз зависит от возможностей лечения основного заболевания, своевременности назначения препаратов железа, рациональности режима, диеты.
 [18], [19], [20], [21]
[18], [19], [20], [21]
Источник