Лекарственная иммунная гемолитическая анемия

Иммунные гемолитические анемии – группа заболеваний, обусловленных повышенным разрушением эритроцитов вследствие выработки антител против неизмененных красных кровяных телец или гаптенов, появившихся на мембране эритроцита. Различают изоиммунные, трансиммунные, гетерогенные и аутоиммунные гемолитические анемии. Клинические признаки: бледность или желтушность кожных покровов, умеренное увеличение печени и селезенки, боли в поясничной области, одышка и другие симптомы. Диагностика основана на изучении клинических данных, результатов лабораторных и инструментальных исследований. Лечение: гемотрансфузии, введение препаратов крови и кортикостероидов, иногда – спленэктомия.
Общие сведения
Иммунные гемолитические анемии – группа заболеваний, характеризующихся повреждением и преждевременной гибелью эритроцитов или эритрокариоцитов в связи с развитием иммунной реакции с участием IgG и IgM или иммунных лимфоцитов. Основные факторы, вызывающие разрушение эритроцитов – аутоиммунный процесс, гемотрансфузионные осложнения, эритробластоз плода и гемолиз, обусловленный действием некоторых лекарственных средств.
Гемолиз может происходить в самом кровеносном русле или вне сосудов: в печени, селезенке, костном мозге. В результате массовой гибели красных кровяных телец развиваются анемический и желтушный синдромы, свидетельствующие о нарушении функции печени, почек, дыхательной системы, системы кровообращения, других органов и систем организма. По данным статистики, распространенность иммунных гемолитических анемий составляет примерно 1 случай на 70-80 тысяч населения.
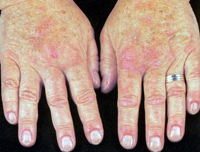
Иммунные гемолитические анемии
Причины иммунных гемолитических анемий
Возникновение этой группы заболеваний связано с воздействием различных неблагоприятных факторов внешней и внутренней среды, приводящих к развитию иммунных реакций против собственных эритроцитов. Чаще всего встречается аутоиммунный механизм, при котором происходит выработка антител против неизмененных естественных антигенов мембраны эритроцитов, находящихся в кровяном русле, или их предшественников – эритрокариоцитов костного мозга. Первичный причинный фактор, вызывающий разрушение эритроцитов, неизвестен (идиопатическая форма).
При вторичных анемиях патологический процесс развивается на фоне хронического лимфолейкоза, лимфомы, антифосфолипидного синдрома или иммунодефицитных состояний. Чаще встречается тепловая форма аутоиммунной анемии, при которой внутренняя среда организма имеет нормальные температурные параметры, а на эритроцитах располагаются иммуноглобулины класса G и компоненты комплемента C3 и C4. Красные кровяные тельца разрушаются макрофагами в печени и селезенке. Менее распространенная холодовая форма может быть идиопатической или вторичной, связанной с инфекцией (инфекционным мононуклеозом и микоплазменной пневмонией), переохлаждением и лимфопролиферативными заболеваниями у больных старше 60 лет. Реакция антиген-антитело с гемолизом развивается в периферическом кровяном русле, где температура опускается ниже 32 градусов.
Иммунная гемолитическая анемия может возникать при фиксации на мембране эритроцита фрагмента, имеющего лекарственное, вирусное или бактериальное происхождение (гетероиммунная форма). Образовавшиеся гаптены превращают красные кровяные тельца в чужеродные клетки-мишени для иммунной системы, что в итоге приводит к гемолизу. Чаще всего такую реакцию вызывают антибиотики из группы пенициллинов, цефалоспоринов и тетрациклинов, противотуберкулезные препараты, анальгетики и антиаритмические средства.
Изоиммунная форма встречается при несовместимости крови матери и плода по группе крови или резус-фактору. При этом антиэритроцитарные антитела матери через плаценту проникают к плоду и вызывают разрушение эритроцитов. Подобный механизм наблюдается и при переливании (гемотрансфузии) несовместимой крови от донора пациенту.
Классификация иммунных гемолитических анемий
Выделяют изоиммунные, трансиммунные, гетерогенные и аутоиммунные гемолитические анемии.
- К изоиммунным вариантам заболевания относятся посттрансфузионные осложнения, связанные с непереносимостью крови донора или неправильным соблюдением процедуры трансфузии, а также гемолитическая болезнь новорожденных.
- При трансиммунных анемиях гемолиз возникает при попадании к плоду через плаценту антител от матери, болеющей аутоиммунной анемией.
- Гетероиммунная (гаптеновая) анемия – результат изменения мембраны эритроцита при воздействии вирусов или лекарственных препаратов.
- Аутоиммунные гемолитические анемии (с тепловыми и холодовыми агглютининами).
Симптомы иммунных гемолитических анемий
Болезнь чаще начинается остро: повышается температура тела, появляется озноб, головная боль и головокружение, одышка, боли в эпигастральной области и пояснице. Кожные покровы становятся бледными, затем желтушными, могут появиться геморрагии, увеличивается селезенка, печень, цвет мочи становится темным.
При холодовой форме иммунной гемолитической анемии нередко нарушается периферическое кровообращение с развитием синдрома Рейно, посинением и отечностью кожных покровов кистей рук, лица, ушных раковин. В некоторых случаях нарушение кровоснабжения тканей конечностей может привести к развитию гангрены пальцев стоп.
Тяжелое течение эритробластоза плода характеризуется развитием ядерной желтухи с поражением центральной нервной системы – билирубиновой энцефалопатии. При этом отмечается вялость, заторможенность, снижение аппетита, частые срыгивания, судорожный синдром. При пальпации обнаруживают увеличение селезенки, печени, периферических лимфоузлов.
Диагностика иммунных гемолитических анемий
Чтобы установить правильный диагноз, определить форму заболевания, необходимо тщательное обследование пациента со сбором анамнеза, проведением клинического физикального осмотра врачом-гематологом, аллергологом-иммунологом, инфекционистом, ревматологом и другими специалистами. Уже на этапе осмотра можно обнаружить бледность, желтушность кожных покровов и слизистых, пропальпировать увеличенную селезенку и печень. Выраженность спленомегалии и гепатомегалии уточняется при проведении ультразвукового исследования (УЗИ печени и селезенки).
Лабораторная диагностика подтверждает наличие нормо- или гипохромной (реже – гиперхромной) анемии, ретикулоцитоза, увеличение СОЭ, гипербилирубинемию. В анализе мочи может выявляться протеинурия, уробилинемия, гемоглобинурия. При исследовании пунктата костного мозга обнаруживаются признаки гиперплазии за счет активации эритропоэза. При гемолитической болезни новорожденных выявляется выраженный эритробластоз (100-150 тысяч в 1 мкл).
Диагноз аутоиммунной гемолитической анемии подтверждается положительной прямой пробой Кумбса (прямым антиглобулиновым тестом) или полибреновым тестом (сенсибилизированная проба Кумбса). Дифференциальная диагностика проводится с другими иммунными болезнями, различными формами анемий, гемобластозами, тяжелыми отравлениями, болезнями печени и почек.
Лечение иммунных гемолитических анемий
Лечебная тактика различается при различных формах болезни. При аутоиммунном характере гемолиза с тепловыми антигенами проводится введение высоких доз иммуноглобулина, кортикостероидов, иногда — циклофосфамида и других иммуносупрессивных препаратов. Возможно применение плазмафереза. При неэффективности консервативной терапии рекомендуется проведение спленэктомии. При холодовой иммунной гемолитической анемии используется введение моноклональных антител (ритуксимаба), плазмаферез, трансфузия индивидуально подобранных, отмытых и подогретых эритроцитов.
При эритробластозе плода проводится дезинтоксикационная терапия, переливание крови или эритроцитарной массы. При пострансфузионных осложнениях необходимо проведение неотложных противошоковых мероприятий, борьба с синдромом диссеминированного внутрисосудистого свертывания.
Источник
Лекарственная иммунная гемолитическая анемия составляет около 20% от
всех приобретенных иммунных гемолитических
анемий .При большинстве других лекарственных иммунных гемолитических
анемий антитела направлены против комплекса лекарственное
средство-мембранный гликопротеид. Гемолиз
наблюдается только во время приема препарата и обычно быстро прекращается
после его отмены.
Бензилпенициллин (и
другие пенициллины ) вызывает такой
гемолиз при введении в высоких дозах (10 млн ед/сут и более). Он довольно
прочно связывается с мембраной эритроцита. Комплемент обычно не
фиксируется, и гемолиз редко бывает тяжелым. Антитела, как правило,
относятся к классу IgG ,
поэтому возможны микросфероцитоз и
усиленное разрушение эритроцитов в селезенке.
Большинство других
препаратов (например, хинин , хинидин , сульфаниламиды , производные сульфанилмочевины , фенацетин , стибофен ,
метамизол ) прикрепляются к мембране не столь прочно и при отмывании
эритроцитов в процессе прямой и непрямой проб
Кумбса удаляются вместе с антителами. Правда, большинство этих антител
способны фиксировать
комплемент (особенно
IgM ). Его компоненты остаются на поверхности эритроцита после
отмывания, поэтому прямая проба Кумбса положительна с антикомплементарной,
но не с антиглобулиновой сывороткой. Непрямая проба Кумбса положительна
только в присутствии лекарственного средства.
Гемолиз может быть довольно тяжелым, временами внутрисосудистым , но обычно быстро
проходит после отмены препарата.
Патогенез см.
табл. 16.3 .
Образование иммунных комплексов. Иммунные комплексы,
состоящие из лекарственного средства и антитела, неспецифически связываются
с мембранами эритроцитов с последующей активацией комплемента. Прямая проба Кумбса с
антителами к комплементу обычно положительна, а с антителами к IgG —
отрицательна. Антитела к препарату можно обнаружить с помощью инкубации
сыворотки больного с нормальными эритроцитами в присутствии комплемента и
данного препарата. Большинство случаев лекарственной иммунной
гемолитической анемии обусловлены именно этим механизмом ( табл.16.3 ). Повторное назначение препарата даже в
небольшой дозе вызывает острый
внутрисосудистый гемолиз , проявляющийся
гемоглобинемией , гемоглобинурией ,
острой почечной недостаточностью .
Образование цитотоксических антител . При
связывании с эритроцитами препарат становится иммуногенным и стимулирует
образование антител, обычно IgG. Положительная лишь прямая проба Кумбса с
антителами к иммуноглобулинам . Антитела к
препарату определяют следующим образом. После инкубации нормальных
эритроцитов с этим препаратом их смешивают с сывороткой больного. При
наличии антител к препарату развивается гемолиз
. Классическим примером иммунной гемолитической анемии, вызванной
цитотоксическими антителами, служит анемия при
применении бензилпенициллина . Она возникает редко и только при
назначении препарата в высоких дозах (более 10 млн. ед./сут в/в): прямая
проба Кумбса с антителами к иммуноглобулинам положительна примерно у 3%
больных, гемолиз развивается еще реже. Появление IgG к бензилпенициллину не
связанно с аллергией к пенициллинам ,
обусловленной IgE.
Некоторые лекарственные средства, например цефалоспорины , вызывают агрегацию
неспецифических IgG и комплемента, хотя это редко сопровождается
гемолитической анемией. Прямая проба Кумбса может быть положительной, непрямая проба Кумбса всегда отрицательна.
Образование аутоантител. Лекарственные средства могут стимулировать
образование аутоантител к антигенам
системы Rh . Вероятно, это происходит за счет угнетения активности
Т-супрессоров пролиферации клонов В-лимфоцитов, продуцирующих
соответствующие антитела. Прямая проба Кумбса с антителами к
иммуноглобулинам положительна. Инкубация сыворотки больного с нормальными
эритроцитами в отсутствии лекарственного средства приводит к абсорбции IgG
на эритроцитах. Синтез аутоантител к эритроцитам вызывают метилдофа , леводофа и мефенамовая кислота . Прямая проба Кумбса
положительна примерно у 15% больных, принимающих метилдофу, однако
гемолитическая анемия развивается менее чем у 1% больных. Влияние метилдофы
на образование аутоантител к эритроцитам, по-видимому, дозозависимо. Анемия
развивается постепенно, в течение нескольких месяцев применения препарата,
и обусловлена внесосудистым гемолизом.
Лечение. Первый и наиболее
важный этап лечения лекарственной иммунной гемолитической анемии — отмена
препарата, вызвавшего ее. При гемолизе, вызванном иммунными комплексами,
после этого быстро наступает выздоровление. В тяжелых случаях наблюдается
острая почечная недостаточность .
При гемолизе, вызванном аутоантителами, выздоровление более медленное
(обычно несколько недель). Проба Кумбса может оставаться положительной в
течение 1-2 лет.
Лекарственные средства, вызывающие иммунную
гемолитическую анемию, в зависимости от механизма действия делят на две
группы.
К первой относятся
метилдофа (гипотензивное средство) и некоторые другие препараты; они
вызывают заболевание, почти идентичное
аутоиммунной гемолитической анемии с тепловыми антителами .
Ко
второй группе относятся препараты, способные связываться с поверхностью
эритроцита как гаптены и стимулировать образование антител к комплексу
эритроцит-лекарственное средство. Одни из них, например пенициллины , довольно прочно связываются с
мембранным белком, другие, например
хинидин , — слабо. Препаратов, действующих подобно хинидину, —
большинство.
Положительная прямая проба
Кумбса наблюдается почти у 10% больных, получающих метилдофу в суточной дозе 2 г и более. У
отдельных больных развиваются
микросфероцитоз и гемолиз , в ряде случаев
тяжелый. Эта гемолитическая анемия обусловлена, вероятно, тем, что
метилдофа повреждает белки системы Rh ,
вследствие чего они становятся иммуногенными . Антитела к
ним перекрестно реагируют с нормальными антигенами системы Rh. Антитела не
реагируют с самой метилдофой, и непрямая проба Кумбса положительна
практически у всех больных, даже когда препарат при исследовании не
добавляют. На эритроцитах обнаруживают IgG , но не СЗ . Гемолиз ослабевает
через несколько недель после отмены препарата, но прямая проба Кумбса может
оставаться положительной дольше года.
Ссылки:
- Проба Кумбса: введение
Источник
Приобретенные гемолитические анемии развиваются у большинства больных при внутрисосудистом гемолизе нормальных эритроцитов, обусловленном антителами и токсинами, гиперактивностью клеток ретикулоэндотелиальной системы, естественными или механическими препятствиями кровотоку.
Иммунные гемолитические анемии
Иммунный гемолиз у взрослых обычно вызван IgG- и IgM-аутоантителами к антигенам собственных эритроцитов. При остром начале аутоиммунных гемолитических анемий у больных появляются слабость, одышка, сердцебиение, боли в сердце и в пояснице, повышается температура, развивается интенсивная желтуха. При хроническом течении заболевания выявляют общую слабость, желтуху, увеличение селезенки, иногда и печени.
Анемия носит нормохромный характер. В крови обнаруживают макроцитоз и микросфероцитоз, возможно появление нормобластов. СОЭ увеличена.
Основной метод диагностики аутоиммунных гемолитических анемий — проба Кумбса, при которой антитела к иммуноглобулинам (особенно IgG) или компонентам комплемента (СЗ) агглютинируют эритроциты больного (прямая проба Кумбса).
В некоторых случаях необходимо выявить антитела в сыворотке больного. Для этого сначала инкубируют сыворотку больного с нормальными эритроцитами, а затем выявляют антитела на них с помощью антиглобулиновой сыворотки (анти-IgG) — непрямая проба Кумбса.
В редких случаях на поверхности эритроцитов не обнаруживают ни IgG, ни комплемент (иммунная гемолитическая анемия с отрицательной пробой Кумбса).
Аутоиммунная гемолитическая анемия с тепловыми антителами
Аутоиммунная гемолитическая анемия с тепловыми антителами чаще развивается у взрослых, особенно у женщин. Тепловые антитела относятся к IgG, реагирующим с белковыми антигенами эритроцитов при температуре тела. Эта анемия бывает идиопатической и лекарственной и наблюдается как осложнение гемобластозов (хронического лимфолейкоза, лимфогранулематоза, лимфомы), коллагенозов, особенно СКВ, СПИДа.
Клиника заболевания проявляется слабостью, желтухой, спленомегалией. При выраженном гемолизе у больных появляются лихорадка, обмороки, боли в грудной клетке и гемоглобинурия.
Лабораторные данные характерны для внесосудистого гемолиза. Выявляется анемия со снижением уровня гемоглобин до 60–90 г/л, содержание ретикулоцитов повышается до 15—30%. Прямая проба Кумбса положительна более чем в 98% случаев, обнаруживают IgG в сочетании с СЗ или без него. Уровень гемоглобина снижен. В мазке периферической крови обнаруживается микросфероцитоз.
Легкий гемолиз не требует лечения. При гемолитической анемии средней тяжести и тяжелой — лечение в первую очередь направлено на причину заболевания. Для быстрого прекращения гемолиза используют нормальный иммуноглобулин G 0,5–1,0 г/кг/сут в/в в течение 5 сут.
Против самого гемолиза назначают глюкокортикоиды (например, преднизолон 1 мг/кг/сут внутрь) до нормализации уровня гемоглобина в течение 1—2 недель. После этого дозу преднизолона снижают до 20 мг/сут, затем в течение нескольких месяцев продолжают снижать и отменяют полностью. Положительный результат достигается у 80% больных, но у половины из них заболевание рецидивирует.
При неэффективности или непереносимости глюкокортикоидов показана спленэктомия, которая дает положительный результат у 60% больных.
В отсутствии эффекта от глюкокортикоидов и спленэктомии назначают иммунодепрессанты — азатиоприн (125 мг/сут) или циклофосфамид (100 мг/сут) в сочетании с преднизолоном или без него. Эффективность этого лечения составляет 40—50%.
При тяжелом гемолизе и выраженной анемии проводят гемотрансфузию. Так как тепловые антитела реагируют со всеми эритроцитами, обычный подбор совместимой крови неприменим. Предварительно следует адсорбировать антитела, присутствующие в сыворотке больного, с помощью его же эритроцитов, с поверхности которых удалены антитела. После этого сыворотка исследуется на наличие аллоантител к антигенам донорских эритроцитов. Подобранные эритроциты медленно переливают больным под тщательным наблюдением за возможным возникновением гемолитической реакции.
Аутоиммунная гемолитическая анемия с холодовыми антителами
Эта анемия характеризуется наличием аутоантител, реагирующих при температуре ниже 37 °С. Существует идиопатическая форма болезни, составляющая около половины всех случаев, и приобретенная, связанная с инфекциями (микоплазменными пневмониями и инфекционным мононуклеозом) и лимфопролиферативными состояниями.
Основным симптомом болезни является повышенная чувствительность к холоду (общему переохлаждению или приему холодной пищи или напитков), проявляющаяся посинением и побелением пальцев рук и ног, ушей, кончика носа.
Характерны расстройства периферического кровообращения (синдром Рейно, тромбофлебиты, тромбозы, иногда холодовая крапивница), возникающие в результате внутри- и внесосудистого гемолиза, приводящего к образованию внутрисосудистых конгломератов из агглютинированных эритроцитов и окклюзии сосудов микроциркуляторного русла.
Анемия обычно нормохромная или гиперхромная. В крови выявляют ретикулоцитоз, нормальное количество лейкоцитов и тромбоцитов, высокий титр холодовых агглютининов, обычно антител класса IgM и СЗ. Прямая проба Кумбса выявляет только СЗ. Нередко обнаруживают агглютинацию эритроцитов in vitro при комнатной температуре, исчезающую при подогревании.
Пароксизмальная холодовая гемоглобинурия
Заболевание в настоящее время редкое, бывает как идиопатическим, так и вызванным вирусными инфекциями (корью или эпидемическим паротитом у детей) или третичным сифилисом. В патогенезе основное значение имеет образование двухфазных гемолизинов Доната–Ландштейнера.
Клинические проявления развиваются после пребывания на холоде. Во время приступа возникают озноб и лихорадка, боли в спине, ногах и животе, головная боль и общее недомогание, гемоглобинемия и гемоглобинурия.
Диагноз ставят после обнаружения холодовых Ig-антител в двухфазной пробе на гемолиз. Прямая проба Кумбса либо отрицательная, либо выявляет СЗ на поверхности эритроцитов.
Главное в лечении аутоиммунных гемолитических анемий с холодовыми аутоантителами — предупреждение возможности переохлаждения. При хроническом течении заболевания используют преднизолон и иммунодепрессанты (азатиоприн, циклофосфамид). Спленэктомия обычно неэффективна.
Аутоиммунная лекарственная гемолитическая анемия
Лекарственные средства, вызывающие иммунную гемолитическую анемию, по патогенетическому механизму действия делятся на три группы.
К первой группе относятся препараты, вызывающие заболевание, клинические признаки которого аналогичны признакам аутоиммунной гемолитической анемии с тепловыми антителами. У большинства больных причиной заболевания является метилдофа. При приеме этого препарата в дозе 2 г/сут у 20% больных отмечается положительная проба Кумбса. У 1% больных развивается гемолитическая анемия, в крови выявляют микросфероцитоз. На эритроцитах обнаруживают IgG. Гемолиз ослабевает через несколько недель после прекращения приема метилдофы.
Ко второй группе относятся препараты, которые адсорбируются на поверхности эритроцитов, выполняют роль гаптенов и стимулируют образование антител к комплексу лекарственное средство — эритроцит. Такими препаратами являются пенициллин и другие близкие по структуре антибиотики. Гемолиз развивается при назначении препарата в высоких дозах (10 млн ед/сут и более), но обычно бывает умеренно выраженным и после отмены препарата быстро прекращается. Проба Кумбса при гемолизе бывает положительной.
В третью группу включены лекарственные препараты (хинидин, сульфаниламиды, производные сульфанилмочевины, феницитин и др.), вызывающие образование специфических антител комплекса IgM. Взаимодействие антител с лекарственными препаратами приводит к образованию иммунных комплексов, оседающих на поверхности эритроцитов.
Прямая проба Кумбса бывает положительной только по отношению к СЗ. Непрямая проба Кумбса положительная только в присутствии лекарственного препарата. Гемолиз чаще бывает внутрисосудистым и быстро проходит после отмены лекарственных средств.
Механическая гемолитическая анемия
Механические повреждения эритроцитов, приводящие к развитию гемолитической анемии, возникают:
- при прохождении эритроцитов по мелким сосудам над костными выступами, где подвергаются сдавлению извне (маршевая гемоглобинурия);
- при преодолении градиента давления на протезах клапанов сердца и сосудов;
- при прохождении по мелким сосудам с измененными стенками (микроангиопатическая гемолитическая анемия).
Маршевая гемоглобинурия возникает после длительной ходьбы или бега, занятий каратэ или тяжелой атлетикой и проявляется гемоглобинемией и гемоглобинурией.
Гемолитическая анемия у больных с протезированными клапанами сердца и сосудов обусловлена внутрисосудистыми разрушениями эритроцитов. Гемолиз развивается примерно у 10% больных с протезированным аортальным клапаном (стеллитовые клапаны) или его дисфункцией (околоклапанная регургитация). Биопротезы (свиные клапаны) и искусственные митральные клапаны редко вызывают значительный гемолиз. Механический гемолиз обнаруживают у больных с аортобедренными шунтами.
Гемоглобин снижается до 60–70 г/л, появляются ретикулоцитоз, шизоциты (обломки эритроцитов), снижается содержание гемоглобина, возникают гемоглобинемия и гемоглобинурия.
Лечение направлено на уменьшение дефицита железа, назначаемого внутрь, и ограничение физической нагрузки, что снижает интенсивность гемолиза.
Микроангиопатическая гемолитическая анемия
Является вариантом механического внутрисосудистого гемолиза. Заболевание возникает при тромботической тромбоцитопенической пурпуре и гемолитико-уремическом синдроме, синдроме диссеминированного внутрисосудистого свертывания, патологии сосудистой стенки (гипертонических кризах, васкулитах, эклампсии, диссеминированных злокачественных опухолях).
В патогенезе этой анемии основное значение имеет отложение нитей фибрина на стенках артериол, проходя через переплетения которых эритроциты разрушаются. В крови выявляются фрагментарные эритроциты (шизоциты и шлемовидные клетки) и тромбоцитопения. Анемия обычно резко выражена, уровень гемоглобина снижается до 40–60 г/л.
Проводят лечение основного заболевания, назначают глюкокортикоиды, свежезамороженную плазму, плазмаферез и гемодиализ.
Источник


