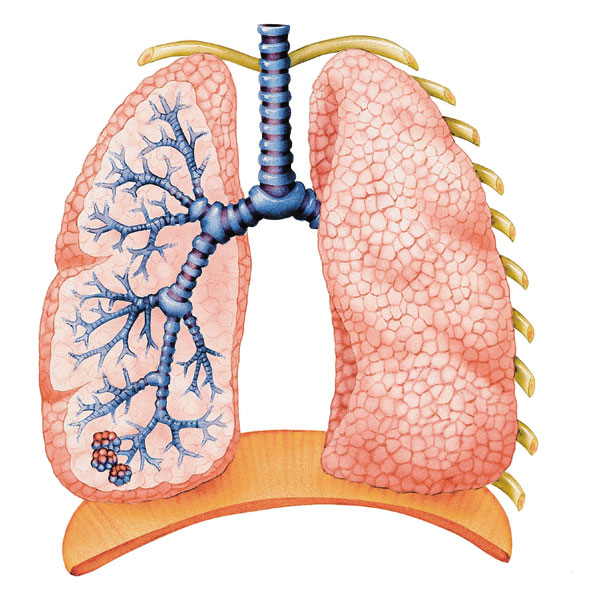
Критерии бронхиальной астмы у детей
Анамнез и физикальное обследование
Вероятность бронхиальной астмы возрастает, если в анамнезе присутствуют:
- атопический дерматит;
- аллергический риноконъюнктивит;
- отягощенный семейный анамнез по бронхиальной астме или другим атопическим заболеваниям.
Диагноз бронхиальной астмы часто можно предположить, если у пациента присутствуют следующие симптомы:
- эпизоды одышки;
- свистящие хрипы;
- кашель, усиливающийся преимущественно в ночные или предутренние часы;
- заложенность в грудной клетке.
Появление или усиление симптомов бронхиальной астмы:
- после эпизодов контакта с аллергенами (при контакте с животными, клещами домашней пыли, пыльцевыми аллергенами);
- в ночные и предутренние часы;
- при контакте с триггерами (химические аэрозоли, табачный дым, резкий запах);
- при перепадах температуры окружающей среды;
- при любых острых инфекционных заболеваниях дыхательных путей;
- при сильных эмоциональных нагрузках;
- при физической нагрузке (пациенты отмечают типичные симптомы бронхиальной астмы или иногда длительный кашель, обычно возникающий через 5-10 мин после прекращения нагрузки, редко — во время нагрузки, который самостоятельно проходит в течение 30-45 мин).
При осмотре необходимо обратить внимание на следующие признаки, характерные для бронхиальной астмы:
- одышка;
- эмфизематозная форма грудной клетки;
- вынужденная поза;
- дистанционные хрипы.
При перкуссии возможен коробочный перкуторный звук.
Во время аускультации определяют удлинение выдоха или свистящие хрипы, которые могут отсутствовать при обычном дыхании и обнаруживаться только во время форсированного выдоха.
Необходимо учитывать, что в связи с вариабельностью астмы проявления болезни могут отсутствовать, что не исключает бронхиальную астму. У детей в возрасте до 5 лет диагноз бронхиальной астмы основан главным образом, на данных анамнеза и результатах клинического (но не функционального) обследования (большинство педиатрических клиник не располагают такой точной аппаратурой). У детей грудного возраста, имевших три эпизода свистящих хрипов и более, связанных с действием триггеров, при наличии атопического дерматита и/или аллергический ринит, эозинофилии в крови следует подозревать бронхиальную астму, проводить обследование и дифференциальную диагностику.
 [12], [13], [14], [15], [16]
[12], [13], [14], [15], [16]
Лабораторная и инструментальная диагностика бронхиальной астмы
Спирометрия
У детей старше 5 лет необходимо проводить оценку функции внешнего дыхания. Спирометрия позволяет оценить степень обструкции, её обратимость и вариабельность, а также тяжесть течения заболевания. Однако спирометрия позволяет оценивать состояние ребёнка только на момент осмотра. При оценке показателей ОФВ1 и форсированной жизненной ёмкости лёгких (ФЖЁЛ) важно ориентироваться на должные показатели, полученные в ходе популяционных исследований, которые учитывают этнические особенности, пол, возраст, рост.
Таким образом, оценивают следующие показатели:
- ОФВ ;
- ФЖЕЛ;
- отношение ОФВ,/ФЖЁЛ;
- обратимость бронхиальной обструкции — увеличение ОФВ, по крайней мере на 12% (или 200 мл) после ингаляции сальбутамола либо в ответ на пробное лечение глюкокортикостероидами.
Пикфлоуметрия
Пикфлоуметрия (определение ПСВ) — важный метод диагностики и последующего контроля лечения бронхиальной астмы. Последние модели пикфлоуметров относительно недороги, портативны, выполнены из пластика и идеально подходят для использования пациентами старше 5 лет в домашних условиях с целью ежедневной оценки течения бронхиальной астмы. При анализе показателей ПСВ у детей используют специальные номограммы, но более информативен ежедневный мониторинг ПСВ в течение 2-3 нед для определения индивидуального наилучшего показателя. ПСВ измеряют утром (обычно наиболее низкий показатель) до ингаляций бронхолитиков, если ребёнок их получает, и вечером перед сном (как правило, наиболее высокий показатель). Заполнение больным дневников самоконтроля с ежедневной регистрацией в нём симптомов, результатов ПСВ играет важную роль в стратегии лечения бронхиальной астмы. Мониторинг ПСВ может быть информативен для определения ранних симптомов обострения заболевания. Дневной разброс показателей ПСВ более 20% рассматривают как диагностический признак бронхиальной астмы, а величина отклонений прямо пропорциональна тяжести заболевания. Результаты пикфлоуметрии свидетельствуют в пользу диагноза бронхиальной астмы, если ПСВ увеличивается по крайней мере на 15% после ингаляции бронхолитика или при пробном назначении глюкокортикосетроидов.
Таким образом, важно оценить:
- суточную вариабельность ПСВ (разность между максимальным и минимальным значениями в течение дня, выраженную в процентах от средней за день ПСВ и усреднённую за 1-2 нед);
- минимальное значение ПСВ за 1 нед (измеряемой утром до приёма бронхолитика) в процентах от самого лучшего в этот же период показателя (Min/Max).
Выявление гиперреактивности дыхательных путей
У пациентов с симптомами, характерными для бронхиальной астмы, но с нормальными показателями функции лёгких, в постановке диагноза БА может помочь исследование реакции дыхательных путей на физическую нагрузку.
У некоторых детей симптомы бронхиальной астмы провоцирует только физическая нагрузка. В этой группе полезно проведение нагрузочного теста (6-минутный протокол нагрузки бегом). Использование этого метода исследования совместно с определением ОФВ, или ПСВ может быть полезно для постановки точного диагноза бронхиальной астмы.
Для выявления бронхиальной гиперреактивности можно применять тест с метахолином или гистамином. В педиатрии их назначают крайне редко (в основном у подростков), с большой осторожностью, по особым показаниям. При диагностике бронхиальной астмы эти тесты имеют высокую чувствительность, но низкую специфичность.
Специфическую аллергологическую диагностику проводят врачи-аллергологи/иммунологи в специализированных учреждениях (отделениях/кабинетах).
Аллергологическое обследование обязательно для всех больных с бронхиальной астмой, оно включает: сбор аллергологического анамнеза, проведение кожного тестирования. определение уровня общего IgE (и специфических IgE в случаях, когда невозможно проведение кожных проб).
Кожные тесты с аллергенами и определение уровней специфических IgE в сыворотке крови помогают выявить аллергический характер заболевания, установить причинно-значимые аллергены, на основании чего рекомендуют соответствующий контроль факторов окружающей среды (элиминационный режим) и разрабатывают схемы специфической иммунотерапии.
Неинвазивное определение маркёров воспаления дыхательных путей (дополнительные диагностические методы):
- исследование мокроты, спонтанно продуцируемой или индуцированной ингаляцией гипертонического раствора натрия хлорида, на клетки воспаления (эозинофилы или нейтрофилы);
- определение уровня оксида азота (NО) и окиси углерода (FeCO) в выдыхаемом воздухе.
 [17], [18], [19], [20], [21], [22], [23], [24], [25], [26], [27], [28]
[17], [18], [19], [20], [21], [22], [23], [24], [25], [26], [27], [28]
Определение степени тяжести обострений бронхиальной астмы и показаний к госпитализации при обострении
Определение тяжести обострений бронхиальной астмы
Показатель | Лёгкое обострение | Средне-тяжёлое обострение | Тяжёлое обострение | Остановка дыхания неизбежна |
Одышка | При ходьбе; может лежать | При разговоре; плач тише и короче, трудности при кормлении; предпочитает сидеть | В покое; прекращает принимать пищу; сидит, наклоняясь вперед | |
Речь | Предложения | Отдельные фразы | Отдельные слова | |
Уровень бодрствования | Может быть возбуждён | Обычно возбуждён | Обычно возбуждён | Заторможен или в состоянии спутанного сознания |
ЧДД | Повышена | Повышена | Высокая (>30 в минуту) | Парадо-ксальное дыхание |
Свистящие хрипы | Умеренные | Громкие | Обычно громкие | Отсутствуют |
ЧСС | 100-120 в минуту | >120 в минуту | Брадикардия | |
ПСВ | >80% | 60-80% | ||
РаСО2 | Обычно нет необхо-димости измерять | >60 мм рт. ст. | ||
РаСО2 | >45 мм рт.ст. | |||
SaO2 | >95% | 91-95% | ||
Парадок-сальный пульс | Отсутствует, | Возможен, 10-25 мм рт. ст. | Часто, 20-40 мм рт. ст. | Отсутствие указывает на усталость дыхательных мышц |
Участие вспомо-гательных мышц в акте дыхания, втяжение надключичных ямок | Обычно нет | Обычно есть | Обычно есть | Парадок-сальные движения грудной клетки и брюшной стенки |
Нормальная частота дыхания у детей:
- более 2 мес —
- 2-12 мес —
- 1-5 лет —
- 6-8 лет —
Нормальный пульс у детей:
- 2-12 мес —
- 1-2 лет —
- 2-8 лет —
 [29], [30], [31], [32], [33], [34], [35], [36], [37]
[29], [30], [31], [32], [33], [34], [35], [36], [37]
Источник

Бронхиальная астма у детей – заболевание дыхательных путей, связанное с протекающими там воспалительными процессами. Под воздействием внешнего раздражителя, чаще всего аллергена, происходит спазм, вызывающий удушье.
В педиатрии диагноз «бронхиальная астма» в большинстве случаев ставят пациентам в возрасте старше 2 лет. Заболевание чаще всего связано с генетической предрасположенностью.
Если у родственников данная патология уже встречалась, значит, велика вероятность, что у ребенка будет такой же диагноз.
Бронхиальная астма у ребенка

Бронхиальная астма у детей протекает с чередованием состояния обострения и ремиссии. Причем периодичность и длительность каждого из периодов связана с индивидуальными особенностями детского организма.
Астма не является заразным заболеванием. Если у ребенка появился кашель и свистящее дыхание после контакта с больным с похожими симптомами – это не астма. Скорее всего, это бронхообструкция, вызванная инфекционным заболеванием бронхов.
Для того чтобы ребенку поставить диагноз «бронхиальная астма», необходимо провести ряд анализов и обследований. Несмотря на то что эта болезнь не делает ребенка инвалидом, она требует соблюдения ряда ограничений.
Они связаны с питанием, образом жизни и условиями проживания. Главная задача родителей — обеспечить ребенку такие условия, при которых приступы удушья будут случаться как можно реже.
Классификация заболевания
Существует несколько классификаций бронхиальной астмы у детей.
В первом случае астму классифицируют, исходя из первопричины заболевания. В этом случае выделяют следующие формы болезни:
- БА аллергического типа. Связана с аллергическими реакциями на тот или иной раздражитель. Проявляется кашлем, иногда сопровождается насморком. При этом выделения из носа прозрачные. Пациент может чихать и жаловаться на заложенность носа. Чаще всего появляется из-за таких аллергенов, как шерсть животного, пыль, пыльца, и других видов экзогенных раздражителей.
- БА, не связанная с аллергией. Возникает из-за контакта с веществами небелковой природы. Чаще всего это лекарства, химические вещества. К БА этого типа также относят патологии, связанные с психоэмоциональными потрясениями, вызванные физическими нагрузками, возникшие из-за нарушений работы эндокринной системы и из-за поражения болезнетворными микроорганизмами.
- БА смешанного типа. В этом случае астматические симптомы могут быть как реакцией на аллерген, так и на воздействие прочих факторов.
Обычно при диагностировании бронхиальной астмы у детей определяют степень тяжести болезни. В этом случае выделяют:
- Легкую степень. На этой стадии приступы заболевания случаются редко. Они довольно быстро и легко купируются. В ночное время болезнь почти никогда не беспокоит ребенка. Физические нагрузки разрешены и легко переносятся. Когда наступает состояние ремиссии, признаки болезни полностью отсутствует.
- Среднетяжелая степень. В этом случае проявления бронхиальной астмы у ребенка более выражены. Приступы беспокоят примерно один раз в семь дней. Для их купирования обязателен прием бронхолитиков. Учащаются ночные приступы. Физическая активность ограничена. Без лекарственной терапии даже в стадии ремиссии наблюдаются нарушения дыхательной функции.
- Тяжелая степень заболевания. Обострения астмы происходят очень часто. Приступы повторяются несколько раз в неделю и могут носить тяжелый и затяжной характер. Требуется ежедневный прием кортикостероидных препаратов. Каждую ночь наблюдаются астматические проявления. Сон нарушается. Физические нагрузки переносятся с трудом. Периодов ремиссии нет.
Если приступ астмы не удается купировать несколько часов, такое состояние называется астматическим статусом. В этом случае требуется незамедлительная госпитализация.
Причины патологии и факторы риска

Этиология бронхиальной астмы у детей достаточно хорошо изучена. Выделены основные причины и факторы риска.
Бронхиальная астма у ребенка может возникнуть из-за генетической предрасположенности, а также под воздействием внешних факторов. Установлено, что большинство детей, которым поставлен диагноз»бронхиальная астма», имеют родственников с такими заболеваниями, как:
- поллиноз;
- атипический дерматит;
- пищевая аллергия;
- другие виды патологий, связанных с аллергией.
Заболевание проявляется не у всех детей с отягощенной наследственностью. Однако существуют определенные факторы, увеличивающие вероятность развития БА. К ним относятся:
- тяжелая беременность;
- затяжные и осложненные роды;
- преждевременные роды, когда ребенок рождается недоношенным;
- плохая экология.
Кроме этого, еще одной немаловажной причиной бронхиальной астмы у детей является воздействие разнообразных раздражителей.
К ним относятся:
- пыль;
- слюна, шерсть, пух, выделения животных и птиц;
- бытовая химия;
- аллергены, содержащиеся в пище;
- возбудители инфекционных заболеваний;
- лекарства;
- парфюмерия и т. д.
В первые годы жизни ребенка аллергены попадают в организм в основном с пищей. У более взрослых детей добавляются другие раздражители. Например, может возникнуть аллергия на пыль или пыльцу.
Спровоцировать спазм бронхов может и микроклещ, обитающий в домашней пыли. Также следует остерегаться реакции на перья птиц и разнообразную плесень. Однако даже если из квартиры удалить все источники аллергенов, они будут сохраняться в квартире еще в течение длительного времени.
Очень серьезным фактором, способным вызвать бронхиальную астму у ребенка, является курение. Табачный дым – сильный аллерген. У детей курящих родителей в десятки раз возрастает риск заболевания.
Также увеличивают риск развития болезни респираторные заболевания различной природы. Обструктивные бронхиты, поверяющиеся раз за разом, способны спровоцировать астму.
Перегрев и переохлаждение также пагубно влияют на состояние организма.
Сильное эмоциональное потрясение у ребенка – испуг, стресс, скандалы в семье – является фактором риска развития бронхиальной астмы.
Важно упомянуть и аспириновую астму. Прием ацетилсалициловой кислоты (несмотря на то что лекарство само по себе не является аллергеном) может вызвать приступ удушья у ребенка.
Разнообразные заболевания ЖКТ могут усугубить протекание астмы. Например, гастроэзофагеальный рефлюкс провоцирует ночные приступы.
Симптомы бронхиальной астмы у детей разного возраста
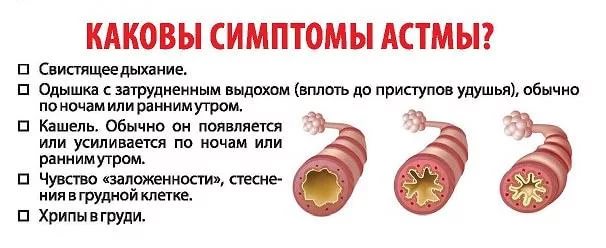
Исходя из общей симптоматики, в течении бронхиальной астмы выделяют три основных периода:
- Ремиссия.
Симптомы бронхиальной астмы в этом периоде у детей или полностью отсутствуют, или слабо выражены. Однако если астма началась в очень раннем возрасте или протекает очень тяжело, возможно отставание в развитии из-за нехватки кислорода при приступах в периоды обострений.
В этом случае ребенок может быть очень плаксивым и эмоционально нестабильным, даже когда его ничего не беспокоит. Ремиссия бывает полной, неполной и фармакологической.
При полной ремиссии симптомы отсутствуют полностью, ребенок ощущает себя здоровым. Неполная характеризуется ограничением физической активности и незначительными проявлениями.
Фармакологическая наступает при постоянном медикаментозном лечении.
- Обострение.
Характеризуется повторяющимися приступами бронхиальной астмы у ребенка разной степени тяжести и продолжительности. Именно в этот период проводится диагностика и устанавливается степень тяжести болезни.
- Приступ.
В этом состоянии проявляются такие симптомы бронхиальной астмы у детей, как кашель, состояние удушья, затрудненность вдоха и выдоха. Приступ у детей чаще всего начинается в ночное время или вечером, и его предваряют специфические проявления.
Основным симптомом, по которому можно предположить бронхиальную астму у ребенка, является именно начавшийся приступ.
На ранних стадиях у детей наблюдаются так называемые предприступные симптомы бронхиальной астмы, продолжающиеся до трех суток. К ним относят:
- плаксивость;
- раздражительность;
- нарушения аппетита;
- проблемы со сном;
- незначительные прозрачные выделения из носа;
- сухой кашель, который со временем становится влажным;
- головная боль.
За всем этим следует сам приступ. Для него характерны:
- сухой кашель, уменьшающийся при принятии вертикального положения;
- затрудненное свистящее дыхание;
- страх;
- увеличение частоты сердечных сокращений;
- бледность кожи, цианоз.
В начале заболевания приступ прекращается сам через некоторое время. Однако не стоит этого дожидаться, необходимо дать ребенку бронхолитики. Нехватка кислорода губительна для детского организма. После окончания приступа кашель становится влажным, ребенок начинает откашливаться.
Следует учитывать, что существуют характерные особенности протекания бронхиальной астмы у детей раннего и более старшего возраста:
- У грудничков. В этом возрасте астма трудно диагностируется, так как она протекает по-другому, чем у детей других возрастных групп. У ребенка появляются прозрачные выделения из носа. При осмотре врач может отметить отек миндалин и хрипы в области над легкими. У ребенка нарушается сон, он становится более раздражительным. Возможно нарушение стула. Вдохи становятся частыми и короткими. При выдохе слышен свист.
- Возраст ребенка от года до 6 лет. Первые признаки развития астмы у детей в этом возрасте становятся более выраженными и легко диагностируемыми. К ним относят: нарушение сна, периодический кашель, часто появляющийся во сне. После физической нагрузки ребенок может жаловаться на тяжесть в груди.
- Школьный возраст. Чаще всего можно наблюдать кашель в ночное время или после физкультуры. Ребенок старается избегать активных игр. При кашле наблюдается характерная поза: упор на руки в сидячем положении.
- У подростков. Чаще всего к этому возрасту болезнь уже проявилась, и диагноз установлен. Очень часто в этот период наступает длительная ремиссия, и кажется, что болезнь прошла. Однако это не так. Повышенная чувствительность бронхов сохраняется, и болезнь ждет своего часа. Очень часто бывает, что уже во взрослом возрасте забытые симптомы возвращаются.
Возможные последствия и осложнения

Приступы бронхиальной астмы, постоянно повторяющиеся у детей, могут вызвать разнообразные осложнения.
Они подразделяются на 2 типа:
- Осложнения, связанные с нарушением работы дыхательной системы. Чаще всего это эмфизема легких, ателектаз, пневмоторакс или дыхательная недостаточность.
- Осложнения, связанные с нарушением работы сердца. В этом случае возможно повышение давления крови в его правых отделах (связанных с подачей крови в легкие), а также сердечная недостаточность или отек тканей.
Диагностика

Диагностика бронхиальной астмы проводится у детей с учетом как наследственных факторов, так и аллергологического анамнеза. К врачу-пульмонологу следует обратиться, если выявлен хотя бы один признак бронхиальной астмы.
Консультация врача необходима, если у детей:
- Каждая простуда сопровождается сухим кашлем и свистящим дыханием. При этом ставится диагноз «бронхообструктивный синдром».
- Сухой кашель и хрипы имеют сезонный характер и появляются в период активного цветения растений.
- Когда на физические нагрузки, прием лекарственных средств и на проявление сильных эмоций организм отвечает кашлем и затруднением дыхания.
Основной вид обследования, которое проводят для диагностики бронхиальной астмы у ребенка, – это пикфлоуметрия. С ее помощью оценивают максимальную скорость выдоха для определения состояния бронхов.
Это обследование назначают, когда ребенку исполняется не менее 5 лет. Раньше малышу сложно объяснить, что от него требуется. Измерения проводят в стационаре и дома.
При этом важно вести график распорядка дня, а также записывать все принимаемые лекарства и пищу. Это позволит выявить факторы, влияющие на развитие приступа.
Кроме этого, при обследовании проводят:
- тесты с бронхолитиками и физической нагрузкой (велоэргометрия);
- рентгенографию легких;
- рентгенографию других органов грудной клетки.
Также большое диагностическое значение имеют и лабораторные исследования:
- клинический анализ крови;
- клинический анализ мочи;
- общий анализ мокроты;
- определение IgE;
- исследование газового состава крови.
Не менее важными при диагностике астмы являются кожные пробы на аллергены.
Обследование позволяет исключить другие заболевания, связанные с обструкцией бронхов.
Лечение

Многие родители задаются вопросом, как же правильно лечить бронхиальную астму у детей.
Для этого используется медикаментозная терапия, направленная на снижение количества приступов, и немедикаментозные методы, позволяющие уменьшить проявления болезни и продлить период ремиссии.
В первую очередь важно понять, что полностью вылечить бронхиальную астму невозможно. Существует ряд мер, направленных на купирование симптомов и предотвращение обострений.
Для выбора оптимального подхода следует обратиться к врачу, который подробно расскажет, как лечить патологию и как правильно организовать жизнь ребенка, чтобы добиться состояния ремиссии.
Экстренная помощь при приступе бронхиальной астмы

Родители должны четко знать, как у ребенка проявляются первые признаки приступа. При диагнозе «бронхиальная астма» у детей требуется понимать, что первая неотложная помощь является жизненно необходимой.
В первую очередь нужно внимательно осмотреть ребенка, также следует проанализировать его дыхание:
- в норме частота дыхания не превышает 20 вдохов за минуту;
- мышцы плеч не должны быть задействованы в процессе дыхания;
- перед приступом можно отметить расширение ноздрей;
- следует насторожиться, если дыхание хриплое;
- во время приступа бронхиальной астмы начинается сухой кашель;
- если кожа побледнела, а вокруг губ приобрела синюшный оттенок – у ребенка начался приступ.
Для облегчения состояния ребенка требуется его усадить на стул. Важно обеспечить приток свежего воздуха. Даже если приступ несильный, рекомендуется все-таки вызвать скорую помощь.
В ожидании врача ребенка следует успокоить.
Если рядом есть лекарства, приступ хорошо помогает купировать ингалятор с бронхорасширящими средствами – сальбутамолом, ипратропия бромидом.
При купировании приступа бронхиальной астмы у детей важно строгая дозировка бронхолитического препарата. Передозировка может привести к астматическому статусу. А это опасно для жизни ребенка.
Базисная терапия

Лечение бронхиальной астмы у детей и подростков включает несколько направлений:
- гормональная терапия;
- негормональная терапия;
- дополнительные лекарственные средства.
К негормональной терапии можно отнести следующие виды препаратов:
- Стабилизаторы мембран тучных клеток. Их действие направлено на уменьшение отека слизистой. Однако эффект накопительный. Иногда требуется принимать лекарства не менее нескольких месяцев. Купировать приступ препараты этой группы не могут, зато эффективны для поддержания состояния ремиссии.
- Антигистаминные препараты. Они предотвращают развитие аллергической реакции. Курс лечения продолжается не менее одного месяца.
- Антагонисты лейкотриеновых рецепторов. В их состав входит действующее вещество зафирлукаст или монтелукаст. Наиболее эффективны при аспириновой астме или в случае приступа, вызванного физической нагрузкой.
Гормональную базисную терапию при бронхиальной астме назначают при часто повторяющихся приступах, когда у детей возможно развитие астматического статуса, несмотря на назначенное негормональное лечение.
Это эффективные препараты противовоспалительного действия, но при длительном использовании вызывают привыкание. Через некоторое время может потребоваться увеличение дозировки. Также возможно развитие грибкового стоматита.
Немедикаментозные методы лечения бронхиальной астмы
Кроме приема лекарств, для лечения бронхиальной астмы у ребенка используют и другие методы. Хорошие результаты дают:
- физиотерапия;
- лечебная физкультура;
- массаж;
- иглорефлексотерапия;
- дыхательная гимнастика;
- закаливание.
Также врачи-педиатры отмечают высокую эффективность аллерген-специфической иммунотерапии. Но у нее есть возрастное ограничение.
Ребенок должен быть не младше 5 лет. Суть метода в том, что ребенку-астматику вводят микродозу аллергена, провоцирующего приступ астмы. Постепенно увеличивая дозу, организм «приучают» к аллергену. Курс длится не менее трех месяцев.
Также ребенка, страдающего астмой, необходимо обеспечить диетическим питанием. Требуется сократить употребление углеводов и исключить из рациона продукты-аллергены.
Прогноз
Прогнозы при бронхиальной астме у детей даются врачом. Согласно статистике, в 30% случаев она проходит после наступления периода полового созревания.
В остальных случаях пациент болеет всю жизнь. Кому-то требуется пожизненная медикаментозная терапия, кто-то обходится профилактическими средствами. Но всегда существует риск, что стадия ремиссии прекратится, и начнется период обострения.
При тяжелом течении БА у ребенка развивается гормональная зависимость, которая может привести к инвалидизации. Однако при своевременно начатом лечении прогноз благоприятный.
Профилактика бронхиальной астмы у детей
Профилактические меры очень важны для поддержания удовлетворительного состояния у ребенка, страдающего бронхиальной астмой. Важно повышать иммунитет, не допуская развития инфекционных заболеваний.
Из дома, где проживает больной ребенок, следует убрать все предметы, способные вызвать аллергическую реакцию. Важно стараться поддерживать спокойную обстановку в семье, оберегая ребенка от излишнего стресса.
Правильная профилактика способна продлить состояние ремиссии у больного, что является очень важным.
Источник