Консультация врача по бронхиту
Лечением данного заболевания занимается Пульмонолог
Нужна дополнительная информация?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
Острый бронхит — диффузное воспаление слизистой оболочки или всей стенки бронхов, сопровождающееся отеком слизистой оболочки, выделением секрета и кашлем. Может протекать в острой и хронической форме.
Основные факторы, вызывающие заболевание:
- Инфекционные (вирусы, бактерии и (или) их сочетание)
- Физические воздействия (переохлаждение, вдыхание пыли)
- Химические агенты (пары едких веществ)
Нельзя не учитывать предрасполагающие факторы острого бронхита:
- курение,
- вредное производство,
- некоторые заболевания сердца,
- наличие очагов инфекции в носоглотке, полости рта и миндалинах.
Симптомы острого бронхита
- беспокоит саднение за грудиной,
- сухой, иногда влажный кашель,
- чувство разбитости, слабость,
- повышенная температура. При тяжелом течении температура может быть высокой, выражено общее недомогание, сильный сухой кашель с затруднением дыхания и одышкой.
- появляющаяся боль в нижних отделах грудной клетки и брюшной стенки связана с перенапряжением мышц при кашле
Как правило, начинается острый бронхит на фоне насморка, ларингита. Со временем кашель становится влажным, начинает отходить слизистая, слизисто-гнойная или гнойная мокрота. При выслушивании легкого определяются жесткое дыхание, сухие и влажные мелкопузырчатые незвонкие хрипы. Острые симптомы бронхита обычно стихают к 3-4 дню заболевания и при благоприятном течении полностью исчезают к 7-10 дню. Присоединение бронхоспазма приводит к затяжному течению бронхита, способствует переходу острого бронхита в хронический и формированию бронхиальной астмы.
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Факторы, влияющие на возникновении хронического бронхита:
- Значительную роль играет инфекция. Она может быть последствием часто повторяющихся, плохо леченных острых бронхитов.
- Длительное раздражение слизистой оболочки табачным дымом, пылью и т.д.
- К хроническому бронхиту предрасполагают заболевания носоглотки (риниты, гаймориты, полипы, аденоиды), заставляющие больного дышать через рот.
Лечение бронхита
Лечение бронхита зависит от причины вызвавшей заболевание. В первую очередь лечение должно быть направлено на санацию очагов инфекции (синусит, тонзиллит и др.). Как правило лечение хронического бронхита более длительное, чем лечение острого.
Для более эффективного лечения острого или хронического бронхита и во избежание осложнений рекомендуем вам проводить лечение под наблюдением отоларинголога и пульмонолога.
Наши преимущества:

Более 18 ведущих пульмонологов

Все специалисты
в одной клинике

Передовое медицинское оборудование

Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Источник
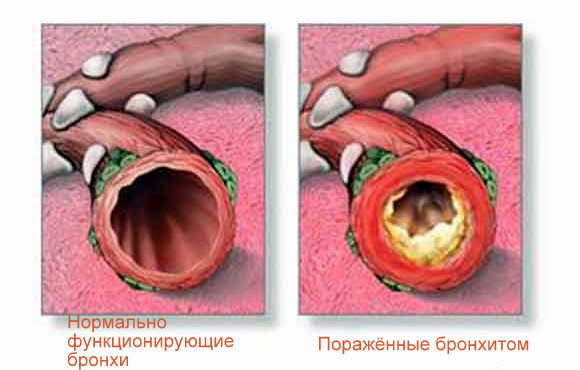 Бронхит – это воспаление бронхов, при котором поражаются преимущественно их слизистые оболочки.
Бронхит – это воспаление бронхов, при котором поражаются преимущественно их слизистые оболочки.
Бронхи относятся к нижним дыхательным путям. Трахея разделяется на два главных бронха, каждый из которых в свою очередь многократно разветвляется, образуя целую сеть бронхов, по которой воздух попадает в ткань легких.
Бронхи представляют собой полые трубки, выстланные изнутри слизистой оболочкой. При поражении слизистой оболочки инфекцией развивается воспаление, в просвет бронхов выделяется повышенное количество слизи, в результате чего дыхание затрудняется. Организм пытается прочистить дыхательные пути с помощью кашля. Врач при прослушивании грудной клетки больного обычно слышит хрипы – влажные или сухие.
Причины бронхита
Бронхит может быть вызван бактериальной, вирусной или грибковой инфекцией. В некоторых случаях заболевание вызывается атипичными возбудителями – хламидиями и микоплазмами. Часто бывает так, что бронхит начинается как вирусное заболевание, а потом начавшееся воспаление создаёт благоприятную среду для развития уже бактериальной инфекции.
Бронхит может быть осложнением вирусных заболеваний верхних дыхательных путей (ОРВИ, грипп). У детей такие инфекционные заболевания как корь или коклюш
способны дать осложнение в виде бронхита. Воспалительный процесс, как принято говорить, спускается по дыхательным путям: сначала воспаляется носоглотка, горло, потом – трахея, далее настаёт очередь бронхов. Если не начать вовремя эффективного лечения воспаление может перейти на легочную ткань и начнётся воспаление легких (пневмония). Поэтому так важно своевременно обратиться к врачу.
Бронхит обычно развивается в условиях пониженного иммунитета. Здоровый организм, как правило, не восприимчив к инфекции. С возрастом иммунитет ослабевает и вероятность заболевания увеличивается. Люди старше 50 лет относятся к группе повышенного риска заболевания бронхитом.
Благоприятными факторами для развития бронхита также являются:
- курение;
- частые переохлаждения;
- регулярное вдыхание загрязненного воздуха (например, в случае работы на вредном производстве);
- бронхиальная астма;
- хронический синусит.
Симптомы бронхита

Различают острый и хронический бронхит.
Хронический бронхит диагностируется, если симптомы бронхита проявляются в течение более трех месяцев и такие периоды повторяются ежегодно хотя бы два года подряд. При хроническом бронхите в воспалительный процесс вовлекается не только слизистая, но и более глубокие ткани бронхов. В результате возможны необратимые изменения, приводящие к нарушению функций дыхания и кровообращения.
Хронический бронхит, как правило, развивается в условиях длительного воздействия факторов, провоцирующих заболевания, таких как вдыхание дыма, пыли, выхлопных газов или частые острые или хронические заболевания верхних дыхательных путей.
Основным симптомом хронического бронхита является кашель. Для этой формы заболевание характерен утренний кашель с выделением мокроты. В периоды обострений (обычно провоцируются холодной погодой) кашель усиливается, мокроты становится больше, приступы кашля занимают всё более значительное время, продолжаясь не только утром, но и днём, и, в конце концов, кашель становится постоянным.
Симптомами острого бронхита являются:
Кашель
При бронхите кашель чаще всего сначала сухой, затем становится влажным, с отхождением мокроты белого или желтого (иногда даже зеленоватого) цвета.
Подробнее о симптоме
Повышение температуры
Возможно повышение температуры до 38-39°C, озноб.
Методы диагностики бронхита
При диагностике бронхита важно, как говорят врачи, «не упустить» пневмонию. Воспаление легких (пневмония) является более серьёзным заболеванием, требующим другого курса лечения. Отличить пневмонию от бронхита может только высококвалифицированный врач, в некоторых случаях для этого требуется проведение рентгенографии.
Рентгенография грудной клетки
КТ органов грудной клетки
Используется для дифференциальной диагностики. Позволяет исключить пневмонию.
Записаться на диагностику
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения бронхита
Лечение бронхита проводится амбулаторно и на дому. При остром бронхите показан постельный режим. Когда острота симптомов будет снята, из постели можно будет покинуть, но на улицу до полного выздоровления выходить всё равно нельзя.
Лечение бронхита также предполагает обильное питье. Количество выпиваемой жидкости должно в 1,5-2 раза превосходить обычную суточную потребность. Питье должно быть теплым. Если пить мало, мокрота станет более густой и будет хуже отхаркиваться.
Питание при бронхите должно осуществляться с опорой на молочно-растительные блюда. Следует исключить острую пищу, а также продукты, способные вызывать аллергическую реакцию.
Медикаментозное лечение
Медикаментозное лечение бронхита обычно включает в себя применение противовоспалительных, откашливающих и отхаркивающих средств. Курс лечения должен назначаться врачом. Врач назначает препараты и устанавливает длительность их приема, исходя из состояния больного и данных анализов.
Консультация специалиста
При появлении симптомов бронхита, Вы можете обратиться за медицинской помощью в АО «Семейный доктор». Терапевты и семейные врачи
«Семейного доктора» обладают необходимым опытом и профессионализмом для качественного обследования при подозрениях на бронхит и успешного лечения бронхита у пациентов любого возраста. Беременным
и кормящим матерям курс лечения будет подбираться с учетом специфики их состояния. А педиатры «Семейного доктора» помогут справиться с болезнью даже самым маленьким пациентам.
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Все заболевания
Источник
 Острый бронхит — воспалительный процесс в бронхах, развивается в результате отека и раздражения бронхов, проявляющийся кашлем и продолжающийся не более 3 недель, чаще всего вызванный инфекционными агентами (вирусами, бактериями).
Острый бронхит — воспалительный процесс в бронхах, развивается в результате отека и раздражения бронхов, проявляющийся кашлем и продолжающийся не более 3 недель, чаще всего вызванный инфекционными агентами (вирусами, бактериями).
Причины бронхита
Большинство случаев острого бронхита вызвано вирусной инфекцией верхних дыхательных путей, таких как грипп или простуда. Реже возбудителями являются бактерии (например, возбудитель коклюша может являться причиной бронхита).
Механизмы развития бронхита
У здорового человека воздух, проходящий через бронхи к легким, практически стерилен. Такая глубокая очистка воздуха достигается за счет фильтрующей способности носа, наличия кашлевого рефлекса, а также работы микроресничек, выстилающих слизистую оболочку бронхов. Однако, в некоторых случаях, микробы или химические вещества все-таки проникают в бронхи, что в свою очередь вызывает повреждение, которое сопровождается воспалением, усилением выработки слизи, кашлем.
Если речь идет о вирусной инфекции (например, грипп), то воспаление развивается быстро и поражает только верхние слои стенок бронхов – так развивается острый бронхит.
При остром бронхите воспалительная реакция длится недолго, а структура бронхов полностью восстанавливается после перенесенной болезни.
Острый бронхит особенно часто наблюдается у детей. Это объясняется высокой восприимчивостью детей к различного рода респираторным инфекциям (ОРЗ).
Симптомы бронхита
Наиболее распространенным симптомом острого бронхита является постоянный кашель, который может продлиться 10 — 20 дней. Некоторые люди откашливают мокроту. Она может быть прозрачной, желтого или зеленого цвета. Значительное повышение температуры (более 38С) с ознобами не является частым проявлением у пациентов с острым бронхитом. Однако наличие лихорадки может быть признаком другого заболевания, такого как грипп или пневмония.
Диагноз: острый бронхит
Выставляют при наличии остро возникшего кашля, продолжающегося не более 3 недель, при отсутствии признаков пневмонии и хронических болезней легких которые могут быть причиной кашля.
Если у Вас есть подозрение на Острый бронхит, обязательно обратитесь за помощью к специалистам.
В нашем центре Вы можете оперативную консультацию лучших спеиалистов в данной области в комфортных условиях нашей полклинической базы, либо на дому, а так же пройти все необходимые исследования и исключить хронический бронхит.
Три причины обращения к нам:
- только у нас консультируют пульмонологи института пульмонологии Москвы
- только у нас профессионально, с методической точностью проводятся все дыхательные тесты
- мы знаем, что такое сервисное сопровождение
Возможные причины длительного кашля, связанные с заболеваниями органов дыхания
Хронический бронхит — хронический бронхит определен как кашель, который проявляется в большинство дней месяца в течение трех месяцев года во время двух лет подряд. Хронический кашель — постоянный кашель, который длится больше чем восемь недель, считают хроническим кашлем.
Синдром постназального затека — когда выделения из носа и придаточных носовых пазух попадают в глотку. Это вызывает неприятные ощущения, приводящие к желанию откашляться. Этот синдром может быть вызван простудой, аллергиями, синуситом, или экологическими раздражителями.
Бронхиальная астма — хроническое воспалительное заболевание дыхательных путей, клинически проявляющейся эпизодами одышки, затруднением дыхания, кашлем, возникающими преимущественно в ночные и утренние часы.
Гастроэзофагеальный рефлюкс — у 40% кашляющих лиц является причиной кашля. Основными симптомами рефлюкса являются изжога и кислый вкус во рту. Однако 40% лиц, у которых причиной кашля является рефлюкс, не указывают на симптомы рефлюкса.
Длительный кашель у больных с заболеваниями соединительной ткани — фиброзирующий альвеолит.
Длительный кашель у людей определенных профессий –
- асбестоз — у работников, имеющих контакт с асбестом;
- “легкое фермера”— характерно для работников сельского хозяйства;
- профессиональная бронхиальная астма — характерна для работающих в контакте с химическими реагентами, растворителями и др.
Побочный эффект от приема лекарств
Ряд препаратов, применяющихся для лечения не легочных заболеваний, могут вызывать кашель у пациентов ( ингибиторы АПФ, β-адреноблокаторы, нитрофураны).
Когда обратиться к помощью?
Большинство людей, у которых есть кашель на фоне инфекции верхних дыхательных путей (простуда), обычно не нуждается в помощи врача.
Консультация врача, диагностические тесты, такие как рентгенография легких, анализы крови, обычно необходимы при подозрении на пневмонию.
Вы должны вызвать своего врача, если у Вас есть следующие симптомы:
- Лихорадка (температура, больше 38º C), кашель, который длится дольше, чем 10 дней;
- Боль в груди с кашлем, затрудненным дыханием или откашливанием мокроты с кровью.
У людей старше 75 лет не всегда есть лихорадка или другие из вышеперечисленных признаков. Если Вам — более чем 75 лет, и у Вас есть постоянный кашель, Вы должны обязательно обратиться к врачу!
Лечение острого бронхита
Цели лечения:
- облегчение тяжести кашля
- снижение его продолжительности
- возвращение к трудовой деятельности
Госпитальное лечение не показано.
Немедикаментозное лечение:
- режим, увлажнение воздуха,
- устранение запыленности помещения,
- отказ от активного и пассивного табакокурения.
Медикаментозное лечение:
- Противокашлевые препараты (кодеин)
- Бронходилятаторы — при изнуряющем кашле (сальбутамол)
- Антибиотикотерапия — назначается только при осложненном течении острого бронхита за счет присоединения бактериальной инфекции (гнойная мокрота, нарастает одышка и интоксикация).
Источник
Бронхит — это воспаление слизистой оболочки бронхов, которое проявляется навязчивым мучительным кашлем. Обычно болезнь становится следствием простуды — острой респираторной вирусной инфекции. Бронхит — серьезное заболевание, способное перейти в хроническую форму, поэтому лечить его нужно обязательно, ни в коем случае не ограничиваясь народными средствами.
Бронхит: что это? Причины и проявления болезни
Если представить дыхательные пути в виде дерева, его «стволом» станет трахея, а «ветвями» — бронхи. Воспаление этих «ветвей», подводящих воздух к собственно тканям легких, и называется бронхитом.
В структуре всех воспалений нижних дыхательных путей (так врачи называют отделы дыхательной системы, расположенные дальше трахеи) острый бронхит занимает 72% и еще 15% приходится на обострение хронического бронхита[1]. Такова ситуация у взрослых. Если же говорить о детях, то в год на каждую тысячу малышей заболевают бронхитом 75–250 человек, чаще всего — в возрасте от года до трех лет. Хронические бронхиты у детей бывают редко, и статистики по ним, по крайней мере, в России, не существует.
В 90% случаев острый бронхит становится результатом вирусной инфекции[2]. Чаще всего его вызывают вирусы гриппа, парагриппа, аденовирусы, респираторно-синцитиальный вирус, то есть все те, что известны как возбудители ОРВИ. Реже причиной болезни (обычно у детей) становятся коревые или коклюшные вирусы.
Примерно 10% случаев острого бронхита бывают вызваны бактериями: патогенными стафилококками, стрептококками, реже — пневмококками и другими.
Иногда бронхит возникает под действием физических и химических факторов: чрезмерно сухого горячего или холодного воздуха, вдыхания пыли, раздражающих веществ. Обычно это удел людей, сталкивающихся с «профессиональными вредностями».
Человеческий организм имеет мощные защитные системы, поэтому для распространения инфекции в нижние дыхательные пути кроме нее самой важны и сопутствующие факторы:
- промышленное и бытовое (печи, табачный дым) загрязнение воздуха;
- аллергическая предрасположенность;
- хроническая инфекция носоглотки (тонзиллиты, синуситы, аденоидиты);
- хроническая сердечно-сосудистая недостаточность и вызванные ею застойные явления в легких;
- курение, злоупотребление алкоголем.
На фоне обычной простуды с традиционным для нее недомоганием, слабостью и насморком появляется саднение за грудиной (болезненные ощущения), сухой кашель. При тяжелом бронхите он становится мучительным, навязчивым, может появиться одышка, затрудненное дыхание. Из-за постоянного кашля появляется боль в нижних отделах грудной клетки и в верхней части живота — это ноют перенапряженные мышцы. Через несколько дней болезни появляется обильная мокрота, она может быть слизистой или, если присоединится бактериальная инфекция, гнойной. Обычно кашель наблюдается пять–семь дней, но при аденовирусной или РС-вирусной инфекции может продолжаться до двух недель.
Если бронхит сопровождается обструкцией (нарушением проходимости) дыхательных путей, появляется одышка. Больной старается сесть, так как сидя ему легче дышать. Сухие свистящие хрипы могут быть слышны и «невооруженным» ухом.
Хронические бронхиты обычно обостряются весной и осенью. При обострении температура у больного поднимается до 38 °C, появляется кашель с обильной гнойной мокротой, слабость, потливость, снижение работоспособности. Если к проявлениям хронической инфекции присоединяется бронхоспазм, возникает одышка (причем дыхание сильнее затруднено на выдохе), свистящие хрипы.
Виды бронхита, возможные осложнения
По длительности болезни бронхит может быть острым или хроническим. Острым считается заболевание, которое длится менее трех недель.
По характеру воспаления бронхит делится на катаральный и гнойный. Характер воспаления обычно определяется свойствами мокроты: при катаральном воспалении она слизистая, при гнойном — соответственно, гнойная.
В зависимости от того, есть ли признаки нарушения проходимости (обструкции) дыхательных путей, бронхит бывает необструктивным и обструктивным. Обструктивный компонент чаще всего присоединяется из-за бронхоспазма на фоне общей аллергической предрасположенности организма.
Если бронхит не лечить, он может осложниться пневмонией или перейти в хроническую форму (у взрослых). У детей с аллергической предрасположенностью бронхит может стать пусковым толчком для бронхиальной астмы.
Что делать при бронхите: принцип — не навреди
Прежде всего нужно обратиться к врачу. Причем сделать это следует до того, как обычная простуда перейдет в бронхит, ведь, если начать лечиться вовремя, можно предупредить это заболевание.
Больного лучше всего уложить в постель, но одеяло не должно быть чрезмерно теплым: перегрев способствует нарастанию температуры. Комнату необходимо регулярно проветривать: это снизит концентрацию вируса в помещении. К тому же холодный и влажный воздух успокаивает воспаленную слизистую, снижая интенсивность кашля. В отопительный сезон воздух нужно дополнительно увлажнять. Если в доме нет увлажнителя, можно закрыть батареи мокрыми махровыми полотенцами или сложенными в несколько слоев простынями.
Чтобы уменьшить интоксикацию, неизбежную при любом сильном воспалении, больному нужно давать много жидкости. Если при обычной простуде подойдет любое питье: сок, чай, морс, — то при бронхите лучше всего взять щелочную (гидрокарбонатную) минеральную воду. Пузырьки предварительно надо выпустить. Щелочь способствует лучшему отхождению мокроты.
Если в доме есть небулайзер, то можно увлажнить непосредственно слизистую оболочку бронхов. Для этого в аппарат нужно залить физиологический раствор, купленный в аптеке или сделанный самостоятельно (девять грамм поваренной соли на литр воды). В дальнейшем врач может порекомендовать использовать небулайзер для ингаляции антибиотиками, средствами для разжижения мокроты или препаратами, расширяющими бронхи (подробней об этом чуть ниже). Без консультации врача ничего больше добавлять в небулайзер нельзя. Ни в коем случае нельзя заливать в него отвары или спиртовые настои трав: это не только не поможет пациенту, но может усилить бронхоспазм. Если уж очень хочется подключить к лечению фитотерапию, то отвары иван-чая, мяты, эвкалипта, шалфея, шиповника лучше дать выпить.
На первой стадии болезни, пока не появилась мокрота, врач может назначить средства на основе бутамирата, тормозящие кашлевой рефлекс, если кашель сильный и изматывающий. После того как появляется мокрота, рекомендуются лекарства, улучшающие ее отхождение, на основе таких веществ, как ацетилцистеин, амброксол.
Если из-за воспаления развивается бронхоспазм, врач может назначить препараты, расширяющие бронхи: сальбутамол, ипратропия бромид.
Если бронхит имеет вирусную природу (начался в период эпидемии ОРВИ или гриппа, развился в течение первой недели болезни, мокрота слизистая — прозрачная или беловатая), антибиотики не нужны. Чтобы устранить причину болезни в случае вирусной природы заболевания, назначают противовирусные — умифеновир, занамивир, осельтамивир.
Из симптоматических (облегчающих состояние, но не влияющих на причину болезни) средств нередко рекомендуют жаропонижающие (парацетамол, ибупрофен).
Не стоит мучить больного, тем более ребенка, горчичниками, перцовыми пластырями, банками, водить на электрофорез, УВЧ и другие физиопроцедуры. Все эти, с позволения сказать, лечебные методы не имеют доказанной эффективности.
При обострении хронического бронхита необходимы антибиотики и средства, улучшающие отхождение мокроты. Конкретные препараты, дозировки и продолжительность курса должен определять только врач.
Итак, бронхит — серьезное заболевание, но если вовремя начать лечение, то пациент полностью выздоравливает и болезнь не оставляет каких-либо последствий. Важно строго соблюдать все рекомендации врача и не прерывать курс медикаментов самостоятельно. Не стоит полагаться на народные методики вроде горчичников или банок: они не ускоряют выздоровление и только утомляют больного.
Источник

