Количество сидеробластов при железодефицитной анемии
Железодефицитная анемия – синдром, обусловленный недостаточностью железа и приводящий к нарушению гемоглобинопоэза и тканевой гипоксии. Клинические проявления представлены общей слабостью, сонливостью, пониженной умственной работоспособностью и физической выносливостью, шумом в ушах, головокружениями, обморочными состояниями, одышкой при нагрузке, сердцебиением, бледностью. Гипохромная анемия подтверждается лабораторными данными: исследованием клинического анализа крови, показателей сывороточного железа, ОЖСС и ферритина. Терапия включает лечебную диету, прием препаратов железа, в некоторых случаях – трансфузию эритроцитарной массы.
Общие сведения
Железодефицитная (микроцитарная, гипохромная) анемия – анемия, обусловленная нехваткой железа, необходимого для нормального синтеза гемоглобина. Её распространенность в популяции зависит от половозрастных и климатогеографических факторов. По обобщенным сведениям, гипохромной анемией страдает около 50% детей раннего возраста, 15% женщин репродуктивного возраста и около 2% мужчин. Скрытый тканевой железодефицит выявляется практически у каждого третьего жителя планеты. На долю микроцитарной анемии в гематологии приходится 80–90% всех анемий. Поскольку железодефицит может развиваться при самых различных патологических состояниях, данная проблема актуальна для многих клинических дисциплин: педиатрии, гинекологии, гастроэнтерологии и др.
Железодефицитная анемия
Причины
Ежесуточно с потом, калом, мочой, слущенными клетками кожи теряется около 1 мг железа и примерно столько же (2-2,5 мг) поступает в организм с пищей. Дисбаланс между потребностями организма в железе и его поступлением извне или потерями способствует развитию железодефицитной анемии. Железодефицит может возникать как при физиологических условиях, так и в результате ряда патологических состояний и быть обусловлен как эндогенными механизмами, так и внешними воздействиями:
Кровопотери
Чаще всего анемия вызывается хронической потерей крови: обильными менструациями, дисфункциональными маточными кровотечениями; желудочно-кишечными кровотечениями из эрозий слизистой желудка и кишечника, гастродуоденальных язв, геморроидальных узлов, анальных трещин и др. Скрытая, но регулярная кровопотеря отмечается при гельминтозах, гемосидерозе легких, экссудативном диатезе у детей и др.
Особую группу составляют лица с болезнями крови — геморрагическими диатезами (гемофилией, болезнью Виллебранда), гемоглобинурией. Возможно развитие постгеморрагической анемии, вызванной одномоментным, но массивным кровотечением при травмах и операциях. Гипохромная анемия может возникать вследствие ятрогенных причин — у доноров, часто сдающих кровь; пациентов с ХПН, находящихся на гемодиализе.
Нарушение поступления, всасывания и транспорта железа
К факторам алиментарного порядка относятся анорексия, вегетарианство и следование диетам с ограничением мясных продуктов, плохое питание; у детей — искусственное вскармливание, позднее введение прикорма. Снижение абсорбции железа характерно для кишечных инфекций, гипоацидного гастрита, хронического энтерита, синдрома мальабсорбции, состояния после резекции желудка или тонкой кишки, гастрэктомии. Значительно реже железодефицитная анемия развивается вследствие нарушения транспортировки железа из депо при недостаточной белково-синтетической функции печени – гипотрансферринемиях и гипопротеинемиях (гепатитах, циррозе печени).
Повышенное расходование железа
Ежедневная потребность в микроэлементе зависит от пола и возраста. Наиболее высока необходимость в железе у недоношенных, детей раннего возраста и подростков (в связи с высокими темпами развития и роста), женщин репродуктивного периода (в связи с ежемесячными менструальными потерями), беременных (в связи с формированием и ростом плода), кормящих мам (в связи с расходом в составе молока). Именно эти категории являются наиболее уязвимыми в отношении развития железодефицитной анемии. Кроме того, повышение потребности и расхода железа в организме наблюдается при инфекционных и опухолевых заболеваниях.
Патогенез
По своей роли в обеспечении нормального функционирования всех биологических систем железо является важнейшим элементом. От уровня железа зависит поступление кислорода к клеткам, протекание окислительно-восстановительных процессов, антиоксидантная защита, функционирование иммунной и нервной систем и пр. В среднем содержание железа в организме находится на уровне 3-4 г. Более 60% железа (>2 г) входит в состав гемоглобина, 9% — в состав миоглобина, 1% — в состав ферментов (гемовых и негемовых). Остальное железо в виде ферритина и гемосидерина находится в тканевом депо – главным образом, в печени, мышцах, костном мозге, селезенке, почках, легких, сердце. Примерно 30 мг железа непрерывно циркулирует в плазме, будучи частично связанным основным железосвязывающим белком плазмы – трансферрином.
При развитии отрицательного баланса железа мобилизуются и расходуются запасы микроэлемента, содержащиеся в тканевых депо. На первых порах этого бывает достаточно для поддержания адекватного уровня Hb, Ht, сывороточного железа. По мере истощения тканевых резервов компенсаторно увеличивается эритроидная активность костного мозга. При полном истощении эндогенного тканевого железа его концентрация начинает снижаться в крови, нарушается морфология эритроцитов, уменьшается синтез гема в гемоглобине и железосодержащих ферментов. Страдает кислородтранспортная функция крови, что сопровождается тканевой гипоксией и дистрофическими процессами во внутренних органах (атрофический гастрит, миокардиодистрофия и др.).
Классификация
Железодефицитная анемия возникает не сразу. Вначале развивается предлатентный железодефицит, характеризующийся истощением только запасов депонированного железа при сохранности транспортного и гемоглобинового пула. На этапе латентного дефицита отмечается уменьшение транспортного железа, содержащегося в плазме крови. Собственно гипохромная анемия развивается при уменьшении всех уровней метаболических запасов железа – депонированного, транспортного и эритроцитарного. В соответствии с этиологией различают анемии: постгеморрагические, алиментарные, связанные с повышенным расходом, исходным дефицитом, недостаточностью резорбции и нарушением транспорта железа. По степени выраженности железодефицитные анемии подразделяются на:
- Легкие (Нb 120-90 г/л). Протекают без клинических проявлений или с их минимальной выраженностью.
- Среднетяжелые (Нb 90-70 г/л). Сопровождаются циркуляторно-гипоксическим, сидеропеническим, гематологическим синдромами умеренной степени выраженности.
- Тяжелые (Нb
Симптомы
Циркуляторно-гипоксический синдром обусловлен нарушением синтеза гемоглобина, транспорта кислорода и развитием гипоксии в тканях. Это находит свое выражение в ощущении постоянной слабости, повышенной утомляемости, сонливости. Пациентов преследует шум в ушах, мелькание «мушек» перед глазами, головокружения, переходящие в обмороки. Характерны жалобы на сердцебиение, одышку, возникающую при физической нагрузке, повышенную чувствительность к низким температурам. Циркуляторно-гипоксические нарушения могут усугублять течение сопутствующей ИБС, хронической сердечной недостаточности.
Развитие сидеропенического синдрома связано с недостаточностью тканевых железосодержащих ферментов (каталазы, пероксидазы, цитохромов и др.). Этим объясняется возникновение трофических изменений кожных покровов и слизистых оболочек. Чаще всего они проявляются сухостью кожи; исчерченностью, ломкостью и деформацией ногтей; повышенным выпадением волос. Со стороны слизистых оболочек типичны атрофические изменения, что сопровождается явлениями глоссита, ангулярного стоматита, дисфагии, атрофического гастрита. Может возникать пристрастие к резким запахам (бензина, ацетона), искажение вкуса (желание есть глину, мел, зубной порошок и пр.). Признаками сидеропении также служат парестезии, мышечная слабость, диспепсические и дизурические расстройства. Астеновегетативные нарушения проявляются раздражительностью, эмоциональной неустойчивостью, снижением умственной работоспособности и памяти.
Осложнения
Поскольку в условиях железодефицита IgA теряет свою активность, больные становятся подвержены частой заболеваемости ОРВИ, кишечными инфекциями. Пациентов преследует хроническая усталость, упадок сил, снижение памяти и концентрации внимания. Длительное течение железодефицитной анемии может привести к развитию миокардиодистрофии, распознаваемой по инверсии зубцов Т на ЭКГ. При крайне тяжелом железодефиците развивается анемическая прекома (сонливость, одышка, резкая бледность кожи с цианотичным оттенком, тахикардия, галлюцинации), а затем – кома с потерей сознания и отсутствием рефлексов. При массивной стремительной кровопотере возникает гиповолемический шок.
Диагностика
На наличие железодефицитной анемии может указывать внешний вид больного: бледная, с алебастровым оттенком кожа, пастозность лица, голеней и стоп, отечные «мешки» под глазами. При аускультации сердца обнаруживается тахикардия, глухость тонов, негромкий систолический шум, иногда – аритмия. С целью подтверждения анемии и определения ее причин проводится лабораторное обследование.
- Лабораторные тесты. В пользу железодефицитного характера анемии свидетельствует снижение гемоглобина, гипохромия, микро- и пойкилоцитоз в общем анализе крови. При оценке биохимических показателей отмечается снижение уровня сывороточного железа и концентрации ферритина (60 мкмоль/л), уменьшение насыщения трансферрина железом (
- Инструментальные методики. Для установления причины хронической кровопотери должно быть проведено эндоскопическое обследование ЖКТ (ЭГДС, колоноскопия,), рентгенодиагностика (ирригоскопия, рентгенография желудка). Обследование органов репродуктивной системы у женщин включает УЗИ малого таза, осмотр на кресле, по показаниям — гистероскопию с РДВ.
- Исследование пунктата костного мозга. Микроскопия мазка (миелограмма) показывает значительное снижение количества сидеробластов, характерное для гипохромной анемии. Дифференциальная диагностика направлена на исключение других видов железодефицитных состояний — сидеробластной анемии, талассемии.
Лечение
К основным принципам терапии железодефицитной анемии относятся устранение этиологических факторов, коррекция рациона питания, восполнение железодефицита в организме. Этиотропное лечение назначается и проводится специалистами гастроэнтерологами, гинекологами, проктологами и др.; патогенетическое – гематологами. При железодефицитных состояниях показано полноценное питание с обязательным включением в рацион продуктов, содержащих гемовое железо (телятины, говядины, баранины, мяса кролика, печени, языка). Следует помнить, что усилению ферросорбции в ЖКТ способствуют аскорбиновая, лимонная, янтарная кислота. Ингибируют всасывание железа оксалаты и полифенолы (кофе, чай, соевый протеин, молоко, шоколад), кальций, пищевые волокна и др. вещества.
Вместе с тем, даже сбалансированная диета не в состоянии устранить уже развившийся недостаток железа, поэтому больным с гипохромной анемией показана заместительная терапия ферропрепаратами. Препараты железа назначаются курсом не менее 1,5-2-х месяцев, а после нормализации уровня Hb проводится поддерживающая терапия в течение 4-6 недель половинной дозой препарата. Для фармакологической коррекции анемии используются препараты двухвалентного и трехвалентного железа. При наличии витальных показаний прибегают к гемотрансфузионной терапии.
Прогноз и профилактика
В большинстве случаев гипохромная анемия подается успешной коррекции. Однако при неустраненной причине железодефицит может рецидивировать и прогрессировать. Железодефицитная анемия у детей раннего и младшего возраста может вызывать задержку психомоторного и интеллектуального развития (ЗПР). В целях профилактики железодефицита необходим ежегодный контроль параметров клинического анализа крови, полноценное питание с достаточным содержанием железа, своевременная ликвидация источников кровопотери в организме. Следует учитывать, что лучше всего усваивается железо, содержащееся в мясе и печени в форме гема; негемовое железо из растительной пищи практически не усваивается – в этом случае оно сначала должно восстановиться до гемового при участии аскорбиновой кислоты. Лицам групп риска может быть показан профилактический прием железосодержащих препаратов по назначению специалиста.
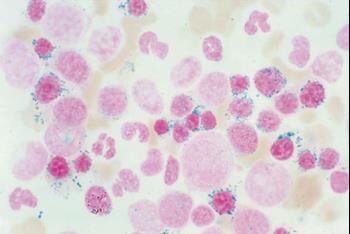
Что такое сидеробластная анемия

Кольцевидные сидеробласты в мазке крови
Сидеробластная анемия — одна из редких форм анемии, которая возникает при нормальном или повышенном содержании в крови железа. Общеизвестно, что для нормального образования гемоглобина нужно, чтобы с пищей поступало достаточное количество железа и некоторых других полезных веществ. Но в случае сидеробластной анемии правильное питание не работает, железо просто не усваивается главным кроветворным органом человека — красным костным мозгом. Железо в свободном виде остается в крови и начинает отравлять организм при повышенных концентрациях.
Часто можно встретить термин «сидеробластные анемии», что подчеркивает множественность причин и вариантов течения этого заболевания у разных людей. Существуют как легкие формы, годами не беспокоящие пациентов (их выявляют чаще всего случайно на медосмотрах), так и тяжелые, когда красный костный мозг практически полностью перестает производить нормальные эритроциты, содержащие гемоглобин. В крови в таком случае обнаруживаются бледные «пустышки» вместо обычных красных эритроцитов, а железо, которое должно было пойти на их производство, растворено в жидкой среде организма и может плохо сказываться на работе внутренних органов.
Иногда сидеробластная анемия носит преходящий характер: быстро проявляется на фоне неблагоприятных условий (приема алкоголя, отравления) и так же скоро и без следа проходит.
Симптомы и признаки сидеробластной анемии

Непереносимость физических нагрузок — тревожный симптом
Из-за того, что здоровых, способных выполнять свои функции эритроцитов в крови недостаточно, сидеробластная анемия имеет общие признаки со всеми остальными анемиями:
- головокружения,
- беспричинные обмороки,
- быстрая утомляемость,
- непереносимость душных, слабо проветриваемых помещений,
- невозможность обычной физической работы,
- одышка,
- тусклые, ломкие ногти, секущиеся волосы.
Есть и ряд характерных именно для сидеробластной анемии симптомов, которые связаны с циркуляцией в крови свободного железа, которое накапливается в различных внутренних органах и коже. Наиболее частые из них:
- изменение цвета кожи на «загорелый» без воздействия солнечных лучей;
- геморрагические высыпания на коже (красноватая постоянная сыпь);
- увеличение и болезненность печени;
- увеличение селезенки;
- проблемы с перевариванием пищи (из-за нарушения печеночных функций).
При очень больших концентрациях в крови железа выходить из строя могут любые внутренние органы, на первый взгляд совсем не связанные с анемией (легкие, селезенка).
Причины

Прием ряда препаратов может вызвать сидеробластную анемию
Все причины сидеробластной анемии можно разделить на врожденные и приобретенные. В случае, если есть врожденные причины, болезнь проявляется в раннем детском возрасте или в период полового созревания. Приобретенные причины могут спровоцировать появление болезни в любом возрасте.
Главные причины сидеробластной анемии:
- Наследственная предрасположенность (чаще встречается у мужчин) — к ней относятся митохондриальные цитопатии и наследственная Х-хромосомная форма болезни.
- Отравления вредными химическими веществами (тяжелые металлы, ртуть и свинец) — может возникать при частом контакте с этими веществами на работе, а также в быту при отравлении выхлопными газами автомобилей, использование старых свинцовых белил и красок.
- Острое отравление алкоголем (проще говоря, похмелье), а также постоянное его чрезмерное употребление.
- Химиотерапия онкологических болезней, прием цитостатиков и противоопухолевых препаратов.
- Тяжелая нехватка витамина В₆.
- Прием некоторых лекарств (особенно у пациентов, имеющих генетическую предрасположенность к анемии):
- антибиотиков (левомицетина, метронидазола, некоторых сульфаниламидов),
- противоревматических препаратов (бутадиона, оксифенбутазона),
- противосудорожных препаратов (гидантоина, дифенина, карбамазепина),
- антидепрессантов (миансерина, флуоксетина).
Диагностика заболевания

Лабораторные тесты — неотъемлемый этап диагностики
Врачу позволяет заподозрить сидеробластную анемию простой общий анализ крови, а также специфические симптомы у пациента. Диагностировать болезнь может как терапевт или педиатр, так и врач-гематолог.
Исследования, которые необходимо будет пройти, назначает в каждом конкретном случае лечащий врач, однако чаще всего нужны:
- Общий анализ крови с лейкоцитарной формулой («кровь из пальца»);
- Биохимический анализ крови (железо, прямой и непрямой билирубин);
- УЗИ органов брюшной полости (печени и селезенки).
Иногда для постановки диагноза нужна биопсия красного костного мозга, генетические исследования.
Лечение

Воздействие на причину приводит к выздоровлению пациента
Основу лечения приобретенной сидеробластной анемии составляет устранение повреждающего организм фактора, если это возможно. В случаях, когда болезнь была вызвана применением лекарственных средств, врач отменяет их прием и находит замену среди нетоксичных для крови препаратов. Если сидеробластная анемия вызвана поступлением в организм отравляющих веществ или алкоголя, то необходимо будет исключить контакт с ними по крайней мере на период восстановления после болезни.
Наследственные формы сидеробластной анемии не подлежат радикальному лечению. Терапия основана на поддержании кроветворной функции красного костного мозга.
При тяжелой, угрожающей жизни пациента форме анемии проводится переливание крови либо ее компонентов (эритроцитарной массы). При выраженном поражении органа свободным железом проводят удаление селезенки.
Практически во всех случаях проводят следующие виды терапии:
- назначение инъекций витамина В₆ (раствор пиридоксина гидрохлорида) или его прием в форме таблеток;
- прием препарата, связывающего свободное железо (дефероксамин, препарат «Десферал»);
- курс лечения гепатопротекторами для восстановления функции печени (фосфолипиды, препараты природного происхождения).
Важно знать, что прием препаратов железа в случае сидеробластной анемии не только не приводит к улучшению состояния, но и может значительно усугубить болезнь. Именно поэтому самостоятельная диагностика и назначение себе препаратов против анемии крайне опасны.
Прогноз и профилактика

Хроническая интоксикация имеет неблагоприятный прогноз
Прогноз течения болезни зависит от причин, которые ее вызвали. В случаях острых отравлений токсическими веществами или алкоголем сидеробластная анемия зачастую проходит без особенных последствий для здоровья.
При хронических интоксикациях на работе прогноз не так благоприятен, потому что при постоянном воздействии повреждающего здоровье фактора защитные резервы организма истощаются. Работник может перестать контактировать с вредными веществами, но красный костный мозг к тому моменту иногда бывает серьезно поврежден, потому болезнь продолжается.
Если же причиной является наследственная аномалия кроветворения, то сидеробластная анемия будет сопровождать человека на протяжении всей жизни, возможны только изменения по форме тяжести заболевания. При своевременном лечении пациенты с наследственной сидеробластной анемией имеют легкую форму болезни, которая не мешает их нормальной жизни.
В случаях сильного витаминного дефицита достаточно устранить его и улучшить питание, и болезнь оказывается навсегда устранена, однако такая причина сидеробластной анемии встречается крайне редко.

Бесконтрольный прием препаратов железа недопустим!
К основным направлениям профилактики сидеробластной анемии относятся:
- Недопущение самолечения антибиотиками и другими сильнодействующими препаратами. Лекарства, которые могут повлиять на функции красного костного мозга, должны использоваться под контролем показателей крови.
- Контроль над количеством потребляемого алкоголя. При наличии наследственной предрасположенности алкогольные напитки не должны употребляться вовсе.
- Использование индивидуальных средств защиты на работе, если она предполагает контакт с опасными химическими веществами, соблюдение правил безопасности.
- Регулярное прохождение медицинских осмотров (по общему анализу крови врач легко заподозрит сидеробластную анемию и вовремя назначит лечение).
- Отдых в экологически чистых местностях. Особенно это важно при жизни в крупных городах с большим количеством автомобилей, отравляющих воздух.
- Недопущение приема лечебных доз препаратов железа без назначения врача. Железо часто содержится в составе поливитаминных комплексов, их самостоятельный прием более безопасен из-за того, что там оно будет в поддерживающих здоровье дозах.

Благоприятное влияние оказывает диета
Рекомендовано сбалансированное питание, богатое источниками витамина В₆:
- фисташки, семечки подсолнечника;
- отруби, хлеб из цельнозерновой муки;
- чеснок;
- орехи (фундук, грецкие);
- горбуша, семга;
- гречневая крупа, фасоль;
Сидеробластная анемия встречается значительно реже обычной железодефицитной, но является более тяжелой, так как может наносить здоровью серьезный вред из-за повреждения внутренних органов. Нужно помнить, что самостоятельно отличить разные виды анемий невозможно, потому необходимо обратиться к врачу при появлении первых симптомов болезни.


