Клинические рекомендации по атеросклерозу сосудов нижних конечностей
Атеросклероз артерий нижних конечностей — это тяжелое дегенеративное заболевание, поражающее преимущественно людей пожилого возраста. Атеросклеротический процесс может развиваться при наследственных дислипидемиях, а также на фоне злоупотребления курением или жирной пищей. Клинические рекомендации в качестве «золотого стандарта» позиционируют хирургическое лечение. Оно заключается в эндартерэктомии с последующей реабилитацией.
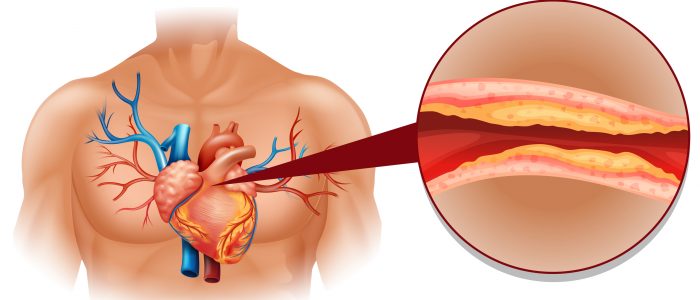
Но недуг можно лечить консервативно. Для этого применяется ряд медикаментозных препаратов, физиотерапия, коррекция диетологических привычек и образа жизни.
Причины патологического состояния
Атеросклероз нижних конечностей возникает вследствие таких предпосылок:
- Генетические поломки. Предрасположенность к повышенному холестерину закладывается еще внутриутробно.
- Постоянные стрессы. Они влияют на биохимические процессы, протекающие в клетках и тканях.
- Женский пол. Вследствие гормональных особенностей женщины более подвержены бляшкам в сосудах нижних конечностей. Особенно ярко это проявляется в период беременности и менопаузы.
- Лишний вес. Ожирение приводит к повышению в крови уровня липопротеидов низкой и очень низкой плотности.
- Излишки питания. Когда человек употребляет много жирной, жареной и сладкой еды, это также негативно сказывается на сосудистом русле.
- Гормональный дисбаланс. Он проявляется при многих эндокринологических патологиях, среди которых главенствующая роль принадлежит сахарному диабету.
- Курение. Курильщики рискуют стать жертвой ампутации.
- Гиподинамия или малоподвижный образ жизни.
Вернуться к оглавлению
Симптомы болезни
 При патологии сосудов ног проявляются такие симптомы, как боль во время движения и хромота.
При патологии сосудов ног проявляются такие симптомы, как боль во время движения и хромота.
При атеросклерозе сосудов нижних конечностей у пациентов развивается такая клиническая симптоматика:
- Болезненные ощущения в ногах. Они появляются как во время движения, так и в покое.
- Синдром «витрины». Суть его заключается в том, что пациент вынужден время от времени останавливаться и отдыхать, будто разглядывая полки магазина.
- Перемежающаяся хромота. Это очень характерный симптом, при котором недостаточное кровоснабжение мышц нижних конечностей способствует их неравномерному сокращению.
- Онемение кожи на стопах. Оно часто сопровождается иллюзией ползания мурашек и другими парестезиями.
- Феномен «расхаживания». Порой пациенту необходимо сделать несколько шагов, чтобы боль прошла. Это нужно для возобновления кровотока в дистальных участках ног.
- Отвердение сосудов. Их можно пропальпировать сквозь кожу. Под пальцами ощущается нечто наподобие проволоки, по которой проходит пульсовая волна.
- Изъязвление кожных покровов. Язвы возникают вследствие нарушения трофической функции крови.
- Посинение и похолодание нижних конечностей. Эти симптомы возникают вследствие дисциркуляторных изменений.
Вернуться к оглавлению
Клинические рекомендации
Национальные протоколы рекомендуют пациентам с установленным диагнозом атеросклеротических изменений стенок артерий и вен нижних конечностей пройти курс медикаментозного лечения и физиотерапевтической коррекции. На поздних стадиях показано хирургическое вмешательство. Клинические рекомендации при атеросклерозе включают следующие пункты:
 Терапия атеросклероза начинается с нормализации питания, исключая из рациона жиры и сахар.
Терапия атеросклероза начинается с нормализации питания, исключая из рациона жиры и сахар.
- Оптимизация диеты. В первую очередь — это снижение употребления жира, сахара и соли.
- Коррекция образа жизни. Она включает избегание гиподинамии и умеренную физическую активность.
- Прием статинов. Эти препараты снижают уровень холестерина и других атерогенных веществ в крови.
- Физиотерапевтические процедуры.
Вернуться к оглавлению
Клинические рекомендации в диете
Атеросклеротические изменения сплетений ног являются последствием нарушения баланса между поглощаемой животной пищей и ее утилизацией в организме человека. Клинические рекомендации по лечению атеросклероза обязательно включают коррекцию диетологических привычек. Больной обязан сократить употребление животного жира минимум на 10%. Также пациенту рекомендуется ограничить продукты, содержащие насыщенные жирные кислоты. К таковым относятся масло, сливки, яичный желток и мясо.
Необходимо увеличить содержание в рационе полиненасыщенных веществ. Они содержатся в растительных маслах, рыбе и морепродуктах. Также нужно включить в меню большое количество клетчатки, которой богаты овощи, фрукты и злаковые.
Вернуться к оглавлению
Препараты при атеросклеротическом поражении
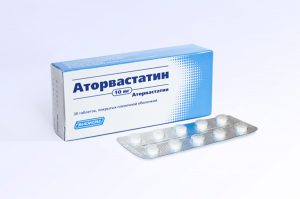 Медикаментозное лечение заболевания сосудов включает в себя прием статинов, среди которых препарат Аторвастатин.
Медикаментозное лечение заболевания сосудов включает в себя прием статинов, среди которых препарат Аторвастатин.
Облитерирующий атеросклероз лечится препаратами, снижающими уровень холестерина, триглицеридов, липопротеидов низкой и очень низкой плотности в крови. К таковым относятся ингибиторы гидрокси-метил-глютарил-коэнзим-А-редуктазы, а также эссенциальные фосфолипиды. Но «золотым стандартом» медикаментозного лечения является прием статинов. Среди них лидерами фармацевтического рынка считают «Аторвастатин», «Розувастатин» и «Симвастатин». Но побочные действия этих лекарств изучены еще недостаточно и требуют дополнительных исследований.
Вернуться к оглавлению
Коррекция привычек
Лечение атеросклероза будет неэффективным, если пациент продолжает вести прежний образ жизни. Поэтому семейный доктор обязан предоставить человеку ряд клинических рекомендаций по его коррекции. Больному следует наладить свой режим дня, чередуя периоды труда и отдыха. Ему также необходимо выполнять регулярные, но умеренные физические упражнения. Клинические рекомендации также содержат требование о радикальном отказе от вредных привычек. Курение является одним из ведущих предикторов развития патологии сосудистых сплетений нижних конечностей.
Вернуться к оглавлению
Другие клинические рекомендации
К основному лечению облитерирующего атеросклероза часто присоединяют физиотерапевтические процедуры. Они заключаются во всевозможных видах массажа. Особую эффективность доказал гидромассаж. Также пациенту прописывают озокеритовые ванны, лечебные грязи и ультразвук. Все эти меры в комплексе с коррекцией образа жизни и приемом медикаментов позволят избежать радикального хирургического вмешательства.
Источник
Атеросклероз является патологическим процессом, который приводит к нарушению кровотока и изменению состояния артерий. Это явление происходит в результате нарушения жирового обмена в организме и образования на стенках сосудов атеросклеротических бляшек.
Кардиология его не определяет, как заболевание, возникшее самостоятельно. Это патология, сопровождающаяся другими нарушениями сосудов и сердца. Чаще всего от него страдают подколенная, бедренная, венечная, большеберцовая артерии. Одним из ключевых факторов, из-за которых может возникнуть заболевание является повышенный уровень липопротеинов в крови.
Самостоятельно холестерол транспортироваться по сосудам не может, поэтому в организме существует два вида соединений, которые принято называть липопротеинами.
В крови они находятся в двух формах:
- Липопротеины низкой плотности (ЛПНП). В нормальной концентрации способствуют многим полезным процессам, но их излишнее количество очень опасно для человеческого организма, ведь приводит к образованию бляшек и возникновению атеросклероза.
- Липопротеины высокой плотности способны положительно влиять на все системы организма. Чем больше их концентрация в крови, тем лучше.
Для нормального функционирования организма важен баланс этих двух видов холестерина. Если «плохой» холестерин превышает норму, происходят патологические процессы, которые требуют врачебного вмешательства.
Атеросклероз развивается в большинстве случаев совершенно незаметно для человека, поэтому чаще всего болезнь обнаруживают на запущенных стадиях. Для того чтобы этого не случилось нужно регулярно проходить осмотры и следить за своим здоровьем самостоятельно.
Чем запущенней стадия, тем труднее лечение и большая вероятность возникновения разнообразных осложнений.
Терапия включает в себя комплексный подход, предусматривает полное изменение образа жизни и прием медикаментозных препаратов.
Существует ряд специальных клинических указаний, которым нужно следовать на протяжении всего курса терапии.
Клинические рекомендации при атеросклерозе включают в себя разные направления, от которых будет зависеть исход полноценного лечения.
Ни одна рекомендация кардиолога не должна оставаться без внимания.
Причины и симптомы атеросклероза
Для того чтобы избежать тяжелых последствий заболевания нужно разобраться, что является его провокатором.
В первую очередь человек может исключить фактор возникновения болезни самостоятельно.
Среди причин есть и биологические факторы, которые являются ключевыми в возникновении патологии.
Среди главных причин выделяют:
- Злоупотребление алкогольными напитками. Алкоголь в любом количестве плохо влияет на сердце и сосуды, поэтому его регулярное употребление снижает эластичность стенок артерий, а также поражает сердечную мышцу.
- Курение способно повлиять не только на развития такой патологии как атеросклероз, но и повысить факторы риска возникновения не менее опасных смертельных болезней. Поэтому отказавшись от этой вредной привычки, человек снижает вероятность заболеваний сердца и сосудов на 80%.
- Употребление чрезмерного количества вредных продуктов, с большим содержанием животных жиров.
- Генетическая склонность. Если у человека близкие родственники страдали от атеросклероза, или повышенного содержания холестерина в крови, следует чаще проходить медицинское обследование и исключить возможные факторы риска из жизни.
- Наличие лишнего веса сопровождается другими отклонениями, которые провоцируют атеросклероз, или сопутствующие осложнения.
- Наличие в анамнезе артериальной гипертензии, или гипертонии в любом проявлении.
Хотя бы один фактор должен стать причиной изменения привычек и регулярного обследования в кардиологической клинике.
Чаще всего, чтобы атеросклероз возник, нужно наличие хотя бы нескольких причин. Чтобы помощь была оказана своевременно, следует знать, какие симптомы нельзя игнорировать.
Хоть заболевание и проходит незаметно, но на последних стадиях можно наблюдать такие общие признаки:
- частые головные боли;
- учащенное сердцебиение;
- хромота;
- тяжесть в ногах;
- головокружения;
- тошноту;
- рвоту;
- одышку;
- повышенное потоотделение;
- постоянное повышенное давление;
- ишемическую болезнь сердца;
- боли в грудном отделе;
Эти признаки являются общими для большинства видов атеросклероза. Например, облитерирующий атеросклероз нижних конечностей характеризуется трудностью в ходьбе, тяжестью. Часто одна конечность отекает, кожа меняет цвет. Человеку трудно ходить на длинные дистанции, а со временем расстояние только уменьшается. Это напрямую связано с разрастанием холестериновых бляшек и возникновению ишемической болезни.
Облитерирующий атеросклероз может развиваться у людей в разном возрасте.
Клинические рекомендации при атеросклерозе
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Клинические рекомендации предусматривают немедикаментозные и медикаментозные методы терапии.
При проведении терапии заболевания следует строго придерживаться рекомендаций лечащего врача.
Немедикаментозные способы лечения включают: соблюдение специальной диеты от повышенного холестерина, увеличение физической активности, нормализацию веса, отказ от вредных привычек.
При соблюдении диеты пациент должен придерживаться таких принципов:
- разнообразие в рационе;
- меню должно способствовать нормализации веса больного;
- увеличение количества употребления овощей и фруктов в свежем виде;
- отказ от кондитерских изделий, можно употреблять хлеб только грубого помола;
- увеличение количества рыбных продуктов в меню;
- добавление в ежедневное меню Омега-3;
- количество жира не должно превышать 30% от общего рациона;
 В некоторых случаях нужно дополнительно проконсультироваться со специалистом в области диетологии. Особенно часто нарушенный липидный обмен наблюдаются у людей с повышенной массой тела. Поэтому в общую терапию входит и нормализация веса, которая будет способствовать естественному обмену липидов и нормализации баланса их видов.
В некоторых случаях нужно дополнительно проконсультироваться со специалистом в области диетологии. Особенно часто нарушенный липидный обмен наблюдаются у людей с повышенной массой тела. Поэтому в общую терапию входит и нормализация веса, которая будет способствовать естественному обмену липидов и нормализации баланса их видов.
Коррекция веса нужна также и для предотвращения осложнений, которые могут отразиться на состоянии сердечно-сосудистой системы.
Такого результата можно достигнуть, придерживаясь специальной диеты, которая разрабатывается с учетом индивидуальных особенностей организма человека и течения болезни.
Для достижения результата нужно убрать хотя бы 10 % от первоначального веса. Также всем больным, страдающим на недуги, от которых страдает сосудистая система, нужно увеличить физическую активность. Естественно, это должно происходить с учетом возраста и возможностей пациента.
Желательно нагрузку увеличивать постепенно. Людям, которые не страдают от ишемической болезни сердца, можно предложить наиболее оптимальный для них вид спорта. Режим нагрузок должен согласовываться со специалистом.
Также в комплекс терапии входит и прекращение курения.
Специалист должен убедить пациента отказаться от курения используя такой алгоритм:
- Опрос по поводу отношения к курению.
- Оценка стадии привычки и готовности пациента отказаться от нее.
- Аргументы отказа от привычки.
- Специализированная помощь в этом, включая методы медикаментозной терапии.
- Дальнейший контроль пациента в этом отношении.
Еще одной обязательной мерой считается отказ от алкогольных напитков.
Медикаментозные методы терапии
 Российские рекомендации по лечению атеросклероза включают в себя и обязательный прием специальных медикаментозных средств. Они способствуют нормализации всех процессов в организме человека и регуляции жирового обмена.
Российские рекомендации по лечению атеросклероза включают в себя и обязательный прием специальных медикаментозных средств. Они способствуют нормализации всех процессов в организме человека и регуляции жирового обмена.
Дозировку и способ приема назначает только лечащий врач. В основном такую терапию назначают в случае неэффективности немедикаментозных методов и людям с большим риском возникновения осложнений.
Препараты нужно принимать только в комплексе с другими методами, способными вылечить заболевание.
Врачи рекомендуют при атеросклерозе включить прием:
- ингибиторов фермента ГМК-КоА (статинов);
- секвестрантов желчных кислот (смол);
- никотиновой кислоты;
- производных фиброевой кислоты;
- ингибитора абсорбции холестерина.
Статины способствуют снижению холестерина в крови человека. Кроме гиполипидемического действия они улучшают функционирование эндотелия. Дозировку и способ применения назначать должен только соответствующий специалист, в зависимости от состояния здоровья человека. К побочным эффектам приема данной группы препаратов можно отнести запоры, метеоризмы, иногда тошноту. В основном препараты переносятся организмом хорошо. При проявлении такого действия нужно изменить дозу приема.
Секверстанты желчных кислот назначают пациентам старше 30 лет. Для избегания коронарных осложнений именно эти препараты доказали свою эффективность. Назначение отдельных средств должен осуществлять только доктор. К побочным эффектам относят диспепсию, расстройства желудка. Очень часто больные отказываются от их приема из-за неприятного вкуса. Чаще назначают лекарства с аналогичным действием для лучшего переноса терапии и избегания неприятных ощущений.
Использование фибратов аргументировано положительным действием на печень, которая является основным органом выработки холестерина. Вследствие определенных процессов, под их действием увеличивается концентрация липопротеинов высокой плотности. Назначают их в основном при гиперлипидемии смешанных типов.
В большинстве случаев эти препараты переносятся больными хорошо, но иногда бывают случаи запоров, метеоризмов, головных болей и приступов тошноты.
При длительном приеме фибраты способны влиять на состояние желчи.
Польза своевременного выявления болезни и применение Омега 3
 Нарушение обмена липидов является одним из главных факторов развития сосудистых и сердечных заболеваний.
Нарушение обмена липидов является одним из главных факторов развития сосудистых и сердечных заболеваний.
Своевременная диагностика и лечение липидного обмена с целью профилактики и лечения атеросклероза должны быть в приоритете, ведь таким образом удастся избежать осложнений заболевания, которые часто могут быть причиной летального исхода.
Особенно часто страдают от церебрального атеросклероза. Ни один клинический случай не был смертельным при своевременном обращении к специалисту. Профилактика также является одним из основных факторов здоровых сосудов.
Одним из вспомогательных средств является употребление полинасыщенных жирных кислот. Омега-3 применяют для нормализации жирового обмена в организме.
На территории Российской федерации официально зарегистрирован препарат Омакор, который содержит это вещество.
Исследования доказывают, что регулярное употребление такого средства снижает уровень триглицеридов в крови на 50%. Согласно протоколу, другие вещества с аналогичным содержанием не рекомендуется принимать из-за невозможности точного назначения количества, недосконального изучения взаимодействия с другими терапевтическими препаратами. Именно эти вещества снижают холестерин и помогают предупредить возникновение ишемической болезни сердца. Назначение Омега-3 всегда происходит с приемом других медикаментов и немедикаментозной терапии, включая методы народной медицины.
Об атеросклерозе рассказано в видео в этой статье.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник
N
Критерии качества
Уровень достоверности доказательств
Уровень убедительности рекомендаций
Этап постановки диагноза
1.
Проводена инструментальная ультразвуковая и рентгенконтрастная визуализирующая диагностика для верификации анатомии поражения артерий конечностей и выбора тактики лечения
B
I
2.
Проводена инструментальная ультразвуковая и рентгенконтрастная диагностика с визуализацией артерий нижних конечностей на всех уровнях — брюшная аорта, подвздошные, бедренные, подколенные и тибиальные артерии
B
I
3.
Проводено измерение индекса лодыжечного давления, лодыжечно-плечевого индекса и посегментарное исследование индекса артериального давления для определения степени нарушения кровообращения и ишемии нижних конечностей
B
I
4.
Проводено определение показателей транскутанного напряжения кислорода для подтверждения критической ишемии нижних конечностей, в случаях получения необъективных данных при измерении индекса лодыжечного давления (например, при сахарном диабете, выраженном кальцинозе артерий и т.п. состояниях)
С
IIA
5.
Проводено определение показателей азотистого обмена (мочевины, креатинина и его клиренса, скорости клубочковой фильтрации) перед проведением рентгенконтрастных исследований у пациентов с почечной дисфункцией различного генеза
B
I
Этап консервативного и хирургического лечения
6.
Проведена терапия с использованием n-ацетилцистеина
B
IIA
7.
Проведено интраоперационно контрольные ультразвуковое дуплексное сканирование или ангиография при отсутствии убедительных данных о восстановлении адекватного кровообращения в артериях конечностей
B
I
8.
Проводена терапия с использованием групп липидоснижающих препаратов
B
I
9.
Проводена терапия с использованием группы вазоактивных препаратов таких как цилостазол 50-100мг х 2 раза в сутки (пока не зарегистрирован в РФ) или пентоксифиллин 400мг х 3 раза в сутки
A
I
10.
Проводена терапия с использованием группы антикоагулянтных и дезагрегантных препаратов
A
I
11.
Выполено аортобедренное шунтирование при наличии симптомов перемежающейся хромоты и гемодинамически значимого поражения подвздошных артерий
B
I
12.
Выполнена шунтирующая операция или ангипластика с целью купирования критической ишемии конечности
С
I
13.
Выполнена первичная реваскуляризация (шунтирование или стентирование) аорто-подвздошного сегмента при сочетанном поражении артерий аорто-подвздошного и бедренно-дистальных сегментов
B
I
14.
Выполнена первичная ампутация при необратимых проявлениях ишемии и поражении дистальных сегментов артериального русла
С
I
15.
Выполнена реваскуляризация при симптомах перемежающейся хромоты и значительными нарушениями профессиональной и повседневной активности
B
I
16.
Выполнена одномоментная хирургическая и/или эндоваскулярная коррекция путей притока и оттока при критической ишемии нижних конечностей и комбинированном поражении путей притока и оттока
С
I
Этап послеоперационного контроля
17.
Проводен ультразвуковой контроль места пункции после ангиографии на 1-3 сутки в раннем периоде и через 2 недели в отдаленном периоде наблюдения
С
I
18.
Проводена оценка биохимических показателей через 4-5 дней после рентгенконтрастного визуализирующего исследования
С
I
Источник

