Какой бывает атеросклероз сосудов
Атеросклероз код по МКБ 10 I70. Название хорошо известно “в народе”, но мало кто задумывается о последствиях. Название складывается из греческого ἀθέρος – “мякина, кашица” и σκληρός – “твёрдый, плотный”. По разным причинам в интиме сосудов происходит отложение холестерина в виде достаточно плотной кашицы (бляшка).
В результате просвет сосуда сужается вплоть до полной закупорки (облитерация) с прекращением прохождения крови. Есть похожая по симптомам патология – артериосклероз Менкеберга, однако в этом случае страдает средняя оболочка артерий, в которой откладываются соли кальция, холестериновые бляшки отсутствуют и развиваются аневризмы сосудов (не закупорка).
Атеросклероз поражает стенки сосудов, снижая их эластичность и создавая препятствие на пути движения тока крови. Вследствие этого происходит нарушение кровоснабжения внутренних органов.
Важно. Отрыв атеросклеротической бляшки опасен развитием таких грозных неотложных состояний, как инфаркт миокарда или инсульт.
На данный момент, атеросклероз сосудов уже не считается патологией людей преклонного возраста. Нездоровый образ жизни, малая физическая активность, курение, стрессы, чрезмерное употребление жирной пищи и алкоголя приводят к тому, что атеросклероз может развиваться уже к 30-35 годам.
Атеросклероз – что это такое
Атеросклероз – это хроническая сосудистая патология, появляющаяся из-за дисбаланса обмена жиров и белков в организме и сопровождающаяся накоплением липидов с последующим разрастанием соединительнотканных волокон в сосудистой стенке.
Прогрессирование атеросклероза сопровождается нарушением эластических свойств сосуда, его деформацией, сужением просвета, а, следовательно, и нарушением проходимости для тока крови.
Внимание. Главное коварство заболевания заключается в том, что первые стадии атеросклероза сосудов протекают бессимптомно, а яркая клиническая картина развивается только после возникновения необратимых изменений в сосудах и значимых нарушений кровоснабжения органов.
Следует также отметить, что многие пациенты не обращают внимания на первые неспецифические признаки атеросклероза и ишемии, такие как:
- снижение работоспособности,
- хроническую усталость,
- головокружение,
- ухудшение памяти,
- одышку,
- нарушение ритма сердца,
- тахикардию и т.д.
Большинство симптомов списывается на последствие тяжелой работы и недосыпа.
Чаще всего больные впервые обращаются к врачу только после того, как симптомы заболевания, возникшего из-за атеросклероза сосудов, начинают значительно осложнять им жизнь (невозможность подниматься по лестнице без тяжелой одышки, тахикардия и чувство нехватки воздуха в покое, невозможность самостоятельно передвигаться из-за болей в ногах и т.д.).
Справочно. В некоторых случаях пациенты узнают о том, что у них тяжелый атеросклероз после острого приступа стенокардии, инфаркта, транзиторной ишемической атаки (преходящая мозговая ишемия).
Хроническая церебральная ишемия может приводить к появлению шума в ушах, значительному снижению памяти, изменениям со стороны психики, нарушению походки и координации и т.д. Данный симптомокомплекс, чаще всего, игнорируют пожилые люди, списывая проявления церебральной ишемизации из-за атеросклероза сосудов на старческие изменения.
Причины атеросклероза
Справочно. Единой теории возникновения атеросклероза сосудов на данный момент не существует.
Спровоцировать развитие бляшек в сосудистой интиме могут:
- аутоиммунные заболевания (происходит первичная инфильтрация сосудистой стенки макрофагами и лейкоцитами);
- инфекции (вирусы, бактерии и.д.);
- нарушение антиоксидантных систем;
- гормональные сбои (гонадотропные и аденокортикотропные гормоны провоцируют усиление синтеза холестерина);
- врожденные дефекты сосудистых стенок;
- дисбаланс липопротеидов и накопление ЛПНП и ЛПОНП в стенках сосудов.
Справочно. Все эти факторы могут служить пусковыми механизмами развития атеросклероза, однако ведущая роль в патогенезе поражения сосудистой стенки остается за липидным дисбалансом.
Факторы риска развития атеросклероза сосудов:
Неконтролируемые факторы риска развития атеросклероза сосудов – это те, на которые нельзя повлиять. Они могут способствовать развитию атеросклерозов, но при отсутствии контролируемых факторов, не приводят к развитию заболевания.
Для развития атеросклероза сосудов необходимо сочетание нескольких факторов риска.
Это означает, что, даже имея наследственную предрасположенность к развитию атеросклероза, можно избежать серьезных осложнений, если:
- вести здоровый образ жизни (достаточный уровень физической активности, отказ от курения и приема спиртных напитков, диета с увеличенным количеством свежих фруктов, овощей, нежирной рыбы и ограничением приема жирного мяса, сладостей и т.д.);
- регулярно наблюдаться у лечащего врача;
- контролировать показатели липидного профиля (холестерин, ЛПВП, ЛПНП, ЛПОНП, триглицериды);
- принимать назначенное лечение по поводу фоновых патологий (сахарный диабет, гипертоническая болезнь и т.д.).
Факторы максимального риска
Любой из этих факторов может привести к появлению атеросклероза и патологий ССС:
Классификация атеросклероза
Как таковой, классификации атеросклероза не существует. Заболевание может разделяться по стадиям и локализации.
Наиболее распространенными локализациями атеросклеротических очагов являются:
- коронарные сосуды;
- грудной отдел аорты;
- шейные и мозговые сосуды (церебральный атеросклероз);
- сосуды почек;
- брюшной отдел аорты;
- артерии ног.
Атеросклероз грудного отдела аорты, в подавляющем числе случаев, сочетается с поражением венечных сосудов сердца, а атеросклероз брюшного отдела аорты, с ишемизацией нижних конечностей.
При отсутствии своевременного лечения и высоком уровне триглицеридов, а также «плохого» холестерина (липопротеидов НП и ОНП) возможен генерализованный атеросклероз. То есть, атеросклеротические бляшки различного размера поражают практически все сосуды.
По патологическим изменениям в сосудистой стенке, стадии атеросклероза разделяют на:
- стадию липидных пятен, состоящую из долипидного периода, липоидоза и последующего липосклероза;
- развитие атероматоза и возникновение фиброзных бляшек;
- появление осложнений атеросклероза (изъязвление, распад бляшек и т.д.);
- стадию атерокальциноза (кальцификацию атеросклеротических бляшек).
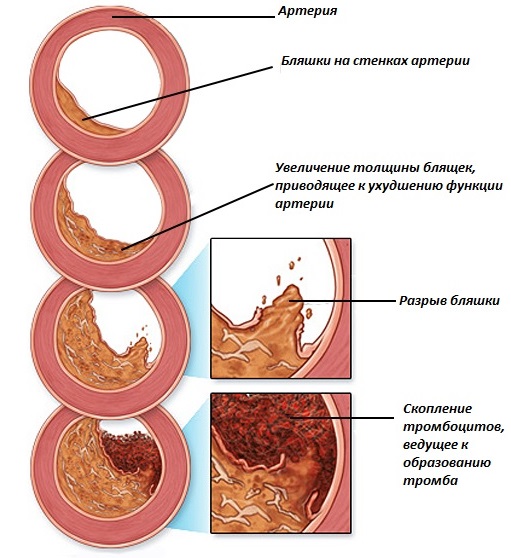
Изменения в стадии липидных пятен
В долипидную стадию атеросклероза, процесс очагового повреждения стенки только начинается. В первую очередь увеличивается мембранная проницаемость интимы, во внутренней оболочке сосуда начинают скапливаться белки, фибрин, тромбоциты (образуются пристеночные микротромбы).
Затем в очаге повреждения скапливаются гликозаминогликаны, холестерин, липопротеины НП и ОНП. В результате этого происходит разрыхление сосудистой стенки, создающее благоприятные условия для дальнейшего накопления ЛПНП и ЛПОНП, холестерина и т.д.
Из-за прогрессирующего воспаления, в сосудистой интиме начинают разрушаться эластические и коллагеновые волокна, отвечающие за эластические свойства сосуда.
В стадию липоидоза, инфильтрирование сосудистой стенки липидами и холестерином приводит к возникновению липидных полосок и пятен. Эти образования не выступают над интимой и, соответственно, не приводят к возникновению нарушений гемодинамики. Быстрее всего жировые (липидные) полосы и пятна образуются в грудном отделе аорты и коронарных сосудах.
Внимание. Следует отметить, что стадия липоидоза еще не является атеросклерозом как таковым. Подобные изменения могут отмечаться даже у подростков при наборе веса, курении или после тяжелых инфекционных заболеваний.
Изменения в эту стадию являются полностью обратимыми и при нормализации образа жизни могут полностью исчезать, не приводя к формированию атеросклероза.
При прогрессировании нарушения липидного баланса, липоидоз переходит в липосклероз.
Что такое липосклероз
Липосклероз – это стадия фибробластной пролиферации, разрушения макрофагов и активного разрастания в интиме соединительнотканных волокон. Именно в стадию липосклероза начинают формироваться фибринозные атеросклеротические бляшки – уплотненные, круглые образования, выделяющиеся над поверхностью интимы. Фиброзные бляшки приводят к нарушению гемодинамики, создавая препятствия на пути тока крови.
При прогрессировании липосклероза, атеросклеротическая бляшка разрастается, вызывая ишемию органов и тканей. Основная клиническая картина зависит от того, где находится очаг атеросклероза (венечные сосуды, почечные артерии, церебральные, брюшной отдел аорты и т.д.).
На данном этапе бляшки нестабильные и могут быть полностью растворены. Однако на этой стадии существует высокий риск развития осложнений, так как бляшки нестабильны, они могут в любой момент оторваться и привести к эмболии.
Важно. Стенка сосуда в период липосклероза подвергается значительным патологическим изменениям. Она перестает быть эластичной, в ней появляются трещины и участки изъязвления.
Все это создает благоприятные условия для прогрессирования нарушений гемодинамики и ишемии, а также активации свертывания крови и активного тромбообразования.
Стадия атероматоза
В ходе стадии атероматоза начинается активный распад липидов, расположенных внутри бляшки. Также, деструкции подвергаются волокна коллагена и эластина, расположенные в стенке сосуда.
Распавшиеся массы отграничиваются от просвета сосуда покрышкой атеросклеротической бляшки (зрелая гиалинизированная соединительная ткань).
Важно. При прогрессировании атеросклероза крышка разрывается и содержимое атеросклеротической бляшки попадает в общий кровоток, приводя к развитию осложнений.
Стадия атеросклеротических осложнений
Помимо основного осложнения атеросклероза – разрыва бляшки или отрыва ее участка, приводящего к острому ИМ, инсульту или гангрене нижних конечностей, могут развиваться, так называемые, атероматозные язвы.
Внимание. Такие язвы приводят к некрозу сосудистой стенки и формированию в ней аневризмы, в которой активно накапливаются тромбы.
Атероматозная язва может осложниться разрывом аневризмы, тромбозом или эмболом (при вымывании из язвы током крови тромба или содержимого атеросклеротической бляшки).
Развитие атерокальциноза
Справочно. Стадия кальциноза характеризуется активным накоплением в атеросклеротической бляшке солей кальция.
Такие бляшки становятся плотными, стенка сосуда вокруг них полностью теряет эластичность. Пораженный сосуд деформируется.
На этом этапе наблюдается тяжелейшая ишемия органов.
Важно. Кальцифицированная бляшка продолжает расти и может привести к инфаркту или гангрене, за счет полного прекращения кровоснабжения органа.
Симптомы атеросклероза
Начальные стадии атеросклероза протекают бессимптомно. После формирования фиброзных атеросклеротических бляшек симптомы зависят от того, какой орган подвергается ишемии.
При атеросклерозе церебральных сосудов, хроническая ишемизация головного мозга приводит к развитию структурных изменений головного мозга и нарушению его функций.
Развитие клинической симптоматики и ухудшение состояния больных происходит постепенно, по мере сужения просвета сосуда и нарастания ишемии.
Первые симптомы являются неспецифическими, появляются:
- головные боли,
- тяжесть в голове,
- боли,
- шум в ушах,
- повышенная утомляемость,
- нарушения сна,
- депрессии,
- эмоциональная нестабильность,
- ухудшение памяти и способности концентрировать внимание.
По мере прогрессирования атеросклероза и ишемии головного мозга появляются:
- глазодвигательные расстройства,
- нарушение речи,
- расстройства координации движений,
- нарушение походки,
- возможно появление транзиторных ишемических атак (прединсультное состояние, сопровождающееся переходящей выраженной ишемией головного мозга).
В дальнейшем присоединяются:
- тяжелые расстройства психики,
- обмороки,
- возможно недержание мочи,
- тремор конечностей,
- нарушение речи,
- снижение интеллекта,
- падения на ровном месте,
- тяжелые изменения походки,
- нарушение кожной чувствительности,
- развитие ишемического инсульта.
Симптомы ишемии нижних конечностей и поражения брюшного отдела аорты
Справочно. Симптомы поражения брюшной аорты и артерий нижних конечностей зависят от локализации сужения сосуда, протяженности атеросклеротического очага и длительности ишемии.
При поражении брюшного отдела аорты могут появляться боли или дискомфорт в животе, снижение аппетита, постоянное чувство тяжести и вздутия живота, отрыжки, запор. После употребления пищи характерно возникновение ноющих болей, которые стихают через несколько часов.
При прогрессировании атеросклероза и увеличении протяженности поражения сосудов, присоединяются:
- мышечная слабость,
- появление болей при ходьбе,
- похолодание ступней,
- ощущение мурашек и покалывания в пальцах ног,
- отсутствие пульсации при пальпировании пульса на стопах и под коленями,
- у мужчин характерно появление половой дисфункции.
При тяжелой ишемизации нижних конечностей характерна бледность и мраморность кожи ног (возможны также отек и гиперемия), появление трещин и язв на коже, болей в ногах в покое и ночью.
При остром прекращении кровообращения возникает гангрена ноги.
Дифференциальная диагностика атеросклероза нижних конечностей:
Симптомы поражения сердца
Важно. Атеросклероз грудного отдела аорты и коронарных сосудов является ведущей причиной появления ишемической болезни сердца.
Заболевание проявляется одышкой, усиливающейся при физической активности (ходьба, подъем по лестнице и т.д.), а затем и в покое, болями за грудиной, стенокардическими приступами.
Симптомы атеросклероза почечных артерий
Основными симптомами будут:
- гипертония (повышение давления будет стойким и плохо купируемым антигипертензивными препаратами);
- боли в пояснице;
- боли в животе;
- появление белка в моче;
- возможно появление эритроцитов в моче;
- развитие почечной недостаточности (уменьшение, а потом отсутствие диуреза, отеки, кровь в моче, симптомы интоксикации и т.д.).
Диагностика атеросклероза
Для выставления диагноза исследуется анамнез заболевания, жалобы пациента, наличие факторов риска, данные осмотра, а также
лабораторных и инструментальных исследований.
Из лабораторных показателей в обязательном порядке оценивают:
- общий анализ крови;
- общий анализ мочи, суточный белок в моче;
- коагулограмму;
- биохимию крови;
- липидный профиль (уровень липопротеидов ВП, НП и ОНП, уровень общего холестерина и триглицеридов) и коэффициент атерогенности;
- сахар крови;
- по показаниям может быть рекомендовано обследование гормонального профиля (гормоны щитовидной железы, эстрадиол, тестостерон и т.д.).
Также выполняется ЭКГ, ЭХО-КГ, суточное холтеровское мониторирование, УЗИ органов малого таза и брюшной полости, допплерография сосудов головы, шеи, сосудов ног, почечных артерий и т.д.
Может быть рекомендовано проведение магнитно-резонансной томографии с расчетом коронарного кальция (Са индекс).
При необходимости показана консультация:
- офтальмолога (оценка состояния глазного дна);
- невролога (выявление неврологических нарушений);
- ангиохирурга (при тяжелых поражениях, для определения необходимости оперативного лечения) и нейрохирурга (если поражены интракраниальные артерии);
- кардиолога (для подбора терапии или коррекции уже назначенного лечения);
- эндокринолога (при выявлении фоновых эндокринологических патологий);
- гематолога (для коррекции показателей коагулограмм и профилактирования тромбообразования за счет подбора антиагрегантной терапии).
Лечение атеросклероза
Терапия атеросклероза разделяется на немедикаментозную, медикаментозную и хирургичекую.
К немедикаментозной относят:
- соблюдение строгой гиполипидемической диеты;
- отказ от курения и приема спиртных напитков;
- увеличение физической активности;
- нормализация режима дня, отдыха и сна;
- контроль избыточного веса и постепенное похудение до индивидуальной нормы;
- регулярные профилактические осмотры у врача с контролем липидного профиля и т.д.
Внимание. Необходимо понимать, что базовые рекомендации по коррекции образа жизни являются обязательными. Без соблюдения основных принципов немедикаментозного лечения, даже прием гиполипидемических средств будет не эффективным.
Объем медикаментозной терапии зависит от тяжести заболевания. При отсутствии тяжелых гемодинамических нарушений и симптоматики рекомендовано:
При значительных нарушениях липидного баланса назначают этиологическую терапию, направленную на снижение уровня триглицеридов, ЛПНП и ЛПОНП (гиполипидемическая терапия), а также дезагрегантные средства, с целью профилактики тромбообразования и развития атеротромбоза.
Из гиполипидемических средств показано использование секвестратов ЖК (желчные кислоты), фибратов, статинов (симвастатинов и аторвастатинов).
Из дезагрегантных препаратов рекомендовано применение ацетилсалициловой кислоты и клопидогреля.
В обязательном порядке назначается лечение сопутствующих фоновых патологий (лечение артериальной гипертензии, аритмий, коррекция терапии сахарного диабета и т.д.).
По показаниям, при атеросклерозе могут назначать:
- препараты, нормализирующие микроциркуляцию и ангиопротекторные средства;
- бета-блокаторы (пропранолол, бисопролол и т.д.);
- антикоагулянты (гепарин);
- нестероидные противовоспалительные средства (как правило, они показаны при выраженном болевом синдроме у пациентов с ишемией нижних конечностей).
Справочно. При неэффективности медикаментозного лечения или при развитии острых неотложных состояний (осложнения, связанные с отрывом бляшки, разрывом аневризмы и т.д.) показано хирургическое лечение.
Оперативное вмешательство при атеросклерозе проводится с целью восстановления кровотока в ишемизированноом органе, удаления тромба или эмбола, проведения шунтирования и т.д.
Профилактические мероприятия
Основой профилактики атеросклероза являются:
- строгое соблюдение низкохолестериновой диеты,
- отказ от курения и приема алкоголя,
- контроль массы тела,
- контроль уровня сахара в крови,
- контроль артериального давления,
- полноценная физическая активность.
Внимание. Особенно для людей из зоны риска следует регулярно наблюдаться у врача (с контролем липидного профиля) и соблюдать назначенное лечение по поводу фоновых патологий (сахарный диабет, артериальная гипертензия и т.д.).
Видео: рекомендации доктора
Источник
На сегодняшний день самыми распространенными сосудистыми заболеваниями являются разные формы атеросклероза. Это хронический патологический процесс, по мере прогрессирования которого на внутренних стенках артерий возникают наросты из отложений холестерина. Постепенно их просветы сужаются, что затрудняет кровообращение. Это приводит к серьезным осложнениям (например, к ишемическим повреждениям органов, нарушению свертываемости крови, тромбозу). Считается одним из самых опасных заболеваний. Что такое атеросклероз сосудов, причины его возникновения, определение, симптомы и последующее лечение — далее в этой статье.
Недуг достаточно трудно распознать, и во многих случаях удается поставить диагноз уже на последних стадиях развития, когда возникают серьезные проблемы с кровоснабжением мозга, конечностей и сердца. В зависимости от степени закупорки различают облитерирующую и стенозирующую, а также мультифокальную (одновременное поражение нескольких групп артерий) форму. Отсутствие эффективной терапии нередко приводит к летальному исходу. Чаще заболеванию подвержены люди пожилого возраста, но с учетом современного образа жизни оно становится все «моложе».
Причины
Атеросклероз (код 170 по мкб) часто возникает на фоне повышенного артериального давления, в результате курения, чрезмерного употребления алкогольных напитков, плохого питания. Но основной фактор болезни заключается в нарушении обмена холестерина, что способствует повышению его уровня.
Выделяют несколько причин, которые провоцируют формирование недуга:
- Половая принадлежность. Статистика указывает на то, что мужчины подвержены заболеванию гораздо чаще, чем женщины. Согласно данным воз, первые симптомы могут проявляться уже после сорока лет.
- Проблемы с весом. Возникают в силу воздействия некоторых заболеваний или неправильного питания. Ожирение часто приводит к сахарному диабету, который и является одной из распространенных причин недуга.
- Возрастные изменения.
- Наследственная предрасположенность. Механизм развития болезни нередко закладывается на генетическом уровне в результате дислипидемии.
- Эндокринные патологии.
- Некачественная еда. Здоровый образ жизни предполагает исключение из рациона жареной и жирной пищи. Употребляемые продукты должны с пользой возмещать энергетические затраты организма.
- Чрезмерное употребление алкоголя и курение. Никотин оказывает разрушительное воздействие на сосудистую систему. Для сохранения целостности, эластичности и профилактики тромбоза необходимо избавиться от зависимости.
Развитию нередко способствует и малоподвижный образ жизни (сидячая работа, недостаток даже минимальных физических нагрузок), постоянное воздействие стрессовых ситуаций. Спровоцировать болезнь может и отсутствие полноценного отдыха, сна, систематическое переутомление. Более отчетливо симптоматика проявляется у многих женщин уже в период менопаузы.
Формы патологии
Классификация основана на локализации недуга. Различают несколько типов заболевания. При атеросклерозе сердца поражаются коронарные артерии, что приводит к возникновению ишемической болезни или инфаркту миокарда. На фоне прогрессирования недуга может появиться стенокардия.
 При атеросклерозе сосудов головного мозга клетки прекращают получать достаточные объемы кислорода. По мере прогрессирования ткани атрофируются, психическое здоровье значительно ухудшается. Наиболее серьезным последствием болезни является инсульт, что в свою очередь может привести к инвалидности.
При атеросклерозе сосудов головного мозга клетки прекращают получать достаточные объемы кислорода. По мере прогрессирования ткани атрофируются, психическое здоровье значительно ухудшается. Наиболее серьезным последствием болезни является инсульт, что в свою очередь может привести к инвалидности.
Патология сосудистых систем верхних и нижних конечностей чаще всего поражает подключичную артерию, а также бедренную, большеберцовую и подколенную. Чтобы устранить кислородное голодание тканей рук или ног и избежать необратимых последствий, необходимо обратиться за своевременной медицинской помощью и пройти назначенный курс лечения.
Атеросклероз почечных артерий. Нарушение циркуляции крови в мочеполовой системе приводит к серьезным осложнениям. Значительно ухудшается работа почек, может возникнуть артериальная или вазоренальная гипертензия. На этом фоне нередко развивается пиелонефрит.
При аортальной форме поражается аорта, которая отвечает за кровоснабжение связанных с ней органов. Участок ее поражения во многом определяет симптоматику.
Патология брюшной аорты (мезентериальный атеросклероз) чаще всего возникает на фоне употребления неправильной пищи, которая содержит высокий уровень холестерина. Отсутствие своевременного лечения приводит к развитию гангрены в области нижних конечностей, что нередко становится причиной смерти пациента. Также у человека может возникнуть ишемическое поражение почек, почечная недостаточность, инсульт.
Стадии
Постепенно сформировавшиеся бляшки атакуют сосуды и артерии, что приводит к их разрушению. Стадии болезни зависят от особенностей и степени поражения стенок. В связи с этим выделяют три этапа заболевания:
- Первая стадия. Характеризуется образованием липидных пятен. Молекулярная основа жиров пропитывает артериальные стенки. Клинические проявления в таких случаях практически отсутствуют. Пятна могут формироваться быстрее под воздействием нескольких факторов. Это гипертония, сахарный диабет или проблемы с лишним весом.
- На втором этапе липидные образования начинают воспаляться и постепенно накапливаться в клетках иммунной системы. На фоне этих процессов происходит разложение жиров, а также прорастание соединительной ткани. Формируется фиброзная бляшка, которая сужает просвет и затрудняет кровообращение.
- На третьей стадии развиваются серьезные осложнения, проявляются ярко выраженные симптомы недуга (в зависимости от пораженного участка). Риск закупорки в острой форме значительно повышается, сосудистые просветы часто перекрываются тромбом или же элементами оторвавшегося нароста.
Это систематическое заболевание, которое требует постоянного лечения и соблюдения определенного образа жизни. Стремительность и сроки развития прогнозируются в каждом случае отдельно. У некоторых пациентов недуг прогрессирует достаточно быстро, но чаще переход болезни из одной стадии в другую занимает года. Этот процесс зависит от особенностей обмена веществ, степени воздействия факторов риска, наследственной предрасположенности.
Симптомы
Клинические проявления недуга специфичны и в большинстве случаев дают о себе знать периодически (в зависимости от стадии и формы заболевания). Чаще всего патология развивается в сосудистой системе сердца, мозга и нижних конечностей. Все симптомы атеросклероза делят на два периода. Во время доклинической стадии видимые признаки отсутствуют. Проявления, связанные с ухудшением кровообращения и работы органов (когда просвет закрывается более чем на половину), заявляют о себе позже.
К основным симптомам, свидетельствующим о нарушении мозговой активности на фоне развития патологии и поражения внечерепных отделов брахиоцефальных артерий, относят:
- Головные боли давящего или распирающего характера.
- Нарушение слуховых функций (появляется шум в ушах, иногда звон).
- Изменения на психоэмоциональном уровне. У человека часто меняется настроение, он становится более раздражительным, его беспокоит необъяснимое чувство тревоги.
- Пациенты нередко указывают на повышенную сонливость и усталость.
- Нарушение речи.
- Ухудшение координации.
Церебральный атеросклероз также может стать причиной бессонницы или негативных сновидений. Это вызвано изменениями мозговой активности, спровоцированными ухудшением циркуляции крови.
Клинические проявления при склерозе сердца часто дают о себе знать в виде болезненных ощущений в грудной области. При поражении коронарных сосудов миокард не получает питательные вещества и кислород в достаточном объеме. Симптомы развиваются практически сразу, но важно верно их распознать, поскольку признаки могут быть схожими с проявлениями других заболеваний. Для этой формы характерны:
- болевой синдром разного характера и интенсивности, он может распространяться в левую руку, предплечье, лопатку;
- проблемы с дыханием (болезненные ощущения сопровождают вдохи и выдохи);
- нарушение сердцебиения;
- приступы стенокардии.
В ряде случаев люди жалуются на слабость в области конечностей, периодическую тошноту, рвоту, озноб, повышенную потливость, боли в спине, нарушение координации. Степень проявления симптомов зависит от состояния и деятельности человека (наличие стрессовых ситуаций, особенности питания, прием некоторых лекарственных препаратов).
Для болезни, поражающей сосудистую систему нижних и верхних конечностей, свойственны следующие признаки:
- кожные покровы становятся очень бледными;
- зябкость в ногах и руках;
- ощущение «мурашек»;
- по мере прогрессирования выпадает волосяной покров;
- начинаются проблемы с ногтями;
- болезненные ощущения чаще всего охватывают область бедер, голеней, ягодиц;
- трофические язвы (возникают на фоне недостаточного поступления кислорода и питательных веществ);
- отечность;

- возникает хромота;
- гангрена.
Начальная стадия образования наростов практически никак не проявляется, поэтому люди очень редко обращаются к врачу. Учитывая такие обстоятельства, доктора рекомендуют регулярно проходить профилактические обследования и сдавать анализ крови на определение уровня холестерина. Особенно это актуально, если в жизни человека присутствуют факторы риска, способствующие развитию патологического процесса.
Возможные осложнения и последствия
На фоне развития недуга постепенно сужается просвет сосудистой системы, что приводит к атрофии тканей. При поражении систем головного мозга и отсутствии своевременного лечения у человека могут возникнуть серьезные психические нарушения, инсульт.
Ишемия миокарда развивается в результате быстрого роста фиброзной бляшки и кровоизлияния в нее. Поражение атеросклеротического характера опасно тромбообразованием, периферической эмболией (что может привести к почечной недостаточности или эмболическому инсульту), застойной пневмонией, ампутацией. Прочность стенок сосудов снижается, что провоцирует атрофию мышечных клеток. Отсутствие терапии также приводит к аневризме аорты. При таком поражении сердца может развиться и асцит. Нередко к заболеванию нижних конечностей присоединяется варикоз.
Диагностика
На поздних стадиях диагностирование патологического процесса не представляет особой сложности. В то же время необходимо найти участок поражения. Изначально врачи изучают анамнез пациента (с учетом его жалоб и наследственного фактора) и проводят первичный осмотр.
Во время осмотра обследуется волосяной покров верхних и нижних конечностей пациента, состояние ногтей, работа сердца. Также необходимо установить динамику развития отечности при отсутствии патологий мочеполовой системы.
Лабораторные диагностические мероприятия включают сдачу крови на общий и биохимический анализ для определения уровня холестерина, креатинина, белка, индекса атерогенности, триглицеридов, а также проведение гистологических исследований.
 Инструментальные методы основаны на мрт, кт и рентгенологическом исследовании. Последняя манипуляция предусматривает тщательное изучение сосудистой системы, аорты. Ангиография включает наблюдение за циркуляцией крови путем введения контрастного вещества. Ультразвуковое обследование вен позволяет оценить скорость кровотока в разных частях артериальных путей.
Инструментальные методы основаны на мрт, кт и рентгенологическом исследовании. Последняя манипуляция предусматривает тщательное изучение сосудистой системы, аорты. Ангиография включает наблюдение за циркуляцией крови путем введения контрастного вещества. Ультразвуковое обследование вен позволяет оценить скорость кровотока в разных частях артериальных путей.
Применение других методов зависит от степени проявления симптомов, формы и стадии заболевания. Дальнейшее обследование определяет только лечащий врач.
Лечение
Лечение атеросклероза должно быть комплексным. Правильно подобранная медикаментозная терапия комбинируется со специальной диетой, оптимальным образом жизни и физическими нагрузками.
Врачи обычно назначают фибраты, которые оказывают разрушительное воздействие на нейтральный жировой состав. В то же время их следует принимать только по рекомендации доктора, поскольку они категорически запрещены пациентам, имеющим проблемы с печенью.
В комбинации с препаратами, которые поддерживают функции системы желудочно-кишечного тракта и сердца, назначается прием сатинов. Они подавляют выработку холестерина в организме.
Также могут быть выписаны средства, в составе которых есть никотиновая кислота. Они оказывают спазмолитический эффект, стимулируют выработку полезного холестерина. Но противопоказаны людям с заболеваниями печени, желчного пузыря и лицам, страдающим диабетом. В таких случаях препараты заменяют другими.
Для усиления эффекта дополнительно могут быть назначены средства с высоким содержанием полинасыщенных жиров, благотворно влияющих на состояние организма (омега-3, — 6, -9), успокоительные лекарства, витаминные комплексы.
Как лечат атеросклероз другими методами? Положительного эффекта можно достигнуть не только при помощи медикаментозной терапии. Пациентам необходима специальная лечебная диета. В первую очередь нужно избавиться от привычки употреблять продукты, содержащие много холестерина.
 Врачи советуют разнообразить ежедневный рацион большим количеством овощей и фруктов. Это морская капуста, орехи, грейпфруты (препятствуют разрушительному воздействию наростов), бобовые, арбуз. Пища не должна быть жирной, жареной или копченой. Также следует исключить кофе, газированные напитки, алкоголь. Предпочтение рекомендуют отдать зеленому чаю. Питаться необходимо регулярно и маленькими порциями. Это общие принципы, так как в каждом случае диетическое меню подбирается индивидуально.
Врачи советуют разнообразить ежедневный рацион большим количеством овощей и фруктов. Это морская капуста, орехи, грейпфруты (препятствуют разрушительному воздействию наростов), бобовые, арбуз. Пища не должна быть жирной, жареной или копченой. Также следует исключить кофе, газированные напитки, алкоголь. Предпочтение рекомендуют отдать зеленому чаю. Питаться необходимо регулярно и маленькими порциями. Это общие принципы, так как в каждом случае диетическое меню подбирается индивидуально.
Хирургические вмешательство
Если медикаментозные средства в комплексе с правильным питанием не оказывают положительного воздействия, и прогрессирование патологии неизбежно, врачи рекомендуют своим пациентам проведение операции.
При ангиопластике в бедренную артерию вводят специальный катетер, который продвигается по проходу и передает изображение при помощи камеры. После того как он дойдет до очага поражения, проводятся необходимые действия, направленные на расширение или очистку сосудов.
Инвазивные методы предусматривают процедуру шунтирования. Заключается она в формировании нового пути, обеспечивающего оптимальную циркуляцию крови. В результате работоспособность органа постепенно приходит в норму.