Какого цвета слизь при бронхите
Слизистые выделения появляются в результате попадания в организм человека болезнетворных микроорганизмов. Главная функция секрета – защита от инородных частиц, пыли и иных загрязнений. Мокрота при бронхите является хорошим признаком и свидетельствует о выработке иммуноглобулинов, которые борются с вирусами и бактериями.
Функции мокроты
Мокрота – это патологические выделения лёгких и дыхательных путей, которые должны отделиться при кашле. При нормальной работе бронхов образующаяся слизь проглатывается. Бронхиальный секрет содержит гликопротеины, иммуноглобулины, бактерицидные белки и клеточные элементы. При возникновении заболеваний бронхов активизируются защитные функции организма, которые запускают выработку слизи и отделение её в виде мокроты.
Причины появления
Основная причина образования мокроты – острый бронхит, который проявляется своеобразной клинической картиной. Заболевание развивается резко. При остром бронхите температура тела повышается до 40 градусов, появляется озноб, сильное потоотделение, общая слабость. Острая фаза заболевания сопровождается сильным кашлем с выделением густой слизи.
Образование мокроты и её характер свидетельствует о степени тяжести возникшего заболевания. При хроническом протекании бронхита бронхиальный секрет отходит в утреннее время, когда человек начинает кашлять. Ночью количество слизи значительно увеличивается, что приводит к новым приступам откашливания.
Острая форма катарального бронхита сопровождается выделением секрета густой консистенции.
Мокрота при бронхите говорит о степени поражения дыхательных органов, а именно:
- При повреждении трахеи и бронхов образуются реснитчатые крупные клетки.
- При средней степени поражения бронхов наблюдается отделение эпителиальных средних клеток.
- При небольшом поражении бронхов диагностируется проявление малых эпителиев.
- Нарушение дыхательных и концевых бронхиол сопровождается образованием мелких эпителиев, которые со временем разрастаются.
Гнойная форма бронхита сопровождается наличием гнойных масс в слизи, при этом выделения имеют вязкую консистенцию. При проведении микроскопической диагностики в выделениях находят большое количество фибрина, эритроцитов, лейкоцитов. Также немного эпителиальных клеток и спирали Куршмана. Наличие таких компонентов говорит о пневмококковой инфекции или дифтерии.
Характеристика выделяемого бронхами секрета
Цвет мокроты при бронхите говорит о типе возникшего заболевания и разрешает провести дифференциальное обследование до получения анализов, поступивших из лаборатории. Количество выделяемого секрета может также свидетельствовать о патологическом воспалении. При остром бронхите количество отделяемой слизи незначительное, и если у больного наблюдается обильное выделение слизи, это может быть признаком бронхоэктатического заболевания.
Изучение истории болезни и полный осмотр больного также играет важную роль в постановке диагноза. Для получения достоверной информации сбор экссудата проводится утром.
Разновидности слизистых выделений бронхов:
- слизистая мокрота – возникает при остром и хроническом бронхите;
- серозная – свидетельствует об отёке лёгких;
- слизисто-гнойная – возникает при бронхите, бронхоэктатическом заболевании, пневмонии или туберкулёзе;
- гнойная – свидетельствует о наличии гнойного бронхита, абсцесса, гангрене;
- кровянистая – образуется при инфаркте лёгких, может быть признаком образования опухолей.
Слизистые выделения содержат микроорганизмы и иммуноглобулины, количество которых влияет на цвет секрета и определяют степень тяжести заболевания:
- Белая и прозрачная характерна для вирусной природы болезни. Серый цвет обозначает хроническое протекание заболевания.
- При наличии множества нейтрофилов и эозинофилов мокрота имеет жёлтый цвет. Она сигнализирует о появлении хронической или острой формы болезни. При бронхите слизь имеет жёлтый цвет и не слишком густую структуру.
- При возникновении осложнений бронхита, например, пневмонии, образуется мокрота зелёного оттенка – заболевание может приобрести хроническую форму.
- При разрушении эритроцитов экссудат имеет коричневый цвет. Такая окраска свидетельствует о попадании компонентов органической и неорганической природы.
- В случае разрыва сосудов в мокроте может присутствовать множество кровяных тел, из-за этого слизь становится красного или розового цвета, густой и пенистой консистенции.
По густоте мокроту разделяют на жидкую, вязкую и очень плотную. Запах выделений также свидетельствует о наличии гнойных процессов. При нормальном течении бронхита выделяемый секрет не вызывает неприятных ощущений.
При появлении любого вида слизистых выделений следует обратиться к доктору, так как причиной возникновения мокроты может быть не только бронхит, но и туберкулёз или абсцесс лёгких.
Диагностика мокроты
При наличии у больного слизистых выделений доктор в обязательном порядке проводит полный осмотр и берёт фрагмент мокроты для диагностики. Существует несколько видов лабораторного исследования:
- клинический;
- микроскопический.
Клинический анализ даёт возможность оценить характер экссудата и его микроскопические свойства. На основании полученной информации определяется природа воспалительного процесса, и в некоторых случаях ставится точный диагноз. При клинической диагностике изучаются:
- количество мокроты;
- запах;
- цвет;
- густота выделений;
- наличие каких-либо примесей;
- волокнистость;
- клеточный состав;
- присутствие болезнетворных микроорганизмов – бактерий, грибков или паразитов.
Слизистые выделения по своей природе неоднородны. В составе мокроты могут присутствовать примеси гноя, крови или серозной жидкости. Состав и характер мокроты зависит от степени тяжести патологического заболевания.
Микроскопическое исследование даёт возможность более детально изучить наличие форменных элементов в мокроте. В случае, если метод микроскопии не показал наличие болезнетворных микроорганизмов, это не означает отсутствие инфекционного заболевания. Для получения более точной информации проводится бактериологическое исследование, которое сможет определить чувствительность бактерий к антибиотикам.
Лечение
Лечение бронхита требует приёма антибиотиков и средств, разжижающих слизистые выделения. Пациентам назначаются отхаркивающие препараты и муколитики, которые способствуют понижению вязкости секрета. Медикаментозные препараты нужно принимать исключительно по назначению врача, так как при бронхиальной астме приём подобных средств может стать причиной спазма бронхов.
Из лекарственных средств для облегчения отхаркивания назначаются Коделак-Бронхо, Гербион, Туссин, Амброксол, Алтейка.
В случае возникновения сухого и мучительного кашля могут прописываться медикаменты для облегчения симптоматики.
Для улучшения отхаркивания могут применяться народные методы лечения, например:
- отвар из перечной мяты, бузины, липового цвета, душицы, ромашки;
- чай с имбирём, мёдом и лимоном;
- отвар из калины;
- тёплое молоко с мёдом;
- смесь чёрной редьки с мёдом.
При лечении бронхита для быстрого отделения мокроты рекомендуется обильное питье, полоскания с добавлением соды с солью и ингаляции.
Бронхит относится к серьёзным заболеваниям и требует обязательного медикаментозного лечения. Выделяемая мокрота свидетельствует о наличии патогенных микроорганизмов, которые могут уничтожить сильные антибиотики. При несвоевременном лечении бронхита повышается риск развития осложнений или переход болезни в хроническую форму. Если возникает подозрение на это заболевание, следует обратиться к доктору.
Во время диагностического обследования при подозрении на бронхит пациенты сдают на анализ не только мочу и кровь, но и бронхиальную мокроту.
Эта субстанция обильно выделяется при воспалении бронхов и выводит патогенные микробы, спровоцировавшие кашель.
Мокрота при бронхите исследуется для определения этиологии кашля, что позволяет подобрать наиболее адекватную схему лечения.
Мокрота и ее функции
Воспалительный процесс в бронхах всегда сопровождается выделением большого количества слизи, называемой мокротой. Интересно узнать о функциях мокроты в дыхательных путях человека.
- В норме бронхиальный секрет выделяется в небольшом количестве и выполняет функцию защиты дыхательных трубочек – бронхов – от инородных тел, попадающих в респираторную систему. Это не только взвешенные в воздухе частицы пыли или дыма, но и многочисленные микробы, способные инфицировать организм.
- Секрет регулярно обновляется и, чтобы не скапливаться в просвете бронхов, постоянно продвигается вверх по трахее.
- Продвижение его вверх обеспечивают реснички особого внутреннего слоя дыхательных путей – реснитчатого эпителия.
- Бронхиальный секрет поднимается к надгортаннику – эластичному хрящу, отделяющему вход в гортань от входа в пищевод, там происходит заглатывание слизи, совершенно не замечаемое человеком.
- В норме секрет не должен выходить наружу, но при бронхите мокрота бывает такой обильной, что во время кашля ее приходится отхаркивать и выплевывать.
- Чем гуще бронхиальная слизь, тем сложнее ресничкам продвигать ее вверх по трахее, поэтому при бронхите часто бывает, что не отходит мокрота. Тогда человек совершает откашливающее движение – и она отхаркивается.
Главная функция бронхиального секрета – защита дыхательных путей и очищение их от патогенных частиц, проникающих извне.
Причины появления мокроты при бронхите

Появление обильной бронхиальной слизи обусловлено попаданием в дыхательные пути вредоносных агентов (бактерий, вирусов, грибков) или аллергенов.
Инфекция, оказавшись в благоприятной среде, начинает активно размножаться, вызывая воспалительный процесс в месте своего пребывания.
Дыхательная система реагирует на это усиленной выработкой слизи, которая захватывает патогенных микробов или вирусы и эвакуирует их из организма. Этим можно объяснить наличие кашля с мокротой, который отмечается при остром бронхите.
При нормальной работе иммунной системы организм может справиться с кашлем за 5-7 дней при соблюдении условий для быстрого выздоровления дома (умеренная температура воздуха, не сухой воздух в помещении, обильное теплое питье).
Если кашель не приносит облегчения, а выделяемая слизь приобретает необычную окраску или появляются гнойные включения, требуется медикаментозная терапия.
Особенности мокроты при бронхите

Благодаря многолетнему клиническому опыту врачи могут определить стадию течения и степень тяжести бронхита по цвету мокроты.
По этому же параметру можно предположить этиологические (причинные) факторы развития воспаления в бронхах:
- при остром бронхите бронхиальный секрет (мокрота) обычно представляет собой вязкую белесую полупрозрачную слизь, которая со временем может приобрести желтоватый оттенок, говорящий о бактериальной инфекции;
- характер мокроты при хроническом бронхите схож с признаками отделяемого при начале острого процесса, но слизь при этом более прозрачная и комковатая;
- желтая окраска мокроты при остром и затяжном бронхите говорит о присутствии в ней особых иммунных клеток – нейтрофилов, которые обычно устремляются в инфекционные или аллергические очаги воспаления;
- желтоватая и коричневатая слизь отделяется из бронхов курильщиков, что обусловлено влиянием никотина и наличием хронической патологии;
- желтовато-зеленая и зеленая мокрота – верный признак бактериального генеза бронхита и его затяжного характера;
- красный цвет бронхиальной слизи придают красные кровяные тельца – эритроциты, этот признак считается опасным и неблагоприятным, так как может указывать на осложнения в виде туберкулеза или ТЭЛА (тромбоэмболии легочной артерии);
- коричневый оттенок слизи связан с распадом красных телец, что случается при токсическом поражении дыхательной системы и тяжелых формах бронхита.
Незначительные вкрапления красного или коричневого цвета в бронхиальном секрете могут появиться вследствие повреждения капилляров слизистых оболочек дыхательных путей, такое бывает при сухом надсадном кашле.
Изучение характеристик мокроты облегчает подбор наиболее подходящей схемы лечения бронхита.
Анализ мокроты
Лабораторное исследование (анализ) мокроты при бронхите позволяет оценить не только цвет, но и другие физико-химические и органолептические свойства этого секрета:
- запах – в норме выделяемая бронхами слизь не должна иметь запаха, его появление обычно говорит о генерализации воспалительного процесса, присоединении бактериальной инфекции, возникновении очагов нагноения;
- наличие примесей – об очагах нагноения говорят и примеси гноя в секретируемой бронхами слизи;
- консистенцию – вязкая, плохо отделяющаяся слизь характерна для начальных стадий течения бронхита, кашель с такой мокротой часто путают с сухим;
- текучесть – при нормальной текучести секрета он имеет желеобразную консистенцию и довольно легко отхаркивается, что говорит о его нормальной реологии.
Консистенция и текучесть объединяются в единое понятие, называющееся реологией мокроты. Чем лучше реологические свойства бронхиального секрета, тем легче он откашливается.
Кроме того, анализ позволяет установить наличие в слизи особых кровяных телец, например, нейтрофилов, указывающих на воспалительный процесс, или эозинофилов, подтверждающих аллергическую природу бронхита.
Методы выведения мокроты
Откашливание слизи приводит к освобождению просвета дыхательных путей, облегчению дыхания и выведению патологической флоры из организма.
Но для того чтобы слизь отходила, она должна иметь нормальную текучесть, а в начале бронхита мокрота, как правило, вязкая и трудно отделяющаяся.
Поэтому главная задача на начальном этапе лечения кашля – как улучшить отхождение вязкой мокроты при остром бронхите. В современной медицине для этой цели используется целый комплекс различных методов.
Медикаменты

Во многих случаях остановить кашель удается и без медикаментов. Но если специалист посчитает, что без них при бронхите не обойтись, то, скорее всего, назначит лекарства, разжижающие мокроту, или муколитики (препараты муколитического действия) на основе:
- бромгексина;
- ацетилцистеина;
- гвайфенезина;
- эрдостеина;
- амброксола и других.
Нередко параллельно с муколитическими лекарствами назначают отхаркивающие средства, помогающие эвакуировать мокроту из бронхов.
При наличии бронхообструкции (закупорки или сужения просвета бронхов из-за обилия секрета) целесообразно применение бронхорасширяющих аэрозолей с такими действующими веществами, как сальбутамол, ипратропия бромид, фенотерол и другие.
Препараты, подавляющие кашлевой рефлекс, или противокашлевые, при бронхите с обильной мокротой принимать запрещается.
Главное правило при медикаментозном лечении бронхита – не заниматься самолечением, а консультироваться с врачом по вопросам, что пить и как бороться с вязкой мокротой.
Ингаляции

Очень хороший эффект дают такие процедуры при бронхите, как ингаляции, которые помогают разжижать мокроту без побочных эффектов, чем выгодно отличаются от лекарств.
Ингаляции желательно делать при помощи специальных устройств для домашнего использования – небулайзеров.
Посредством этих аппаратов можно распылять как жидкие лекарственные средства муколитического действия, так и другие субстанции – минеральные воды, физиологические и содово-солевые растворы.
При отсутствии специального ингалятора многие используют домашние средства для испарения – заварочные чайники, небольшие кастрюльки. Больные считают, что делать это можно, если мокрота при бронхите не отходит.
Преимуществом таких подручных средств называют возможность использовать не только лекарства, но и отвары:
- ромашковый;
- чабрецовый;
- шалфейный.
Но у этого метода есть и очень серьезный недостаток – испаряется только горячее лечебное вещество. Это создает опасность получения ожога дыхательных путей или других участков тела по неосторожности.
Вот почему такие домашние ингаляции не рекомендуется делать детям.
Постуральный дренаж
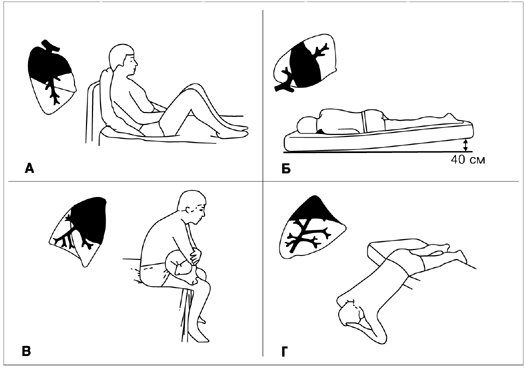
При бронхите часто бывает, что плохо отходит мокрота, даже невзирая на прием муколитиков. В таком случае может помочь так называемый постуральный, или позиционный, дренаж – специальная массажная методика, основанная на силе гравитации.
Пациент принимает горизонтальное положение таким образом, чтобы грудная клетка находилась выше головы. Этого можно добиться, если, например, человек свесится с дивана и упрется руками в пол.
Можно принимать и другие позы, вообще, полезно во время массажа периодически менять положение тела. Сам массаж выполняют на мышцах спины, не затрагивая позвоночник.
- Начинают с круговых разогревающих, поглаживающих движений продолжительностью до 5 минут.
- Затем постукивают пальцами по межреберным пространствам от поясницы до плечевого пояса – до 20 раз.
- Продолжают массаж легкими щипками от середины позвоночника к плечам.
- Захватывают участок кожи от поясницы и волнообразно перебирают кожу до плеч.
- Разглаживают кожу, плотно прижимая к спине ладони.
- Проводят диагональное растирание от позвоночника к лопаткам ребрами ладоней.
- После массажа человеку предлагают резко принять вертикальное положение или сесть и откашляться.
Техника массажа несложная, и ее стоит освоить членам семьи, где есть болеющие бронхитом.
Гимнастика

Специальные гимнастические упражнения также помогают усилить отхождение мокроты, что при бронхите бывает затруднительно. Гимнастика преследует цель быстрее очистить бронхи от вязкого секрета и увеличить объем легких.
Основное правило при занятиях лечебной физкультурой для бронхов – вдыхаем через нос, выдыхаем через рот. Другие варианты допускаются, если в описании упражнения для отхождения мокроты при лечении бронхита на этот счет имеется оговорка.
Полезно взять на заметку небольшой гимнастический комплекс педагога А. Н. Стрельниковой.
- Исходная позиция — слегка наклонить вперед туловище, свесив руки. Вдох – сделать более глубокий наклон вперед. Выдох – вернуться в исходную позицию. Повторить 8 раз.
- Исходное положение – стоя, руки согнуты в локтях и пальцами касаются плеч. Вдох – не отрывая пальцев от плеч, свести и соединить локти перед собой. Выдох – вернуться в исходную позицию. Сделать упражнение 15 раз.
- Глубокий вдох – наклониться вперед и на 10-15 секунд задержать дыхание. Выдох – выпрямиться. Повторить 8 раз.
Дыхательная гимнастика не требует специальных приспособлений или спортивных снарядов, поэтому ее можно делать, даже находясь на рабочем месте.
Народные средства

К рецептам народной медицины нельзя относиться как к альтернативе консервативного лечения, прописанного врачом. Но в качестве вспомогательных средств эти рецепты могут пригодиться.
Вот что пьют и едят сторонники народной медицины при бронхите с вязкой, трудно отходящей мокротой:
- сок алоэ, перемешанный с медом и растопленным сливочным маслом (с этим рецептом нужно быть осторожным – сок алоэ противопоказан при проблемах с печенью, почками, ЖКТ);
- кашицу из тушеного лук и чеснока (их берут в равных количествах, мелко нарезают, заливают небольшим количеством кипятка, тушат до полного размягчения, взбивают и добавляют мед по вкусу);
- сок редьки с медом – в крупном корнеплоде черной редьки вырезают глубокую ямку, наполняют ее медом и дают настояться;
- отвары из лекарственных растений – душицы, тимьяна (чабреца), мать-и-мачехи, ромашки, подорожника, березовых почек или листьев, мяты и других.
Готовить отвары или настои можно из одного компонента или из нескольких, произвольно смешав их и залив столовую ложку смеси 200 мл кипятка.
Профилактика бронхита
Большая часть бронхитов развивается из-за вдыхания воздуха, не соответствующего санитарным нормам, – слишком сухого или чрезмерно загрязненного.
При постоянном вдыхании сухого воздуха пересушиваются слизистые оболочки дыхательных путей, организм в целом обезвоживается, и возникает бронхит с вязкой, плохо отходящей мокротой.
Загрязненный воздух нередко служит причиной аллергического бронхита. Частые простуды, хронический насморк провоцируют кашель вирусного или бактериального генеза.
Чтобы не допускать воспаления в бронхах, следует избегать всех этих опасных факторов, укреплять иммунитет, вести здоровый и физически активный образ жизни.


