Как жить при бронхиальной астме

Бронхиальная астма – хроническое заболевание верхних дыхательных путей, сопровождающееся мучительными приступами кашля и удушья, чувством заложенности в груди. Астма является достаточно распространенной болезнью дыхательной системы и занимает ведущие позиции в статистике заболеваемости населения Земли.
В настоящее время этой патологией страдает свыше 235 миллионов жителей планеты, большая часть из них дети. Однако это заболевание является полностью контролируемым с помощью корректной терапии. Как только человеку выставляется данный диагноз, он задумывается над тем, как теперь ему жить с астмой и что это вообще такое.
О заболевании
В механизме возникновения бронхиальной астмы преобладают местные воспалительные и аллергические реакции в ответ на поступление раздражающих веществ в организм. При взаимодействии слизистой с раздражающими агентами в бронхах происходит сразу несколько реакций:
- сгущение секрета слизистой, образование «пробки»;
- сужение просвета бронхов, что влечет за собой затруднение при вдохе и выдохе;
- бронхоспазм и развитие обструкции (закупорки).
Спустя несколько минут появляются симптомы дыхательной недостаточности, такие как втяжение межреберных промежутков, раздувание крыльев носа, синюшность кожных покровов. Опытному специалисту не составит труда выставить правильный диагноз, увидев эти проявления.
Что такое контролируемая астма

Под термином «контролируемая астма» подразумевается полное управление симптомами с помощью грамотно подобранной схемы лечения. В нее включают препараты экстренной помощи и поддерживающие. Здесь важную роль играет ответственный подход к следованию выбранной лечебной тактике и доверие к врачу. Даже при обнаружении начальных приступов бронхиальной астмы необходимо обратиться за квалифицированной помощью, чтобы предупредить ухудшение состояния.
Для помощи людям с астмой создаются специализированные школы, в которых врачи беседуют с пациентами, помогают выбрать подходящий образ жизни, рассказывают о том, какие существуют тревожные симптомы и лучшие схемы лечения. Больные, в свою очередь, получают ответ на свой главный вопрос: сколько живут при астме? Продолжительность жизни таких дисциплинированных больных не отличается от таковой у здоровых людей. Многим даже удается добиться успеха на спортивном поприще.
Лечение бронхиальной астмы
В 21-м веке бронхиальная астма часто диагностируется на ранних этапах развития. Больной живет в своем обычном темпе, невзирая на болезнь. Для выяснения точной причины астмы врачом могут быть назначены аллергопробы на наиболее распространенные аллергены. Самыми действенными препаратами для лечения заболевания являются бронхолитики и глюкокортикостероиды:
- бронхолитические средства оказываются расслабляющее действие на мускулатуру бронхов, что значительно облегчает дыхание. Чаще всего эти лекарства имеют в своем составе сальбутамол и фенотерол. Также подобные препараты назначаются для первоочередного приема при обострениях;
- глюкокортикостероиды обладают выраженным противовоспалительным и противоаллергическим действием. Но, поскольку злоупотребление этими препаратами может привести к нарушениям гормонального фона, их нужно принимать строго по назначению врача.
Препараты для лечения астмы выпускают в виде таблеток, спреев, внутримышечных и внутривенных инъекций. Но самым современным и удобным способом является впрыскивание препарата ингалятором. Пациент захватывает губами выходное отверстие устройств и на вдохе резко нажимает на дно ингалятора.
Понадобится небольшая тренировка перед постоянным использованием, но это единственный минус данного метода. Ингалятор – самый портативный способ применения препарата в необходимой дозировке.
Обученные пациенты нередко понимают, что жить при астме можно так же полноценно, как и до нее.
Образ жизни при астме

Главной целью лечения является снизить до минимума частоту обострений болезни. Имея при себе необходимые средства поддерживающей терапии и препараты неотложной помощи, человек может заниматься спортом, путешествовать и продолжать работать. Для комфортной жизни при астме необходимо создать условия в своем доме: исключить пищевые аллергены, максимально увлажнить воздух в квартире, проводить ежедневную влажную уборку перед сном.
Многим пациентам помогает поездка к морю или в тропические страны, расположенные возле океана. Но в целом при осознанном подходе к приему препаратов астма позволяет жить, как удобно человеку.
Особенности питания

Для уменьшения частоты приступов астматикам рекомендуется вести дневник наблюдений. Тогда намного проще будет понять, какие продукты стоит исключить из рациона, а какие безвредны.
Как правило, аллергенами являются орехи, молочные продукты, яичный белок, цитрусовые и некоторые сорта мяса. Эти продукты можно с легкостью заменить, при этом потребление полезных веществ не уменьшится. Можно прибегнуть к помощи диетолога или попытаться самостоятельно сбалансировать рацион.
Бытовая сфера
Как же жить с бронхиальной астмой в обыденной жизни? При контролируемом течении заболевания ограничений в трудовой или семейной жизни нет. Астматики спокойно создают семьи, рожают детей и работают на любимой работе.
Важно соблюдать подобранную схему лечения и исключить воздействие раздражающих веществ. Для укрепления мышечного аппарата бронхиального дерева рекомендуется регулярно выполнять дыхательную гимнастику. Она поможет снять спазм бронхов и облегчит дыхание даже при нагрузках.
Домашние животные

Больные бронхиальной астмой часто вынуждены избавиться от домашних животных. Но предварительно стоит выяснить истинную причину аллергического ответа. Если поддерживать порядок в доме и своевременно убирать пыль, питомцы могут и дальше радовать своим присутствием. Чаще бронхоспазмы вызывает не шерсть, а пыль.
Кроме этого, существует новый метод своеобразной иммунизации. Больному на протяжении некоторого времени вводят подкожно аллергены в минимальных дозах. Это позволяет избавиться от повышенной реактивности и оставить домашних животных.
Физический труд и спорт

Спортивная жизнь при контролируемой бронхиальной астме может быть достаточно активной. Не рекомендуется начинать с тяжелых видов спорта, но легкий бег и плавание подходит практически всем. Нагрузку необходимо дозировать в соответствии с текущим самочувствием. Не стоит увеличивать дозы физической активности, если недавно был перенесен приступ.
Если до выставления диагноза больной уже занимался определенным видом спорта, резкое возвращение к прежним нагрузкам может негативно отразиться на состоянии. С помощью врача и тренера можно составить индивидуальный план занятий и наслаждаться активной жизнью.
Прогноз
Контролируемая бронхиальная астма в современных реалиях не является тяжелым и инвалидизирующим заболеванием. Длительность и качество жизни полностью зависит от настроя и организованности пациента. Не нужно относиться к этой патологии как к приговору. Многие люди живут с бронхиальной астмой столько, сколько позволяет здоровье.
Но не стоит надеяться только на природные данные. Важно искать методы укрепления иммунных сил организма. Избегание стрессовых ситуаций также во многом продлит жизнь астматикам.
Только квалифицированный врач может помочь пациентам найти свою схему и настроиться на успех. Нетрадиционные методы лечения не всегда могут помочь, поэтому даже при незначительных проявлениях стоит обратиться за помощью к аллергологу или пульмонологу.
Источник
Однако в минувшем веке болезнь вдруг проявила неожиданное коварство. Если в начале XX столетия астмой страдали лишь 0,1% населения планеты, то сегодня уже 10%.
И замечена печальная тенденция: количество астматиков удваивается через каждые 10 лет, что объясняется неблагоприятной экологической ситуацией в мире, наследственностью и нездоровым образом жизни, которому следует человек в XXI веке. Как жить с астмой?
Наш эксперт — пульмонолог, научный сотрудник ФГБУ «НИИ пульмонологии» ФМБА России, кандидат медицинских наук Василий Штабницкий.
Сегодня в нашей стране насчитывается чуть более 1 млн больных бронхиальной астмой. Это около 5% взрослых и до 10% детей. По мнению авторитетных специалистов, в действительности астматиков у нас в 7 раз больше. Это подтверждают и данные исследования, прошедшего в РФ. Обследовались россияне с теми или иными видами респираторного дискомфорта, будь то кашель, одышка, свистящее дыхание. Таким пациентам до этого не поставили диагноз «бронхиальная астма», но выяснилось, что у каждого четвёртого из них имелись симптомы астмы.
Непослушные больные
Это только одна сторона проблемы. Не менее остро стоит другая. К сожалению, бронхолёгочные пациенты относятся к числу самых непослушных. Они часто игнорируют рекомендации врача. А так нужен ежедневный контроль за этим заболеванием, неизлечимым, но управляемым и контролируемым! То есть если человек соблюдает все предписания, которые назначает доктор, он живёт обычной жизнью и ничем не отличается от ровесников. Ему не нужно ежедневно вызывать «скорую помощь», у него не нарушен ночной сон, он может результативно работать… В Европе и США болезнь контролируется у 53% больных. В России лишь каждый четвёртый больной соблюдает назначения врача, а три других пациента, как правило, страдающих лёгкой формой астмы — немотивированным кашлем и свистящим дыханием, похожими на симптомы простуды или хронического бронхита, — не делают этого.
Печально, но во времена Советского Союза наши врачи ставили диагноз «хронический астматический бронхит» или «предастма». Подобным отношением к болезни врачи и пациенты отодвигали начало её лечения. А эффективность препаратов, которые помогают на ранних этапах, на поздних оказывалась недостаточной. И такой неверный взгляд на бронхиальную астму жив до сих пор: дескать, надо дождаться серьёзного развития болезни, а уже потом назначать лечение.

Правильный ингалятор
Врачи говорят и о другой трудности лечения — не все пациенты умело и верно используют ингалятор. Пациенту очень важно, чтобы препарат работал быстро и эффект от него был заметен. Лекарство приходится принимать длительно, едва ли не пожизненно, поэтому необходимо, чтобы препарат хорошо переносился и при его использовании — порой десятилетнем — не возникало нежелательных явлений. Большие преимущества даёт ингаляционная терапия — просто и удобно пользоваться компактными приборчиками.
Недавно австралийские учёные провели наблюдения, пытаясь разобраться, почему так называемая комбинированная терапия (например, фиксированные комбинации ингаляционных глюкокортикостероидов и бета‑2 агонистов длительного действия), лучше которой пока ничего не придумано, не помогает части пациентов. И обнаружили, что каждый второй больной просто игнорировал врачебные рекомендации, а 39% из обследованных неправильно пользовались ингалятором.
Поэтому так важны простота устройства и его доступность. Скорость потока вдоха — самый важный параметр в приборе, который позволяет разорвать микроскопическое лекарственное вещество от носителя. Близкий к оптимальному — многодозовый порошковый ингалятор, ибо число критических ошибок при выполнении пациентом ингаляционного манёвра здесь наименьшее. Больной должен иметь возможность при необходимости быстро активировать устройство и выполнить ингаляцию в любых условиях (например, на улице, в транспорте или при недостаточном освещении).
Формально российские астматики получают льготное лекарственное обеспечение, но это право пациента не всегда реализуется на местах. В рамках лекарственного обеспечения часто в отсутствие более дорогостоящих препаратов пациентам предлагают доступные дженерики. Казалось бы, одно и то же лекарственное вещество. Какая разница, что ингалятор другой? Но, оказывается, при переходе с привычного ингалятора на новый происходит резкое увеличение числа случаев неэффективной терапии, поскольку возникает серьёзный риск меньшего контроля над течением заболевания.
Люди, которые принимают решение о закупке препаратов, — чиновники. Они выбирают лекарства по принципу дешевизны. Им кажется, что таким способом они уменьшают государственные затраты, а на самом деле увеличивают их. Ведь, не добившись контроля над болезнью у пациента, врачу приходится укладывать его на больничную койку, пребывание на которой намного дороже ингалятора по самой высокой цене.

Астматик, будь осторожным!
Когда астматик должен быть особенно внимателен к своему самочувствию? Люди с этой болезнью очень чувствительны к переменам погоды. Самые опасные дни, когда природа демонстрирует астмогенные факторы. Среди них:
Высокая влажность атмосферы, особенно по утрам, когда ощущается существенная разница между дневной и ночной температурами.
Повышенное атмосферное давление.
Выброс пыльцевых аллергенов весной. В марте — мае цветут растения, вызывающие аллергическую астму. Обычно эта пора совпадает с резким потеплением и сухой погодой.
Температурная инверсия — метеорологическое явление, при котором поверх слоя тёплого воздуха накладывается холодный поток. В результате над мегаполисом или просто промышленным городом возникает безветрие. Такое состояние атмосферы способствует тому, что в этом месте накапливаются вредные соединения, раздражающие бронхи астматиков.
Метеорологические возмущения. Обычно о них предупреждают синоптики словами «прохождение холодного фронта». Происходит возмущение нижних слоёв атмосферы, о котором свидетельствуют перепады давления и шквалистый ветер. Или же ощутимо внезапное похолодание и резкое понижение АД, приходит ненастье, льют дожди.
Самое опасное для астматика — температура около 0 градусов. Если астматик услышал такой прогноз, самый безопасный вариант для него — отсидеться за городом или предпринять долгие прогулки в парке, чтобы дать лёгким возможность отдышаться.

Но, конечно, для аллергика при выбросе пыльцы такая тактика не годится — ему лучше перебраться в другой город, где цветение уже закончилось или ещё не началось. Если с поездкой не получается, надо постараться не появляться на улице при пике концентрации пыльцы в воздухе — утром с 6.00 до 10.00 и вечером с 18.00 до 22.00, планировать выход на улицу после дождя, закрывать окна и пользоваться кондиционером.
И конечно, человек не должен расставаться с ингалятором. А вернувшись в квартиру, тщательно промывать глаза и нос, полоскать горло минеральной водой без газа или слабым раствором соды, который нейтрализует содержащуюся в смоге кислоту. И, чтобы астма не дала о себе знать, обязательно надо соблюдать лечение, назначенное врачом, производить регулярные измерения пиковой скорости выдоха и оценивать симптомы астмы. Астматикам также рекомендуется записаться в так называемую школу астмы для обучения самоконтролю над заболеванием.
Источник
Можно ли вылечить астму? Как полноценно жить с астмой?
К сожалению, мы начинаем ценить что-то только тогда, когда возникает беспокойство, что его можем скоро потерять. Так и с дыханием. Вдох-выдох, вдох-выдох …. Это процесс нам кажется так естественным, что мы не обращаем внимания на него до тех пор, пока не ощущаем затруднения в дыхании.
В норме по продолжительности вдох должен быть равен выдоху, если же в дыхательных путях имеется воспаление, бронхи резко сужаются, и человек не может сделать полноценный выдох. Такой симптом уже может быть сигналом начала бронхиальной астмы — хронического воспаления бронхов. Однако ставить себе этот диагноз самостоятельно нельзя, даже врач не может быть в этом уверенным без проведения спирографии, клинического анализа крови и мокроты.
По официальной статистике в нашей стране больных бронхиальной астмой насчитывается около 1,5 миллионов человек, но как показали результаты недавних исследований на самом деле их число в 7 раз больше. В проведении исследования участвовали пациенты, которые проходили в своей поликлинике различные обследования по поводу наличия одышки, затрудненного дыхания и мучительного кашля. У каждого 4-го имелись симптомы астмы, но в амбулаторной карте такой диагноз стоял менее чем у 7% обследованных.
Диагноз «бронхиальная астма» у нас ставят слишком поздно, когда болезнь уже «набрала обороты». Причина этого вовсе ни в том, что больные астмой должны получать льготные лекарства, а в том, что во многих поликлиниках в настоящее время нет пульмонологов и аллергологов, а терапевты чаще всего пациентам, которые жалуются на одышку, свистящее дыхание и кашель, ставят диагноз «обструктивный бронхит».
И проблема здесь не только в квалификации участкового терапевта, а в отсутствии стимула. Ведь сегодня врачи этой специальности настолько загружены писаниной, беготней по вызовам и приемом больных, на прием каждого из которых им отводится не более 15 минут, что у них просто не остается времени думать об эффективности лечения. Да и размер зарплаты у них этому никак не способствует…
Мы сами тоже относимся не очень внимательно к своему здоровью, отсюда и многие проблемы. Бронхиальная астма не всегда начинается с приступов удушья, в начале развития болезни могут беспокоить только одышка, кашель, чувство заложенности в горле и свистящее дыхание. Большинство из нас не придает значения этим симптомам и идет к врачу только тогда, когда возникают резкие проявления удушья.
Принято различать три вида астмы: атопическая, инфекционно-аллергическая и лекарственная. Самой распространенной является атопическая астма, вызванная реакцией организма на аллергены. Инфекционно-аллергическая астма развивается на фоне хронической инфекции в дыхательных путях. Это может быть осложнения после бронхита, синусита и тонзиллита. Лекарственная астма возникает после длительного употребления определенных препаратов. Например, аспирина или нестероидных противовоспалительных средств.
Поэтому прежде чем назначить лечение, врач должен выявить первопричину развития астмы и поставить правильный диагноз, и только потом порекомендовать избегать контакта с аллергенами, пролечить инфекцию дыхательных путей или прекратить прием препаратов, способствующих возникновению кашля и приступов удушья.
При атопической астме обязательно нужно делать специальный анализ крови на выявление чувствительности организма к «попавшим под подозрение» аллергенам. Диагностика астмы по анализу крови — один из самых достоверных способов. Если в крови определяются повышение уровня иммуноглобулина Е (IgE) или иммуноглобулина G (IgG), то первый показатель указывает на наличие аллергической реакции, а второй — на непереносимость определенного пищевого аллергена.
Бронхиальная астма — болезнь неизлечимая, но управляемая. Это значит, астму вылечить нельзя, но человек больной астмой может жить полноценно и долго, если будет держать болезнь в узде. Для этого он должен каждый день контролировать свое состояние, принимать лекарства, назначенные врачом и вести обычный образ жизни. В этом случае больные астмой могут даже заниматься спортом, их жизнь ничем не будет отличаться от жизни здоровых людей.
Главное в лечении астмы — не купирование приступов удушья, а их профилактика. Правильное лечение астмы состоит из 3-х схем:
1. Начальный этап развития астмы. Симптомы болезни проявляются не чаще 2-х раз в неделю, а ночные приступы случаются примерно 1 раз в месяц. Для лечения назначаются противовоспалительные негормональные препараты, стабилизирующие мембрану тучных клеток, «запускающих аллергический процесс». На этой стадии болезни нельзя злоупотреблять бронхорасширяющими средствами, такими как эуфиллин и теофиллин.
2. Средняя степень развития астмы. Кашель, одышка и выделение прозрачной мокроты из дыхательных путей уже наблюдается каждый день, а примерно 1 раз в неделю случается и приступы удушья. На этом этапе развития астмы уже необходимо пользоваться и глюкокортикостероидами — ингаляционными гормонами и препаратами группы бета-агонистов. Они улучшают работу легких, расширяют бронхи и снимают одышку.
3. Тяжелая степень развития астмы. Уже наблюдаются частые приступы удушья в ночное время. На этом этапе необходимо добавлять к описанной выше терапии астмы прием глюкокортикостероидов в таблетках, обычно один раз в день.
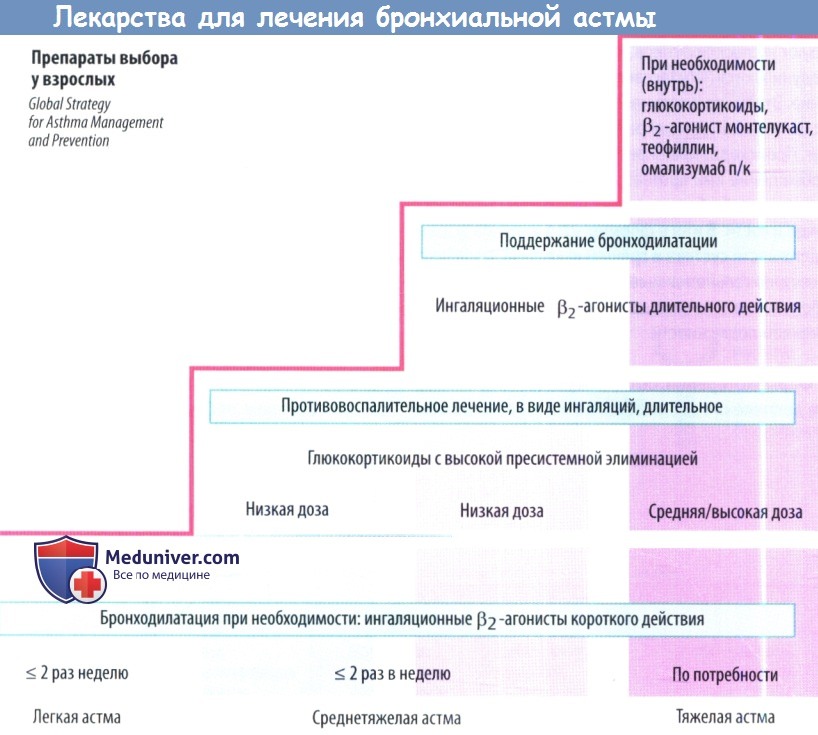
Чем эффективнее будет проводиться лечение противовоспалительными средствами на начальном этапе развития астмы, тем выше шанс вести полноценный образ жизни и реже будет возникать потребность в ингаляционных гормонах и бронхорасширяющих препаратах. Поэтому и важно начать лечение астмы при появлении первых симптомов.
Дополнением ко всем 3-м схемам лечения должно стать постоянный контроль за состоянием своего здоровья — измерение скорости вдоха и выдоха с помощью пикфлоуметра, ведение дневника приема лекарственных средств и реакции на них.
Сегодня в лечении астмы все чаще используют и психотерапию, так как у специалистов уже нет сомнений в том, что приступ удушья или сильного кашля при астме могут вызвать не только встреча с аллергеном, но и испуг и стресс. Ведь отличительная особенность психики больных астмой — глубоко переживать обо всем и за всех. Постоянная напряженность и эмоциональная сверхчувствительность приводят к тому, что любая ссора и неприятная ситуация может стать спусковым крючком для обострения астмы. Поэтому чтобы справиться с астмой, необходимо научиться проще смотреть на жизненные трудности, меньше переживать и быть оптимистом.
Видео-лекция выбора ингалятора (небулайзера) для домашнего использования
При проблемах с просмотром скачайте видео со страницы Здесь
— Вернуться в оглавление раздела «Пульмонология.»
Автор: Искандер Милевски
Рекомендуем ознакомиться с тематичными статьями на нашем сайте:
- Простуда прошла, а кашель остался? Лечение кашля
- Что делать, если ребенок кашляет? Лечим кашель у ребенка
- Неврогенный кашель. Диагностика происхождения кашля
- Какое лекарство спасет от кашля? Препараты для лечения кашля
- Как лечить сухой кашель у ребенка? Суприма бронхо и синекод от кашля
- Замучил обструктивный бронхит у ребенка? Ингаляция — эффективный способ лечения бронхита
- Кашель как причина эмфиземы легких. Обтурационная эмфизема с бронхиальным стенозом
Источник


