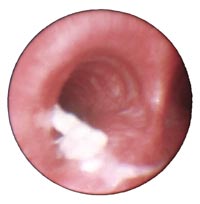
К рентгенологическим симптомам острого бронхита относятся

Острый бронхит – форма диффузного воспаления бронхиального дерева, характеризующаяся повышенной бронхиальной секрецией и нарушением проходимости бронхов. Для острого бронхита характерно резкое начало, респираторные симптомы (насморк, першение в горле, приступообразный кашель с мокротой, боль в груди, одышка, бронхоспазм) и симптомы интоксикации (подъем температуры, головная боль, слабость). В диагностике острого бронхита помогают данные физикального осмотра, рентгенография легких, лабораторные исследования, функциональные тесты, ЭКГ, бронхоскопия. Лечение острого бронхита комплексное консервативное; включает противовирусные, антибактериальные, жаропонижающие, антигистаминные, муколитические, отхаркивающие и спазмолитические препараты, НПВС, глюкокортикоиды, физиотерапию.
Общие сведения
Острый бронхит — широко распространенное заболевание органов дыхания; может развиваться как самостоятельный процесс, когда воспаление ограничено бронхами (первичный бронхит), или осложнять другую имеющуюся патологию (вторичный бронхит). По уровню поражения нижних дыхательных путей острые бронхиты разделяют на: трахеобронхиты, бронхиты с преимущественным поражением бронхов среднего калибра, бронхиолиты. Почти все острые бронхиты относятся к воспалительным процессам диффузного характера; реже они бывают сегментарными (обычно как составляющая другого острого локального воспалительного процесса).
По характеру воспалительного экссудата выделяют катаральные, слизистые, гнойные острые бронхиты. Большинство острых бронхитов носит катаральный характер, гнойные формы заболевания встречаются редко, как правило, при сочетании вирусной и стрептококковой инфекции.
При остром бронхите воспалительный процесс может затрагивать только слизистую оболочку бронхов, в случае же тяжелого течения — поражать более глубокие ткани: подслизистый и мышечный слои. Патологические изменения бронхиальной стенки при остром бронхите характеризуются отеком и гиперемией слизистой оболочки, выраженной инфильтрацией подслизистого слоя с гипертрофией слизисто-белковых желез, увеличением количества бокаловидных клеток, дегенерацией и снижением барьерной функции ресничного эпителия. На внутренней поверхности бронхов отмечается серозный, слизистый или слизисто-гнойный экссудат. Повышенная секреция слизи при остром бронхите приводит к нарушению проходимости мелких бронхов и бронхиол.
Острый бронхит
Причины
В зависимости от этиологического фактора выделяют острые бронхиты инфекционного, неинфекционного, смешанного и неизвестного генеза. Ведущим механизмом развития острого бронхита является инфекция: возбудителями выступают вирусы (ОРВИ, гриппа и парагриппа, кори, краснухи), реже – бактерии (пневмококк, стафилококк, микоплазмы, хламидии, представители тифопаратифозной группы). Инфекционные агенты могут попадать в бронхи воздушным, гематогенным и лимфогенным путями.
Значимую роль в этиологии острого бронхита играет респираторно-синцитиальная вирусная инфекция, которая в большинстве случаев сопровождается поражением бронхиального дерева. Первичные острые бактериальные бронхиты встречаются нечасто, обычно происходит наслоение вторичной бактериальной инфекции на вирусную вследствие активации условно-патогенной микрофлоры верхних дыхательных путей.
Причиной неинфекционных острых бронхитов становятся физические и химические факторы (пыль, дым, холодный или горячий сухой воздух, хлор, аммиак, сероводород, пары кислот и щелочей). Кроме того, острый бронхит может развиваться при сочетании инфекции и действия физико-химических раздражителей. Острые аллергические бронхиты возникают, как правило, у генетически предрасположенных к аллергическим реакциям пациентов.
Факторами, снижающими общую и местную резистентность организма и способствующими возникновению острого бронхита, являются частые переохлаждения, вредные условия труда, курение и алкоголизм, очаги хронической инфекции в носоглотке и нарушение носового дыхания, застойные явления в малом круге кровообращения, перенесенные тяжелые заболевания, нерациональное питание. Острый бронхит чаще наблюдается в детском и пожилом возрасте.
Воспалительный процесс при остром бронхите вирусной этиологии начинается обычно в верхних дыхательных путях: носоглотке, миндалинах, постепенно распространяясь на гортань, трахею, и далее на бронхи. Активация условно-патогенной микрофлоры отягощает катаральные и инфильтративные изменения слизистой оболочки бронхов, обуславливая затяжное течение или осложнения острого бронхита.
Симптомы острого бронхита
Особенности клинической картины острого бронхита зависят от причинного фактора, характера, распространенности и степени выраженности патологических изменений, уровня поражения бронхиального дерева, тяжести течения воспалительного процесса.
Для заболевания характерно острое начало с признаками поражения верхних и нижних дыхательных путей, интоксикацией. Острому бронхиту инфекционной этиологии предшествуют симптомы ОРВИ — заложенность носа, насморк, першение и боль в горле, осиплость голоса. Развитие общей интоксикации при остром бронхите проявляется ознобом, повышением температуры тела до субфебрильных значений, слабостью, быстрой утомляемостью, головной болью, потливостью, болью в мышцах спины и конечностей. При легком течении острого бронхита температурной реакции может не быть. Острый бронхит, вызванный возбудителями кори, краснухи и коклюша сопровождается симптомами, характерными для основного заболевания.
Ведущим симптомом острого бронхита является сухой болезненный кашель, который появляется с самого начала и держится на протяжении всего заболевания. Кашель – приступообразный, грубый и звучный, иногда «лающий», усиливающий чувство саднения и жжения за грудиной. Вследствие перенапряжения грудных мышц и спастического сокращения диафрагмы при надсадном кашле появляются боли в нижнем отделе грудной клетки и брюшной стенке. Кашель сопровождается отделением сначала скудной и вязкой мокроты, затем характер мокроты постепенно меняется: она становится менее вязкой и легче отходит, может иметь слизисто-гнойный характер.
Тяжелое и затяжное течение острого бронхита наблюдается при переходе воспалительного процесса с бронхов на бронхиолы, когда резкое сужение или даже закрытие бронхиолярного просвета приводит к развитию тяжелого обструктивного синдрома, нарушению газообмена и кровообращения. При присоединении к острому бронхиту бронхиолита состояние больного внезапно ухудшается: отмечается лихорадка, бледность кожи, цианоз, резкая одышка (40 и более дыханий в мин.), мучительный кашель со скудной слизистой мокротой, сначала возбуждение и беспокойство, затем симптомы гиперкапнии (вялость, сонливость) и сердечно-сосудистой недостаточности (снижение АД и тахикардия).
Для острого аллергического бронхита характерна связь заболевания с воздействием аллергена, выраженный обструктивный синдром с приступообразным кашлем, выделением светлой стекловидной мокроты. Развитие острого бронхита, вызванного вдыханием токсических газов, сопровождается стеснением в груди, лариногоспазмом, удушьем и мучительным кашлем.
Диагностика острого бронхита
Диагноз острого бронхита ставится терапевтом или пульмонологом на основании клинических проявлений, а также данных лабораторных и инструментальных исследований. При обследовании пациента необходимо учитывать, что острый бронхит может быть проявлением различных инфекционных заболеваний (кори, коклюша и др.).
Аускультативные данные при остром бронхите характеризуются жестким дыханием по обструктивному типу, рассеянными сухими хрипами. При накоплении в бронхах жидкого секрета могут выслушиваться влажные мелкопузырчатые хрипы, исчезающие после энергичного откашливания мокроты. При остром аллергическом бронхите наблюдается отсутствие слизисто-гнойной и гнойной мокроты, склонность к аллергическим реакциям в анамнезе.
С целью диагностики острого бронхита выполняют общий, биохимический и иммунологический анализы крови, общий анализ мочи, рентгенографию легких, бронхоскопию, исследование функции внешнего дыхания (спирометрию, пикфлоуметрию), ЭКГ и ЭХОКГ, посев мокроты на микрофлору. Функциональные параметры внешнего дыхания при остром бронхите показывают нарушение легочной вентиляции по обструктивному типу. Изменения картины крови включают нейтрофильный лейкоцитоз, ускорение СОЭ; а в случае аллергического генеза заболевания – повышение количества эозинофилов.
Рентгенологическое исследование в случае острого бронхита вирусной этиологии выявляет умеренное расширение и нечеткость рисунка корней легких, при затяжном течении помогает обнаружить присоединение осложнений (бронхиолита, пневмонии). Дифференциальную диагностику острого бронхита проводят с бронхопневмонией, милиарным туберкулезом легких.
Лечение острого бронхита
В большинстве случаев лечение острого бронхита проводится в амбулаторных условиях, только при тяжелом течении заболевания (например, с выраженным обструктивным синдромом или осложненного пневмонией) необходима госпитализация в отделение пульмонологии.
При остром бронхите, сопровождающемся лихорадкой или субфебрилитетом, показан постельный режим, с соблюдением диеты и обильным питьем (подогретые щелочные минеральные воды, травяные настои), запрет на курение. Помещение, где находится больной острым бронхитом, должно часто и хорошо проветриваться с поддержанием высокой влажности воздуха. При болях в грудной клетке следует использовать согревающие компрессы, горчичники, банки на область грудины, межлопаточную область, горчичные ножные ванны.
В лечении острого бронхита на фоне ОРВИ применяют противовирусную терапию (интерферон, ремантадин), жаропонижающие, болеутоляющие препараты, НПВС. Антибиотики или сульфаниламиды назначаются только при вторичной бактериальной инфекции, при затяжном течении острого бронхита, при ярко выраженной воспалительной реакции.
В случае сухого мучительного кашля при остром бронхите в первые дни заболевания принимают кодеин, дионин, либексин, подавляющие кашлевой рефлекс. При увеличении выделяемой мокроты для ее разжижения и улучшения дренажной функции показаны муколитические и отхаркивающие средства: настой травы термопсиса, алтея, бромгексин, амброксол, паровые щелочные ингаляции. Рекомендуется прием витаминов, иммуномодуляторов. При обструкции для снятия бронхоспазма используют адренолитики (эфедрин), спазмолитики (эуффилин, папаверин), по показаниям — стероидные гормоны (преднизолон). При необходимости проводят интенсивную терапию острой сердечной и дыхательной недостаточности.
При остром бронхите широко применяют физиотерапевтические методы (УФО, индуктотермию межлопаточной области, диатермию грудной клетки, УВЧ), ЛФК, вибрационный массаж. В терапии острого аллергического бронхита используют антигистаминные препараты ( клемастин, хлоропирамин, мебгидролин), кромогликат натрия, кетотифен, в тяжелых случаях показаны глюкокортикоиды.
Неосложненный острый бронхит, как правило, в течение 2 – 3 недель заканчивается клиническим выздоровлением, при этом восстановление функциональных показателей (функции внешнего дыхания и бронхиальной проходимости) происходит в течение месяца. При затяжном течении острого бронхита клиническое выздоровление наступает медленнее, примерно через 1 -1,5 месяца от начала заболевания.
Осложнения острого бронхита
К осложнениям острого бронхита относятся облитерирующий бронхиолит, бронхопневмония, астматический бронхит, в случае тяжелого течения у пожилых и ослабленных пациентов возможна острая дыхательная и сердечная недостаточность. Регулярно повторяющиеся острые бронхиты способствуют переходу заболевания в хроническую форму, при прогрессировании которой возможно развитие ХОБЛ, бронхиальной астмы, эмфиземы легких.
Прогноз и профилактика острого бронхита
При остром катаральном бронхите прогноз благоприятный, заболевание заканчивается, как правило, полным восстановлением структуры слизистой оболочки бронхов и абсолютным выздоровлением. В случае острого гнойного бронхита или развития бронхиолита, прогноз ухудшается в связи с остаточным фиброзным утолщением бронхиальной стенки и сужением просвета бронхов. Нарушение дренажной функции и деформация бронхиального дерева при остром бронхите способствуют затяжному течению заболевания и его хронизации.
Профилактика острого бронхита должна заключаться в устранении возможной причины заболевания (соблюдении санитарно-гигиенических норм на производстве, ликвидации запыленности и загазованности, отказе от курения и злоупотребления алкоголем, своевременном лечении хронических инфекций и заболеваний дыхательных путей, предупреждение ОРВИ, переохлаждений), повышении сопротивляемости организма.
Источник
Описание Острого бронхита:
Острым бронхитом называется острое воспаление слизистой оболочки бронхов, характеризующееся увеличением выше нормы объема бронхиальной секреции, приводящим к отделению мокроты и кашлю, а при поражении мелких бронхов — к одышке.
Острый бронхит является одним из частых заболеваний органов дыхания.
По этиологии следует различать острые бронхиты:
1) инфекционного происхождения: а) вирусные, б) бактериальные, в) вирусно-бактериальные;
2) обусловленные физическими и химическими вредностями;
3) смешанные (например, сочетание физических, химических факторов и инфекций);
4) неуточненной природы.
По патогенезу можно выделить так называемые первичные бронхиты, являющиеся самостоятельным заболеванием, и вторичные бронхиты, осложняющие другие патологические процессы. Практически все острые бронхиты, которые можно рассматривать как самостоятельную нозологическую форму, являются диффузными.
По уровню поражения острые бронхиты можно разделить на:
а) трахеобронхиты,
б) бронхиты с преимущественным поражением бронхов среднего калибра
в) бронхиолиты.
По характеру воспалительного процесса острые бронхиты делятся на катаральный и гнойный.
По функциональным особенностям острые бронхиты следует подразделять на необструктнвный (с относительно хорошим прогнозом) и обструктивный, обычно сопровождающийся вовлечением в воспалительный процесс мелких бронхов и бронхиол, с относительно неблагоприятным клиническим прогнозом. И, наконец, по вариантам течения:
1) остротекущий (обычно не более 2 нед);
2) затяжной (до месяца и более);
3) рецидивирующий (до 3 и более раз в .течение года).
Более тяжело и неблагоприятно протекают острые поражения мелких бронхов, которые, как правило, носят обструктивный характер. Большинство острых бронхов имеет катаральный характер, гнойные формы встречаются редко, обычно это связано со стрептококковой инфекцией в сочетании с вирусами (вирусно-стрептококковая ассоциация). При сохраняющейся бронхиальной обструкции острые бронхиты, по мнению указанных авторов, чаще переходят в хроническую форму.
Патогенез Острого бронхита:
Физические и химические вредности, раздражая слизистую оболочку бронхов, снижают местную резистентность и предрасполагают к развитию воспалительного процесса инфекционной природы. Из вирусов, вызывающих острые респираторные заболевания, наибольшую роль в этиологии острого бронхита играет PC-вирус. Обусловленный им инфекционный процесс в большинстве случаев сопровождается поражением бронхиального дерева, тогда как при прочих ОРЗ частота бронхита представляется значительно меньшей. Первичные бактериальные бронхиты встречаются, по-видимому, значительно реже вирусных и вирусно-бактериальных.
Помимо возбудителей ОРЗ, в этиологии острого бронхита могут иметь значение и возбудители некоторых других острых инфекционных процессов — кори, коклюша, тифопаратифозиой группы и др. В этом случае острый бронхит является проявлением соответствующего заболевания или его осложнением.
Острые аллергические бронхиты, которые можно рассматривать как проявление предастмы, встречаются у лиц с врожденным предрасположением к аллергическим реакциям.
Воспалительный процесс при остром бронхите начинается, как правило, с поражения носоглотки, распространяясь в дальнейшем на нижележащие дыхательные пути — гортань, трахею, бронхи, бронхиолы. Попавший в дыхательные пути вирус внедряется в клетки эпителия, нарушая обменные процессы в них, что приводит к гибели клеток. Количество разрушенных эпителиальных клеток обычно пропорционально патогеииости вируса. Гибель и слущивапие поврежденного эпителия открывают дорогу вглубь тканей бактериальной инфекции — наиболее часто пневмококку и гемофилыюн палочке, реже — стафилококку. Бактериальная флора обычно присоединяется к вирусному поражению дыхательных путей со 2-3-го дня болезни. Это определяет дальнейшее течение возникшего воспаления, которому способствуют изменения в сосудах (нарушения микроциркуляции, микротромбозы) и нервных клеток (нарушение трофики).
Затяжное течение острого бронхита чаще наблюдается при вирусио-бактерпальной его природе. Ему способствует также и нарушение бронхиальной проходимости в результате предшествовавшего поражения бронхов. Осложнения бронхита (острая пневмония и др.) обусловлены, как правило, бактериальной инфекцией (пневмококк, гемолитический стрептококк, золотистый стафилококк и др.).
Патологическая анатомия. Сведения о патологической анатомии острого бронхита практически отсутствуют.
Респираторные вирусы вызывают очаговую или генерализованную дегенерацию и слущивание клеток цилиндрического эпителия в первые три дня болезни. Наряду с гибелью наиболее специализированного эпителия, происходит увеличение количества бокаловидных клеток. При повреждении лишь поверхностных слоев слизистой в течение последующих 2 нед происходит регенерация эпителия. Более глубокое поражение характеризуется дегенерацией подслизистого слоя. Бактериальное инфицирование проявляется инфильтрацией подслизистого слоя полиморфноядерными нейтрофилами и лимфоцитами. При воздействии аллергических факторов превалирует картина вазомоторного отека слизистой, а в бронхиальном смыве преобладают эозинофилы. Полное восстановление эпителиального покрова в неосложненных случаях острого бронхита происходит, по-видимому, в течение месяца. В тяжелых случаях преобладают явления некроза слизистой оболочки. Гибель поверхностного слоя эпителия может осложниться инфицированием гноеродным стафилококком, тогда имеет место комбинация воспаления и некроза. Аспирирование инфицированного материала в альвеолы приводит к развитию стафилококковой пневмонии, часто сопровождающейся абсцедированием.
Симптомы Острого бронхита:
Клиника. Клиническая картина острого бронхита определяется особенностями этиологического фактора, характером, степенью выраженности и распространенностью поражения слизистой оболочки бронхиального дерева, уровнем поражения, степенью выраженности интоксикации и дыхательной недостаточности, темпом развития болезни.
Острый трахеобронхит может развиться в течение нескольких часов, но может нарастать и постепенно, в течение нескольких дней. В наиболее типичных случаях, когда причиной острого бронхита является инфекция, симптомы ОРЗ предшествуют проявлению острого бронхита, реже они развиваются одномоментно. Типичны общие нарушения Самочуствия: недомогание, слабость, озноб, лихорадка. Одновременно могут быть и другие проявления ОРЗ со стороны верхних дыхательных путей- насморк, боли в горле при глотании, осиплость голоса. Характерно своеобразное неприятное ощущение грудиной и между лопаток иногда переходящее, в боль.
Основным и наиболее стойким симптомом острого бронхита является кашель — первоначально сухой. Кашель появляется в самом начале заболевания, держится на протяжении всей болезни и остается последним проявлением перенесенного заболевания у реконвалесцентов. При одновременном поражении гортани кашель приобретает своеобразный оттенок лающего. Кашель при бронхите возникает вследствие раздражения или воспаления слизистой оболочки трахеи и крупных бронхов из-за раздражения чувствительных нервных окончаний. Пароксизмы кашля обычно завершаются отделением скудной слизистой мокроты. Нередко возникает болезненность в верхней части брюшной стенки, а также в нижних отделах грудной клетки, соответственно месту прикрепления диафрагмы, из-за перенапряжения соответствующих мышц при кашлевых приступах. Через несколько дней болезни кашель становится более мягким и влажным, поскольку более регулярно отделяется мокрота слизистого или слизисто-гиойного характера. Появление (одышки как правило свидетельствует о присоединившейся , связанной с вовлечением в болезнь мелких бронхов. В этом смысле наличие кашля и мокроты в одном случае и одышки — в другом может свидетельствовать об уровне поражения бронхиального дерева, т. е. о преимущественном поражении крупных или мелких бронхов или их сочетании.
Диагностика Острого бронхита:
Для того чтобы определить, как лечить бронхит, врач-пульмонолог:
- прослушивает легкие фонендоскопом;
- проводит бронхоскопию (исследование трахеи и бронхов);
- проводит анализ мокроты;
- назначает рентген легких;
- проводит компьютерную томографию лёгких (при хроническом бронхите).
Пальпация, перкуссия, равно как и осмотр грудной клетки, дают мало диагностической информации. Пальпация может выявить некоторую болезненность в межреберьях и над проекцией прикрепления диафрагмы! тимпТнйчёскйй» оттенок перкуторного звука при перкуссии в случаях поражения дистальных бронхов и бронхиол свидетельствует об остром пе растяжении легких и коррелирует с другими признаками тяжелой обструкции. Осмотр грудной клетки в этих случаях констатирует выраженные внешние проявления тяжелой легочной недостаточности (участие межрёберных мышц в акте дыхания и пр.). Аускультативные изменения при поражении крупных бронхов могут не определяться. В других случаях выслушиваются жесткое дыхание и сухие хрипы, часто рассеянные. Тембр хрипов обычно зависит от уровня поражения бронхов: чем дистальнее уровень поражения, тем выше тембр хрипов. При появлении в бронхах жидкого секрета могут выслушиваться и влажные (как правило, мелкопузырчатые) хрипы. В отличие от таковых при острой пневмонии они менее звучные, не столь локальные и исчезают после энергичного прокашливания.
Изменения со стороны других органов и систем при остром бронхите обычно отсутствуют или отражают степень общей вирусно-бактериальной и другой интоксикации. То же следует сказать о картине крови. Ее изменения (например, нейтрофильный лейкоцитоз, повышение СОЭ) могут свидетельствовать об осложнении острого бронхита пневмонией.
Рентгенологические изменения при остром бронхите обычно отсутствуют. При вирусной инфекции могут выявляться расширение и нечеткость рисунка корней легких в связи с реакцией интерстициальной ткани в этой области на инфекцию. При затяжном течении острого бронхита повторное рентгенологическое исследование имеет большое значение для своевременной диагностики присоединившейся пневмонии.
Особенностями клинической картины аллергического бронхита являются отсутствие общеизвестных признаков воспаления (слизисто-гиойпая и гнойная мокрота, иейтрофильный лейкоцитоз, палочкоядерпый сдвиг лейкоцитарной формулы, повышенная СОЭ и др.), этиологическая связь болезни преимущественно с неинфекционными факторами, склонность к аллергическим реакциям, другие проявления аллергии, в том числе при лабораторном исследовании (эозинофилия крови и мокроты и т. д.), эффект (ex juvantibus) от противоаллергических средств.
Лечение Острого бронхита:
Больные острым бронхитом при повышении температуры тела подлежат освобождению от работы, а ослабленные больные пожилого возраста с эмфиземой и (или) сопутствующей сердечно-сосудистой патологией подлежат освобождению от работы даже при нормальной температуре тела. Последнее относится и к имеющим резко выраженные катаральные явления со стороны верхних дыхательных путей, к работающим на открытом воздухе, в горячих цехах, в детских учреждениях, общественном питании, учебных заведениях, больничных учреждениях.
При тяжелой интоксикации, сопутствующей (легочной и сердечно-сосудистой) патологии и угрозе осложнения острой пневмонией целесообразна госпитализация заболевшего. Важной лечебной мерой при повышении температуры тела является постельный режим. Курение табака во время болезни категорически запрещается.
Рекомендуется обильное питье теплой жидкости: горячий чай с лимоном, медом, малиновым вареньем, чай из липового. цвета, из сухой малины, подогретые щелочные минеральные воды (боржоми, смирновская, славяповская и др.), потогонные и грудные сборы. Может быть рекомендована следующая пропись: Fructus Rubi idaei, Folii Gariarae aa 20,0, Herbae Origani vulgaris 20,0 или FJorum Tiliae, Fructus Rubi idaei aa 50,0. MDS — 2 столовые ложки смеси заварить двумя стаканами кипятка, кипятить в закрытом сосуде в течение 5-10 мин, процедить и пить настой горячим, по одному стакану [Дубилей В. В. и др., 1980]. Эти меры, как правило, вызывают обильное потоотделение, снижают повышенную температуру тела, улучшают общее самочувствие. Горчичники на область грудины обычно уменьшают неприятные ощущения в области трахеи. Показаны паровые ингаляции.
Медикаментозное лечение острого бронхита в настоящее время в основном симптоматическое, с применением жаропонижающих, противовоспалительных и болеутоляющих средств: ацетилсалициловой кислоты (0,5 г), метиндола (0,025 г), пирамннала (амидопирина 0,25 г, фенобарбитала 0,02 г, кофеина 0,03 г), пиркофена (амидопирина и фенацетина по 0,25 г, кофеина 0,05 г), пирамеина (амидопирина 0,3 г, кофеина 0,03 г), цитрамона и др., обычно по 1 табл..З раза в день. При одновременном поражении носоглотки и гортани полезны аэрозольные препараты: камфомен, каметон и ингалипт 3-4 раза в день. Эти комбинированные препараты содержат в своем составе норсульфазол, стрептоцид, камфору, ментол и пр., оказывают антисептическое, противовоспалительное и местнообезболивающее действие. Необходим прием витаминов, в первую очередь С (0,1-0,3 и 0,5 г) и А (по 3 мг) 3 раза в день.
Если в качестве этиологического фактора предполагается вирусная инфекция,лечение осуществляется в соответствии с принципами, изложенными.
При отсутствии эффекта от симптоматической терапии, появлении гнойной мокроты следует включить антибактериальные препараты (тетрациклины, полусинтетические пе-нициллины, бисептол и др.) для воздействия на бактериальную микрофлору. Это одновременно является мерой профилактики пневмонии. Назначая антибиотики, нужно увеличить дозу вводимого витамина С до оптимальной дозы (1 мг на каждые 100 тыс. ЕД антибиотика). При затяжном течении воспалительного процесса, не поддающемся общепринятой антибактериальной терапии, рекомендуется сочетать ее с аэрозольным введением (через ультразвуковой ингалятор) продигиозана: 4-5 ингаляций 1-2 раза в неделю, по 1 мг препарата на ингаляцию. В указанном плане целесообразно также применение пирогенала и некоторых других биогенных препаратов, стимулирующих неспецифическую резистентность, процессы регенерации и т. п.
При обструктивном синдроме назначают бронхорасширяющие средства различного механизма действия: симпатомиметики, холинолитики и миотропные спазмолитики, в первую очередь группу теофиллина. Целесообразно назначение комбинированных препаратов-теофедрина, антастмана и др. Если признаки обструкции стойко сохраняются, имеются проявления аллергии, назначают инсталляции кортикостерои-дов: гидрокортизон и др. 25-50 мг в день, бекотид (бекло-метазон), или короткий, на 5-7 дней, курс кортикостероидрв (обычно предннзолон 15-20 мг в день). При превалировании атопических аллергических факторов целесообразно назначать фенкарол, провести курс интала или задитена (в течение месяца).
При затяжном течении бронхита в целях медицинской реабилитации целесообразно применять щелочные тепловлажные ингаляции с морской или минеральной водой (типа боржоми, ессентуков). С целью нормализации реактивности организма, общеукрепляющего и закаливающего действия рекомендуются также общее облучение ультрафиолетовыми лучами, электрофорез кальция на грудную клетку, ионотерапия с отрицательными аэроионами. Функциональной реабилитации реконвалесцентов способствует пребывание в загородном реабилитационном отделении или специализированном отделении климатического санатория (местные санатории, Южный берег Крыма и др.). Важное место в системе реабилитации отводится специальным методикам лечебной физкультуры (звуковая и дыхательная гимнастика, круговая тренировка).
Источник