Этиология патогенез облитерирующего атеросклероза
Рациональная диета при атеросклерозе должна способствовать коррекции нарушений липидного обмена и поддержанию нормальной массы тела.
Общие принципы гиполипидемической диеты:
Пища должна быть разнообразной, а количество потребляемых с пищей калорий должно быть таким, чтобы поддерживать идеальный для конкретного больного вес тела.
Около 15% энергетической ценности диеты должны составлять белки, 30% — жиры и 55% — углеводы.
Ограничения потребления жиров животного происхождения — количество жира (включая растительные жиры), содержащееся во всех потребляемых в течение суток продуктах, не должно превышать 30% от общей энергетической ценности пищи, причем на долю насыщенных (животных) жиров должно приходиться не более 7% от этого количества.
У лиц без дислипопротеидемий, атеросклероза и высокого 10-летнего риска смерти от сердечно-сосудистых заболеваний поступление холестерина с пищей не должно превышать 300 мг/сут.
При наличии этих состояний суточное потребление пищевого холестерина следует ограничить до 200 мг/сут. Следует отметить, что отрицательное влияние пищевого холестерина на липидный обмен менее значительно, чем потребление насыщенных жиров. Оно проявляется только в случаях, когда пищевой холестерин поступает в организм в значительных количествах, причем снижение его потребления на 100 мг в сутки уменьшает содержание
общего холестерина
в среднем всего на 1%. Поэтому при разъяснении пациентам принципов рациональной диеты необходимо подчеркивать необходимость сокращения потребления с пищей именно насыщенных (животных) жиров, а также трансизомеров жирных кислот (не рекомендуется не только сливочное масло, но и твердые маргарины, кулинарные жиры).
Мясо и мясные продукты с высоким содержанием жира целесообразно заменять бобовыми, рыбой, птицей или тощими сортами мяса. Молоко и молочные продукты должны употребляться низкожировые – ежедневно.
Увеличение потребления мононенасыщенных и полиненасыщенных жирных кислот (до 10-15% от общей энергетической ценности пищи).
Данные жиры находятся в растительном масле, морепродуктах.
Жирную морскую рыбу (лосось, тунец, скумбрия) следует употреблять не реже 2 раз в неделю.
Ограничение потребления легкоусвояемых простых углеводов (содержащихся в сахаре, варенье, конфетах) до не более 10% калорийности.
Обеспечение больных углеводами, содержащимися в свежих овощах и фруктах (моркови, свекле, капусте), бобовых (горохе, фасоли). Разнообразные фрукты и овощи необходимо употреблять несколько раз в день в общем количестве не менее 400г, не считая картофеля.
Общее потребление соли, включая соль, содержащуюся в хлебе, консервированных продуктах и т.п., не должно превышать 6г (1 чайная ложка) в сутки.
Эта рекомендация особенно важна для больных артериальной гипертензией.
Целесообразно добавление в пищевой рацион растительных стеролов/станолов (2г/сут), которые конкурентно ингибируют всасывание холестерина в кишечнике (например, в составе маргарина «Бенекол» и молочного продукта «Данакор» — рекомендовано Всероссйским Научным Обществом Кардиологов).
В ряде случаев (выраженная гиперлипопротеинемия, сахарный диабет) может потребоваться консультация специалиста – диетолога.
Следует помнить, что даже строгое соблюдение диеты позволяет снизить содержание
холестерина
не более чем на 10%.
Подробнее:
Лечебное питание при атеросклерозе
.
Диета № 10
.
Источник
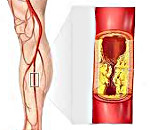
Облитерирующий атеросклероз – это окклюзионно-стенотическое поражение артерий нижних конечностей, приводящее к недостаточности кровообращения различной степени выраженности. Облитерирующий атеросклероз проявляется зябкостью, онемением стоп, перемежающейся хромотой, болью, трофическими нарушениями. Основу диагностики облитерирующего атеросклероза составляет периферическая ангиография, ультразвуковое исследование артерий, МРА и МСКТ-ангиография. Консервативное лечение облитерирующего атеросклероза проводится анальгетиками, спазмолитиками, антиагрегантами. Хирургические методы включают протезирование, эндартерэктомию, тромбоэмболэктомию, баллонную ангиопластику, шунтирование.
Общие сведения
Облитерирующий атеросклероз — хроническое заболевание периферических артерий, характеризующееся их окклюзионным поражением и вызывающее ишемию нижних конечностей. В кардиологии и сосудистой хирургии облитерирующий атеросклероз рассматривается как ведущая клиническая форма атеросклероза (третья по частоте после ИБС и хронической ишемии головного мозга). Облитерирующий атеросклероз нижних конечностей встречается в 3-5% случаев, преимущественно у мужчин старше 40 лет. Окклюзионно-стенотическое поражение чаще затрагивает крупные сосуды (аорту, подвздошные артерии) или артерии среднего калибра (подколенные, большеберцовые, бедренные). При облитерирующем атеросклерозе артерий верхних конечностей обычно поражается подключичная артерия.
Облитерирующий атеросклероз
Причины
Облитерирующий атеросклероз представляет собой проявление системного атеросклероза, поэтому его возникновение связано с теми же этиологическими и патогенетическими механизмами, которые вызывают атеросклеротические процессы любой другой локализации.
Согласно современным представлениям, атеросклеротическому поражению сосудов способствуют дислипидемия, изменение состояния сосудистой стенки, нарушение функционирования рецепторного аппарата, наследственный (генетический) фактор. Основные патологические изменения при облитерирующем атеросклерозе затрагивают интиму артерий. Вокруг очагов липоидоза разрастается и созревает соединительная ткань, что сопровождается образованием фиброзных бляшек, наслоением на них тромбоцитов и сгустков фибрина.
При нарушении кровообращения и некрозе бляшек образуются полости, заполненные тканевым детритом и атероматозными массами. Последние, отторгаясь в просвет артерии, могут попадать в дистальное кровяное русло, вызывая эмболии сосудов. Отложение солей кальция в измененных фиброзных бляшках довершает облитерирующее поражение сосудов, приводя к их непроходимости. Стенозирование артерий более чем на 70% от нормального диаметра приводят к изменению характера и скоростных показателей кровотока.
Факторами, предрасполагающими к возникновению облитерирующего атеросклероза, служат курение, употребление алкоголя, повышенный уровень холестерина крови, наследственная предрасположенность, недостаточная физическая активность, нервные перегрузки, климакс. Облитерирующий атеросклероз чаще развивается на фоне имеющихся сопутствующих заболеваний — артериальной гипертонии, сахарного диабета (диабетическая макроангиопатия), ожирения, гипотиреоза, туберкулеза, ревматизма. Местные факторы, способствующие окклюзионно-стенотическому поражению артерий, включают ранее перенесенные отморожения, травмы ног. Практически у всех больных с облитерирующим атеросклерозом обнаруживается атеросклероз сосудов сердца и головного мозга.
Классификация
В течении облитерирующего атеросклероза нижних конечностей, выделяют 4 стадии:
- 1 – безболевая ходьба возможна на расстояние более 1000 м. Боли возникают только при тяжелой физической нагрузке.
- 2а — безболевая ходьба на расстояние 250-1000 м.
- 2б — безболевая ходьба на расстояние 50-250 м.
- 3 – стадия критической ишемии. Дистанция безболевой ходьбы составляет менее 50 м. Боли также возникают в покое и по ночам.
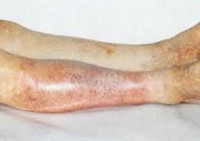
- 4 – стадия трофических расстройств. На пяточных областях и на пальцах появляются участки некрозов, которые в дальнейшем могут вызвать гангрену конечности.
С учетом локализации окклюзионно-стенотического процесса различают: облитерирующий атеросклероз аорто-подвздошного сегмента, бедренно-подколенного сегмента, подколенно-берцового сегмента, многоэтажное поражение артерий. По характеру поражения выделяют стеноз и окклюзию.
По распространенности облитерирующего атеросклероза бедренных и подколенных артерий различают V типов окклюзионно-стенотического поражения:
- I – ограниченная (сегментарная) окклюзия;
- II – распространенное поражение поверхностной бедренной артерии;
- III – распространенная окклюзия поверхностной бедренной и подколенной артерий; область трифуркации подколенной артерии проходима;
- IV – полная облитерация поверхностной бедренной и подколенной артерии, облитерация развилки подколенной артерии; проходимость глубокой бедренной артерии не нарушена;
- V — окклюзионно-стенотическое поражение бедренно-подколенного сегмента и глубокой артерии бедра.
Варианты окклюзионно-стенотического поражения подколенно-берцового сегмента при облитерирующем атеросклерозе представлены III типами:
- I — облитерация подколенной артерии в дистальной части и берцовых артерий в начальных отделах; проходимость 1, 2 или 3 артерий голени сохранна;
- II — облитерация артерий голени; дистальная часть подколенной и берцовые артерии проходимы;
- III — облитерация подколенной и берцовых артерий; отдельные сегменты артерий голени и стопы проходимы.
Симптомы облитерирующего атеросклероза
Долгое время облитерирующий атеросклероз протекает бессимптомно. В некоторых случаях его первым клиническим проявлением становится остро развившийся тромбоз или эмболия. Однако обычно окклюзионно-стенотическое поражение артерий конечностей развивается постепенно. К начальным проявлениям облитерирующего атеросклероза относят зябкость и онемение в стопах, повышенную чувствительностью ног к холоду, «ползание мурашек», жжение кожи. Вскоре появляются боли в икроножных мышцах при ходьбе на длинные дистанции, что свидетельствует о сужении сосудов и снижении кровенаполнения тканей. После кратковременной остановки или отдыха боли стихают, позволяя больному возобновить движение.
Перемежающаяся хромота или синдром периферической ишемии – наиболее постоянный и ранний признак облитерирующего атеросклероза. Вначале боли вынуждают пациента останавливаться только при ходьбе на значительные дистанции (1000 м и более), а затем все чаще, через каждые 100-50 м. Усиление перемежающейся хромоты отмечается при подъеме в гору или лестницу. При синдроме Лериша – атеросклеротических изменениях аорто-подвздошного сегмента боль локализуется в мышцах ягодиц, бедер, поясничной области. У 50 % больных окклюзия аорто-подвздошного сегмента проявляется импотенцией.
Ишемия тканей при облитерирующем атеросклерозе сопровождается изменением окраски кожи нижних конечностей: вначале заболевания кожа становится бледной или цвета слоновой кости; в поздних стадиях облитерирующего атеросклероза стопы и пальцы приобретают багрово-синюшную окраску. Отмечается атрофия подкожной клетчатки, выпадение волос на голени и бедрах, гиперкератоз, гипертрофия и слоистость ногтевых пластин. Признаками угрожающей гангрены служит появление незаживающих трофических язв в области нижней трети голени или стопы. Малейшие повреждения (ушибы, царапины, потертости, мозоли) ишемизированной конечности могут повлечь за собой развитие некрозов кожи и гангрены.
В целом, сценарий течения облитерирующего атеросклероза может развиваться по трем вариантам. При острой форме облитерирующего атеросклероза (14%) быстро нарастает обтурация участка артерии, бурно и стремительно развиваются трофические нарушения вплоть до гангрены. Больные нуждаются в срочной госпитализации и ампутации конечности. Приблизительно у 44% пациентов клиника облитерирующего атеросклероза развивается подостро и протекает с рецидивирующими сезонными обострениями. В этом случае проводится курсовое стационарное и поликлиническое лечение, которое позволяет замедлить прогрессирование облитерирующего атеросклероза. Относительно благоприятно протекает хроническая форма облитерирующего атеросклероза (42%): за счет хорошо сохранной проходимости магистральных сосудов и развитой коллатеральной сети длительно отсутствуют трофические нарушения. При данном клиническом варианте амбулаторное лечение дает хороший терапевтический эффект.
Диагностика
В алгоритм диагностического обследования пациента с подозрением на облитерирующий атеросклероз входит консультация сосудистого хирурга, определение пульсации артерий конечностей, измерение АД с вычислением лодыжечно-плечевого индекса, УЗДГ (дуплексное сканирование) периферических артерий, периферическая артериография, МСКТ-ангиография и МР-ангиография.
При облитерирующем атеросклерозе пульсация ниже места окклюзии ослаблена или отсутствует, над стенозированными артериями выслушивается систолический шум. Пораженная конечность обычно холодная на ощупь, бледнее противоположной, с выраженными признаками мышечной атрофии, в тяжелых случаях – с трофическими нарушениями.
УЗДГ и ДС позволяет определить проходимость артерий и уровень окклюзии, оценить степень кровоснабжения в дистальных отделах пораженной конечности. С помощью периферической ангиографии при облитерирующем атеросклерозе устанавливается протяженность и степень окклюзионно-стенотического поражения, характер развития коллатерального кровообращения, состояние дистального артериального русла. Томографическое исследование в сосудистом режиме (МСКТ- или МР-ангиография) подтверждают результаты рентгеноконтрастной ангиографии.
Дифференциальная диагностика облитерирующего атеросклероза проводится с облитерирующим эндартериитом, облитерирующим тромбангиитом, болезнью и синдромом Рейно, невритом седалищного нерва, склерозом Монкеберга.
Лечение облитерирующего атеросклероза
При выборе методов лечения облитерирующего атеросклероза руководствуются распространенностью, стадией и характером течения заболевания. При этом может применяться медикаментозное, физиотерапевтическое, санаторное, а также ангиохирургическое лечение.
Для торможения прогрессирования атеросклеротических изменений артерий необходимо устранение факторов риска — коррекция артериальной гипертензии, нарушений углеводного и липидного обмена, отказ от курения. От соблюдения данных мер во многом зависит эффективность сосудистой терапии облитерирующего атеросклероза.
Консервативная терапия
Медикаментозное лечение облитерирующего атеросклероза проводится препаратами, уменьшающими агрегацию эритроцитов (инфузии реополиглюкина, декстрана, пентоксифиллина), антитромботическими препаратами (ацетилсалициловая к-та), спазмолитиками (папаверин, ксантинола никотинат, дротаверин), витаминами. Для купирования болевого синдрома используются анальгетики, паранефральные и паравертебральные блокады. При острой окклюзии (тромбозе или эмболии) показано введение антикоагулянтов (подкожное и внутривенное введение гепарина) и тромболитиков (внутривенное введение стрептокиназы, урокиназы).
Из немедикаментозных методов в лечении облитерирующего атеросклероза находит применение:
- гипербарическая оксигенация;
- физиотерапевтические (электрофорез, УВЧ, магнитотерапия, интерференцтерапия);
- бальнеологические процедуры (сероводородные, хвойные, радоновые, жемчужные ванны; грязевые аппликации);
- озонотерапия,
- ВЛОК.
При образовании трофических язв проводятся перевязки с препаратами местного действия, лазерная обработка, по показаниям — кожно-пластическое закрытие дефекта.
Хирургическое лечение
Хирургическое лечение облитерирующего атеросклероза 2-3 стадии может проводиться путем эндоваскулярных или открытых вмешательств. К методам реваскуляризации нижних конечностей следует отнести:
- дилатацию/стентирование пораженных артерий,
- эндартерэктомию,
- тромбоэмболэктомию,
- шунтирующие операции (аорто-бедренное, аорто-подвздошно-бедренное, подвздошно-бедренное, бедренно-бедренное, подмышечно-бедренное, подключично-бедренное, бедренно-берцовое, бедренно-подколенное, подколенно-стопное шунтирование),
- протезирование (замещение) пораженного сосуда синтетическим протезом или аутовеной,
- профундопластику,
- артериализацию вен стопы.
Паллиативные вмешательства при облитерирующем атеросклерозе проводятся при невозможности радикального хирургического лечения и направлены на усиление коллатерального кровообращения в пораженной конечности. В их число входят поясничная симпатэктомия, реваскуляризирующая остеотрепанация, периартериальная симпатэктомия и др. При 4 стадии облитерирующего атеросклероза наиболее часто показана ампутация конечности до оптимального уровня, учитывающего границы ишемических расстройств.
Прогноз и профилактика
Облитерирующий атеросклероз – серьезное заболевание, занимающее 3-е место в структуре смертности от сердечно-сосудистой патологии. При облитерирующем атеросклерозе велика опасность развития гангрены, требующей выполнения высокой ампутации конечности. Прогноз облитерирующего заболевания конечностей во многом определяется наличием других форм атеросклероза – церебрального, коронарного. Течение облитерирующего атеросклероза, как правило, неблагоприятно у лиц с сахарным диабетом.
Общие меры профилактики включают устранение факторов риска атеросклероза (гиперхолестеринемии, ожирения, курения, гиподинамии и др.). Чрезвычайно важно предупреждение травм стопы, гигиенический и профилактический уход за ногами, ношение удобной обуви. Систематические курсы консервативной терапии облитерирующего атеросклероза, а также своевременно проведенная реконструктивная операция позволяют сохранить конечность и заметно повысить качество жизни больных.
Источник
(или ишемическая
болезнь нижних конечностей) – заболевание,
характеризующееся формированием
атеросклеротических бляшек в артериях
нижних конечностей, сужением просвета
сосудов, нарушением кровообращения и
ишемии конечностей при нагрузке, а потом
и в покое. Является ведущей причиной
окклюзии артерий нижних конечностей у
лиц старше 40-50 лет. Облитерирующий
атеросклероз артерий нижних конечностей
развивается главным образом у мужчин.
Факторы риска:
высокое
артериальное давление, высокий уровень
холестерина в крови, курение, малоподвижный
образ жизни, ожирение, отягощенная
наследственность.
Патогенез: при
развитии атеросклероза происходит
сужение или полная закупорка атерий,
что приводит к значительному уменьшению
поступления крови к ногам.
Основным симптомом:
этого заболевания являются боли
в мышцах нижних конечностей (мышцы
бедер и икроножные мышцы) и чусвтво
усталости в мышцах при ходьбе. Это
связано с повышенной потребностью мышц
нижних конечностей при физической
нагрузке в артериальной крови, которая
доставляет к тканям кислород. При ходьбе
обычным шагом или беге суженные артерии
не могут удовлетворить потребность
тканей в артериальной крови. Это приводит
к кислородному «голоданию» и вызывает
интенсивные боли в мышцах. На начальных
стадиях заболевания при прекращении
физической нагрузки боли быстро проходят.
Таким образом, получается, что пациент
проходит определенную дистанцию обычным
шагом. При этом постепенно появляются
и нарастают боли в ногах. После остановки,
в течение нескольких минут, боли проходят.
В медицине этот феномен называется болями
по типу перемежающейся хромоты –
это основной клинический симптом
облитерирующего атеросклероза артерий
нижних конечностей. Если боли возникают
в мышцах бедер – боли
по типу высокой перемежающейся хромоты,
если в икроножных мышцах – боли
по типу низкой перемежающейся хромоты.
Следует отличать эти боли от болей при
очень распространенных в пожилом
возрасте заболеванияхсуставов
нижних конечностей (артрозах).
Для артрозов нижних конечностей также
характерны боли при физической нагрузке.
Однако боли при артрозах локализуются,
в основном, не в мышцах, а в суставах и
при этом носят «стартовый» характер.
То есть наибольшая интенсивность болей
в начале движения. Затем больной
«расхаживается» и боли немного ослабевают.
Раздница в температуре кожи между
конечностями (страдающая нога прохладнее,
чем здоровая.
Классификация
тяжести недостаточности артериального
кровотока конечности:
I
стадия клинически бессимптомна. Боли
появляются при тяжелой физической
нагрузке. Дистанция безболевой ходьбы
более 1000 м. Отмечается отсутствие пульса
на сосудах конечности, при ангиографии
— сужение или закупорка сосуда;
IIа стадия —
ишемическая боль при физической нагрузке
в ягодичной области и икроножных мышцах
(перемежающаяся хромота), на артериограмме
— сужение бедренно-подколенного или
аортоподвздошного сегмента с достаточным
развитием коллатералей. Дистанция
безболевой ходьбы 250-1000 м
II6
стадии — Дистанция безболевой ходьбы
50-250 м
III
стадия — Дистанция безболевой ходьбы
менее 50 м. На этой стадии появляются
боли в мышцах нижних конечностей в
покое, преимущественно по ночам. Больные,
как правило, опускают ногу с кровати
для улучшения кровонаполнения тканей.
Часто это действительно приводит к
ослаблению болей.
IV стадия — значительная
боль в покое, физическая нагрузка
практически невозможна; выраженные
трофические нарушения, некрозы на
пальцах и стопе, развитие гангрены.
Выделяют 3 основные
локализации
атеросклеротической окклюзии: тазовая
(аортоподвздошный тип), бедренная
(бедренно-подколенный тип), периферическая.
Периферический
тип: боль и парестезии на стопе и пальцах,
плохо поддающиеся лечению межпальцеаые
микозы, длительное заживление ран после
травм пальцев. Пульсация на бедренной
и подколенной артериях сохраняется, но
на артериях стопы отсутствует.
Бедренно-подколенный
тип: пульс на бедренной артерии
определяется, но на подколенной и
артериях стопы резко ослаблен или
отсутствует. При сужении сосуда с резким
нарушением гемодинамики в зоне окклюзии
и тотчас ниже можно выслушать систолический
шум. Необходимо ангиографическое
исследование.
Аортоподвздошный
тип: возникает перемежающаяся хромота
с болью в области ягодиц и задней
поверхности бедра, позднее — боль в покое
и гангрена периферических отделов
конечности. Обычны зябкость, повышенная
чувствительность нижних конечностей
к холоду; изменяется окраска кожных
покровов ног. Атрофия кожи с нарушением
роста волос и ногтей. Пульсация на
бедренной артерии отсутствует, нередко
поражение двустороннее (синдром Лериша).
Диагностика
заболевания
вызывает затруднения только в начальных
стадиях, когда не удается распознать
характерных болей по типу перемежающейся
хромоты.
сосудистый хирург
определяет интенсивность пульсации
на артериях нижних конечностей (для
облитерирующего атеросклероза артерий
нижних конечностей характерно ослабление
или отсутствие пульсации артерий ниже
места расположения атеросклеротической
бляшки, вызывающей стеноз, который
изменяет гемодинамику. При выявлении
дефицита пульсации на артериях нижних
конечностей врач должен обследовать
и другие артерии, в частности аорту,
артерии верхних конечностей, сонные
артерии, так как атеросклероз является
системным заболеванием, и при продолжении
обследования высока вероятность
выявления дефицита пульсации или
систолических шумов при аускультации
других отделов сердечно-сосудистой
системы).Дуплексное
сканирование (двухмерное изображение
сосудов с возможностью оценки состояния
сосудистой стенки, характера и скорости
кровотка по ним).Рентгеноконтрастная
ангиография (позволяет отпределить
точное располодение сужений и закупорок
сосудов, наличие атеросклеротических
бляшек и их распространенность).МРТ в ангиорежиме
(позволяет получить двух- или трехмерное
изображение сосудов, с/без контраста).КТ в ангиорежиме
(с введением рентгеноконтрастного
вещества, позволяет определить точное
место сужения сосудов).
Синдром Лериша —
совокупность клинических проявлений,
обусловленных хронической окклюзией
в области бифуркации брюшной части
аорты и подвздошных артерий. Наиболее
часто встречается у мужчин в возрасте
40—60 лет.
При синдроме
Лериша, обусловленном атеросклерозом,
максимальные изменения наблюдаются в
области бифуркации аорты и в месте
отхождения внутренней подвздошной
артерии. Часто имеется выраженный
кальциноз стенки аорты и артерии, во
многих случаях — пристеночный тромбоз
Первым симптомом
синдрома Лериша обычно являются боли,
которые возникают в икроножных мышцах
при ходьбе. При средних и высоких
окклюзиях аорты боли локализуются в
ягодичных мышцах, в пояснице и по
заднелатеральной поверхности бедер
(высокая перемежающаяся хромота). Кроме
того, больные отмечают похолодание,
онемение нижних конечностей, выпадение
на них волос и медленный рост ногтей.
Иногда наблюдается и атрофия нижних
конечностей. У 20—50% больных мужчин
наступает импотенция. Течение
прогрессирующее. У больных до 50 лет
синдром Лериша развивается более
быстрыми темпами, чем у больных старше
60 лет.
Диагноз синдрома
Лериша в большинстве случаев устанавливают
на основании осмотра, пальпации и
аускультации, а также результатов
инструментальных методов исследования.
Отмечаются изменение окраски кожи
нижних конечностей, гипотрофия мышц,
снижение кожной температуры. При IV
степени ишемии появляются язвы и очаги
некроза в области пальцев и стоп. При
пальпации отсутствует пульсация
бедренной артерии. В случаях окклюзии
брюшной части аорты не определяется ее
пульсация на уровне пупка. При аускультации
выслушивается систолический шум над
бедренной артерией в паховом сгибе, по
ходу подвздошной артерии с одной или с
обеих сторон и над брюшной частью аорты.
Отсутствие пульсации артерий конечности
и систолический шум над сосудами являются
основными признаками синдрома Лериша.
Лечение
больных с облитерирующим атеросклерозом
артерий нижних конечностей заключатеся
в следующем:
в начальной
стадии консервативное:
устранение неблагоприятных факторов
(охлаждение, курение, употребление
спиртного, снижение АД), спазмолитическая
терапия (но-шпа), ганглиоблокаторы
(дипрофен, диколин), обезболивающие
(кетонал). Для улучшения метаболических
процессов в тканях назначают витамины
(группы В), компламин, солкосерил.
Улучшение микроциркуляции и гемореологии.
С этой целью назначают пентоксифиллин
по 300 мг 3 раза в день и аспирин по 0,1 г/сут
на длительное время.
Целесообразно
назначение препаратов, нормализующих
свертывание крови, снижающих агрегацию
тромбоцитов (реополиглюкин, трентал,
курантил, свежезамороженная плазма).
Проводят физиотерапевтическое лечение,
целесообразна гипербарическая
оксигенация, санаторно-курортное лечение
(Больные с перемежающейся хромотой
должны ежедневно ходить в продолжение
30—45 мин — это способствует развитию
коллатералей, приводит к нарастанию
мышечной силы и увеличению пройденного
без боли расстояния. При появлении боли
и сжатия в мышцах ноги пациент долхсен
остановиться, а после исчезновения этих
ощущений — продолжить ходьбу. Нередко
езда на велосипеде или плавание
переносятся значительно лучше, чем
ходьба (однако не заменяют ее).
Цель оперативного
лечения —
восстановление кровотока в пораженной
конечности. Показания к операции зависят
от стадии заболевания (они абсолютны
при III-IV стадиях и относительны при IIб
стадии), технической возможности
проведения операции (протяжение и
локализация закупорки), степени
выраженности сопутствующей патологии
(перенесенный инфаркт миокарда, сахарный
диабет, поражение почек и др. ).
Варианты вмешательств
при артериальной окклюзии: при ограниченных
стенозах можно использовать баллонную
дилатацию (расширение пораженной артерии
с помощью баллона, который находится
на конйце тонкого катетера и , раздуваясь,
удаляет сужение), при протяженных
поражениях – тромбинтимэктомию (операция
по удалению тромба и разросшей интимы
пораженного кровеносного сосуда). При
локализации стеноза артерии выше паховой
связки применяют обходное шунтирование
(накладывается выше и ниже места поражения
артерии) синтетическим трансплантатом,
а при ниже расположенной обструкции
артерии используют трансплантат из
аутовены или гетерологичного материала.
Поясничная
симпатэктомия (удаление второго и
третьего поясничных узлов пограничного
симпатического ствола со стороны
поражения, для расширения коллатералей).
Она выполняется
как дополнение к операции шунтирования
или для ускорения заживления язв, когда
другие виды вмешательств невозможны.
Соседние файлы в папке экз
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник

