Этиология патогенез атеросклероза реферат
План:
- Введение
- 1Эпидемиология
- 2Этиология
- 3Факторы риска
- 4Патогенез
- 4.1Накопление и модификация липопротеидов
- 4.2Миграция лейкоцитов и образование ксантомных (пенистых) клеток
- 4.3Про- и антиатерогенные факторы
- 4.4Участие гладкомышечных клеток
- 4.5Развитие осложнённой бляшки
- 5Клиника
- 6Диагностика
- 7Лечение
- 7.1Немедикаментозные методы коррекции гиперлипидемии
- 7.2Медикаментозная терапия
- 7.2.1Первая группа
- 7.2.2Вторая группа
- 7.2.3Третья группа
- 7.2.4Четвёртая группа
- 7.3Хирургическая коррекция
- 8История
Литература
Примечания
Введение
Атеросклероз (от греч. ἀθέρος, «мякина, кашица» и σκληρός, «твёрдый, плотный») — хроническое заболевание артерий эластического и мышечно-эластического типа, возникающее вследствие нарушения липидного обмена и сопровождающееся отложением холестерина и некоторых фракций липопротеидов в интиме сосудов.
1. Эпидемиология
Наиболее изучены показатели смертности от сердечно-сосудистых заболеваний как проявление генерализованного атеросклероза. В Российской Федерации в 2000 г. стандартизованный показатель смертности от болезней системы кровообращения составил 800,9 на 100 000 населения. Для сравнении во Франции этот показатель 182,8 (самый низкий в Европе), в Японии — 187,4.
2. Этиология
На данный момент единой теории возникновения данного заболевания нет. Выдвигаются следующие варианты, а также их сочетания:
- теория липопротеидной инфильтрации — первично накопление липопротеидов в сосудистой стенке,
- теория дисфункции эндотелия — первично нарушение защитных свойств эндотелия и его медиаторов,
- аутоиммунная — первично нарушение функции макрофагов и лейкоцитов, инфильтрация ими сосудистой стенки,
- моноклональная — первично возникновение патологического клона гладкомышечных клеток,
- вирусная — первично вирусное повреждение эндотелия (герпес, цитомегаловирус и др.),
- перекисная — первично нарушение антиоксидантной системы,
- генетическая — первичен наследственный дефект сосудистой стенки,
- хламидиозная — первичное поражение сосудистой стенки хламидиями, в основном, Chlamydia pneumoniae.
- гормональная — возрастное повышение уровня гонадотропных и адренокортикотропных гормонов приводит к повышеному синтезу строительного материала для гормонов-холестерина.
3. Факторы риска
Таблица для определения 10-летнего риска летальных сердечно-сосудистых заболеваний
- курение (наиболее опасный фактор)
- гиперлипопротеинемия (общий холестерин {amp}gt; 5 ммоль/л, ЛПНП {amp}gt; 3 ммоль/л, ЛП(a) {amp}gt; 50 мг/дл)
- артериальная гипертензия (систолическое АД {amp}gt; 140 мм рт.ст. диастолическое АД {amp}gt; 90 мм рт.ст.)
- сахарный диабет
- ожирение
- малоподвижный образ жизни
- эмоциональное перенапряжение
- употребление больших количеств алкоголя (умеренное употребление, напротив,снижает риск заболевания[1])
- неправильное питание
- наследственная предрасположенность
- постменопауза
- гиперфибриногенемия
- гомоцистеинурия
Согласно Европейскому руководству по предотвращению сердечно-сосудистых заболеваний (European Guidelines on Cardiovascular Disease Prevention) оценка ведущих факторов риска проводится на основании шкалы SCORE (Systemic COronary Risk Evaluation) Сейчас на сайте Европейского кардиологического общества (ESC) доступна для использования русифицированная программа расчёта риска развития сердечно-сосудистых заболеваний. Более общая оценка может быть проведена по приведённой таблице.
4. Патогенез
Атеросклеротическое поражение аорты.
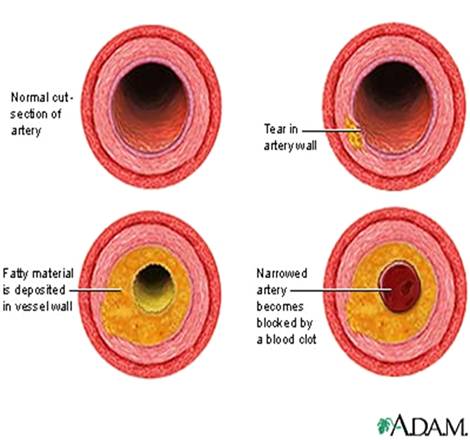
Патогенез атеросклероза называют атерогенезом. Он происходит в несколько этапов. Развитие атеросклеротического поражения — это совокупность процессов поступления в интиму и выхода из нее липопротеидов и лейкоцитов, пролиферации и гибели клеток, образования и перестройки межклеточного вещества, а также разрастания сосудов и обызвествления.
В норме интима артерий образована одноклеточным эндотелиальным слоем, под которым находятся гладкомышечные клетки, погруженные в межклеточное вещество. Первые проявления болезни — так называемые липидные пятна. Их появление связано с местным отложением липопротеидов в интиме. Атерогенными свойствами обладают не все липопротеиды, а только низкой (ЛПНП) и очень низкой плотности (ЛПОНП).
Изначально они накапливаются в интиме преимущественно за счет связывания с компонентами межклеточного вещества — протеогликанами. В местах образования липидных пятен большую роль играет преобладание гепарансульфатов над двумя другими гликозаминогликанами — кератансульфатами и хондроитинсульфатами. В интиме липопротеиды, особенно связанные с протеогликанами, могут вступать в химические реакции.
Основную роль играют две: окисление и неферментативное гликозилирование. В интиме в отличие от плазмы содержится мало антиоксидантов. Образуется смесь окисленных ЛПНП, причем окисляются как липиды, так и белковый компонент. При окислении липидов образуются гидроперекиси, лизофосфолипиды, оксистерины и альдегиды (при перекисном окислении жирных кислот).
Окисление апопротеинов ведет к разрыву пептидных связей и соединению боковых цепей аминокислот (обычно β-аминогруппы лизина) с продуктами расщепления жирных кислот (4-гидроксиноненалем и малоновым диальдегидом). Стойкая гипергликемия при сахарном диабете способствует неферментативному гликозилированию апопротеинов и собственных белков интимы, что тоже нарушает их функции и ускоряет атерогенез.
Кальцификация стенки сосуда.
Миграция лейкоцитов, в основном моноцитов и лимфоцитов, — вторая стадия развития липидного пятна. Их миграцию в интиму обеспечивают расположенные на эндотелии рецепторы — молекулы адгезии. Особого внимания заслуживают молекулы VCAM-1 и ICAM-1 (из суперсемейства иммуноглобулинов) и Р-селектины. Синтез молекул адгезии могут увеличивать цитокины.
Так, интерлейкин-1 (ИЛ-1) и фактор некроза опухолей (ФНОα) вызывают или усиливают синтез эндотелиальными клетками VCAM-1 и ICAM-1. В свою очередь, выброс цитокинов клетками сосудистой стенки стимулируется модифицированными липопротеидами. Образуется порочный круг. Играет роль и характер тока крови.
В большинстве участков неизмененной артерии кровь течет ламинарно, и возникающие при этом силы снижают экспрессию (проявление) на поверхности эндотелиальных клеток молекул адгезии. Также ламинарный кровоток способствует образованию в эндотелии окиси азота NO. Кроме сосудорасширяющего действия, в низкой концентрации, поддерживаемой эндотелием, NO обладает противовоспалительной активностью, снижая, например, синтез VCAM-1.
Но в местах ветвления ламинарный ток часто нарушен, именно там обычно возникают атеросклеротические бляшки. После адгезии лейкоциты проходят через эндотелий и попадают в интиму. Липопротеиды могут непосредственно усиливать миграцию: окисленные ЛПНП способствуют хемотаксису лейкоцитов. К дальнейшему образованию липидного пятна причастны моноциты.
В интиме моноциты становятся макрофагами, из которых за счет опосредованного рецепторами эндоцитоза липопротеидов возникают заполненные липидами ксантомные (пенистые) клетки. Раньше предполагали, что в эндоцитозе участвуют хорошо известные рецепторы ЛПНП, но при дефекте этих рецепторов как у экспериментальных животных, так и у больных (например, при семейной гиперхолестеринемии) все равно имеются многочисленные ксантомы и атеросклеротические бляшки, заполненные ксантомными клетками.
Кроме того, экзогенный холестерин тормозит синтез этих рецепторов, и при гиперхолестеринемии их мало. Теперь предполагается роль скэвенджер-рецепторов макрофагов (связывающих в основном модифицированные липопротеиды) и других рецепторов для окисленных ЛПНП и мелких атерогенных ЛПОНП. Некоторые ксантомные клетки, поглотившие липопротеиды из межклеточного вещества, покидают стенку артерии, препятствуя тем самым накоплению в ней липидов.
Если же поступление липопротеидов в интиму преобладает над их выведением с макрофагами (или другими путями), липиды накапливаются и в итоге образуется атеросклеротическая бляшка. В растущей бляшке некоторые ксантомные клетки подвергаются апоптозу или некрозу. В результате в центре бляшки образуется полость, заполненная богатыми липидами массами, что характерно для поздних стадий атерогенеза.
При поглощении модифицированных липопротеидов макрофаги выделяют цитокины и факторы роста, способствующие развитию бляшки. Одни цитокины и факторы роста стимулируют деление гладкомышечных клеток и синтез межклеточного вещества, которое накапливается в бляшке. Другие цитокины, особенно интерферон-γ из активированных Т-лимфоцитов, тормозят деление гладкомышечных клеток и синтез коллагена.
Такие факторы, как ИЛ-1 и ФНОα, вызывают выработку в интиме тромбоцитарного фактора роста и фактора роста фибробластов, которые играют роль в дальнейшей судьбе бляшки. Таким образом, происходит сложное взаимодействие факторов, как ускоряющих, так и тормозящих атерогенез. Велика роль и небелковых медиаторов.
Активированные макрофаги и клетки сосудистой стенки (эндотелиальные и гладкомышечные) вырабатывают свободные радикалы кислорода, которые стимулируют пролиферацию гладкомышечных клеток, усиливают синтез цитокинов, а также связывают NO. С другой стороны, активированные макрофаги способны к синтезу индуцируемой NO-синтазы.
Этот высокоактивный фермент вырабатывает NO в высоких, потенциально токсичных концентрациях — в отличие от небольшой концентрации NO, создаваемой конститутивной формой фермента — эндотелиальной NO-синтазой. Помимо макрофагов, в удалении холестерина из пораженной интимы участвуют липопротеиды высокой плотности (ЛПВП), обеспечивающие так называемый обратный транспорт холестерина.
Доказана четкая обратная зависимость между концентрацией холестерина ЛПВП и риском ИБС. У женщин детородного возраста концентрация холестерина ЛПВП выше, чем у сверстников-мужчин, и во многом благодаря этому женщины реже страдают атеросклерозом. В эксперименте показано, что ЛПВП способны удалять холестерин из ксантомных клеток.
Атеросклеротическая бляшка развивается из липидного пятна, но не все пятна становятся бляшками. Если для липидных пятен характерно накопление ксантомных клеток, то для бляшек — фиброз. Межклеточное вещество в бляшке синтезируют в основном гладкомышечные клетки, миграция и пролиферация которых — вероятно, критический момент в образовании фиброзной бляшки на месте скопления ксантомных клеток.
Миграцию в липидное пятно гладкомышечных клеток, их пролиферацию и синтез межклеточного вещества вызывают цитокины и факторы роста, выделяемые под влиянием модифицированных липопротеидов и других веществ макрофагами и клетками сосудистой стенки. Так, тромбоцитарный фактор роста, выделяемый активированными эндотелиальными клетками, стимулирует миграцию гладкомышечных клеток из медии в интиму.
Образуемые локально факторы роста вызывают деление как собственных гладкомышечных клеток интимы, так и клеток, пришедших из медии. Один из мощных стимуляторов синтеза этими клетками коллагена — трансформирующий фактор роста р. Кроме паракринной (факторы поступают от соседних клеток) происходит и аутокринная (фактор вырабатывается самой клеткой) регуляция гладкомышечных клеток.
Кроме обычных факторов риска и описанных выше цитокинов на поздних стадиях развития атеросклероза важная роль принадлежит изменениям в свертывающей системе крови. Для появления липидных пятен не требуется повреждения или слущивания эндотелия. Но в дальнейшем в нем могут возникать микроскопические разрывы.
На обнаженной базальной мембране происходит адгезия тромбоцитов, и в этих местах образуются мелкие тромбоцитарные тромбы. Активированные тромбоциты выделяют ряд веществ, ускоряющих фиброз. Кроме тромбоцитарного фактора роста и трансформирующего фактора роста р на гладкомышечные клетки действуют низкомолекулярные медиаторы, например серотонин.
Обычно эти тромбы растворяются, не вызывая никаких симптомов, и целость эндотелия восстанавливается. По мере развития бляшки в нее начинают обильно врастать vasa vasorum (сосуды сосудов). Новые сосуды влияют на судьбу бляшки несколькими путями. Они создают обширную поверхность для миграции лейкоцитов как внутрь бляшки, так и из нее.
Кроме того, новые сосуды — источник кровоизлияния в бляшку: как и при диабетической ретинопатии, они ломкие и склонны к разрыву. Возникающее кровоизлияние ведет к тромбозу, появляется тромбин. Он не только участвует в гемостазе, но и влияет на клетки интимы: стимулирует деление гладкомышечных клеток и выработку ими цитокинов, а также вызывает синтез эндотелием факторов роста.
В результате кровоизлияний бляшки часто содержат фибрин и гемосидерин. Атеросклеротические бляшки часто обызвествляются. В бляшках содержатся кальцийсвязывающие белки остеокальцин и остеопонтин и некоторые другие белки, характерные для костной ткани (в частности, белки — регуляторы морфогенеза кости).
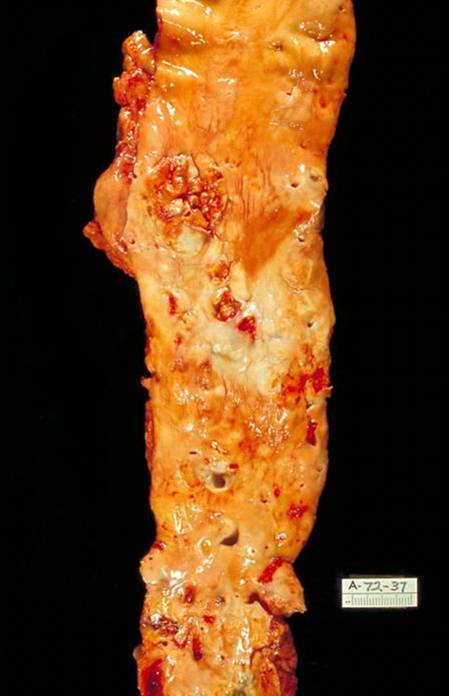
Гангрена правой нижней конечности вследствие тромбоза бедренной артерии на фоне атеросклероза
5. Клиника
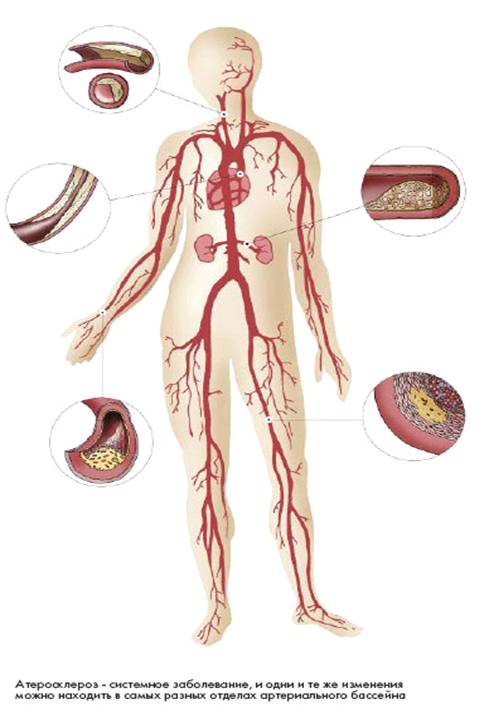
Клинические проявления часто не соответствуют морфологии. При патологоанатомическом вскрытии обширное и выраженное атеросклеротическое поражение сосудов может оказаться находкой. И наоборот, клиника ишемии органа может появляться при умеренной облитерации просвета сосуда. Характерно преимущественное поражение определенных артериальных бассейнов.
https://www.youtube.com/watch?v=ytaboutru
От этого зависит и клиническая картина заболевания. Поражение коронарных артерий постепенно приводит к коронарной недостаточности, проявляющейся ишемической болезнью сердца. Заинтересованность церебральных артерий вызывает либо преходящую ишемию мозга либо инсульты. Поражение артерий конечностей — причина перемежающейся хромоты и сухой гангрены.
Атеросклероз брыжеечных артерий ведет к ишемии и инфаркту кишечника(мезентериальный тромбоз). Также возможно поражение почечных артерий с формированием почки Голдблатта. Даже в пределах отдельных артериальных бассейнов характерны очаговые поражения — с вовлечением типичных участков и сохранностью соседних.
Так, в сосудах сердца окклюзия наиболее часто возникает в проксимальном отделе передней межжелудочковой ветви левой коронарной артерии. Другая типичная локализация — проксимальный отдел почечной артерии и бифуркация сонной артерии. Некоторые артерии, например внутренняя грудная, поражаются редко, несмотря на близость к коронарным артериям и по расположению, и по строению.
6. Диагностика
Диагностика заболеваний связанных с атеросклерозом включает:
- Опрос больного и выяснение симптомов болезни: симптомы ишемической болезни сердца, симптомы нарушения мозгового кровообращения, перемежающаяся хромота, симптомы брюшной жабы и пр;
- Общий осмотр больного: признаки старения организма, выслушивание систолического шума в очаге аорты; обязательно пальпация всех артерий, доступных к пальпации: аорта, наружные подвздошные артерии, общие бедренные артерии, подколенные артерии, артерии тыла стопы и задней большеберцовой артерии, лучевой и локтевой артерий, сонных артерий.
- определение систолического шума над аускультативными точками артерий.
- при подозрении на поражение артериального русла нижних конечностей — определение капиллярного ответа.
- Определение концентрации холестерина в крови и определение липидного баланса крови;
- Рентгенологическое исследование органов грудной клетки, рентгенэндоваскулярные методы обследования;
- Ультразвуковое исследование сердца и органов брюшной полости и забрюшинного пространства;
- Доплерография сосудов конечностей, а лучше ультразвуковое дуплексное и триплексное сканирование артерий брахиоцефального отдела, артерий нижних конечностей, аорто-подвздошного сегмента, а также транскраниальный доплер.
7. Лечение
В схеме лечения атеросклероза рассматриваются как медикаментозные, так и немедикаментозные методы.
Для достижения адекватного эффекта продолжительность такого лечения должна быть не менее 6 месяцев. В схеме терапии ключевыми являются следующие моменты (см. Факторы риска):
- отказ от курения
- антиатеросклеротическая диета — например, «средиземноморская»: масло только рапсовое или оливковое, для бутербродов маргарин, обогащенный полиненасыщенными жирными кислотами (в магазинах в ассортименте), из алкоголя только столовое вино до 150 мл в день, меньше хлеба из муки высших сортов, ни дня без фруктов и овощей, больше оранжевых плодов, больше зелени, больше рыбы, меньше мяса (лучше домашняя птица).
- активный образ жизни — регулярные дозированные физические нагрузки.
- поддержание психологического и физического комфорта
- снижение массы тела
https://www.youtube.com/watch?v=https:accounts.google.comServiceLogin
Включает в себя коррекцию артериальной гипертензии (особенно систолического АД), сахарного диабета, метаболического синдрома. Однако наиболее значимым является нормализация липидного спектра. Препараты, применяемые с этой целью, разделяются на четыре основных группы:
- I — препятствующие всасыванию холестерина
- II — снижающие синтез холестерина и триглицеридов в печени и уменьшающие их концентрацию в плазме крови
- III — повышающие катаболизм и выведение атерогенных липидов и липопротеидов
- IV — дополнительные
Атеросклероз: особенности заболевания
Министерство
здравоохранения Красноярского края
Краевое
государственное образовательное учреждение среднего профессионального
образования
Дивногорск
медицинский техникум
Реферат
Проверил: Никитина С.М.
Выполнила: Шкобенева Алёна
Содержание
1.
Определение
.
Статистика
.
Этиология
.
Клиническая картина
.
Патогенез
.
Классификация
.
Профилактика
Литература
1. Определение
Атеросклероз — хроническое заболевание артерий
эластического и мышечно-эластического типа, возникающее вследствие нарушения
липидного обмена и сопровождающееся отложением холестерина и некоторых фракций
липопротеидов в интиме сосудов. Отложения формируются в виде атероматозных
бляшек. Последующее разрастание в них соединительной ткани (склероз), и
кальциноз стенки сосуда приводят к деформации и сужению просвета вплоть до
облитерации (закупорки).
Статистика атеросклероза весьма неутешительна.
Уже после 30-35 лет атеросклерозом заболевает 75% мужчин и 38% женщин. В
возрасте 55-60 лет эти цифры приближаются почти к 100%. Однако, смертность от
атеросклероза составляет в среднем 58% (в основном от острых инфарктов и
инсультов), хотя в некоторых странах она достигает 69%. Понятно, что не каждый
человек, заболевший атеросклерозом умирает от него, поскольку прежде он может
завершить свою жизнь от рака, сахарного диабета или каких-либо иных болезней
цивилизации. Многие же, кто перенес инсульты, на всю жизнь остаются
прикованными к кровати или инвалидной коляске. Атеросклероз развивается
постепенно, в среднем, 15-20 лет, прежде чем появятся первые клинические его
симптомы. В настоящее время, в ряде случаев кардиологи отмечают начало развития
атеросклероза уже в подростковом возрасте, что еще 100 лет назад считалось невероятным
фактом. Кстати, смертность от этого заболевания не превышало тогда 5-6%. А во
времена ведической цивилизации — была лишь одним из признаков глубокой
старости.
Атеросклероз наиболее развит в технократически
развитых странах, особенно в США, Германии, Швеции, Англии, Финляндии и Дании.
В последнее время их стремительно стали догонять крупные города России и
Украины. Например, в Москве, С-Петербурге, Екатеринбурге, Киеве и
Днепропетровске смертность от острых инфарктов и инсультов достигло в настоящее
время 65%. Специальные кардиологические программы по борьбе с
сердечно-сосудистыми заболеваниями в США, начатые около 25 лет назад, снизили
смертность от атеросклероза с 69% до 45%. Наиболее низкая смертность от данной
патологии отмечается в Японии, Индии, Непале, Бирме и в некоторых
латиноамериканских странах.
. Этиология
Как таковой единой теории возникновения данного
заболевания нет. Выдвигаются следующие варианты, а также их сочетания:
· теория липопротеидной инфильтрации —
первично накопление липопротеидов в сосудистой стенке,
· теория дисфункции эндотелия —
первично нарушение защитных свойств эндотелия и его медиаторов,
· аутоиммунная — первично нарушение
функции макрофагов и лейкоцитов, инфильтрация ими сосудистой стенки,
· моноклональная — первично возникновение
патологического клона гладкомышечных клеток,
· вирусная — первично вирусное
повреждение эндотелия (герпес, цитомегаловирус и др.),
· перекисная — первично нарушение
антиоксидантной системы,
· генетическая — первичен
наследственный дефект сосудистой стенки,
· хламидиозная — первичное поражение
сосудистой стенки хламидиями, в основном, Chlamydia pneumoniae.
Однако из всех данных теорий можно выделить 2
основные:
Согласно первой, атеросклероз развивается
вследствие отложения липидов на стенке сосудов в результате увеличения
абсолютного содержания липидов крови или нарушения метаболизма липопротеинов
(ЛП).
Вторая теория основана на том, что для
возникновения болезни необходимо повреждение стенки сосуда (механическое,
химическое или иммунологическое), причем отложение липидов хотя и играет важную
роль в прогрессировании повреждения, но является вторичным. Накопление
холестерина (ХС) в зонах атеросклеротического поражения стенки сосуда было
отмечено еще в конце прошлого столетия, однако особое значение этот факт
приобрел после опытов Н. Н. Аничкова и С. С. Халатова, в которых добавление ХС
в рацион кроликов приводило к образованию повреждений аорты, напоминающих
атеросклеротические повреждения сосудов человека.
Факторы, способствующие развитию атеросклероза:
. Наследственно — конституциональное
предрасположение;
. Алиментарный фактор — неправильное
питание, содержащее избыток жиров и углеводов и недостаток витамина С;
. Психоэмоциональное напряжение;
. Повышенное артериальное давление;
. Сосудистый фактор, связанный с
нарушением нервной регуляции сосудов, их поражением при различных инфекционных
и инфекционно — аллергических заболеваниях.
. Клиническая картина
Клиническая картина зависит от того, какие
артерии поражены преимущественно. Для клинической практики наибольшее значение
имеет атеросклеротическое поражение аорты, коронарных артерий(венечных) артерий
сердца, артерий мозга и нижних конечностей; могут поражаться почечные и
мезентеральные артерии. При атеросклерозе аорты, какие — либо характерные
жалобы отсутствуют, и такой атеросклероз распознается лишь при непосредственном
обследовании больного и проведении инструментальных методов исследования.
Атеросклероз сосудов головного мозга наиболее
характерен для лиц пожилого и старческого возраста. Отмечается постоянное
снижение кровоснабжения мозга и вследствие этого постоянное кислородное
голодание. Проявляется такой атеросклероз снижением памяти, головокружениями,
снижением умственной работоспособности, способности к концентрации внимания.
Данное вид заболевание заканчивается развитием старческого слабоумия.
Если просвет мозговых артерий закрывается
бляшками значительно, может развиться ишемический инсульт. При развитии данного
осложнения появляется так называемая мозговая симптоматика в виде нарушения
речи, глотания, появления парезов и параличей, а в дальнейшем и к смерти.
При атеросклерозе сосудов нижних конечностей
вследствие снижения кровоснабжения главным симптомом является похолодание стоп
и пальцев, а также слабость в ногах. Характерный симптом — перемеживающая
хромота: возникновение болей в икроножных мышцах при ходьбе и прекращение их
при остановке. Со временем в нижней части голени могут появиться трофические
язвы, а в тяжелых случаях развивается атеросклеротическая гангрена —
омертвление пальцев ног.
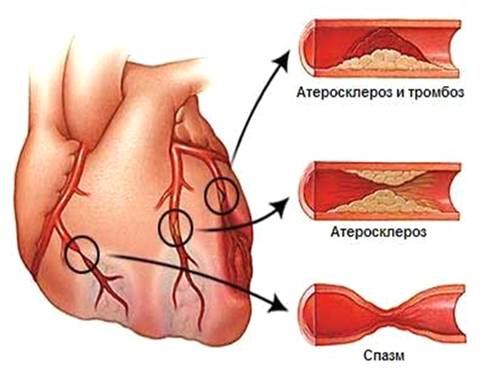
Атеросклероз коронарных (венечных) артерий
сердца проявляется приступами стенокардии и приводит к развитию инфаркта
миокарда.
Атеросклеретические бляшки часто возникают в
бифуркации артерий — там, где кровоток неравномерен; иными словами, в
расположении бляшек играет роль локальная гемодинамика.
5. Патогенез
Патогенез атеросклероза называют атерогенезом.
Он происходит в несколько этапов. Развитие атеросклеротического поражения — это
совокупность процессов поступления в интиму и выхода из нее липопротеидов и
лейкоцитов, пролиферации и гибели клеток, образования и перестройки
межклеточного вещества, а также разрастания сосудов и обызвествления. Эти
процессы управляются множеством сигналов, часто разнонаправленных.
Накапливается все больше данных о сложной патогенетической связи между
изменением функции клеток сосудистой стенки и мигрировавших в нее лейкоцитов и
факторами риска атеросклероза.
Накопление и модификация липопротеидов. В норме
интима артерий образована одноклеточным эндотелиальным слоем, под которым
находятся гладкомышечные клетки, погруженные в межклеточное вещество. Первые
проявления болезни — так называемые липидные пятна. Их появление связано с
местным отложением липопротеидов в интиме. Атерогенными свойствами обладают не
все липопротеиды, а только низкой (ЛПНП) и очень низкой плотности (ЛПОНП).
Изначально они накапливаются в интиме преимущественно за счет связывания с компонентами
межклеточного вещества — протеогликанами. В местах образования липидных пятен
большую роль играет преобладание гепарансульфатов над двумя другими
гликозаминогликанами — кератансульфатами и хондроитинсульфатами. В интиме
липопротеиды, особенно связанные с протеогликанами, могут вступать в химические
реакции. Основную роль играют две: окисление и неферментативное
гликозилирование. В интиме в отличие от плазмы содержится мало антиоксидантов.
Образуется смесь окисленных ЛПНП, причем окисляются как липиды, так и белковый
компонент. При окислении липидов образуются гидроперекиси, лизофосфолипиды,
оксистерины и альдегиды (при перекисном окислении жирных кислот). Окисление
апопротеинов ведет к разрыву пептидных связей и соединению боковых цепей аминокислот
(обычно ?-аминогруппы лизина) с продуктами расщепления жирных кислот
(4-гидроксиноненалем и малоновым диальдегидом). Стойкая гипергликемия при
сахарном диабете способствует неферментативному гликозилированию апопротеинов и
собственных белков интимы, что тоже нарушает их функции и ускоряет атерогенез.
Миграция лейкоцитов и образование ксантомных
(пенистых) клеток Кальцификация стенки сосуда. Миграция лейкоцитов, в основном
моноцитов и лимфоцитов, — вторая стадия развития липидного пятна. Их миграцию в
интиму обеспечивают расположенные на эндотелии рецепторы — молекулы адгезии.
Особого внимания заслуживают молекулы VCAM-1 и ICAM-1 (из суперсемейства
иммуноглобулинов) и Р-селектины. Синтез молекул адгезии могут увеличивать
цитокины. Так, интерлейкин-1 (ИЛ-1) и фактор некроза опухолей (ФНО?) вызывают
или усиливают синтез эндотелиальными клетками VCAM-1 и ICAM-1. В свою очередь,
выброс цитокинов клетками сосудистой стенки стимулируется модифицированными
липопротеидами. Образуется порочный круг. Играет роль и характер тока крови. В
большинстве участков неизмененной артерии кровь течет ламинарно, и возникающие
при этом силы снижают экспрессию (проявление) на поверхности эндотелиальных
клеток молекул адгезии. Также ламинарный кровоток способствует образованию в эндотелии
окиси азота NO. Кроме сосудорасширяющего действия, в низкой концентрации,
поддерживаемой эндотелием, NO обладает противовоспалительной активностью,
снижая, например, синтез VCAM-1. Но в местах ветвления ламинарный ток часто
нарушен, именно там обычно возникают атеросклеротические бляшки. После адгезии
лейкоциты проходят через эндотелий и попадают в интиму. Липопротеиды могут
непосредственно усиливать миграцию: окисленные ЛПНП способствуют хемотаксису
лейкоцитов. К дальнейшему образованию липидного пятна причастны моноциты. В
интиме моноциты становятся макрофагами, из которых за счет опосредованного
рецепторами эндоцитоза липопротеидов возникают заполненные липидами ксантомные
(пенистые) клетки. Раньше предполагали, что в эндоцитозе участвуют хорошо известные
рецепторы ЛПНП, но при дефекте этих рецепторов как у экспериментальных
животных, так и у больных (например, при семейной гиперхолестеринемии) все
равно имеются многочисленные ксантомы и атеросклеротические бляшки, заполненные
ксантомными клетками. Кроме того, экзогенный холестерин тормозит синтез этих
рецепторов, и при гиперхолестеринемии их мало. Теперь предполагается роль
скэвенджер-рецепторов макрофагов (связывающих в основном модифицированные
липопротеиды) и других рецепторов для окисленных ЛПНП и мелких атерогенных
ЛПОНП. Некоторые ксантомные клетки, поглотившие липопротеиды из межклеточного
вещества, покидают стенку артерии, препятствуя тем самым накоплению в ней
липидов. Если же поступление липопротеидов в интиму преобладает над их выведением
с макрофагами (или другими путями), липиды накапливаются и в итоге образуется
атеросклеротическая бляшка. В растущей бляшке некоторые ксантомные клетки
подвергаются апоптозу или некрозу. В результате в центре бляшки образуется
полость, заполненная богатыми липидами массами, что характерно для поздних
стадий атерогенеза.
Про- и антиатерогенные факторы. При поглощении
модифицированных липопротеидов макрофаги выделяют цитокины и факторы роста,
способствующие развитию бляшки. Одни цитокины и факторы роста стимулируют
деление гладкомышечных клеток и синтез межклеточного вещества, которое
накапливается в бляшке. Другие цитокины, особенно интерферон-? из
активированных Т-лимфоцитов, тормозят деление гладкомышечных клеток и синтез
коллагена. Такие факторы, как ИЛ-1 и ФНО, вызывают выработку в интиме
тромбоцитарного фактора роста и фактора роста фибробластов, которые играют роль
в дальнейшей судьбе бляшки. Таким образом, происходит сложное взаимодействие
факторов, как ускоряющих, так и тормозящих атерогенез. Велика роль и небелковых
медиаторов. Активированные макрофаги и клетки сосудистой стенки (эндотелиальные
и гладкомышечные) вырабатывают свободные радикалы кислорода, которые
стимулируют пролиферацию гладкомышечных клеток, усиливают синтез цитокинов, а
также связывают NO. С другой стороны, активированные макрофаги способны к
синтезу индуцируемой NO-синтазы. Этот высокоактивный фермент вырабатывает NO в
высоких, потенциально токсичных концентрациях — в отличие от небольшой
концентрации NO, создаваемой конститутивной формой фермента — эндотелиальной
NO-синтазой. Помимо макрофагов, в удалении холестерина из пораженной интимы
участвуют липопротеиды высокой плотности (ЛПВП), обеспечивающие так называемый
обратный транспорт холестерина. Доказана четкая обратная зависимость между
концентрацией холестерина ЛПВП и риском ИБС. У женщин детородного возраста
концентрация холестерина ЛПВП выше, чем у сверстников-мужчин, и во многом
благодаря этому женщины реже страдают атеросклерозом. В эксперименте показано,
что ЛПВП способны удалять холестерин из ксантомных клеток.
Участие гладкомышечных клеток.
Атеросклеротическая бляшка развивается из липидного пятна, но не все пятна
становятся бляшками. Если для липидных пятен характерно накопление ксантомных
клеток, то для бляшек — фиброз. Межклеточное вещество в бляшке синтезируют в
основном гладкомышечные клетки, миграция и пролиферация которых — вероятно,
критический момент в образовании фиброзной бляшки на месте скопления ксантомных
клеток. Миграцию в липидное пятно гладкомышечных клеток, их пролиферацию и
синтез межклеточного вещества вызывают цитокины и факторы роста, выделяемые под
влиянием модифицированных липопротеидов и других веществ макрофагами и клетками
сосудистой стенки. Так, тромбоцитарный фактор роста, выделяемый активированными
эндотелиальными клетками, стимулирует миграцию гладкомышечных клеток из медии в
интиму. Образуемые локально факторы роста вызывают деление как собственных
гладкомышечных клеток интимы, так и клеток, пришедших из медии. Один из мощных
стимуляторов синтеза этими клетками коллагена — трансформирующий фактор роста
р. Кроме паракринной (факторы поступают от соседних клеток) происходит и
аутокринная (фактор вырабатывается самой клеткой) регуляция гладкомышечных
клеток. В результате происходящих с ними изменений ускоряется переход липидного
пятна в атеросклеротическую бляшку, содержащую много гладкомышечных клеток и
межклеточного вещества. Как и макрофаги, эти клетки могут вступать в апоптоз:
его вызывают цитокины, способствующие развитию атеросклероза.
. Классификация
От того, какие артерии поражены преимущественно
атеросклероз различают:
· атеросклеротическое поражение аорты,
· атеросклеротическое поражение
коронарных артерий(венечных) артерий сердца,
· атеросклеротическое поражение
артерий мозга и нижних конечностей;
· атеросклеротическое поражение
почечных и мезентеральных артерии.
Атеросклерозу способствует малоподвижный образ
жизни, курение, жирная пища, а также неумеренная прибавка в весе. Профилактика
атеросклероза требует перехода на пищу, содержащую мало жира и холестерина,
отказа от курения; необходимо регулировать кровяное давление с помощью диеты и,
если нужно, лекарственных препаратов; важны для профилактики атеросклероза
также физические упражнения и поддержание нормального веса. Когда клинические
признаки атеросклероза уже появились, можно замедлить его прогрессирование, а в
некоторых случаях и вызвать обратное развитие атеросклеротических изменений,
используя средства, снижающие содержание холестерина в составе ЛПНП и
повышающие уровень связанного с ЛПВП холестерина в крови.
Мы можем воздействовать лишь на один из четырех
механизмов формирования атеросклероза — нарушенный липидный, холестериновый
обмен.
атеросклероз эластический бляшка клинический
Литература
1.
Внутренние болезни по Тинсли и Харри. Том 2.-Москва:Практика,2002
.
Атеросклероз/А. Л. Раков, В. Н. Колесников//Новая аптека.-2002.-№ 6
.
Атеросклероз-основные теории развития/Мкртчян//Диабет. Образ жизни.-2004.-№ 6
.
Атеросклероз: клиническая значимость и возможности предупреждения/Марцевич//Лечащий
врач.-2004.-№ 2
.
Немедикаментозные методы коррекции гиперлипидемии/Д. М. Аронов//Лечащий
врач.-2002.-№ 7-8
Приложение
Вид пораженной артерии атеросклерозом


