Эритроциты в мазке крови больного с анемией
Морфологическое исследование клеток крови
Морфологическое исследование эритроцитов, лейкоцитов, тромбоцитов и подсчет лейкоцитарной формулы производят в окрашенных мазках крови.
Качественная оценка эритроцитов имеет большое диагностическое и прогностическое значение. Обязательным является определение размеров и формы эритроцитов, их окраски, наличие и степень анизоцитоза и пойкилоцитоза, наличие патологических форм эритроцитов и включений в них.
При отсутствии автоматического анализатора для определения размеров эритроцитов измеряют их средний диаметр с построением эритроцитометрической кривой Прайс-Джонса (гистограмма распределения эритроцитов по размеру). Диаметр нормальных эритроцитов в мазке равен 7–8 мкм, средний диаметр — 7,55 мкм. Эритроциты размером более 8 мкм называются макроцитами (большие эритроциты с сохраненным просветлением в центре), более 12 мкм — мегалоциты или гигантоциты (гигантские эритроциты без просветления в центре). Эритроциты диаметром менее 6,5 мкм называются микроцитами, менее 2–3 мкм — шизоцитами. В норме в периферической крови выявляется 15,5 % микроцитов и 16,5 % макроцитов.
При использовании автоматического анализатора клеток крови проводится определение среднего объема эритроцитов (MCV), в зависимости от которого различают микроциты (MCV менее 75 мкм3), нормоциты (MCV в пределах 75–95 мкм3) и макроциты (MCV более 95 мкм3). На основании среднего объема эритроцитов строится эритроцитометрическая кривая.
Клиническое значение. При микроцитозе 30–50 % от общего числа эритроцитов составляют микроциты. Микроцитоз наблюдается при ряде наследственных анемий (талассемии, гемоглобинопатии, микросфероцитоз, серповидноклеточная анемия, атрансферринемия, врожденная форма сидеробластной анемии).
Сдвиг эритроцитометрической кривой влево (увеличение количества эритроцитов малого диаметра) наблюдается при многих приобретенных анемиях (железодефицитные анемии, анемия хронических заболеваний, анемии при отравлении свинцом и др.).
При макроцитозе 50 % и более от общего числа эритроцитов составляют макроциты. Макроцитоз чаще всего наблюдается при В12- и фолиеводефицитной анемиях.
Увеличение количества эритроцитов разного размера в мазке крови называется анизоцитозом. Это ранний признак анемии, наблюдающийся при ее легкой степени.
Выделяют три степени анизоцитоза, которые обозначаются цифрами 1, 2 и 3.
«а–1» — 30–50 % эритроцитов имеют измененный диаметр.
«а–2» — 50–75 % анизоциты
«а–3» — >75 % анизоциты. Указать тенденцию изменений (микроцитоз или макроцитоз).
Мазок периферической крови при железодефицитной анемии.
Анизоцитоз, микроцитоз, гипохромия 2–3, шизоциты
Мазок периферической крови при В12-дефицитной анемии.
Анизоцитоз, макроцитоз, гиперхромия, тельца Жолли.
В мазке крови большинство эритроцитов имеет округлую форму, и только малая часть (до 10 %) отличается по своей форме. Увеличение количества эритроцитов разной формы называется пойкилоцитозом. При этом эритроциты могут становиться овальными, грушевидными, звездчатыми, зазубренными и др. Пойкилоцитоз является результатом продукции патологических клеток костным мозгом либо развивается вследствие повреждения нормальных клеток после выхода их из костного мозга в кровяное русло. Присутствие некоторых специфических форм эритроцитов (микросфероцитоз, эллиптоцитоз, стоматоцитоз) в большем количестве по сравнению с нормой имеет важное диагностическое значение.
Мазок периферической крови при наследственной гемолитической анемии Минковского-Шофара
Микросфероциты — эритроцитарные клетки диаметром менее 5,0 мкм, правильной сферической формы, без физиологического просвета. В норме допускается до 0,9 % микросфероцитов.
1,4 % микросфероцитов уже считается диагностическим для анемии Минковского-Шофара. Во время гемолитического криза количество микросфероцитов достигает 25–30 % и более.
Мазок периферической крови при эллипсоцитарной наследственной гемолитической анемии
Эллипсоциты (овалоциты)
В норме у здорового человека не более 5,0 % эллипсоцитов. Если более 25 %, это диагностическое количество для эллипсоцитоза. Эллипсоцитоз, может быть, как вариант нормы, если он не сопровождается анемией — конституционная аномалия.
Если эллипсоцитоз сопровождается анемией, падением Нb и Er, это редкая наследственная эллипсоцитарная гемолитическая анемия.
Стоматоциты в мазке периферической крови
Стоматоциты — эритроциты с центральным просветлением в виде вытянутой полоски и своей изогнутостью напоминают форму рта. Встречаются при наследственном стоматоцитозе, аутоиммунных гемолитических анемиях, заболеваниях печени.
Мазок периферической крови при анемии. Мишеневидные эритроциты с центральным расположением молекулы гемоглобина в виде мишени. Характерны для талассемии с патологической формой HGB-A, HGB-A2, HGB-E, HGB-F и др. Диагноз ставится после электрофоретического исследования молекулы гемоглобина.
Мазок периферической крови при серповидноклеточной наследственной гемолитической анемии
Серповидные эритроциты (дрепаноциты)
Мазок периферической крови при идиопатическом миелофиброзе. Анизоцитоз, макроцитоз, гиперхромия, пойкилоцитоз, дакриоциты — каплевидные эритроциты встречаются при всех хронических миелопролиферативных заболеваниях, но чаще и в большем количестве при идиопатическом миелофиброзе.
Выделяют три степени пойкилоцитоза, которые также обозначаются цифрами п–1, 2 и 3:
«п»–1 — единичные эритроциты в каждом поле зрения имеют изменённую форму
«п»–2 — 50 % эритроцитов имеют изменённую форму
«п»–3— >50 % эритроцитов имеют изменённую форму
Как и анизоцитоз, пойкилоцитоз является неспецифическим признаком любой анемии и отражает ее степень. Однако, в отличие от анизоцитоза, пойкилоцитоз появляется только при выраженной анемии и имеет более неблагоприятное прогностическое значение.
Мазок периферической крови при гемолитической анемии. Анизоцитоз 2, пойкилоцитоз 3 микросфероциты, мишеневидные эритроциты, дакриоциты
Эритроциты здоровых людей являются нормохромными, т.е. имеют равномерную окраску и небольшое (не более 1/3 диаметра клетки) просветление в центре (MCH — 25–34 пг, MCV — 80–95 fl, ЦП — 0,85–1,05).
Гипохромия — увеличение центральной неокрашенной части эритроцита больше нормы (MCH
— Гипохромия 1 — центр просветления расширен.
— Гипохромия 2 — окрашена узкая полоска «баранка».
— Гипохромия 3 — окрашены тонкие контуры «пустых» Er — анулоциты.
Мазок периферической крови при железодефицитной гипохромной анемии. Анизоцитоз, микроцитоз, гипохромия 2
Гипохромный эритроцит имеет расширенный физиологический просвет, сниженную плотность окраски:
МСН
Усиленная окраска эритроцитов называется гиперхромией. Гиперхромия обусловлена увеличением объема эритроцитов и обычно сочетается с макроцитозом и мегалоцитозом (МСН > 34 пг; ЦП > 1,1; MCV > 95 фл). Более интенсивно окрашиваются микросфероциты.
Мазок периферической крови при В12-дефицитной анемии. Анизоцитоз, макроцитоз,гиперхромия
Гиперхромия — интенсивная окраска эритроцитов, связанная с повышенным содержанием гемоглобина, физиологический просвет уменьшен или отсутствует совсем.
В норме эритроциты окрашиваются кислыми красками, но молодые эритроциты с остатками ядерной субстанции (ретикулоциты) могут окрашиваться основными, приобретая различные оттенки серовато-сиреневого, серовато-фиолетового или серовато-голубого цвета. Эти клетки называются полихроматофилами. Полихроматофилия (полихромазия) — показатель усиленной регенерации костного мозга (наблюдается при гемолитических и постгеморрагических анемиях, при хронических миелопролиферативных заболеваниях, в результате лечения В12-дефицитной анемии).
В зависимости от числа полихроматофилов в поле зрения различают три степени полихромазии (1, 2, 3).
Полихромазия 1 — Единичные через поле зрения.
Полихромазия 2 — Единичные в каждом поле зрения.
Полихромазия 3 — Несколько полихроматофилов в каждом поле зрения.
Мазок периферической крови при гемолической анемии. Полихромазия 3
При различных состояниях в мазке крови могут обнаруживаться патологические формы эритроцитов (ядерносодержащие — нормобласты), а также внутриэритроцитарные включения ядерного и цитоплазматического происхождения. Ядро содержащие эритроциты (синонимы: эритрокариоциты, нормобласты) в значительном количестве встречаются при гемолитических анемиях (прежде всего — гемолитическом кризе) и остром эритромиелозе (М6 по FAB-классификации). Умеренный нормобластоз наблюдается при постгеморрагических анемиях, сублейкемическом миелозе и метастазах злокачественных опухолей в костном мозге. Единичные нормобласты могут встречаться при В12-дефицитной анемии, миелодиспластических синдромах, хроническом миелолейкозе.
Нормобласты отмечаются во время подсчета лейкоцитарной формулы на 100 лейкоцитов.
Пример:
Нормобласты — 80 на 100 лейкоцитов, возможно и 100 на 100 лейкоцитов и даже более.
Гематологический анализатор считает лейкоциты и нормобласты в одном канале и суммирует их, как лейкоциты, увеличивая при этом истинное количество WBC в разы. Требуется пересчет истинного количества лейкоцитов.
Пример:
Количество лейкоцитов в периферичекой крови — 18,0 х 109/л (данные анализатора). Нормобласты — 80/100 лейкоцитов. Составляем пропорцию:
(100+80) — 18 х 109/л
100 — Х,
где Х — истинное количество лейкоцитов.
Истинное количество лейкоцитов в периферической крови равно 10 х109/л.
Уровень лейкоцитов при гемолитическом кризе повышается, отмечается сдвиг влево до миелоцитов.
Мазок периферической крови при гемолитической анемии. Анизоцитоз, пойкилоцитоз, полихромазия, нормобластоз.
Мазок периферической крови больного после спленэктомии. Множественные тельца Жолли.
Мазок периферической крови при гипохромной анемии. Анизоцитоз, микроцитоз, гипохромия, базофильная пунктация и кольцо Кебота.
Мазок периферической крови при B12-дефицитной анемии. Анизоцитоз, макроцитоз, гиперхромия, множественные кольца Кебота.
Мазок периферической крови при гиперхромной анемии.
Базофильная пунктация эритроцитов
Среди внутриэритроцитарных включений ядерного происхождения различают тельца Жолли (круглые включения сине-фиолетового или вишнево-красного цвета диаметром 1–2 мкм — остатки ядра), кольца Кебота (остатки ядерной оболочки в форме тонких нитеобразных колец, “восьмерки” или эллипса, окрашенные в красный цвет) и пылинки Вейденрейха (мелкая азурофильная, иногда голубая зернистость, чаще обнаруживается в мегалоцитах). Ядерные включения свидетельствуют о неэффективном эритропоэзе и встречаются при В12-дефицитных и гемолитических анемиях. Кроме того, эритроциты с тельцами Жолли появляются после спленэктомии и при функциональной гипосплении и асплении у больных хроническими миелопролиферативными заболеваниями.
К внутриэритроцитарным включениям цитоплазматического происхождения относится базофильная пунктация (зернистость), которая представляет собой патологическую преципитацию вещества рибосом, перерожденных митохондрий и сидеросом и выглядит как точечная зернистость темно-синего цвета различной величины. Эритроциты с базофильной пунктацией встречаются при токсическом повреждении костного мозга (отравления свинцом, цинком, ртутью и др.), ряде анемий талассемии, мегалобластные анемии), миелодиспластических синдромах, тяжёлых анемиях другого происхождения, при лечении цитостатиков.
Это является неблагоприятным прогностическим признаком.
Ваша Вест Медика.
Температурные
кривые — графическое изображение
колебаний температуры при каждодневном
измерении. Температурные кривые дают
наглядное представление о характере
лихорадки (см.), имеют нередко существенное
диагностическое и прогностическое
значение.
Виды кривых позволяют
выделить следующие типы
лихорадки.
1. При постоянной лихорадке
(febris continua) температура тела обычно
высокая, в пределах 39°, держится в течение
нескольких дней или недель с колебаниями
в пределах 1°. Встречается при острых
инфекционных заболеваниях: сыпной
тиф, крупозная пневмония и др. (рис.
1).
2. Послабляющая, или ремиттирующая,
лихорадка (febris remittens) характеризуется
значительными суточными колебаниями
температуры тела (до 2° и более), встречается
при гнойных заболеваниях (рис. 2).
3.
Перемежающаяся, или интермиттирующая,
лихорадка (febris intermittens) характеризуется
резким подъемом температуры тела до
39—40° и больше и спадом в короткий срок
до нормальных и даже субнормальных
цифр; через 1—2—3 дня такой же подъем и
спад повторяются. Характерна для малярии
(рис. 3).
4. Гектическая, или истощающая,
лихорадка (febris hectica) характеризуется
большими суточными колебаниями
температуры тела (свыше 3°) и резким
падением ее до нормальных и субнормальных
цифр, причем колебания температуры
большие, чем при ремиттирующей лихорадке;
наблюдается при септических состояниях
и тяжелых формах туберкулеза (рис. 4).
5.
Возвратная лихорадка (febris recurrens).
Температура тела повышается сразу до
высоких цифр, держится на этих значениях
несколько дней, снижается затем до
нормы. Через некоторое время лихорадка
возвращается и вновь
сменяетсяремиссией (лихорадочных
приступов бывает несколько, до 4—5).
Такой тип лихорадки
характерен для некоторых спирохетозов (возвратный
тиф и др.) (рис. 5).
6. Волнообразная
лихорадка (febris undulans). Постепенное изо
дня в день повышение температуры с
аналогичным характером снижения. Может
быть несколько волн подъема и снижения
температуры, отличается от возвратной
лихорадки постепенным нарастанием и
спадением температуры. Встречается
прибруцеллезе и
некоторых других заболеваниях (рис.
6).
7. Извращенная лихорадка (febris in
versa). Утренняя температура выше вечерней,
встречается при туберкулезе,
затяжном сепсисе,
прогностически неблагоприятна.
8.
Неправильная лихорадка встречается
наиболее часто. Суточные колебания
температуры тела разнообразны,
длительность не определяется. Наблюдается
приревматизме,
пневмониях, дизентерии, гриппе (рис.
7).
По температурным кривым различают
3 периода лихорадки.
1. Начальный период,
или стадия нарастания температуры
(stadium incrementi). В зависимости от характера
заболевания этот период может быть
очень коротким и измеряться часами,
обычно сопровождаясь ознобом (например,
при малярии, крупозной пневмонии),
или растягиваться на продолжительный
срок до нескольких дней (например, при
брюшном тифе).
2. Стадия разгара лихорадки
(fastigium или acme). Длится от нескольких часов
до многих дней.
3. Стадия снижения
температуры. Быстрое падение температуры
называется кризисом (малярия, крупозное
воспаление легких, сыпной тиф; рис. 8);
постепенное снижение называется лизисом
(брюшной
тиф и др.; рис. 9).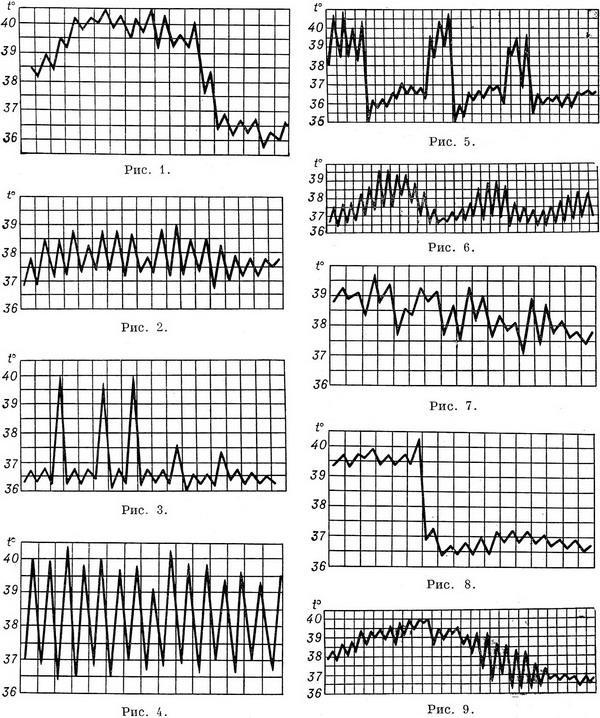
Рис
1—9. Различные виды температурных кривых.
Рис 1—7 Лихорадки: рис. 1 — постоянная;
рис. 2 — послабляющая; рис. 3— перемежающаяся;
рис. 4. — гектическая; рис. 5 — возвратная;
рис 6 — волнообразная; рис. 7 — неправильная.
Рис. 8. Кризис. Рис. 9. Лизис.
При
критическом снижении температуры
наблюдается обильное потоотделение,
нередко падение сосудистого тонуса и
резкая адинамия.
Картина
крови при острой постгеморрагической
анемии претерпевает изменения в
зависимости от времени, прошедшего
после кровопотери. С учетом этого можно
выделить три периода, каждый из которых
характеризуется определенной картиной
периферической крови.
I. Первые
несколько часов после острой кровопотери.
В этот период времени уменьшается общий
объем крови, а также общее количество
эритроцитов в организме. Однако в единице
объема крови содержание эритроцитов и
концентрация гемоглобина не меняются.
Это объясняется тем, что сразу же после
кровопотери срабатывают срочные
компенсаторные реакции, направленные
на уменьшение объема сосудистого русла,
и еще недостаточно выражены реакции,
направленные на восполнение объема
циркулирующей крови (переход жидкости
из тканей в кровь).
II. Период
времени от нескольких часов до нескольких
суток после острой кровопотери. В
результате перехода жидкости из
интерсти-циального пространства в
кровеносные сосуды происходит разведение
крови (гемодилюция). Как результат,
уменьшается количество эритроцитов и
гемоглобина в единице объема крови,
падает гематокрит. Цветовой показатель
остается без изменений (нормохромная
анемия). Качественные изменения
эритроцитов в мазке крови еще не
обнаруживаются.
III. Период
времени от нескольких суток до 1-2 недель
после острой кровопотери. Наиболее
характерной чертой картины крови в этот
период является появление большого
количества регенераторных форм
эритроцитов, что связано с усилением
эритропоэза в красном костном мозге.
Поскольку молодые незрелые эритроциты
содержат гемоглобина меньше по сравнению
со зрелыми клетками, цветовой показатель
уменьшается и анемия становится
гипохромной.
Фолиеводефицитная
анемия является одним из видов
мегалобластный анемий. Фолиевая
кислота необходима для
деления созревоющих клеток крови. При
ее дефиците клетки эритроцитарного
ростка ростут, но не могут делится.
Такое
состояние ведет к тому что в костном
мозге находят огромные клетки, не
способные к делению.
Мегалобластные
анемии — группа заболеваний,
характеризующихся мегалобластным
типом кроветворения. Кроме дефицита витамина
В12 и
фолиевой кислоты, мегалобластная анемия
может быть обусловлена дефицитом
витамина С, наследственным дефицитом
некоторых ферментов, гельминтозом,
спру и другими причинами.
В общем
анализе крови снижение
количества эритроцитов,
средний объем (MCV)
их увеличивается до 110 — 160 мкм3,
диаметр эритроцитов больше
10-12 мкм (макроцитоз, мегалоцитоз),
отмечается пойкилоцитоз и анизоцитоз.
В мегалоцитах — тельца
Жолли, кольца Кебота, базофильная
зернистость. Отмечается
ретикулопения, снижение
числа лейкоцитов и тромбоцитов.
Относительный лимфоцитоз в
анализе крови — особенность этой анемии (в
отличие от раковой анемии). Цветной
показатель выше 1,1. СОЭ увеличена при
выраженной анемии.
В
мазках крови при фолиеводефицитной
анемии выявляется гиперсегментация
ядер гранулоцитов (число
сегментов достигает 6 — 8, в норме же менее
5). В начале заболевания или в период
ремиссии содержание эритроцитов
игемоглобина может
быть близким к норме. Появление большого
числаретикулоцитов в
крови — признак приближающейся
ремиссии.
Анализ
мочи при фолиеводефицитной
анемии без изменений, при развитии
гемолиза появляется уробилин.
В биохимическом
анализе крови повышается
уровень билирубина за
счет неконъюгированной фракции, ферритина,
активность ЛДГ1,
и ЛДГ2, существенно снижается
содержание витамина
В12 (норма
200 — 800 пг/мл) и умеренно —гаптоглобина.
Особенностями
лабораторных показателей при
фолиеводефицитной анемии являются:
—
нормальное содержание витамина В12 в
крови,
—
снижение уровня фолиевой
кислоты в сыворотке
и эритроцитах,
—
нормальная кислотность желудочного
сока (отсутствие атрофического
гастрита).
Тест
с ализариновым красным при фолиеводефицитной
анемии отрицательный (мегалобласты в
отличие от В12-дефицитной анемии
не окрашиваются).
Для
диагностики фолиеводефицитной анемии
используется тест с
гистидином(выведение форминглутаминовой
кислоты многократно увеличивается).
Гемолитическая
анемия — большая группа заболеваний,
которые характеризуются повышенным
разрушением и укорочением жизни эритроцитов.
Классификация гемолитических анемий:
1. Наследственные
гемолитические анемии:
а)
связанные с нарушением структуры
мембраны эритроцитов (микросфероцитарная
анемия Минковского-Шаффара, овалоцитоз,
акатоцитоз);
б) связанные с дефицитом
ферментов в эритроцитах;
в) связанные
с нарушением синтеза гемоглобина
(серповидноклеточная анемия,
гемоглобинозы, талассемия).
2. Приобретенные
гемолитические анемии.
3. Аутоиммунные
и иммунные
анемии.
В
зависимости от локализации процесса
различают анемии,
возникающие в результате действия
внутриклеточных факторов (обычно
наследственных) и внеклеточных факторов
(приобретенных).
К
первым относятся аномалии мембран
эритроцитов, гемоглобина и ферментов,
ко вторым — иммунные, лекарственные
анемии, пароксизмальная
ночная гемоглобинурия и
другие формы.
Главное
проявление гемолитических анемий —
гемолитический синдром, который
имеет место при всех формах заболевания.
Основные
проявления гемолитического синдрома
в анализах:
1. общий
анализ крови — нормохромная
анемия, ретикулоцитоз,
присутствие нормоцитов (ядросодержащих
эритроидных клеток).
2. анализ
мочи — появление уробилина и
отсутствие в моче билирубина.
3. биохимический
анализ крови — повышается
содержание непрямогобилирубина,
снижается уровень гаптоглобина,
укорачивается время жизни эритроцитов,
повышается содержание сывороточного железа.
4.
в анализе костного мозга — раздражение
эритроцитарного ростка.
5.
в анализе
кала — увеличение содержания
стеркобилина (цвет кала темный). Вместе
с тем, при отдельных формах гемолитической
анемии выявляются свойственные им
другие изменения лабораторных
показателей.
Анемия
—
патологический процесс, характеризующийся
уменьшением содержания гемоглобина и
(или) количества эритроцитов в единице
объема крови в сочетании с изменением
их качества.
Патогенетическая
классификация анемий:
1.
Анемии вследствие потери крови
(постгеморрагические, дилюционные):
—
острая постгеморрагическая;
2.
Анемия вследствие нарушения кровообразования
(дизэритропоэтические):
а)
анемия от дефицита гемопоэтических
веществ:
— железодефицитные,
хроническая постгеморрагическая
— В12-фолиеводефицитная,
— дефициты
смешанного типа;
б)
анемия вследствие угнетения или истощения
костного мозга:
-гипопластические
-апластические
3.
Анемия вследствие повышенного
кроворазрушения (гемолитические):
а)
наследственные – мембранопатии ( дефект
оболочки эритроцитов);
гемоглобинопатии;
-ферментопатии
(недостаточность ферментативных систем,
обеспечивающих жиснеспособность
эритроцита);
б)
приобретенные -аутоиммунные,изоиммунные
( в результате образования антител к
эритроцитам );
Для
мазка крови больного острой
постгеморрагической анемией характерен
нормобластический тип кроветворения,
регенеративный сдвиг с появлением
полихромотофильных эритроцитов,
ретикулоцитов (при суправитальной
окраске мазков основными красителями)
и нормоцитов: оксифильных, полихроматофильных,
базофильных.
Мазок
крови больного хронической
постгеморрагической анемией характеризуется
нормобластическим типом кроветворения,
гипохромией, с признаками дегенеративного
сдвига: анизоцитозом и пойкилоцитозом.
Мазок
крови больного В12-фолиеводефицитной
анемией характеризуется мегалобластическим
типом кроветворения, гиперхромией,
признаками дегенеративного сдвига
(анизоцитоз, пойкилоцитоз, в клетках —
тельца Жолли, кольца Кебота).
Мазок
крови больного гемолитической анемией
характеризуется нормобластическим
типом кроветворения: гипо-, изо- или
гиперхромией. Признаки дегенеративного
сдвига: анизоцитоз, пойкилоцитоз,
базофильная пунктуация Признаки
регенеративного сдвига: нормоциты
оксифильные, полихроматофильные,
базофильные и ретикулоциты, обнаруженные
при суправитальной окраске мазка
основными красителями.
Цель:
Изучить количественные и качественные
изменения в системе эритрона
при патологии.
Опыт
1. Подсчет
количества эритроцитов при
постгеморрагической анемии.
Методика:
Постгеморрагическая анемия воспроизводится
у кролика повторным кровопусканием.
Кровь для подсчета эритроцитов набрать
из краевой вены уха кролика после прокола
ее иглой. Кровь набрать в красный меланжер
до метки 0,5 и довести физиологическим
раствором до метки 101. Меланжер встряхивать
в течение 2 мин, на 1/3 содержимое удалить
и заправить сетку камеры Горяева. Подсчет
эритроцитов произвести в 5 расчерченных
больших квадратах по диагонали с
использованием формулы:
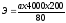

где
а
—
количество эритроцитов в пяти больших
квадратах;
4000
— количество малых квадратов, объем
которых составляет 1 мм3
200
— степень разведения крови;
80
— количество сосчитанных малых квадратов.
Сформулировать
вывод об изменении содержания эритроцитов
при постгеморрагической анемии.
Опыт
2. Подсчет количества ретикулоцитов при
постгеморрагической анемии.
Методика:
Исследуются готовые мазки крови,
окрашенные бриллиант-крезилбау. Мазок
рассмотреть под микроскопом, объектив
иммерсионный, окуляр Х7. Ретикулоциты
отличаются от эритроцитов наличием в
их протоплазме синего цвета сеточки.
Подсчитать 1000 эритроцитов, отметить,
сколько из них ретикулоцитов.
Сделать
вывод о содержании ретикулоцитов при
постгеморрагической анемии.
Подсчет
ретикулоцитов в мазке после окраски их
специальными красителями является на
практике наиболее используемым методом
подсчета количества ретикулоцитов. Это
связано с тем, что метод простой,
достаточно дешевый и не требует
специального дорогостоящего оборудования,
в связи с чем может применяться в любой
клинико-диагностической лаборатории.
Выявление
зернисто-сетчатой субстанции ретикулоцитов
при суправитальной окраске щелочными
красками с дальнейшим подсчетом их в
мазке крови.
Реактивы
Можно
использовать один из следующих красителей:
Насыщенный
раствор бриллиантового крезилового
синего в абсолютном спирте (для
приготовления абсолютного спирта надо
выдержать 96% этанол в нескольких сменах
прокаленного порошка медного купороса).
На 100 мл абсолютного спирта берут 1,2 г
краски.Раствор
азура I: азур I – 1 г, аммония оксалат –
0,4 г, натрия хлорид – 0,8 г, этиловый спирт
96% — 10 мл, дистиллированная вода – 90 мл.
Раствор краски в закрытом флаконе
помещают на 2 – 3 дня в термостат при
37° C и периодически энергично взбалтывают.
Затем охлаждают до комнатной температуры
и фильтруют через бумажный фильтр.
Раствор сохраняют в посуде из темного
стекла. При появлении осадка краску
следует снова профильтровать.Раствор
азура II: азур II – 1 г, натрия цитрат – 5
г, натрия хлорид – 0,4 г, дистиллированная
вода – 45 мл. Раствор оставляют в термостат
при 37° C на 2 суток, периодически помешивая.
Для ускорения растворения краску можно
прогреть на слабом огне в течение 15 –
20 мин, не доводя до кипения. Охлаждают
до комнатной температуры и фильтруют.
Хранят в посуде из темного стекла.
Специальное оборудование
Микроскоп.
Ход определения
Окраску
ретикулоцитов проводят либо на стекле,
либо в пробирке.
Окраска
ретикулоцитов на стекле
При
окраске ретикулоцитов на стекле хорошо
вымытое и обезжиренное предметное
стекло подогревают над пламенем горелки.
Стеклянной палочкой наносят на стекло
каплю одного из перечисленных выше
красителей и готовят мазок из краски
шлифованным стеклом. Стеклографом
маркируют сторону стекла, на которую
нанесен мазок краски. В таком виде стекла
можно заготовить впрок и хранить в сухом
темном месте. Перед проведением анализа
готовят влажную камеру. Обычно для этого
пользуются чашкой Петри с уложенными
по краям валиками смоченной ваты или
фильтровальной бумаги. Наносят каплю
крови на мазок краски, готовят из нее
тонкий мазок и тотчас помещают во влажную
камеру на 3 – 10 мин. Затем высушивают
мазки на воздухе.
Подсчет ретикулоцитов.
Приготовленные
одним из указанных выше способов мазки
микроскопируют с иммерсионным объективом.
В мазке ретикулоциты и эритроциты
окрашены в желтовато-зеленоватый цвет,
зернисто-нитчатая субстанция в
ретикулоцитах – в синий (при окраске
азуром II и бриллиантовым крезиловым
синим) или синевато-фиолетовый цвет
(при окраске азуром I).
Находят
поля зрения, где эритроциты располагаются
раздельно. В этих полях зрения необходимо
подсчитать не менее 1000 эритроцитов и
отметить среди них количество эритроцитов,
содержащих зернисто-нитчатую субстанцию.
Большая точность получается при подсчете
на 2000 – 3000 эритроцитов.
В
связи с тем, что в поле зрения располагается
большое количество эритроцитов, что
затрудняет подсчет, необходимо ограничить
(уменьшить) поле зрения. Для этого можно
воспользоваться либо специальным
окуляром, в котором можно уменьшить
поле зрения до требуемых размеров, либо
воспользоваться специальным «окошком»
(из бумаги вырезают круг диаметром
несколько меньше окуляра, в центре круга
вырезают небольшой ромбик и вставляют
полученное окошко в окуляр).
Количество
подсчитанных ретикулоцитов выражают
на 100 (в процентах) или на 1000 (в промилле)
эритроцитов.
Метод
подсчета количества ретикулоцитов при
помощи люминесцентной микроскопии
отличается простотой и требует немного
времени, более точен по сравнению с
обычным методом, так как при люминесцентной
микроскопии обнаруживаются мельчайшие
зерна сетчато-нитчатого вещества, однако
он возможен только при наличии
люминесцентного микроскопа и специальных
красителей, в связи с чем доступен лишь
немногим лабораториям.
Соседние файлы в предмете Патологическая физиология
- #
- #
- #
- #
- #
- #


