Экг при ибс атеросклерозе стенокардии
Стенокардия – одна из форм ишемической болезни сердца (ИБС), протекает с болью в грудной клетке, обусловлена ишемией (уменьшение кровоснабжения какого-либо участка миокарда вследствие нарушения поступления артериальной крови), причина которой − атеросклероз. Различают: стабильную стенокардию напряжения (с указанием функциональных классов, коронарный синдром Х), нестабильную (впервые возникшая, прогрессирующая, постинфарктная), вазоспастическую (вариантную/Принцметала).
Как же проявляется стенокардия на ЭКГ и с помощью чего можно ее увидеть.
Основной способ диагностики этого расстройства − электрокардиографический метод с дальнейшей расшифровкой электрокардиограммы.
| Вид | ЭКГ-признаки стенокардии |
|---|---|
| Стабильная стенокардия напряжения | Депрессия ST больше 1 мм, реже его подъем в отведении от стенки левого желудочка в соответствующей зоне и снижение в реципрокных отведениях. Отрицательный или положительный и высокий Т. |
| Нестабильная | Поскольку этот вид относится к острому коронарному синдрому, изменения будут таковы: депрессия ST более 1 мм в двух или больше отведениях и отрицательный Т, по форме напоминающий равнобедренный треугольник. Возможно возникновение кратковременных эпизодов блокад ножек пучка Гиса. |
| Вазоспастическая | Подъем ST с переходом на высокий Т. Иногда расширение QRS, увеличение R, Q похож на патологический. Появление предсердно-желудочковых блокад и фибрилляции предсердий. Длятся изменения не больше 5-20 минут. |
Есть случаи, в которых изменения на ЭКГ при стенокардии недостаточно убедительны, и это затрудняет постановку диагноза. Тогда прибегают к использованию дополнительных методов исследования. К ним относят и холтеровское мониторирование ЭКГ (ХМ).
При ХМ на ЭКГ наблюдают смещение сегмента ST разной выраженности и протяжности, что характерно для стабильной стенокардии напряжения, нестабильной и Принцметала. Для первой свойственно снижение ST, которое медленно достигает своего максимума, а потом исчезает после прекращения нагрузки.
Нередко для постановки диагноза ишемической болезни сердца и в частности самой стенокардии используют пробы с физической нагрузкой.
Рассмотрим некоторые из них.
Частые приступы стенокардии − показания к этой диагностической манипуляции.
Противопоказания:
- сердечная недостаточность ІІ Б и ІІІ;
- частые приступы стенокардии, их усиление в последнюю неделю;
- расслаивающая аневризма аорты;
- дыхательная недостаточность;
- острый тромбофлебит;
- тромбоэмболия;
- острые инфекционные заболевания.
Подготовка к пробе:
Описание методики ВЭМ:
- обследование проводят после измерения артериального давления и регистрации электрокардиограммы в покое и определения существующего отклонения от нормы;
- выполняют после проведения пробы с гипервентиляцией;
- применяют ступенчатую прерывистую методику;
- начинают из 25 Вт (5 минут), с каждой следующей ступенькой нагрузку увеличивают на 100%.
Критерии прекращения пробы при ИБС и стенокардии:
- изменения на ЭКГ − горизонтальное или корытоподобное смещение сегмента ST на 1 мм или больше 2 мм при резко позитивном тесте;
- увеличение соотношения QX/QT больше, чем на 50% (Х-место на изолинии начала зубца Т);
- возникновение симптомов стенокардии (загрудинной боли), которая появляется у 54-83% людей.
Пример фото ВЭМ пробы
Метод основан на свойстве вещества накапливаться прямо пропорционально величине регионарного кровотока. Показания − сомнительная, либо не доведенная до появления диагностических критериев ВЭМ. Возникновение дефекта накопления при незначительной нагрузке говорит о динамической ишемии.
Чувствительность пробы и критерии оценки такие же, как и в предыдущей. Особенность в том, что получают изображение левого желудочка и определяют его фракцию выброса.
Объединяет ВЭМ и эхокардиографию. Определяет изменения на ограниченном участке сердечной мышцы. Критерии позитивной пробы: максимальная фракция (ФВ) выброса ≤ 35%; увеличение ФВ меньше чем на 5%; проявление нарушения локальной сократимости.
Стенокардия − серьезное заболевание, которое важно вовремя выявить, поскольку оно быстро прогрессирует и приводит к инфаркту миокарда. ЭКГ считают основным методом диагностики. Благодаря ему, помимо ишемических изменений определяют и другие, которые непосредственно влияют на течение этой болезни (гипертрофия левого желудочка и предсердия, атриовентрикулярные блокады, различные нарушения ритма). Но в сомнительных случаях врач назначает больному дополнительные обследования. Они на сегодня доступны и безопасны для пациента.
Для подготовки материала использовались следующие источники информации.
• Причиной ИБС является стеноз коронарных артерий.
• Стабильная стенокардия проявляется характерной симптоматикой, а именно сжимающей загрудинной болью, во время которой специфические объективные изменения, например на ЭКГ или в уровне биохимических маркеров в сыворотке крови (активность креатинкиназы, ее МВ-фракции и концентрация тропонинов), отсутствуют.
• ЭКГ в состоянии покоя часто нормальная, иногда может регистрироваться незначительная депрессия сегмента ST или отрицательный зубец Т.
• Патофизиологический механизм стабильной стенокардии связан с умеренным или выраженным стенозом коронарной артерии. Вследствие стеноза при физической нагрузке развивается ишемия миокарда, сопровождающаяся недостаточной доставкой кислорода к сердечной мышце.
Стабильная стенокардия является хронической формой ИБС и обычно бывает обусловлена умеренным или значительным стенозом коронарных артерий. В состоянии покоя стабильная стенокардия не проявляется.
Типичным клиническим проявлением этой формы ИБС является приступ боли за грудиной, которая в основном появляется при физической нагрузке. Далее приводим 5 основных особенностей такой боли.
Пять типичных особенностей боли при стенокардии:
• Провоцирующие факторы. Приступ боли при стабильной стенокардии провоцируется физической или психоэмоциональной нагрузкой, стрессом, вдыханием холодного воздуха, а также обильной едой. Если боль в области сердца появляется в состоянии полного покоя и проходит при физической нагрузке, стенокардию можно исключить.
• Факторы, облегчающие боль. Хорошим эффектом при стенокардии обладают препараты нитроглицерина. Так, после приема одной капсулы нитроглицерина боль обычно быстро проходит. У здоровых людей прием нитроглицерина вызывает появление головной боли.
• Длительность. Боль обычно длится недолго, часто только несколько минут, если ее продолжительность превышает четверть часа, следует заподозрить ИМ.
Об этих 5 особенностях следует всегда помнить. Прицельный опрос пациента, который жалуется на боль в груди, и выяснение описанных особенностей позволяет во многих случаях поставить точный диагноз.
ЭКГ в покое при стабильной стенокардии часто нормальная. Иногда наблюдаются неспецифические изменения в виде незначительного снижения сегмента ST или отрицательного зубца Т.
Эти изменения интервала ST регистрируются в основном в отведениях V5 и V6, а также I и aVL, особенно во время приступа.
ЭКГ пациента со стенокардией в анамнезе.
В настоящее время приступов не отмечается. Незначительное снижение сегмента ST и отрицательный зубец Т в отведениях V3-V5.
Однако иногда наблюдается корытообразная депрессия сегмента ST, которая обычно бывает обусловлена дигитализацией или, реже, другими формами ИБС.
При ИБС первичные изменения других показателей ЭКГ, таких как зубец Р и R, комплекс QRS или интервал PQ, не характерны. Регистрация патологического зубца Q говорит о перенесенном ранее ИМ, что подтверждает диагноз ИБС.
Симптомы ИБС, как уже упоминалось, появляются при физической нагрузке. При этом у 50% больных ИБС, подтвержденной при помощи коронароангиографии, на ЭКГ в состоянии покоя изменения могут отсутствовать. Поэтому в настоящее время при соответствующей клинической симптоматике в дополнение к ЭКГ в покое выполняют ЭКГ-пробу с дозированной физической нагрузкой на велоэргометре.
Кроме того, выполняют также мониторирование ЭКГ и ЭхоКГ, а также определяют уровень биохимических маркеров некроза миокарда в сыворотке крови. Далее при необходимости выполняют сцинтиграфию миокарда, стресс-ЭхоКГ и стресс-МРТ.
Прямое подтверждение ИБС позволяет получить коронароангиография. Результаты исследования крови на сывороточные маркеры, такие, как креатинкиназа, ее миокардиальная (MB) фракция, тропонины I и Т, при стабильной стенокардии бывают отрицательными.
Тактика при стабильной стенокардии напряжения:
• медикаментозная терапия (например, нитратами, блокаторами бета-адренергических рецепторов, блокаторами кальциевых каналов, статинами, аспирином);
• после коронароангиографии при необходимости выполняют чрескожные коронарные вмешательства (ЧKB) или коронарное шунтирование.
Особенности стабильной стенокардии напряжения:
• Отсутствие жалоб в покое
• Появление приступа загрудинной боли только при нагрузке
• Отсутствие изменений на ЭКГ в покое
• Нормальный уровень активности креатинкиназы и концентраций тропонинов
Многие годы безуспешно боретесь с ХОЛЕСТЕРИНОМ?
Глава Института: «Вы будете поражены, насколько просто можно снизить холестерин просто принимая каждый день.
Атеросклероз – это очень серьезное хроническое заболевание, которое заключается в отложении избыточного количества холестерина на внутренней оболочке артерий. Вследствие этого в сосудах развивается хронический воспалительный процесс, а просвет их неизменно сужается. Как известно, чем уже сосудистый просвет, тем хуже осуществляется кровоснабжение соответствующих органов. Это заболевание может привести к ряду неблагоприятных последствий для организма, и поэтому знать его патогенез необходимо от и до.
Лечение атеросклероза направлено на снижение уровня холестерина. Для этого применяют антиатеросклеротические препараты (Статины, Фибраты, анинообменные смолы и препараты никотиновой кислоты), регулярные физические нагрузки для снижения веса, также важна диета с низким содержанием холестерина и животных жиров. По желанию можно применять народные средства, которые можно легко приготовить в домашних условиях.
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Прогноз при атеросклерозе зависит от степени поражения, его продолжительности и от качества лечения пациентов.
Для профилактики рекомендуется отказаться от вредных привычек, систематически заниматься спортом, поддерживать физическую форму и соблюдать диету.
Атеросклероз по своей природе является мультифакториальным процессом. Соответственно, к его возникновению может привести далеко не одна причина. На сегодняшний день достоверно не установлены все причины развития заболевания. Медиками выявлены факторы риска, увеличивающие вероятность возникновения патологии.
Основными факторами риска, которые наиболее часто приводят к развитию заболевания, являются:
Помимо этого к фактору риска относят воздействие на организм частых физических и психологических стрессов. Эмоциональные перегрузки приводят к тому, что из-за них часто повышается давление, а сосуды, в свою очередь, подвергаются сильному спазму.
На начальных этапах заболевание протекает бессимптомно. Первые симптомы появляются тогда, когда вследствие развития патологии в организме появляются осложнения. Клинические проявления атеросклеротического поражения артерий зависят от локализации процесса. Процессу могут подвергаться различные сосуды, поэтому и симптоматика может иметь различия.
Атеросклероз коронарных артерий. При этом страдают коронарные или венечные артерии. Они несут обогащенную кислородом кровь к сердцу. При их поражении миокард не получает достаточно кислорода, и это может проявляться в виде характерных приступов стенокардии. Стенокардия – это прямое проявление ишемической болезни сердца (ИБС), при котором больные ощущают сильную жгучую, сдавливающую боль за грудиной, одышку и страх смерти.
Аортальный атеросклероз. Наиболее часто страдает дуга аорты. При этом жалобы больных могут быть неопределенными, к примеру, на головокружения, общую слабость, иногда обмороки, небольшие боли в груди.
Атеросклероз церебральных артерий (сосудов головного мозга). Имеет четко выраженную симптоматику. Больных беспокоят нарушения памяти, они становятся очень обидчивыми, настроение их часто меняется. Могут быть головные боли и преходящие нарушения мозгового кровообращения (транзиторные ишемические атаки). Для таких больных характерен признак Рибо: они могут достоверно вспомнить события десятилетней давности, но почти никогда не смогут рассказать, что происходило день или два назад. Последствия таких нарушений весьма неблагоприятны – может развиться инсульт (отмирание участка головного мозга).
Атеросклероз мезентериальных (или брыжеечных) артерий. При этом поражаются сосуды, проходящие в брыжейке кишечника. Такой процесс встречается сравнительно нечасто. Людей будут беспокоить жгучие боли в животе, нарушения пищеварения (запор либо диарея). Крайним исходом может быть инфаркт кишечника, а в дальнейшем гангрена.
Атеросклероз артерий почек. Первым делом у больных начинает повышаться давление, и его почти невозможно снизить с помощью лекарств. Это так называемая почечная (вторичная, симптоматическая) гипертензия. Также могут быть боли в области поясницы, незначительные нарушения мочеиспускания. Массивный процесс может привести к развитию почечной недостаточности.
Существует также атеросклероз артерий нижних конечностей – чаще всего он бывает облитерирующим, то есть закупоривающим просвет сосуда.
Что касается других жалоб, то часто беспокоят нарушение роста волос на ногах, истончение кожных покровов, появление длительно незаживающих трофических язв, изменение формы и окраски ногтей.
Любые минимальные повреждения кожи приводят к трофическим язвам, которые в дальнейшем могут перерасти в гангрену. Это особенно опасно для диабетиков, и поэтому им настоятельно рекомендуется беречь ноги, носить свободную не натирающую обувь, не переохлаждать стопы и максимально ухаживать за ними.
Также может исчезать пульсация периферических артерий нижних конечностей.
Атеросклероз является патологией развитие которой приводит к появлению большого количества осложнений.
Атеросклерозу свойственно неуклонно прогрессировать.
Особенно ярко это свойство патологии выражено при несоблюдении назначенного врачом лечения или же вообще при его отсутствии.
Наиболее тяжелыми осложнениями атеросклероза являются:
- аневризма;
- инфаркт миокарда;
- инсульт;
- сердечная недостаточность.
Боли усиливаются при подъеме рук наверх, например, при расчесывании. При увеличении размера аневризмы она может оказывать давление на соседние органы. Это может сопровождаться появлением охриплости голоса (из-за давления на гортанный нерв), одышкой (вследствие сдавления бронхов), кашлем, болями в области сердца (кардиалгиями), приступами головокружения и даже потерями сознания. Боли могут отдавать в шейный отдел позвоночника и в область лопатки.
Прогнозирование при наличии аневризмы значительно ухудшается, так как она может начать расслаиваться либо и вовсе разорваться. Расслаивание – это предпосылка к разрыву, так как постепенно содержимое аневризмы разрывает все оболочки артерии, вплоть до наружной. Разрыв аорты почти моментально приводит к смерти. Больным с аневризмой следует избегать любых физических нагрузок и эмоциональных перенапряжений, потому что все это может привести к мгновенному разрыву.
Сердечная недостаточность – она может быть левожелудочковой и правожелудочковой. Левосердечная недостаточность проявляется застоем крови в малом круге кровообращение. Из-за этого развивается отек легких и тяжелая одышка.
Больные принимают вынужденное сидячее положение (ортопноэ), в котором им легче дышать. При правосердечной недостаточности страдает большой круг кровообращения.
Отмечается увеличение печени и селезенки, набухание вен передней брюшной стенки, отеки нижних конечностей, набухание вен шеи, тахикардия (учащенный пульс), одышка и кашель.
Избежать осложнений поможет своевременное лечение.
Инфаркт миокарда при диабете может развиться вследствие коронарного атеросклероза.
При значительном сужении просвета венечных артерий (одной или нескольких) кровь, обогащенная кислородом, перестает поступать к миокарду, и соответствующий участок сердечной мышцы подвергается некрозу. В зависимости от объема инфаркта симптомы выражены в различной степени.
Больные жалуются на внезапную, очень сильную боль в груди, вплоть до потери сознания. Боль может иррадиировать (отдавать) в левую руку, спину, верхние отделы живота, может сопровождаться выраженной одышкой. Больным нужно как можно скорее оказывать квалифицированную медицинскую помощь, потому что смерть может наступить очень быстро.
Инсульт – это омертвление участка мозговой ткани, которое развивается при церебральном атеросклерозе.
Инсульт бывает различных вариантов, но чаще всего развиваются нарушения речи (больной не понимает обращенную к нему речь либо не может четко формулировать свою), нарушения координации движений, частичное или полное отсутствие чувствительности в конечностях, могут быть невероятно сильные боли в голове. Давление при инсульте резко повышается.
Лечение инсульта следует начинать как можно ранее, потому что поражение может затронуть жизненно важные центры в головном мозге (дыхательный и сосудодвигательный), больной может навсегда остаться инвалидом либо впасть в кому. Интеллектуальная деятельность восстанавливается постепенно при своевременной адекватной терапии.
Об осложнениях атеросклероза рассказано в видео в этой статье.
Источник
Они характеризуются
признаками ишемии (зубец Т) и (или)
ишемического повреждения (сегмент ST и
зубец Т). Характер изменений зависит
от варианта стенокардии.
1. Стенокардия напряжения.
При
стенокардии напряжения в 50–70% случаев
в состоянии покоя изменений на ЭКГ нет.
Для выявления признаков ишемии или
ишемического повреждения используются
нагрузочные тесты (велоэргометрия,
тредмил-тест и др.), тест чреспищеводной
кардиостимуляции, а также фармакологическая
проба с изопротеринолом. Наиболее
типичными изменениями ЭКГ во время
приступа стенокардии напряжения
являются субэндокардиальное повреждение
и трансмуральная ишемия (снижение
сегмента ST на 1 мм и более в сочетании с
изменениями зубца Т+/– или –).
2. Впервые возникшая стенокардия напряжения.
У
большинства больных в состоянии покоя
вначале заболевания изменений на
ЭКГ нет. По мере прогрессирования
стенокардии могут появляться признаки
субэндокардиальной ишемии (высокие
зубцы Т) или субэндокардиального
повреждения и трансмуральной ишемии
(снижение сегмента ST и уменьшение
амплитуды зубца Т, его двухфазность +–
или Т–).
3. Прогрессирующая стенокардия напряжения.
Для
нее в большинстве случаев характерны
изменения на ЭКГ уже в покое в виде
трансмуральной ишемии (отрицательные
зубцы Т). Во время приступа стенокардии
ишемические изменения нарастают, и на
ЭКГ появляется субэндокардиальное
повреждение (к изменениям зубца Т
присоединяется депрессия сегмента ST).
4. Спонтанная стенокардия (стенокардия Принцметала).
В
большинстве случаев в покое ЭКГ находится
в пределах нормы. Во время ангинозного
приступа на ЭКГ появляются признаки
субэпикардиального (трансмурального)
повреждения (подъем сегмента ST на 1–2
мм и более), нередко в сочетании с
желудочковой экстрасистолией. Это
наиболее часто отмечается при стенокардии
Принцметала на фоне неизмененных или
малоизмененных коронарных сосудов. При
развитии спонтанной стенокардии на
фоне выраженного атеросклероза коронарных
артерий, во время ангинозного приступа
на ЭКГ могут появляться признаки
субэндокардиального повреждения в виде
снижения сегмента ST.
Некроз
Некроз,
или инфаркт, сердечной мышцы характеризуется
необратимыми изменениями мышечных
волокон — их гибелью. Некротизи-рованная
ткань сердца не участвует в возбуждении,
поэтому на ЭКГ, зарегистрированной в
отведениях с положительным электродом
над зоной некроза, выявляется прежде
всего нарушение процесса деполяризации
желудочков — изменение комплекса QRS.
Характер этих изменений зависит от
глубины поражения сердечной мышцы и
локализации патологического процесса.
Вокруг зоны некроза имеется зона
ишемического повреждения (изменение
ST) и ишемии (изменение зубца Т).
Электрокардиографические
признаки некроза сердечной мышцы:
1) патологический
зубец Q (глубокий, широкий >0,03 с,
деформированный);
2) уменьшение
амплитуды зубца R, вплоть до полного
исчезновения, комплекс QS;
3) изменение сегмента
ST и зубца Т (в ряде случаев этот признак
важнейший).
В зависимости от
глубины поражения выделяют следующие
инфаркты миокарда (рис. 143):
1)
крупноочаговый инфаркт миокарда
(патологический Q, уменьшение амплитуды
R, изменение сегмента ST и зубца Т;
2)
трансмуральный инфаркт миокарда
(комплексQS
в нескольких отведениях, изменение ST и
Т);
3)
интрамуральный инфаркт миокарда
(уменьшение амплитудыR,изменение
ST и Т);
4) мелкоочаговый
инфаркт миокарда (изменение ST и Т);
5)
субэндокардиальный инфаркт миокарда
(выраженная депрессия сегмента ST в
сочетании с изменением зубца Т).

Рис.
143. Виды
инфаркта миокарда в зависимости от
глубины поражения:
а
— крупноочаговый; б — трансмуральный;
в — интрамуральный; г — мелкоочаговый;
д — субэндокардиальный.
Рассмотрим
формирование комплекса QRS в грудных
отведениях в зависимости от глубины и
локализации инфаркта миокарда (рис.
144).
Представим,
что в переднебоковой стенке левого
желудочка имеется крупноочаговый
некроз, охватывающий обширную зону
сердечной мышцы, расположенную у
эндокарда и в средних слоях стенки. При
этом субэпикардиальные отделы
переднебоковой стенки и передней
стенки остаются непораженными.
В
первую половину возбуждения желудочков
(рис. 144, а), когда волна деполяризации
охватывает межжелудочковую перегородку
и субэндокардиальные отделы стенки
левого желудочка, участок, расположенный
в переднебоковой стенке, не возбуждается,
и в нем не возникает ЭДС. В этот период
суммарный моментный вектор QRS создается
векторами возбуждения непораженных
отделов межжелудочковой перегородки,
задней стенки и переднеперегородочной
области левого желудочка. Этот вектор
направлен в сторону отрицательных
полюсов отведений V4–V6.
Поэтому в отведениях V4–V6
в это время фиксируется отрицательное
отклонение — зубец Q.
В
следующую стадию деполяризации (рис.
144, б) волна возбуждения охватывает уже
непораженные субэпикардиальные отделы
левого желудочка над зоной некроза, а
также в других отделах сердца. Возбуждение
при этом, как и в норме, распространяется
по направлению к эпикарду, а суммарный
моментный вектор деполяризации
направлен в сторону положительных
электродов грудных отведений V4–V6.
В этих отведениях регистрируется теперь
положительное отклонение — небольшой
зубец R.
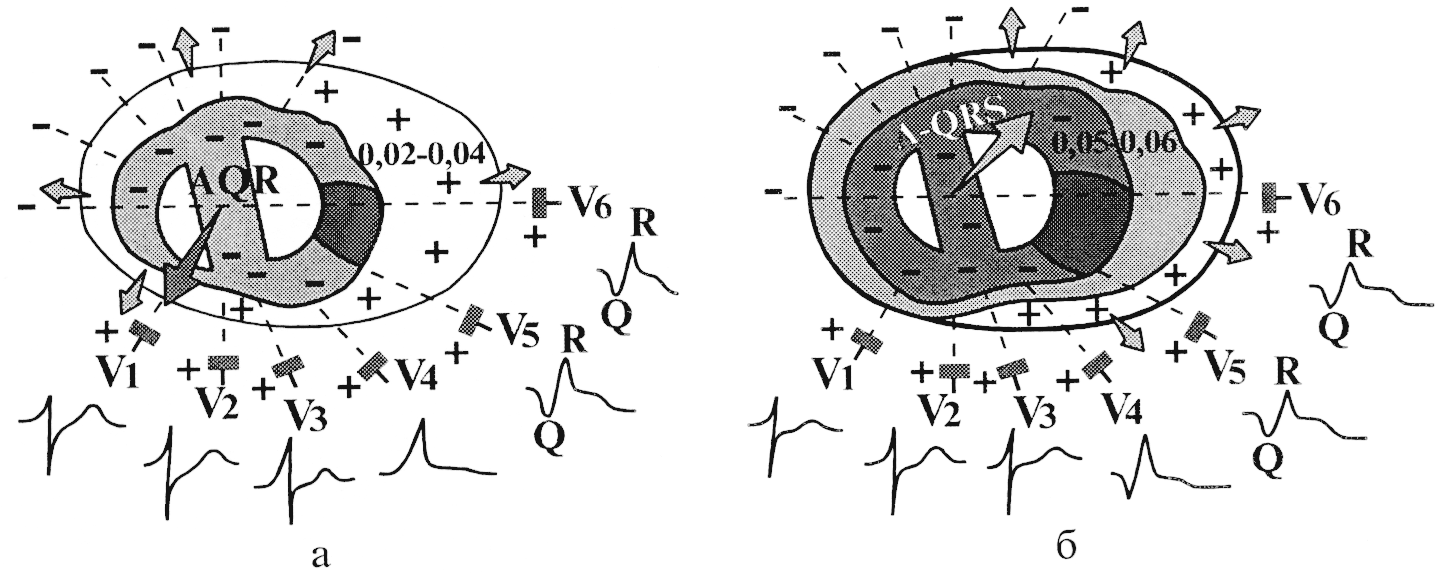
Рис.
144. Формирование
комплекса QRS в грудных отведениях при
крупноочаговом инфаркте миокарда
переднебоковой стенки левого
желудочка:
а — начало деполяризации желудочков;
б — окончание деполяризации желудочков.
Предположим
теперь, что в переднеперегородочной
области имеется трансмуральный некроз
(рис. 145). При этом значительный участок
миокарда передней части межжелудочковой
перегородки и передней стенки левого
желудочка полностью не участвует в
возбуждении, а во время деполяризации
желудочков не возникает ЭДС. В то же
время, в остальных отделах сердечной
мышцы, в частности в боковой и задней
стенках левого желудочка, а также в
задней части межжелудочковой перегородки,
волна деполяризации, как и в норме,
беспрепятственно распространяется от
эндокарда к эпикарду. ЭДС этих областей,
объединяясь, отклоняет суммарный вектор
QRS в сторону, противоположную области
некроза, т. е. назад и слегка влево.

Рис.
145. Формирование
комплекса QS в грудных отведениях при
трансмуральном инфаркте миокарда
передней стенки левого желудочка:
а
— начало деполяризации желудочков; б
— окончание деполяризации желудочков.
Суммарные
моментные векторы как начальной, так и
конечной деполяризации желудочков
направлены в сторону отрицательных
полюсов отведений V1–V3.
Поэтому в этих отведениях формируется
комплекс QS. В остальных отведениях
регистрируется малоизмененный
желудочковый комплекс QRS, а в V4,
положительный электрод которого
расположен над зоной нетрансмурального
некроза, регистрируется комплекс
типа Qr.
При
инфаркте миокарда, локализованном в
нижних (заднедиафрагмальных) отделах
левого желудочка (рис. 146), суммарный
вектор деполяризации желудочков обращен
к отрицательным полюсам отведений
III, aVF (II), где и регистрируется зубец Q
или комплекс QS.
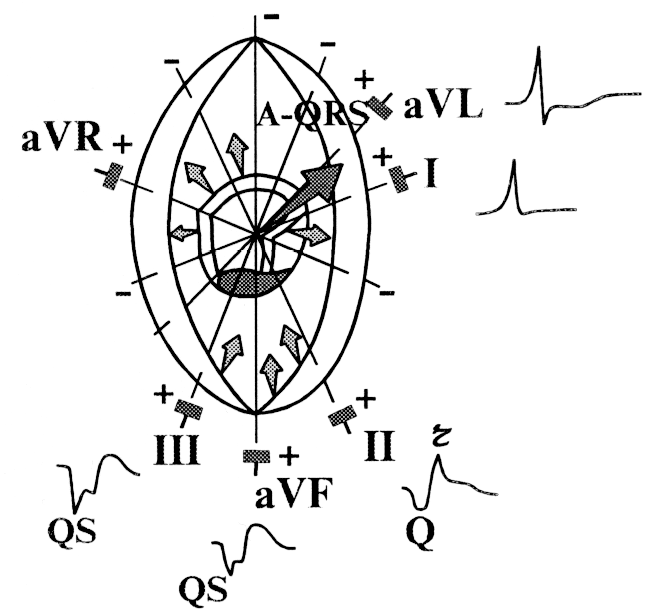
Рис.
146. Формирование
комплекса QRS в отведениях от конечностей
( II, III, aVF ) при инфаркте миокарда нижней
стенки левого желудочка.
Рассмотрим теперь,
как изменится форма комплекса QRS при
заднебазальной локализации некроза
(рис. 147).
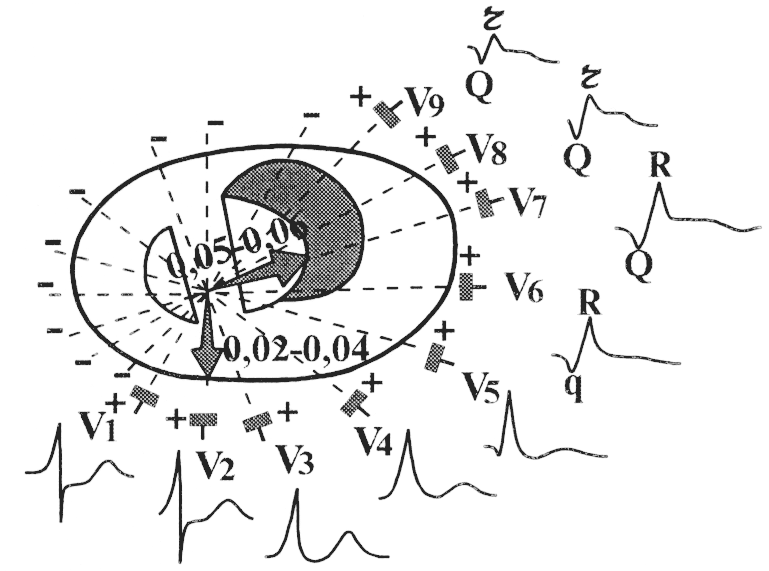
Рис.
147. Формирование
комплекса QRS в грудных отведениях при
инфаркте миокарда заднебазальной стенки
левого желудочка.
В
этом случае обширный участок задней
стенки практически не участвует в
возбуждении. Суммирующие ЭДС непораженного
миокарда межжелудочковой перегородки,
передней и боковой стенок левого
желудочка отклоняют суммарный
результирующий вектор желудочковой
деполяризации вперед, т. е. в сторону
положительных полюсов отведений V1–V3,
что приводит к увеличению амплитуды
зубца R в этих отведениях. Однако этот
признак является реципроктным
(зеркальным) при заднебазальном
инфаркте миокарда. Достоверные признаки
заднебазального инфаркта миокарда
могут быть зарегистрированы только в
дополнительных отведениях (V7–V9),
которые фиксируются над зоной некроза.
ЭКГ при инфаркте
миокарда изменяется в зависимости от
времени, прошедшего от начала некроза.
На рис. 148 представлена динамика ЭКГ
во времени при крупноочаговом инфаркте
миокарда.

Рис.
148. Динамика
ЭКГ при крупноочаговом инфаркте миокарда.
В связи с этим в
течение инфаркта миокарда можно выделить
следующие стадии:
1)
стадию повреждения, или острейшую
стадию, продолжительностью от
нескольких часов до 1–3 суток (подъем
ST и +Т);
2)
острую стадию — до 2–3 недель от начала
ангинозного приступа (патологический
Q илиQS,
уменьшение амплитудыR,
подъем ST, +T в последующем +/–Т);
3)
подострую стадию — до 1,5–2 мес. от начала
инфаркта (ST приближается к изолинии,
Т–);
4)
стадию рубцевания — до 4–8 мес. от начала
инфаркта (ST на изолинии, зубец Т — или
+ или изоэлектричен, иногда появляется
rS на месте QS).
Для
острого инфаркта миокарда (стадии 1, 2 и
начало 3) характерны реципроктные
изменения в виде снижения сегмента ST и
Т –+ на противоположной инфаркту миокарда
стенке.
На рис. 149 представлена
динамика ЭКГ в зависимости от стадии
инфаркта миокарда.
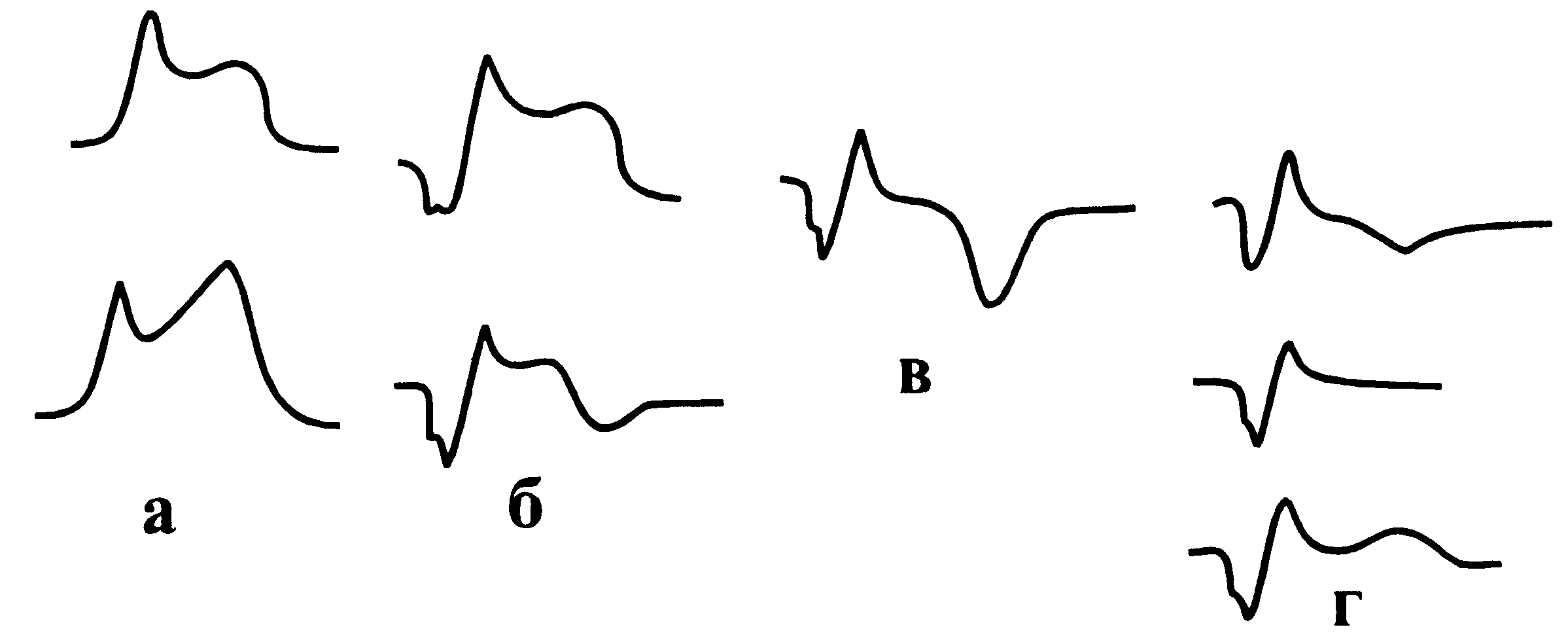
Рис.
149. Динамика
ЭКГ в зависимости от стадии инфаркта
миокарда:
а
— острейшая стадия; б — острая стадия;
в — подострая стадия;
г — рубцевание.
Стадии инфаркта
миокарда можно диагностировать по ЭКГ
только при крупноочаговом и трансмуральном
инфаркте миокарда.
В
зависимости от локализации патологического
процесса по ЭКГ можно выделить следующие
инфаркты миокарда:
Соседние файлы в папке АРХИВ ЭКГ
- #
- #
- #
- #
- #
- #
Источник


