Иммунные гемолитические анемии аутоиммунная гемолитическая анемия

Иммунные гемолитические анемии – группа заболеваний, обусловленных повышенным разрушением эритроцитов вследствие выработки антител против неизмененных красных кровяных телец или гаптенов, появившихся на мембране эритроцита. Различают изоиммунные, трансиммунные, гетерогенные и аутоиммунные гемолитические анемии. Клинические признаки: бледность или желтушность кожных покровов, умеренное увеличение печени и селезенки, боли в поясничной области, одышка и другие симптомы. Диагностика основана на изучении клинических данных, результатов лабораторных и инструментальных исследований. Лечение: гемотрансфузии, введение препаратов крови и кортикостероидов, иногда – спленэктомия.
Общие сведения
Иммунные гемолитические анемии – группа заболеваний, характеризующихся повреждением и преждевременной гибелью эритроцитов или эритрокариоцитов в связи с развитием иммунной реакции с участием IgG и IgM или иммунных лимфоцитов. Основные факторы, вызывающие разрушение эритроцитов – аутоиммунный процесс, гемотрансфузионные осложнения, эритробластоз плода и гемолиз, обусловленный действием некоторых лекарственных средств.
Гемолиз может происходить в самом кровеносном русле или вне сосудов: в печени, селезенке, костном мозге. В результате массовой гибели красных кровяных телец развиваются анемический и желтушный синдромы, свидетельствующие о нарушении функции печени, почек, дыхательной системы, системы кровообращения, других органов и систем организма. По данным статистики, распространенность иммунных гемолитических анемий составляет примерно 1 случай на 70-80 тысяч населения.
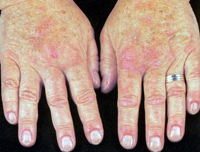
Иммунные гемолитические анемии
Причины иммунных гемолитических анемий
Возникновение этой группы заболеваний связано с воздействием различных неблагоприятных факторов внешней и внутренней среды, приводящих к развитию иммунных реакций против собственных эритроцитов. Чаще всего встречается аутоиммунный механизм, при котором происходит выработка антител против неизмененных естественных антигенов мембраны эритроцитов, находящихся в кровяном русле, или их предшественников – эритрокариоцитов костного мозга. Первичный причинный фактор, вызывающий разрушение эритроцитов, неизвестен (идиопатическая форма).
При вторичных анемиях патологический процесс развивается на фоне хронического лимфолейкоза, лимфомы, антифосфолипидного синдрома или иммунодефицитных состояний. Чаще встречается тепловая форма аутоиммунной анемии, при которой внутренняя среда организма имеет нормальные температурные параметры, а на эритроцитах располагаются иммуноглобулины класса G и компоненты комплемента C3 и C4. Красные кровяные тельца разрушаются макрофагами в печени и селезенке. Менее распространенная холодовая форма может быть идиопатической или вторичной, связанной с инфекцией (инфекционным мононуклеозом и микоплазменной пневмонией), переохлаждением и лимфопролиферативными заболеваниями у больных старше 60 лет. Реакция антиген-антитело с гемолизом развивается в периферическом кровяном русле, где температура опускается ниже 32 градусов.
Иммунная гемолитическая анемия может возникать при фиксации на мембране эритроцита фрагмента, имеющего лекарственное, вирусное или бактериальное происхождение (гетероиммунная форма). Образовавшиеся гаптены превращают красные кровяные тельца в чужеродные клетки-мишени для иммунной системы, что в итоге приводит к гемолизу. Чаще всего такую реакцию вызывают антибиотики из группы пенициллинов, цефалоспоринов и тетрациклинов, противотуберкулезные препараты, анальгетики и антиаритмические средства.
Изоиммунная форма встречается при несовместимости крови матери и плода по группе крови или резус-фактору. При этом антиэритроцитарные антитела матери через плаценту проникают к плоду и вызывают разрушение эритроцитов. Подобный механизм наблюдается и при переливании (гемотрансфузии) несовместимой крови от донора пациенту.
Классификация иммунных гемолитических анемий
Выделяют изоиммунные, трансиммунные, гетерогенные и аутоиммунные гемолитические анемии.
- К изоиммунным вариантам заболевания относятся посттрансфузионные осложнения, связанные с непереносимостью крови донора или неправильным соблюдением процедуры трансфузии, а также гемолитическая болезнь новорожденных.
- При трансиммунных анемиях гемолиз возникает при попадании к плоду через плаценту антител от матери, болеющей аутоиммунной анемией.
- Гетероиммунная (гаптеновая) анемия – результат изменения мембраны эритроцита при воздействии вирусов или лекарственных препаратов.
- Аутоиммунные гемолитические анемии (с тепловыми и холодовыми агглютининами).
Симптомы иммунных гемолитических анемий
Болезнь чаще начинается остро: повышается температура тела, появляется озноб, головная боль и головокружение, одышка, боли в эпигастральной области и пояснице. Кожные покровы становятся бледными, затем желтушными, могут появиться геморрагии, увеличивается селезенка, печень, цвет мочи становится темным.
При холодовой форме иммунной гемолитической анемии нередко нарушается периферическое кровообращение с развитием синдрома Рейно, посинением и отечностью кожных покровов кистей рук, лица, ушных раковин. В некоторых случаях нарушение кровоснабжения тканей конечностей может привести к развитию гангрены пальцев стоп.
Тяжелое течение эритробластоза плода характеризуется развитием ядерной желтухи с поражением центральной нервной системы – билирубиновой энцефалопатии. При этом отмечается вялость, заторможенность, снижение аппетита, частые срыгивания, судорожный синдром. При пальпации обнаруживают увеличение селезенки, печени, периферических лимфоузлов.
Диагностика иммунных гемолитических анемий
Чтобы установить правильный диагноз, определить форму заболевания, необходимо тщательное обследование пациента со сбором анамнеза, проведением клинического физикального осмотра врачом-гематологом, аллергологом-иммунологом, инфекционистом, ревматологом и другими специалистами. Уже на этапе осмотра можно обнаружить бледность, желтушность кожных покровов и слизистых, пропальпировать увеличенную селезенку и печень. Выраженность спленомегалии и гепатомегалии уточняется при проведении ультразвукового исследования (УЗИ печени и селезенки).
Лабораторная диагностика подтверждает наличие нормо- или гипохромной (реже – гиперхромной) анемии, ретикулоцитоза, увеличение СОЭ, гипербилирубинемию. В анализе мочи может выявляться протеинурия, уробилинемия, гемоглобинурия. При исследовании пунктата костного мозга обнаруживаются признаки гиперплазии за счет активации эритропоэза. При гемолитической болезни новорожденных выявляется выраженный эритробластоз (100-150 тысяч в 1 мкл).
Диагноз аутоиммунной гемолитической анемии подтверждается положительной прямой пробой Кумбса (прямым антиглобулиновым тестом) или полибреновым тестом (сенсибилизированная проба Кумбса). Дифференциальная диагностика проводится с другими иммунными болезнями, различными формами анемий, гемобластозами, тяжелыми отравлениями, болезнями печени и почек.
Лечение иммунных гемолитических анемий
Лечебная тактика различается при различных формах болезни. При аутоиммунном характере гемолиза с тепловыми антигенами проводится введение высоких доз иммуноглобулина, кортикостероидов, иногда — циклофосфамида и других иммуносупрессивных препаратов. Возможно применение плазмафереза. При неэффективности консервативной терапии рекомендуется проведение спленэктомии. При холодовой иммунной гемолитической анемии используется введение моноклональных антител (ритуксимаба), плазмаферез, трансфузия индивидуально подобранных, отмытых и подогретых эритроцитов.
При эритробластозе плода проводится дезинтоксикационная терапия, переливание крови или эритроцитарной массы. При пострансфузионных осложнениях необходимо проведение неотложных противошоковых мероприятий, борьба с синдромом диссеминированного внутрисосудистого свертывания.
Приобретенные
гемолитические анемии можно разделить
на две группы: иммунные и неиммунные.
Иммунные гемолитические анемии.
Иммунные
гемолитические анемии характеризуются
образованием антител, направленных
против антигенов, находящихся на
поверхности аутологичных эритроцитов.
Выделяют следующие формы иммунных
гемолитических анемий.
I.
Аутоиммунные
гемолитические анемии: 1) с тепловыми
аутоантителами (идиопатические;
ассоциированные с аутоиммунными и
лимфопролиферативными заболеваниями;
развившиеся на фоне злокачественных
новообразований, обусловленные
инфекциями, лекарственными препаратами);
2)с холодовыми аутоантителами
(идиопатические, ассоциированные с
лимфопролиферативными заболеваниями
и инфекциями, холодовая гемагглютининовая
болезнь, пароксизмальная холодовая
гемоглобинурия).
II.
Аллоиммунные (изоиммунные) гемолитические
анемии (при посттрансфузионных реакциях,
трансплацентарной передаче материнских
аллоантител плоду — гемолитическая
болезнь новорожденных, после аллогенных
трансплантаций почек, печени, сердца,
костного мозга).
III.
Иммунные гемолитические анемии, вызванные
приемом лекарственных препаратов
(пенициллины, цефалоспорины, метил-ДОФА).
В
последнем случае развитие гемолитической
анемии обусловлено образованием
специфических для данного медикамента
антител, которые вызывают иммунный
гемолиз вследствие абсорбции на мембране
эритроцитов или образования иммунных
комплексов с активацией комплемента.
Степень
тяжести иммунной гемолитической анемии
зависит от структурных и функциональных
характеристик антител, механизма
гемолиза (внутриклеточный или
внутрисосудистый), а также от способности
костного мозга компенсировать гибель
эритроцитов.
Тепловые
антитела относятся к иммуноглобулину
G и вызывают внутриклеточный гемолиз.
Механизм деструкции клеток обусловлен
наличием на поверхности моноцитов и
макрофагов рецепторов для Fc-фрагмента
иммуноглобулина G. При взаимодействии
этих рецепторов с антителами на мембране
эритроцитов происходит их фагоцитоз и
разрушение. Основная часть эритроцитов
разрушается в клетках ретикулоэндотелиальной
системы селезенки, меньшая – в печени
и костном мозге.
Холодовые
антитела относятся к иммуноглобулину
M и вызывают внутрисосудистый
комплемент-зависимый гемолиз.
Аутоиммунная гемолитическая анемия с тепловыми антителами.
Этот
вид аутоиммунной гемолитической анемии
встречаются наиболее часто (у 70-80%
больных). В подавляющем большинстве
случаев отмечается внутриклеточный
механизм гемолиза; изредка наблюдается
внутрисосудистый гемолиз, обусловленный
наличием антител G
или М.
Клиническая
картина.
Чаще
страдают женщины в возрасте 30-40 лет.
Длительность заболевания короче, чем
при наследственной микросфероцитарной
анемии и исчисляется обычно 1-2 месяцами.
Ведущим в клинике является анемический
синдром, характеризующийся быстрым
развитием и прогрессированием.
Одновременно развивается гемолитический
синдром (желтушная окраска кожи и склер,
потемнение мочи и кала), сопровождающийся
при гемолитическом кризе повышением
температуры до субфебрильных или
фебрильных цифр. Относительно короткая
длительность заболевания и развитие
желтухи часто приводят к ошибочному
диагнозу вирусного гепатита и
госпитализации в инфекционное отделение.
При
объективном исследовании больных
аутоиммунной гемолитической анемией
обращают внимание бледность кожи и
видимых слизистых оболочек, тахикардия,
что не свойственно вирусному гепатиту.
В начале заболевания селезенка, как
правило, не увеличена, однако по мере
развития заболевания (иногда через
15-10 дней) выявляются сплено-, реже — и
гепатомегалия. Течение аутоиммунной
гемолитической анемии волнообразное:
периоды обострений сменяются обострениями
в виде гемолитических кризов с характерной
клинической картиной.
Лабораторные
данные.
Клинический
анализ крови.
Отмечается снижение уровня гемоглобина
и эритроцитов. Цветовой показатель и
MCH чаще в норме, реже выявляется
гиперхромия; размеры эритроцитов могут
варьировать (нормальных размеров,
макроциты, реже встречаются микросфероциты).
Количество ретикулоцитов значительно
повышено (более 100%о)
и особенно резко увеличивается в период
гемолитического крита, достигая 600%о
и более. Уровень лейкоцитов, лейкоцитарная
формула в пределах нормы, за исключением
гемолитического криза, при котором
определяется нейтрофильный лейкоцитоз
со сдвигом влево до миело- и метамиелоцитов.
Число тромбоцитов в пределах нормы,
кроме случаев сочетания аутоиммунной
гемолитической анемии с аутоиммунной
тромбоцитопенией (синдром Фишера-Ивенса
). Характерны качественные изменения
эритроцитов: полихромазия, анизо- и
пойкилоцитоз, эритроциты с тельцами
Жолли и базофильной пунктацией; в
значительном количестве встречаются
нормоциты (от 50 до 100 и более на 200
лейкоцитов в период гемолитического
криза). Степень выраженности качественных
изменений эритроцитов зависит от
интенсивности гемолиза и регенераторных
возможностей костного мозга.
Миелограмма.
При аутоиммунной гемолитической анемии
костный мозг нормоклеточный, характерны
выраженная эритроидная гиперплазия
(до 50-90%) с ускорением процессор созревания
и резким увеличением количества митозов.
Эритропоэз нормобластический, но могут
встречаться мегалобласты, что обусловлено
эндогенным дефицитом фолиевой кислоты.
Биохимические
исследования.
Выявляется повышение содержания общего
и свободного билирубина (в период криза
— в 5-10 и более раз выше нормы), возможно
повышение уровня сывороточного железа.
Осмотическая резистентность эритроцитов
умеренно снижена (в меньшей степени,
чем при наследственной микросфероцитарной
анемии). В моче — уробилинурия, при наличии
тепловых гемолизинов — протеин- и
гемосидеринурия, дериваты гемоглобина.
При иммунологическом исследовании у
60-70% больных определяется положительная
проба Кумбса, которая выявляет неполные
тепловые антиэритроцитарные антитела,
фиксированные на эритроцитах. Отрицательная
проба Кумбса не исключает аутоиммунный
характер гемолитической анемии (при
соответствующих клинико-лабораторных
показателях). Продолжительность жизни
эритроцитов резко укорочена.
Дифференциальный
диагноз прежде
всего следует проводить с другими
гемолитическими анемиями, прежде всего
с наследственным микросфероцитозом.
Это тем более необходимо в связи с тем,
что при аутоиммунной гемолитической
анемии в мазке крови могут выявляться
микросфероциты.
Кроме
того, необходимо дифференцировать
аутоиммунную гемолитическую анемию с
другими заболеваниями. Так, наличие
элементов мегалобластического эритропоэза
в миелограмме делает необходимым
исключить В12-дефицитную
анемию. Значительный нормоцитоз в
периферической крови, выраженная
эритроидная гиперплазия костного мозга
на фоне выраженной анемии заставляет
дифференцировать аутоиммунную
гемолитическую анемию и острый
эритромиелоз.
При
проведении дифференциального диагноза
необходимо тщательно анализировать
клинико-лабораторные данные перечисленных
заболеваний, их динамику и характер
лечения (так, витамин В12
неэффективен при аутоиммунной
гемолитической анемии, методом выбора
при которой являются глюкокортикоиды).
После
установления диагноза аутоиммунной
гемолитической анемии необходимо
исключить ее симптоматический характер.
Чаще всего вторичная аутоиммунная
гемолитическая анемия выявляется при
хроническом лимфолейкозе, неходжкинских
лимфомах, кистах яичников, эндометриозе,
системной красной волчанке, хронической
активном гепатите, а также на фона
длительного метил-ДОФА.
Лечение.
Основным средством лечения аутоиммунной
гемолитической анемии с тепловыми
антителами являются глюкокортикоиды.
Дозировка преднизолона составляет
1-2мг/кг/сутки (per
os).
После достижения клинико-лабораторного
эффекта (уменьшение желтухи и количества
ретикулоцитов, повышение уровня
гемоглобина) через 10-14 дней начинают
постепенно снижать дозу преднизолона.
Общая длительность лечения преднизолоном
в среднем составляет 3 месяца.
При
отсутствии эффекта глюкокортикоидов
больным показана спленэктомия, результаты
которой значительно лучше при наличии
антител, относящихся к иммуноглобулину
G.
В целом частота ремиссий после спленэктомии
на фоне иммуносупрессивной терапии
достигает 50%.
Иммуносупрессивная
терапия (азатиоприн в дозе 1-1,5 мг/кг/сутки,
циклофосфан в дозе 1-1,5 мг/кг/сутки,
циклоспорин А в дозе 3 мг/кг
дважды в день) назначается при
неэффективности глюкокортикоидов или
противопоказаниях к спленэктомии.
Длительность лечения в среднем составляет
3 месяца. При отсутствии эффекта
используется антилимфоцитарный глобулин
(1,5-2 мг/кг), а при его непереносимости —
плазмаферез.
При
возникновении аутоиммунной гемолитической
анемии в течение первых двух лет жизни
ребенка показана тимэктомия.
В
связи с наличием антител против
собственных эритроцитов гемотрансфузии
проводят лишь по жизненным показаниям
(неустойчивая гемодинамика, коронарная
сердечная недостаточность, особенно у
пожилых больных). При этом методом выбора
являются трансфузии отмытых или
размороженных эритроцитов с индивидуальным
подбором.
Аутоиммунная
гемолитическая анемия с холодовыми
антителами.
Этот
вид анемии развивается реже, обычно у
пожилых больных и характеризуется
относительно стабильным течением. В
клинической картине преобладают симптомы
холодовой гемагглютининовой болезни
(зябкость, непереносимость холода,
похолодание кистей и стоп -синдром
Рейно). Анемический синдром выражен
умеренно: больные жалуются на слабость,
повышенную утомляемость. При осмотре
обращает на себя внимание синюшно-багровый
цвкет кожи, акроцианоз (нарушение
микроциркуляции из-за спонтанной
агглютинации эритроцитов), иногда —
легкая желтушность кожи и склер. У
некоторых больных может определяться
увеличение печени и селезенки.
Характерная
особенность данной анемии — аутоагглютинация
эритроцитов, которая наблюдается уже
во время взятия крови при комнатной
температуре и затрудняет подсчет СОЭ,
числа эритроцитов и определение группы
крови. Уровень гемоглобина у большинства
больных в пределах 80-100 г/л. Содержание
лейкоцитов и тромбоцитов не изменено.
Лабораторные признаки гемолиза
(ретикулоцитоз, повышение уровня
свободного билирубина) выражены умеренно,
в моче могут определяться свободный
гемоглобин или гемосидерин. При
серологическом исследовании выявляется
резкое повышение титра полных холодовых
антител в сыворотке крови, характерных
для данного вида анемии (в норме титр
данных антител в пределах 1:64-1:128). При
электрофорезе белков сыворотки у ряда
пациентов выявляется М-градиент, который
при иммуноэлектрофорезе идентифицируется
как иммуноглобулин М, тип каппа.
При
составлении плана лечения больным с
холодовыми антителами существенное
значение имеют меры вторичной профилактики:
необходимо избегать переохлаждений,
зимой носить дополнительную теплую
одежду, при возможности — сменить климат.
В отличие от аутоиммунной гемолитической
анемии с тепловыми антителами назначение
глюкокортикоидов обычно неэффективно
и приводит к большому количеству
осложнений, особенно у пожилых больных.
Основным методом является назначение
иммунодепрессантов. Препаратом выбора
является хлорбутин, который назначается
либо в интермиттирующем режиме (по 10
мг/сутки
в течение 2-х недель через каждые 4
недели), либо постоянно по 2-4 мг/сутки.
Менее эффективен азатиоприн (по 1-1,5
мг/кг/сутки в течение 3-4 мес). В связи с
тем, что при этой форме гемолитической
анемии эритроциты разрушаются в
сосудистом русле или в печени, спленэктомия
показана лишь при массивной спленомегалии
(которая встречается редко). Перед
операцией показано проведение плазмафереза
для уменьшения уровня холодовых антител
и риска гемолитического криза в ходе
оперативного вмешательства.
Соседние файлы в папке Внутренние
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
