Хронический обструктивный бронхит симптомы
Хронический обструктивный бронхит – это заболевание бронхов и легких, характеризующееся частично необратимым ограничением воздушного потока в бронхолегочной системе, которое постоянно прогрессирует. Основными симптомами данной патологии в легких являются одышка и кашель с отделением вязкой мокроты.
Хронический обструктивный бронхит распространен на всей территории земного шара и встречается в среднем у 250–330 лиц на 100 000 населения.
Самая низкая частота зарегистрированных случаев заболевания составляет менее 110 на 100 000 и охватывает такие страны, как Канаду, Аляску, юго-западную часть Южной Америки, Францию, Германию, Болгарию, Аравийский полуостров, азиатскую часть России и Японию.
Средними по распространению заболевания являются США, Аргентина, Уругвай, Бразилия, Великобритания, Норвегия, Польша, Чехия, Словакия, страны Африки, где частота случаев составляет 110–550 на 100 000 населения.
Самая максимальная заболеваемость хроническим обструктивным бронхитом встречается в странах Европы (Украина, Беларусь, Россия), Азии (Китай, Монголия, Тибет, Непал, Индия, Индонезия, Иран, Ирак), Австралии, Океании и составляет 550–1350 и более на 100 000 населения.
Чаще болеют лица среднего и пожилого возраста, у мужчин хронический обструктивный бронхит встречается в 3–4 раза чаще, нежели у женщин.
Прогноз для трудоспособности и жизни неблагоприятный. По мере прогрессирования патологического процесса в легких постепенно утрачивается работоспособность. Адекватное, своевременно начатое лечение лишь на непродолжительное время приостанавливает течение заболевания. Смертельный исход наступает от осложнений (легочное сердце, эмфизема легких и пр.).
Причины возникновения заболевания
Хронический обструктивный бронхит у взрослых возникает вследствие многих негативных влияний на легкие как с окружающей среды, так и непосредственно из организма, и потому причины заболевания условно делят на две группы:
- Внешние факторы:
- Курение – самая основная причина заболевания, которая составляет 80–90% случаев;

- Профессиональные факторы – работа на предприятиях, которые отличаются большой запыленностью воздуха. Самыми вредными составляющими пыли, которые негативно влияют на легкие взрослого человека, являются кадмий и кремний.
Профессии с повышенным риском:
- горнодобывающая промышленность;
- строители;
- шахтеры;
- металлурги;
- работники целлюлозно-бумажной промышленности;
- железнодорожники;
- работники фармацевтической отрасли.
- Частые ОРВИ (острые респираторные вирусные инфекции);
- Аденовирусная инфекция;
- Хронический дефицит витамина С;
- Ранее перенесенный мононуклеоз.
- Внутренние факторы:
- Наследственная предрасположенность, основой которой служит дефицит альфа1-антитрипсина – вещество, которое блокирует ферменты, расщепляющие белок в бронхиальном дереве и тем самым препятствующие разрушению ткани легких;
- Недоношенность – легкие полноценно развиваются только к 38–39 неделе беременности (9 месяцев);
- ВИЧ-инфекция (вирус иммунодефицита человека);
- Бронхиальная астма, которая сопровождается увеличением уровня иммуноглобулина класса Е;
- Гиперреактивность бронхов – стойкое увеличение образования слизи в бронхиальном дереве.
Классификация заболевания
Степени тяжести в зависимости от симптомов:
- 0 степень – тяжести нет – одышка возникает при интенсивной нагрузке на организм;
- 1 степень – легкая тяжесть – одышка возникает при подъеме или при относительно быстрой ходьбе;
- 2 степень – средняя тяжесть – одышка вынуждает больных передвигаться с меньшей скоростью в сравнении со здоровыми людьми такой же возрастной группы;
- 3 степень – тяжелая – одышка требует от больных останавки при обычной ходьбе через каждые 100 м;
- 4 степень – очень тяжелая – одышка возникает при употреблении пищи, переодевании или поворотах в кровати. Такие больные не выходят за пределы комнаты.
Стадии заболевания в зависимости от исследования функции внешнего дыхания методом спирометрии – измерение объемных и скоростных параметров дыхания. (Данный метод будет подробно описан в разделе «Современные методы обследования», т.е. диагностики заболевания).
I стадия – легкая.
- Индекс Тиффно меньше 70%;
- ОФВ1 больше 80%;
- Отсутствие главных симптомов заболевания – мокроты, одышки и кашля.
II стадия – средняя.
- Индекс Тиффно меньше 70%;
- ОФВ1 меньше 80%;
- Наличие или отсутствие главных симптомов заболевания – мокроты, одышки и кашля.
III стадия – тяжелая.
- Индекс Тиффно меньше 70%;
- ОФВ1 меньше 50%;
- Наличие главных симптомов заболевания – мокроты, одышки и кашля.
IV стадия – крайне тяжелая.
- Индекс Тиффно меньше 70%;
- ОФВ1 меньше 30%;
- Хроническая дыхательная недостаточность;
- Наличие главных симптомов заболевания – мокроты, одышки и кашля.
Симптоматика заболевания
 Хронический обструктивный бронхит протекает с постоянным чередованием 2-х фаз заболевания – обострения и ремиссии, в зависимости от фазы различаются и симптомы.
Хронический обструктивный бронхит протекает с постоянным чередованием 2-х фаз заболевания – обострения и ремиссии, в зависимости от фазы различаются и симптомы.
Признаки в периоде обострения:
- незначительное повышение температуры тела;
- общая слабость;
- головные боли;
- головокружение;
- тошнота;
- ломота, озноб, повышенная потливость;
- снижение трудоспособности;
- одышка при минимальной физической нагрузке;
- кашель с выделением вязкой мокроты гнойного характера (желтого цвета).
Симптомы в периоде ремиссии:
- одышка при увеличенной нагрузке;
- кашель, преимущественно по утрам, мокрота имеет серозный характер (прозрачного или белого цвета).
Сопутствующие симптомы поражения других органов от кислородного голодания, возникшие вследствие поражения бронхолегочной системы:
- Признаки поражения сердечно-сосудистой системы – увеличение артериального давления, учащение сердечного ритма, боли в области сердца, ощущение сердцебиения, синюшность носа, губ, кончиков пальцев;
- Признаки поражения мочевыделительной системы – боли в поясничной области, отеки нижних конечностей;
- Признаки поражения центральной нервной системы – нарушение сознания, поверхностное дыхание, снижение памяти и внимания, нарушение зрения, галлюцинации;
- Признаки поражения пищеварительной системы – желтушность кожных покровов, отсутствие аппетита, вздутие кишечника, боли в животе.
Современные методы обследования
 Взрослые пациенты с таким заболеванием, как хронический обструктивный бронхит, наблюдаются по месту жительства или работы врачом терапевтом. При обращении в поликлинику для диагностики и лечения могут наблюдаться у участковых терапевтов, семейных врачей или пульмонологов. При стационарном лечении должны находиться в специализированных пульмонологических отделениях.
Взрослые пациенты с таким заболеванием, как хронический обструктивный бронхит, наблюдаются по месту жительства или работы врачом терапевтом. При обращении в поликлинику для диагностики и лечения могут наблюдаться у участковых терапевтов, семейных врачей или пульмонологов. При стационарном лечении должны находиться в специализированных пульмонологических отделениях.
Алгоритм обследования таких больных:
- Диагностический опрос и сбор жалоб;
- Диагностический осмотр пациента, включающий перкуссию (простукивание) и аускультацию (прослушивание) грудной клетки.
При перкуссии наблюдается появление коробочного звука, что означает повышенную воздушность легких.
При аускультации наблюдается жесткое дыхание и сухие, свистящие или жужжащие хрипы.
- Диагностическое лабораторное обследование:
- Общий анализ крови, для которого будет характерным увеличение лейкоцитов, сдвиг лейкоцитарной формулы влево и увеличение СОЭ (скорости оседания эритроцитов);
- Общий анализ мочи, в котором будет наблюдаться увеличение клеток плоского эпителия и лейкоцитов в поле зрения, а также возможное появление слизи и следов белка;
- Общий анализ мокроты, для которого будет характерным наличие большого количества нейтрофилов и лейкоцитов.
- Диагностическое инструментальное обследование:
- Спирометрия – один из самых распространенных методов исследования функции внешнего дыхания. На основе данного метода разработана и классификация заболевания по степеням тяжести;

Пациента просят дышать в трубку, подключенную к компьютерной программе на которой сразу же отображается график вдоха и выдоха. При обследовании врач дает команды пациентам, которые заключаются в изменении скорости и глубины дыхания.
Основные показатели, которые можно определить при помощи спирометрии:
- ЖЕЛ (жизненная емкость легких) – это общее количество вдыхаемого и выдыхаемого воздуха из легких при спокойном глубоком дыхании;
- ФЖЕЛ (форсированная жизненная емкость легких) это общее количество вдыхаемого и выдыхаемого воздуха из легких при глубоком быстром дыхании;
- ОФВ1(объем форсированного выдоха за 1 секунду) – объем воздуха при резком выдохе после спокойного глубоко вдоха;
- Индекс Тиффно – отношение ОФВ1 к ЖЕЛ. Данный параметр является диагностическим критерием при установлении тяжести заболевания;
- ПОС (пиковая объемная скорость) – максимальная скорость воздушного потока, достигаемая при резком выдохе после глубокого вдоха.
- Рентген органов грудной полости, для которого характерно наличие расширенных бронхов и повышенной воздушности легочной ткани.
Основные виды лечения
Для такого заболевания, как хронический обструктивный бронхит, лечение назначается только квалифицированными специалистами в условиях стационара или амбулатории. Терапия должна быть комбинированная, т.е. медикаментозное лечение должно в обязательном порядке, дополнятся физиотерапевтическим лечением, которое включает в себя ароматерапию, ингаляции, массажи, прогревания и ЛФК (лечебную гимнастику).
Медикаментозное лечение

Основными целями лечения является предупреждения частых обострений хронического обструктивного бронхита, облегчение симптомов заболевания, улучшение переносимости физической нагрузки на организм и снижение смертности.
Бронхолитические препараты – средства, которые расширяют бронхи:
- М-холиноблокаторы (ипратропия бромид) – Атровент, Иправент обладают бронхолитичеким действием за счет блокирования м-холинорецепторов в гладкой мускулатуре бронхов. Препарат назначается взрослым в виде аэрозоля по 40 мкг (2 вдоха) 4–6 раз в сутки;
- Бета2-агонисты короткого действия (сальбутамол) – Сальбувент, Волмас, Вентолин – оказывают бронхорасширяющее действие путем стимулирования бета2-адренорецепторов, которые находятся в стенке бронхов. Взрослым препарат назначается ингаляционно по 2–4 мг (1–2 вдоха) до 6-ти раз в сутки;
- Бета2-агонисты длительного действия (формотерол) – Атимос, Форадил оказывают выраженное бронхорасширяющее действие. Назначаются взрослым по 2 вдоха 2 раза в сутки (утром и вечером).
Глюкокортикостероиды (гормональные препараты):
Комбинированные препараты, содержащие бета2-агонисты длительного действия и глюкокортикостероиды:
- Серетид (сальметерол — бета2-агонист длительного действия и флутиказон — глюкокортикостероид) назначается взрослым по 2 вдоха 2 раза в сутки. Дозировка препарата подбирается согласно степени тяжести хронического обструктивного бронхита.

Антибактериальные препараты действуют на хронические очаги инфекции в бронхах из-за скопления обильного количества мокроты, которая служит для них питательной средой. Данные препараты назначаются только в периоде обострения заболевания.
- Цефалоспорины 2-го поколения (цефуроксим, цефамандол);
- Цефалоспорины 3-го поколения (цефотаксим, цефтриаксон);
- Фторхинолоны 2-го поколения (ципрофлоксацин, офлоксацин);
- Респираторные фторхинолоны (левофлоксацин);
- Аминогликозиды (амикацин).
Муколитические препараты – средства, стимулирующие отхождение мокроты из бронхиального дерева:
- Бромгексин (Солвин, Бронхостоп) обладает противокашлевым, муколитическим и отхаркивающим действием. Назначается в таблетках по 8–16 мг 3–4 раза в сутки;
- Амброксол (Аброл, Амбротард) стимулирует разжижение мокроты путем понижения вязкости, что способствует ее лучшему выведению. Назначается по 30 мг (1 таблетка) 3 раза в сутки;
- Ацетилцистеин (АЦЦ) обладает противокашлевым и муколитическим действием. Назначается по 200–400 мг 2–3 раза в день или по 800 мг 1 раз в день.
Физиотерапевтическое лечение
Для ароматерапии применяют такие эфирные масла как:
- масло сосны;
- эвкалипта;
- можжевельника;
- сандала;
- чайного дерева;
- бергамота.
Осложнения заболевания
- Эмфизема легких – повышенная воздушность легочной ткани, при которой полностью утрачивается эластичность бронхов. При данном осложнении вдох делается легко, а чтобы выдохнуть необходимо, приложить значительное усилие;
- Легочное сердце – в условиях кислородного голодания организма, миокард (сердечная мышца) начинает интенсивней сокращаться, чтобы улучшить кровоснабжение внутренних органов и доставить необходимое количество кислорода. Со временем миокард изнашивается, камеры сердца увеличиваются, мышечный слой становиться тонким, что приводи к нарушению работы сердца;
- Легочная гипертензия – увеличение давления в бронхах и альвеолах за счет сужения кровеносных сосудов;
- Рак легких.
Профилактика заболевания
- отказ от вредных привычек, и в первую очередь от курения;
- переезд в экологически-чистые районы городов;
- борьба с профессиональными вредностями или переход на работу, которая не связанная с тяжелой промышленностью в условиях повышенной запыленности воздуха;
- рациональное питание;
- занятие спортом;
- своевременная диагностика и лечения заболеваний дыхательной системы;
- ежегодное прохождение профилактических осмотров с обязательным выполнением ФЛГ (флюорографии).
Советуем почитать: Какие лекарства принимать во время бронхита?
Видео: Программа «Жить здорово», тема: «ХОБЛ — хроническая обструктивная болезнь лёгких»
Источник
Обструктивный бронхит это воспалительное заболевание нижних ды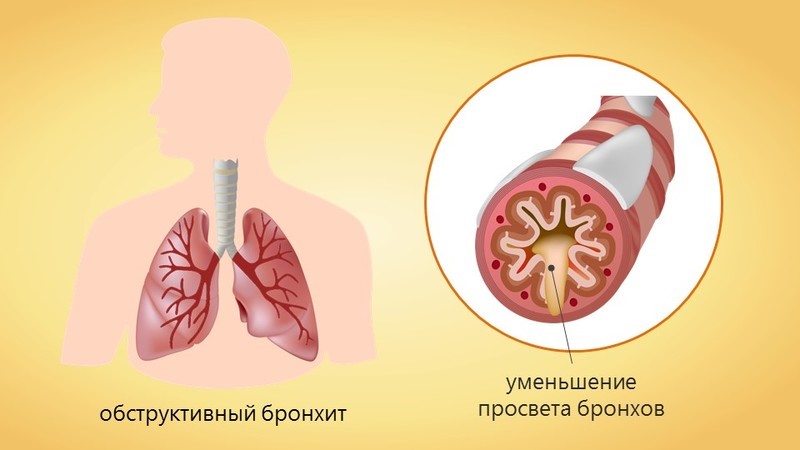 хательных путей с поражением бронхов. Бронхит, при котором бронхи сужены, называется обструктивным. Обструкция (дословно это сужение, перекрытие) – возникает под воздействием воспалительного процесса в стенках бронхов и бронхиол, происходит их утолщение за счет отека. Отек приводит к концентрации в просвете бронха мокроты. Мокрота «забивает» бронхи. Воздух проходит через бронхи с трудом. Пациент слышит свисты, хрипы в грудной клетке, как будто внутри играют на волынке.
хательных путей с поражением бронхов. Бронхит, при котором бронхи сужены, называется обструктивным. Обструкция (дословно это сужение, перекрытие) – возникает под воздействием воспалительного процесса в стенках бронхов и бронхиол, происходит их утолщение за счет отека. Отек приводит к концентрации в просвете бронха мокроты. Мокрота «забивает» бронхи. Воздух проходит через бронхи с трудом. Пациент слышит свисты, хрипы в грудной клетке, как будто внутри играют на волынке.
У взрослого пациента он бывает — острым и хроническим.
ОСТРЫЙ ОБСТРУКТИВНЫЙ БРОНХИТ
Это воспаление в бронхах, которое начинается быстро, ему не предшествуют несколько лет регулярного кашля. На вопрос врача « Давно ли вы кашляете?», пациент ответит не более недели.
Воспалительный процесс в бронхах, приводит к отеку и их раздражению. Появляется кашель продолжительностью не более 3 недель. При остром бронхите воспаление длится недолго, а структура бронхов полностью восстановится после выздоровления.
В 80% случаев острый обструктивный бронхит вызывает вирусная инфекция верхних дыхательных путей. Например грипп, парагрипп, риновирусная инфекция. Обычно все эти возбудители, кроме гриппа, люди называют простудой. Реже причинами острого бронхита встречаются бактерии — микоплазма или хламидия пневмония, возбудитель коклюша, стафилококк, стрептококки и гемофильная палочка.
ХРОНИЧЕСКИЙ ОБСТРУКТИВНЫЙ БРОНХИТ
Это хроническое заболевание бронхов, воспалительного характера. При этом в бронхиальном дереве развивается хроническое (длительное) воспаление и отек. Хроническое воспаление и отек сужают просвет бронхов, что ограничивает поступление воздуха в легкие. Механизм возникновения обструкции совпадает с острым процессом, который мы описали выше. На фоне обструкции усиливается кашель и одышка. В грудной клетке слышны свисты и хрипы. Иногда хрипы и свисты слышны даже рядом находящимся людям. Кашель мучает пациента в течение нескольких лет. Частота обострений кашля и прочих симптомов — два три раза в год, более трех недель подряд.
Хронический бронхит бывает
- Обструктивным
- Простым рецидивирующим
- Астматическим.
Причин хронического обструктивного бронхита у взрослых несколько. На первом месте это влияние внешних факторов — курение табака (активное и пассивное). На втором работа, связанная с неорганической пылью (металлургия, угольная промышленность и т.п.), применение угля для отопления жилища.
Другие причины этого заболевания — это инфекции. Например, ранее перенесенные, плохо или поздно леченые бронхолегочные болезни (последствия нелеченого ОРВИ, пневмоний или детских инфекций).
Астматический бронхит — это либо не выявленная астма или ее дебют, либо предастма.
СИМПТОМЫ ОБСТРУКТИВНОГО БРОНХИТА
Основной и главный симптом любого бронхита — это кашель.
- Кашель без бронхита может быть — но бронхит без кашля не бывает!
При остром и хроническом обструктивном заболевании во время кашля откашливается мокрота. Кашель называется влажным или «мокрым». Часто кашель бывает без мокроты — «сухой кашель».
Цвет мокроты при откашливании разнообразен, от прозрачного до зелено- бурого и иногда с кровью. Цвет ей придают бактерии, которые попали в бронхи при дыхании и размножились.
Для острого процесса более характерен светлый цвет мокроты или желтый. Для хронического процесса более характерен желто- зеленый, зеленый и бурый цвет. Это связано с хроническим длительным воспалением и присутствием более агрессивной микрофлоры в мокроте.
Для хронического астматического бронхита характерны приступы кашля иногда с пенистой или стекловидной мокротой. Кашель будит пациента ночью или под утро. Мешает такой кашель и при физических упражнениях и при поездке в метро. На фоне кашля при астматическом бронхите могу быть слышны свисты в грудной клетке. Пациент говорит у меня в груди «кошачий концерт»!
Подъем температуры при этих заболеваниях так же не редкость. Связано это с причинами, вызвавшими развитие болезни – это респираторные вирусы. Повышение температуры до 39С, а при гриппе более 39С возможны.
При обострении обструктивного бронхита температура поднимается медленно. Вначале она небольшая (субфебрильная), далее может неожиданно увеличиться и сохраняться долго. Как раз в период подъема, мокрота из светлой становиться зеленой или бурой.
Одышка, затруднённое дыхание
Эти симптомы характерные для любого острого и хронического бронхита осложненных обструкцией, так же и для астматического бронхита. Эти симптомы, плюс хрипы и свисты связаны с сужением бронхов. Чем более выражено сужение, тем больше кашель, свисты в груди и хрипы. Когда инфекция попадает на слизистую бронха, то она воспаляется и отекает, а просвет его уменьшается. Обструкцию усугубляет мокрота, которая дополнительно перекрывает движение воздуха при дыхании и скорость его резко снижается. При этом человек вынужден чаще дышать, чтобы обеспечить себя кислородом. Во время этих событий заболевший человек ощущает заложенность и боли в груди, жжение, свистящее дыхание.
У астматического бронхита обструкция возникает внезапно. Этот приступ удушья вызывает панику у заболевшего. Человек говорит » У меня был приступ удушья!» Откашливание мокроты при этом приступе затруднено, в груди слышны свисты и хрипы.
Начало | Причины | Хрипы, свисты | Температура | Длительность кашля | Одышка | |
Хронический обструктивный бронхит | Постепенное | Курение Производство, вирусы, бактерии | + | +- | более 3 недель | + |
Острый обструктивный бронхит | Острое | Вирусы, бактерии | + | + | до 3 недель | +- |
Астматический Бронхит | Острое | Аллергены, Вирусы, резкие запахи | + | — | до 3 недель | + |
ЛЕЧЕНИЕ
Основные задачи, которые должны быть решены при обструктивном бронхите
- Облегчен кашель – он не должен мешать спать, заниматься домашними делами, раздражать и мешать близким людям.
- Необходимо восстановить нормальное прохождение воздуха по бронхам — уменьшить обструкцию, улучшить отхаркивание мокроты.
- Инфекция должна быть уничтожена.
- После выздоровления назначить программу по укреплению иммунитета, провести реабилитацию и дать рекомендации по вакцинации от гриппа и пневмонии.
Острый неосложненный бронхит излечивается без активного лечения, и без последствий. Пациенту лучше в это время на работу не выходить, а сидеть дома. Обильное теплое питье и обычно через 7 дней наступит выздоровление.
Помните: Переносимый на «ногах» обструктивный бронхит может осложниться пневмонией!
Для лечения обструкции применяется беродуал через небулайзер. Отхаркивающие препараты малоэффективны при остром процессе. Решение о применении принимает врач.
Если болезнь сопровождается повышением температуры тела более 4 дней, обратитесь к пульмонологу. Возможно, у вас началась пневмония и требуется назначение других лекарств.
При обострении хронического обструктивного процесса в легких задача иная. Лечение назначается обязательно. Чтобы заболевание не прогрессировало необходимо активное лечение. Причины обострения этого заболевания обычно связано с бактериальной инфекцией на фоне простуды или переохлаждения. Без антибиотиков в лечении не обойтись. Потребуются современные отхаркивающие препараты. Ингаляции бронхолитиков, особенно через небулайзер, быстро уменьшат кашель.
При астматическом бронхите лечение направлено на купирование внезапно возникшего сужения просвета бронхов. Заболевание развивается в ответ на вдыхание аллергена, химических средств с резким запахом, органической пыли. Необходимо исключить контакт пациента с раздражителем. Симптомы при этой болезни — это приступы кашля, хрипы и свисты в грудной клетке. Клиническая картина яркая. Для терапии эффективными будут лекарства расширяющие бронхи, отхаркивающие препараты, стероиды в виде ингаляций или внутривенно. Антибиотико терапия применяется редко.
Методы лечения
Лекарства
Антибиотики – необходимы для уничтожения бактерий вызвавших воспаление в бронхах. В связи с высоким процентом необдуманного применения антибиотиков возросло количество бактерий устойчивых к лечению.
Не занимайтесь самолечением! Антибиотики должен назначить врач! В медицинском научном сообществе существуют четкие рекомендации к назначению антибиотика для регионов нашей страны.
Противовирусные препараты необходимы только для лечения гриппа и сопутствующего этой болезни воспаления бронхов. Применяются только два препарата с доказанной эффективностью к этому вирусу — Осельтамивир и Занамивир. Эти медикаменты лечат только грипп, для других ОРВИ они бесполезны.
Назначение стимуляторов иммунитета не принесут ощутимого результата. Поэтому в рекомендациях медицинских обществ вы не найдете этих лекарств.
При бронхиальной обструкции нужны и эффективны препараты разрешающие эту обструкцию — расширяют бронхи.
Расширяющие бронхи средства (бронхолитики)
Эти лекарства вдыхают при ингаляции через небулайзеры. К ним относятся Беродуал, Атровент и Сальбутамол. Назначает лечение врач т.к. у них есть побочные действия.
Стероидные медикаменты эффективны для хронического астматического бронхита. Их вдыхают в виде ингаляций, или вводят внутривенно.
Отхаркивающие препараты — амброксол, ацетилцестеин или карбоцестеин. Препараты могу применяться в виде ингаляций либо парентерально (внутривенно). Дозы и кратность приема этих средств определяет врач пульмонолог.
Ингаляции
При лечении обструктивного бронхита роль ингаляции сложно переоценить. Компрессорные небулайзеры распыляют антибиотики, бронхолитики, отхаркивающие, ГКС до микрочастиц и вводят лечебный аэрозоль внутрь бронхов. Преимущество этого способа доставки в том, что лекарство доставляется точно в место воспаления. Поэтому при лечении через небулайзер удается быстро уменьшить кашель, нормализовать отхаркивание мокроты, уменьшить ее вязкость.
Массаж
Очень эффективным и простым для лечения зарекомендовал массаж — баночный массаж. Баночный массаж давно пришел к нам из китайской медицины. Раздражение рефлекторных зон кожи спины стимулирует отхаркиванию мокроты, уменьшает кашель и приводит к выздоровлению.
«Ventum Vest Vibration»– комплексное воздействие вибромассажа и давления на грудную клетку одновременно. На пациента надевают специальный жилет, в который нагнетают воздух под давлением. Изменяя частоту подачи воздуха в жилет и давление на грудную клетку, активируется иммунитет. Это происходит за счет улучшения микроциркуляции в пораженных бронхах. Улучшается лимфоциркуляция и регенерация поврежденной слизистой бронхов. Если вибромассаж совместить с ингаляцией антибиотиков и отхаркивающими лекарствами, то их концентрация в пораженных бронхах увеличится. Комплексное воздействие на бронхи способствует скорому выздоровлению без осложнений.
ЛФК и дыхательная гимнастика
На этапе снижения остроты заболевания или обострения, ЛФК и дыхательная гимнастика усилят отхаркивание мокроты, улучшат кровоснабжение бронхов. В результате этого уменьшится воспаление, одышка и затрудненное дыхание. Этот эффект получается за счет тренировки дыхательных мышц. К этим мышцам относятся – диафрагма, межреберные мышцы и мышцы спины. Основная аудитория кому помогает ЛФК это пациенты с хроническим кашлем курильщика, ХОБЛ.
Возможные последствия и осложнения обструктивного бронхита
При неправильном лечении обструкции в бронхах возможны серьезные осложнения. На первом месте стоит пневмония. Пневмония это острое инфекционное заболевание, которое приводит к быстрой гибели. Риск развития пневмонии при несвоевременно начатом или неправильном лечении высок. Для предотвращения развития пневмонии пациент должен обязательно обратиться к пульмонологу. Врач сможет провести диагностику — исключит пневмонию. Возможно, он назначит курс антибиотиков, не дожидаясь развития воспаления легких. Если температура тела не снижается более 3-4 дней или постоянно нарастает, кашель усиливается и появляется гнойная или бурая мокрота, то очень высока вероятность, что у вас пневмония.
На фоне бронхита возможно осложнение пневмоторакс — это разрыв плевры из-за сильного и интенсивного кашля. Это реанимационная ситуация. Пневмоторакс отмечается у пациентов с буллезной трансформацией, ХОБЛ, но часто встречаются случаи пневмоторакса на фоне длительного кашля. Бри длительно существующей обструкции и воспалении легочная ткань теряет свою эластичность, становиться жесткой. Ткань легких легко повреждается при кашле. Поэтому при появлении таких симптомов как внезапная одышка и боль в грудной клетке необходимо срочно получить консультацию пульмонолога.
Частые обострение обструктивного бронхита приводят возникновению или прогрессированию ХОБЛ — заболевания, приводящего к развитию дыхательной недостаточности и гибели человека.
Профилактика
Профилактика острого обструктивного процесса в бронхах тождественна профилактике гриппа и ОРВИ — это ежегодные, сезонные вакцинации от гриппа. В период наступления холодов в межсезонье необходимо избегать переохлаждений, контактов с уже заболевшими пациентами.
Для предотвращения обострений хронического обструктивного заболевания бронхов в первую очередь устранить внешние факторы, которые вызывают его – это курение табака, пыль на предприятиях, работа в шахте. Вакцинация от гриппа проводится ежегодно. Для пациентов с хроническим обструктивным бронхитом проводится вакцинация против пневмонии. Проводиться она один раз в 5 лет.
Важными элементами профилактики считается лечение на специальных респираторных курортах. Они есть в нашей стране – Крым. В Германии (Бад Райхенхалл), южное побережье Франции, побережье Италии. Основная задача пациента находящегося на курорте — активные физические упражнения на свежем воздухе.
Источник


