Хронический обструктивный бронхит план обследования
Бронхит — это довольно нешуточное заболевание, развивающееся как следствие воспалительного процесса в дыхательной системе. Основным симптомом его является изнуряющий сухой либо влажный кашель. Бронхит довольно опасен развитием различных осложнений, которые могут подорвать и без того ослабленный иммунитет больного.
Причины и формы
Известно, что основой заболевания является воспалительный процесс в слизистой оболочке бронхов под действием различных факторов (химические агенты, инфекция, аллергены). При этом увеличивается выработка слизи, появляется мокрота, провоцирующая кашель, посредством которого организм пытается избавиться от вредных веществ.

Если заболевание не лечить, то оно со временем переходит в затяжную форму (хронический бронхит). При этом воспаление охватывает не только стенки бронхов, но и более глубокие слои, а это в свою очередь провоцирует появление постоянного, изнуряющего кашля, а при более тяжелых формах — одышки, бронхиальной астмы и удушья.
Провоцирующими факторами считаются:
- Вирусная или бактериальная инфекция.
- Ослабленный иммунитет.
- Переохлаждение.
- Пассивное либо активное курение.
- Аллергены.
- Токсические вещества.
Чтобы не допустить перерождение острого бронхита в хроническую форму, очень важно вовремя диагностировать, а после — провести адекватную терапию заболевания.
Формы заболевания
В зависимости от тяжести и времени протекания, можно выделить несколько форм заболевания, исходя из которых нужно назначать лечение:
- острый бронхит. Признаки недуга появляются уже на 3 день после начала заболевания. Этот вид бронхита разделяют на катаральный (поверхностное воспаление бронхов), отечный (при отеке слизистой) и гнойный (тяжелый, гнойный воспалительный процесс);

- подострый. Продолжительность болезни составляет от 21 дня до нескольких месяцев;
- хронический. Характеризуется длительно текущим процессом, необратимым поражением бронхов. Длится, как правило, от 3 месяцев до полугода. Существует неосложненная, гнойная и гнойно-обструктивная формы хронического бронхита;
- рецидивирующий бронхит — заболевание, эпизоды которого повторяются 2-3 раза в год и чаще.
Методы диагностики
Диагноз «бронхит» обычно ставится на основании жалоб пациента и результатов клинических исследований. Но иногда, чтобы понять, из-за чего появился бронхит, нужно провести рентгенологическое обследование, а также некоторые лабораторные анализы.
Методы диагностики заболевания:
- Клиническое обследование, сбор жалоб. После беседы с пациентом, расспросов о симптомах болезни (наличии кашля, выделении мокроты, появлении одышки, повышении температуры) и сроках их выявления (продолжительности кашля и других симптомов) врач приступает к клиническому обследованию.

- Общий осмотр, аускультация. Врач осматривает грудную клетку пациента, прослушивает легкие при помощи фонендоскопа — медицинского прибора, состоящего из двух трубок с резонатором для выслушивания работы легких и сердца. Бывает, что в легких определяется жесткое дыхание, влажные или сухие хрипы. Эти симптомы являются признаками бронхита.
- Общий анализ крови. Врач назначает данное исследование, чтобы по состоянию крови определить причину инфекции и признаки воспалительной реакции (увеличился ли уровень лейкоцитов, скорость оседания эритроцитов — СОЭ).
- Анализ мокроты. Проводят, как правило, с целью определения возбудителя заболевания и его чувствительности к антибиотикам (если требуется их назначение).
Бывает так, что пациент страдает другим заболеванием, симптомы которого схожи с проявлениями бронхита. В таком случае нужно провести дополнительные исследования.
- Рентгенографию грудной клетки, чтобы исключить пневмонию (воспаление легких).
- Спирометрию (спирография) — исследование, позволяющее оценить воздушную проходимость дыхательных путей и способность легких расправляться. Проводится, чтобы исключить бронхиальную астму и хроническую обструктивную болезнь легких.

- Компьютерную томографию грудной клетки. Это исследование дает возможность диагностировать с высокой точностью заболевания легких, сердца, определить наличие патологии.
- Бронхоскопию. Проводится при помощи тонкого инструмента, бронхоскопа, с целью обследования дыхательных путей. Во время процедуры врач исследует горло, трахею, гортань, нижние дыхательные пути.
Дифференциальная диагностика
В постановке правильного диагноза дифференциальная диагностика играет, пожалуй, самую главную роль. Она позволяет точно отличить одну болезнь от другой, так как многие из них имеют схожие симптомы, но требуют разного подхода в лечении. Именно поэтому очень важны тонкие различия, которые порой очень сложно обнаружить.

Чтобы не спутать эти два заболевания (пневмония и бронхит) и вовремя начать лечение, нужно знать, в чем их принципиальная разница. При бронхите:
- обязательно возникает ощущение тяжести, боли за грудиной;
- повышается температура тела до 37-380С;
- появляется сухой кашель, постепенно переходящий во влажный, с отделением слизисто-гнойной мокроты;
- определяется жесткое дыхание, иногда со свистом и хрипами.
Длительность выздоровления обычно составляет 7-14 дней, за это время общее состояние больного улучшается, постепенно стихает кашель.
Правильно диагностировать воспаление легких намного сложнее, так как пневмония возникает при сопутствующей вирусной инфекции и бывает нескольких видов. Диагноз «пневмония» может поставить только врач, но пациенту также не помешает знать, как не спутать бронхит и пневмонию, чтобы не запустить болезнь.

Пневмония характеризуется:
- насморком и сухим кашлем, который постепенно переходит во влажный;
- болями в грудной клетке при вдохе и во время кашля;
- прослушиванием при аускультации сухих или влажных хрипов;
- появлением одышки, ухудшением сна и аппетита;
- ознобом при повышенной до 39-400С температуре;
- сильными болевыми ощущениями в боку;
- появлением признаков интоксикации — вялости, повышенной утомляемости;
- учащенным, поверхностным дыханием;
- в некоторых случаях появляется дрожь в голосе.
При дифференциальной диагностике бронхита очень важно исключить вероятность заболевания не только пневмонией, но и бронхиальной астмой, корью, коклюшем и другими недугами. Не стоит забывать и о том, что диагностикой может заниматься только квалифицированный врач после проведения целого ряда необходимых исследований.
Рекомендуем прочесть о том, как правильно лечить бронхиальный кашель после диагностики.
Автор: врач-инфекционист, Мемешев Шабан Юсуфович
Источник
Хронический бронхит (ХБ) – диффузное прогрессирующее поражение слизистой оболочки бронхиального дерева, обусловленное частым и длительным ее раздражением поллютантами бытового или промышленного характера в сочетании с воспалением вирусно-бактериального происхождения, протекающее без нарушения функции внешнего дыхания во время ремиссии.
В соответствии с общепринятыми критериями ВОЗ, основными клиническими проявлениями хронического бронхита являются признаки мукоцилиарной недостаточности – кашель и выделение мокроты, преимущественно по утрам, которые беспокоят больного не менее 3 мес. ежегодно в течение, по меньшей мере, двух лет подряд.
Эпидемиология
По данным различных статистик, 20% всего взрослого мужского населения болеет хроническим бронхитом.
Классификация хронического бронхита
1. По функциональной характеристике: необструктивный (ХНБ) и обструктивный (ХОБ).
2. По клинико-лабораторной характеристике: катаральный и слизисто-гнойный.
3. По фазе процесса: обострение; ремиссия.
4. По уровню поражения бронхиального дерева:
• с преимущественным поражением крупных бронхов (проксимальный бронхит);
• с преимущественным поражением мелких бронхов (дистальный бронхит).
Этиология
В этиологии хронического бронхита, по мнению большинства авторов, решающую роль играет систематическое и продолжающееся в течение многих лет вдыхание вместе с атмосферным воздухом летучих поллютантов и неиндифферентной пыли. Среди них первое по значению место отводят табачному дыму при курении, а также ингаляции дыма от других курильщиков — так называемому пассивному курению. Второе место среди этиологических факторов занимают летучие поллютанты промышленного характера (продукты неполного сгорания нефти, каменного угля, природного газа, окислы серы и др.).
Основной причиной обострения заболевания являются вирусная (вирусы гриппа и парагриппа, аденовирусы, респираторно-синцитиальный вирус) или бактериальная инфекции. Среди бактериальных агентов важную роль отводят гемофильной палочке, пневмококкам, гемолитическому стрептококку, золотистому стафилококку. Другими причинами обострения могут быть промышленные выбросы (летучие поллютанты) в сочетании с неблагоприятными погодными условиями и аллергены.
К факторам, способствующим развитию хронического бронхита, относятся, прежде всего, нарушения носового дыхания, воспалительные заболевания носа, глотки, придаточных пазух носа. Следует учитывать и эндогенные факторы: конституциональную склонность, наследственный анамнез, аллергию.
Патогенез
В патогенезе хронического бронхита главную роль играет возникновение недостаточности мукоцилиарного клиренса с нарушением секреторной, очистительной и защитной функций слизистой оболочки бронхов. При этом основными патогенетическими факторами являются:
1. Нарушение функций системы местного и общего иммунитета.
2. Структурная перестройка слизистой оболочки бронхов.
3. Развитие классической патогенетической триады (гиперкриния – повышение продукции бронхиального секрета; дискриния – качественные изменения бронхиального секрета, который становится вязким и густым; мукостаз – нарушение движения бронхиального секрета вплоть до его прекращения).
Постоянные и продолжительные механические и химические воздействия патогенных этиологических факторов на слизистую оболочку бронхов приводят к дистрофическим изменениям и некрозу реснитчатого эпителия, значительно снижают возможности местной неспецифической защиты слизистой оболочки бронхов. Функция мукоцилиарного аппарата нарушается и появляется возможность колонизации условно-патогенными и патогенными бактериями пораженных участков слизистой оболочки. Перечисленные выше микробы имеют сильные сенсибилизирующие свойства, обусловливая хронизацию воспалительного процесса.
В клинической картине хронического бронхита доминируют два синдрома – мукоцилиарной недостаточности и обшей интоксикации. Последний синдром имеет клиническое значение преимущественно в фазе обострения заболевания. Тогда же возможно возникновение синдрома бронхиальной обструкции, носящего лабильный и кратковременный характер.
Обострения сопровождаются усилением кашля, увеличением количества мокроты, откашливаемой на протяжении суток, повышением температуры тела, появлением или усилением других признаков общей интоксикации. Обострения провоцируются вирусной инфекцией, поэтому чаще бывают весной и осенью.
При ХНБ главными проявлениями будут кашель и выделение мокроты в небольшом количестве. Мокрота слизистая, слизисто-гнойная. Иногда выделяется мокрота с примесями крови (кровохарканье). Объективно при ХНБ выслушиваются сухие, крупно- или средне-пузырчатые хрипы. При пальпации голосовое дрожание и перкуторный звук не изменены. Аускультативно для обострения ХБ характерно жесткое дыхание.
При ХОБ основными жалобами являются:
• кашель с трудноотделяемой мокротой. Кашель обычно надсадный малопродуктивный, больше выраженный по утрам. Характерный кашель с мокротой по утрам связан с суточным ритмом мукоцилиарного транспорта, который уменьшается ночью и активизируется в момент пробуждения человека;
• При поражении мелких бронхов («немая зона» для кашлевых рецепторов), возникающем преимущественно во время обострения заболевания, кашля может и не быть. В этих случаях преобладающим клиническим симптомом является экспираторная одышка.
• Сухие свистящие хрипы и на вдохе, и на выдохе (на фоне лечения мокрота разжижается, и начинают выслушиваться влажные хрипы).
При обследовании сердечно-сосудистой системы нередко обнаруживают тахикардию, приглушенность сердечных тонов.
Течение заболевания характеризуется чередованием периодов ремиссии и обострений. На определенном этапе оно осложняется возникновением постоянной и прогрессирующей бронхиальной обструкцией и/или эмфиземой легких. В этом случае говорят о развитии хронической обструктивной болезни легких. Т.е. в соответствии с современными представлениями, хронический бронхит является тем «патологическим фундаментом», на котором «вырастает» хроническая обструктивная болезнь легких. Определяющим отличием хронического бронхита от ХОБЛ является отсутствие постоянной и прогрессирующей с течением времени обструкции нижних дыхательных путей вне обострения заболевания.
План обследования:
— Общий анализ крови (нейтрофильный лейкоцитоз, ускорение СОЭ, возможен вторичный эритроцитоз).
— Общее, цитологическое и бактериологическое исследование мокроты (общий, на ВК и атипические клетки, посев на микрофлору, определение ее чувствительности к антибиотикам).
— Рентгенография органов грудной клетки в двух проекциях необходима для исключения очаговых и других заболеваний и поражений легочной паренхимы, дающих сходную клиническую симптоматику. Информативность этого метода при хроническом бронхите невелика – чаще всего определяются сетчатый пневмосклероз и грубая деформация легочного рисунка.
— Фибробронхоскопия при гнойном бронхите (диффузное поражение бронхиального дерева, деформация бронхов, бронхоэктазы, возможность провести эндобронхиальную санацию и биопсию, а также оценить эффективность противовоспалительной терапии). У ¾ больных бронхит катаральный, не требующий эндоскопического подтверждения.
— Исследование ФВД (спирография) при бронхообструкции. У больных с продолжительным «стажем» заболевания наблюдается преимущественно рестриктивный тип легочной недостаточности.
Диагностические критерии хронического бронхита:
− Кашель и выделение мокроты, преимущественно по утрам, которые должны беспокоить больного не менее 3 мес. ежегодно в течение, по меньшей мере, двух лет подряд.
− Наличие в анамнезе длительного «стажа» курения табака или профессионального или бытового контакта с промышленными поллютантами, а также другими значимыми этиологическими факторами.
− Общий анализ мокроты подтверждает преимущественно нейтрофильный характер воспалительного процесса в бронхах.
− Отсутствие очаговых и инфильтративных изменений в легких при рентгенологическом исследовании органов грудной клетки в двух проекциях.
Дата добавления: 2014-01-25; просмотров: 1701; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Для студента самое главное не сдать экзамен, а вовремя вспомнить про него. 10371 — | 7653 — или читать все…
Читайте также:
Источник
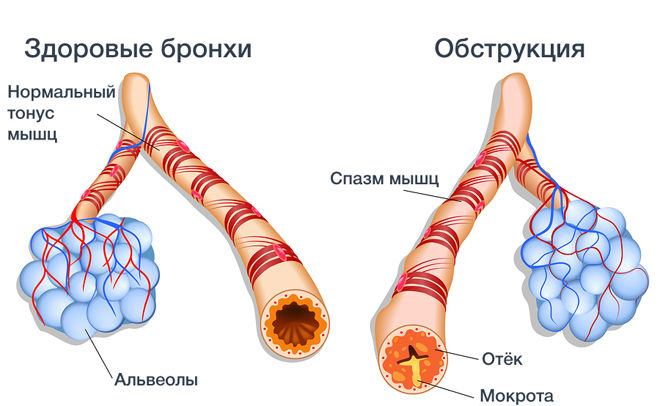 Острый обструктивный бронхит – это инфекция нижних дыхательных путей без пневмонии и ХОБЛ. Человек кашляет ночью и днем, при физической нагрузке и без нее, в транспорте и на улице. Кашель сухой или влажный, со свистами и хрипами в грудной клетке. При остром бронхите кашель длится не больше 3 недель. Кашель четыре недели и больше требует дополнительной диагностики.
Острый обструктивный бронхит – это инфекция нижних дыхательных путей без пневмонии и ХОБЛ. Человек кашляет ночью и днем, при физической нагрузке и без нее, в транспорте и на улице. Кашель сухой или влажный, со свистами и хрипами в грудной клетке. При остром бронхите кашель длится не больше 3 недель. Кашель четыре недели и больше требует дополнительной диагностики.
Причина бронхита — это респираторные вирусы, поэтому лечение острого бронхита нельзя назначать антибиотики необдуманно! Вызвать острый кашель могут бактерии — микоплазма пневмония или хламидия пневмония, возбудитель коклюша, а также стафилокок, стрепотококки и гемофильная палочка.
Диагностика острого обструктивного бронхита
- Для диагностики острого обструктивного бронхита врач подробно выслушает жалобы, осмотрит и проведет аускультацию пациента, измерит уровень кислорода в крови.
- Спирометрия помогает понять нужно, назначать ингаляторы расширяющих бронхи или нет.
- В анализах крови определяем маркеры воспаления и атипичные возбудители острого бронхита.
- Рентгенография непригодна для установки диагноза острый бронхит. Но позволяет исключить пневмонию. Однако рентгенография не выявляет рак легких, ТЭЛА и бронхоэктазы. Поэтому проводим КТ легких.
При возникновении острого кашля исключаем:
- Пневмонию
- Постназальный синдром
- Коклюш
- Сердечную недостаточность
- ЛФР и ГЭРБ
- Тромбоэмболию легочной артерии
- Рак легких
Лечение обструктивного бронхита
Не принимайте антибиотики самостоятельно! Не лечитесь по Интернету!
Обратитесь за помощью:
- При повышении температуры больше чем 4 дня, ознобе
- Кашель с зеленой, желтой мокротой или кровью
- Хрипы, свисты в грудной клетке
- Затрудненное дыхание или удушье
В дневном стационаре поможем вылечить острый бронхит. Комплексные лечебные программы с использованием специального небулайзера PARI Sinus или небулайзера PARI излечивают острый бронхит.
- При необходимости выписываем противокашлевые препараты. Рецепты выписываются на специальных учетных, номерных бланках.
- Работающим пациентам предоставляем лист не трудоспособности (больничный лист).
Что такое хронический обструктивный бронхит?
Хронический обструктивный бронхит – это кашель, длящийся три и более месяцев в течение 2 или больше лет подряд. Обструкция это сужение бронхов из-за воспаления. Самостоятельно такой кашель не исчезает. Хронический бронхит это форма тяжелого заболевания легких, названного «хронической обструктивной болезнью легких» или ХОБЛ. Другую форму хронической обструктивной болезни легких называют «эмфиземой». ХОБЛ прогрессирующая болезнь легких, приводящая к гибели или инвалидизации человека из- за развивающейся дыхательной недостаточности.
Почему я заболел хроническим обструктивным бронхитом?
Хронический обструктивный бронхит в 80 % случаев связан с курением. У некурящих пациентов он может быть связан с бронхоэктактической болезнью, работой с промышленными загрязнениями (органические и неорганические пыли, аэрозоли, масла и горючие материалы)
Каковы симптомы хронического бронхита?
- Кашель
Кашель – ежедневный не менее 3 месяцев, в течение 2 лет подряд. Кашель влажный, глубокий с отхаркиванием мокроты различного цвета и объема. Мокрота появляется потому, что внутри бронхов идет воспалительный процесс и слизистая бронха отекает. При хроническом бронхите нарушается способность удалять мокроту. Гибель или повреждение реснитчатого эпителия выстилающего бронх изнутри затрудняет отхаркивание мокроты. Она становиться вязкой, тягучей, меняется ее цвет.
Повышение температуры тела, озноб – появляются у человека, когда присоединяется бактериальная инфекция. Микробы размножаются, появляется зеленая мокрота, иногда с запахом. Меняются физические свойства мокроты — она становится вязкой, тягучей. Повышение температуры и озноб могут быть следствием пневмонии у человека с обструктивным хроническим бронхитом.
- Утомляемость и усталость
Затяжной кашель физически и морально утомляет. Кашель это мощный, реактивный акт. Постоянный кашель приводит к утомлению дыхательных мышц. Общее самочувствие ухудшается.
- Хрипы и свисты
Хрипы и свисты в грудной клетке у кашляющего человека слышны во время обострения хронического обструктивного бронхита. Звуки слышны самим кашляющим и окружающими. Положение тела, физическая нагрузка изменяет тембр и продолжительность этих звуков.
- Одышка
Одышка симптом характерный для ХОБЛ. Причина одышки про ХОБЛ это нехватка кислорода организмом. Чем больше сужен бронх, тем меньше воздуха поступает для газообмена в легкие, тем тяжелее дышать.
- Боли в грудной клетке
Боли в грудной клетке возникают от постоянного кашля, одышки и длительного воспаления в бронхах. Мышцы грудной клетки, диафрагма постоянно напряжены во время кашля и одышки. Нет покоя ни днем, ни ночью. Обструктивный бронхит сопровождается дискомфортом и заложенностью в грудной клетке.
Какие назначаются исследования или анализы и для чего
- Компьютерная томография — исключит иные причины, которые могут вызывать хронический кашель. Например — рак легкого, пневмонию, бронхоэктазы.
- Спирометрия или ФВД – безболезненный дыхательный тест. Он позволит исключить бронхиальную астму, выявить ХОБЛ.
- Анализы крови помогут выяснить есть ли воспалительный процесс в организме, степень активности воспаления.
- Посевы мокроты выявляют бактерий, которые вызывают воспаление в бронхах.
Что я могу сделать самостоятельно, чтобы чувствовать себя лучше?
Если вы курите, то прекратите курение. Это – самый важный шаг, который сделаете для себя. Не имеет значения, сколько времени курили или курите. Отказ от курения замедлит развитие ХОБЛ, и кашель перестанет мешать вам. Занятия спортом, путешествия, поездка в транспорте не будут испорчены кашлем.
Вы должны получить прививку от гриппа каждую осень. Проведите вакцину от пневмонии — один раз в пять лет.
Пять способов лечения хронического обструктивного бронхита:
- Терапия лекарственными препаратами. Препараты расширяющими бронхи — бронхолитики, антибиотики и муколитики. При ингаляции бронхорасширяющего средства бронхи расширяются, дышать становится легче, мокрота откашливается легче. Иногда требуется назначение двух ингаляторов больше 2 раз в день. Антибиотики уничтожают микробов в дыхательных путях. Чем меньше воспаление, тем легче дыхание и кашель. Современные отхаркивающие лекарства разжижают мокроту.
- При прогрессировании обструкции необходима терапия кислородом. Мы настраиваем аппараты для кислородотерапии, рекомендуем модели кислородных концентраторов и устанавливаем режим подачи кислорода.
- Легочная реабилитация – авторская программа нашей клиники. Специально разработана для пациентов с хроническим обструктивным бронхитом, ХОБЛ. После проведения курса реабилитации симптомы заболевания не беспокоят, либо делаются редкими. Увеличивается выносливость, уменьшается кашель.
- Массаж, баночный массаж – используется как метод улучшения отхаркивания мокроты. Метод основан на рефлекторном раздражении участков кожи, подкожной клетчатки, усилении лимфодренажа. Методимеет ограничения и противопоказания и не заменяет ингаляционную терапию.
- Народные средства — официальных доказательств лечебных результатов применения народных средств на воспаление в бронхах нет. Кому то помог алтей с подорожником, кому то без девясила не откашляться и т.п. Обобщение материалов литературы на тему народной медицины и ХОБЛ показало, что для улучшения отхаркивания применяют в основном солодку, девясил, корень алтея и подорожника. Препарат «Мукалтин» откашливает мокроту потому,что в его состав входит корень алтея. Поэтому советуем пациентам с хроническим обструктивным бронхитом и ХОБЛ – используйте современные назначения пульмонологов для лечения ХОБЛ. Но если Вас неудержимо тянет на применение народной медицины — не отменяйте назначения лечащего пульмонолога.
Источник

