Хронический необструктивный бронхит классификация
БРОНХИТЫ
Бронхит
— сборная группа мало похожих друг на
друга заболеваний, хотя и объединенных
одним названием. Бронхит характеризуется
острым или хроническим воспалительным
процессом бронхов инфекционного или
неинфекционного генеза. Рекомендуемая
классификация (см. Л.И. Васильева и
соавт., 2001) разделяет бронхиты по этиологии
на инфекционные, неинфекционные и
смешанные; по уровню поражения на
проксимальные (преимущественно крупные
бронхи), дистальные (преимущественно
мелкие бронхи) и бронхиолиты (поражение
бронхиол кондуктивной зоны); по наличию
бронхообструкции на необструктивный
и обструктивный; по характеру мокроты
на катаральный, гнойный, геморрагический
и особые формы (фибринозный, гнилостный,
гнойно-септический); по течению на острый
(полностью излечимый с восстановлением
функции) и хронический. Если острый
бронхит вполне вписывается в принятую
схему, то в случае хронического мы
сталкиваемся с двумя заболеваниями:
необструктивным и обструктивным. В
первом случае это «доброкачественные
кашлюны», с радостью опровергающие
ханжеское предупреждение Минздрава о
смертельной опасности курения. Во втором
— тяжелое прогрессирующее заболевание,
которое сегодня рассматривается как
составная часть хронической обструктивной
болезни легких (ХОБЛ).
Диагностика
хронического необструктивного бронхита
обычно не представляет существенных
трудностей,
создает большие проблемы медико-социального
характера вследствие трудностей лечения,
высокой заболеваемости и смертности,
равной
смертности от рака легких. Эти проблемы
усугубляются
излишне спокойным, подчас пренебрежительным
отношением пациентов к своей болезни.
Если сравнить отношение российских
пациентов
к двум наиболее частым хроническим
заболеваниям
бронхов — бронхиальной астме и
хроническому бронхиту, то в большинстве
случаев первый диагноз их пугает, тогда
как второй, почти
всегда приводящий к потере трудоспособности
и нередко угрожающий жизни, воспринимается
спокойно.
Хронический
обструктивный бронхит (ХОБ) будет
разобран в разделе ХОБЛ. Настоящее
описание посвящено хроническому
необструктивному
бронхиту.
Хроническим
бронхитом
называют заболевание,
проявляющееся кашлем с отделением
мокроты
на протяжении не менее 3 мес в году подряд
или
с перерывами в течение не менее 2
последовательных лет. Из двух вариантов
хронического бронхита,
необструктивного (ХНБ) и обструктивного
(ХОБ) первый встречается гораздо чаще
(в 75% случаев). Теоретически ХНБ развивается
при
поражении только крупных бронхов,
реально же
в большинстве случаев диагноз ХНБ
ошибочен. Чаще
всего, особенно в педиатрии, им ошибочно
называют легко протекающую бронхиальную
астму,
при которой функция внешнего дыхания
после купирования обострения нормальна,
или, реже,
хронический фарингит и аденоидит,
сопровождающиеся
продуктивным кашлем.
Исходя
из общих положений о хронических
заболеваниях
можно полагать, что ХНБ также генетически
обусловлен, но только дефект касается
крупных
бронхов. Это, на наш взгляд, наиболее
убедительное
объяснения различия локализации.
Возможно,
относительная «легкость» ХНБ объясняется
практической нереальностью обструкции
крупного
бронха.
Этиологическими
факторами ХНБ являются:
длительное
воздействие на дыхательные пути
раздражающих
или повреждающих их загрязнителей
воздуха — токсико-химических агентов
(табачного и других дымов, паров кислот,
щелочей и других химически
активных соединений) и (или) неорганической
пыли
(угольной, сланцевой, цементной и др.);
2)
рецидивирующие респираторные инфекции
— вирусная,
микоплазменная или бактериальная,
сопровождающиеся
поражением крупных бронхов и подавляющие
местные факторы защиты.
Климатические
факторы (сырость, холод), не являясь
непосредственной причиной ХНБ, могут
увеличивать заболеваемость им вследствие
учащения случаев
респираторных инфекций.
Причинами
обострения ХНБ обычно являются пневмококк
или гемофильная палочка.
Клинические
проявления.
Кашель
— главный признак
бронхита. Обострения случаются в сырую
и холодную погоду, зато летом кашель
может
полностью исчезнуть. Со временем к кашлю
присоединяются другие проблемы. Бывает,
что количество
мокроты вдруг уменьшается и она начинает
отходить с большим трудом. Кашель при
этом
становится приступообразным и надсадным.
Приступ могут вызвать холодный воздух,
холодное
постельное белье или раздражающие
запахи.
Часто кашель возникает ночью. Такой
кашель
появляется из-за раздражения кашлевых
зон
верхних дыхательных путей, и его надо
подавлять.
Иначе в бронхах и легких могут появиться
мешкообразные
расширения.
Появление
одышки свидетельствует о возникновении
бронхоспазма. Если заболевание
прогрессирует, то повышается уровень
углекислоты в
крови. Сопровождается это состояние
бессонницей. Это заставляет прибегать
к снотворным. Тут
надо быть особенно осторожными: снотворные
могут вызвать остановку дыхания, которое
и без
того угнетено под действием углекислоты.
Также
распространено мнение, что обострение
бронхита должно протекать с температурой,
как любое воспаление. На самом деле при
обострениях
бронхита не бывает высокой температуры.
Не
болит голова, нет заметной слабости и
недомогания.
Поэтому, если температура поднялась
выше
38°С, то прежде всего необходимо исключить
пневмонию.
Диагностика
хронического бронхита.
Как
ни парадоксально,
легкость диагностики ХНБ обманчива.
Инструментальная и лабораторная
диагностика дает мало надежных опорных
признаков.
Мало проку и от эндоскопического
исследования — бронхоскопии. Ее проводят,
чтобы
не прозевать другие заболевания легких.
Так называемые
дыхательные пробы, определяющие объем
вдоха и выдох, остаются в пределах нормы.
Нарушение дыхания появляется только
через несколько
лет. Кстати, определить тяжесть бронхита
помогает обычный анализ крови из пальца.
В
тяжелых случаях увеличивается уровень
гемоглобина
— так организм компенсирует недостаток
кислорода,
возникающий из-за плохой работы бронхов.
Не раз приходилось видеть удивление на
лицах
больных, которым врачи, взглянув на ЭКГ,
говорили,
что у них бронхит. Дело в том, что при
постоянном
недостатке кислорода увеличиваются
правые отделы сердца, что отчетливо
видно на электрокардиограмме.
Подтвердить эти изменения
может ультразвуковое исследование
сердца.
Лечение
пациентов
ХНБ обычно проводится амбулаторно.
Показания для их госпитализации и
способы лечения обострений заболевания
в основном
такие же, как и при ОБ. Но есть и особенности
лечения ХНБ, обусловленные хроническим
воспалительным процессом, которые
обсуждаются
ниже.
Антибактериальная
терапия.
Поскольку
почти 50% всех случаев обострения бронхита
связаны с
действием неинфекционных факторов
(табачного
дыма, производственных и других
аэроирритантов,
аллергенов, ошибочно назначенных
β-блокаторов
и др.), а 30% инфекционно зависимых
обострений болезни обусловлены
респираторной вирусной инфекцией,
применение антибактериальных
препаратов оправдано только в тех
случаях обострения ХНБ, когда отмечаются
такие
признаки бактериального инфекционного
процесса,
как лихорадка, гнойная мокрота и
нейтрофильный
лейкоцитоз.
В
амбулаторных условиях антибактериальная
терапия
проводится эмпирически (без предшествующего
выявления возбудителя): на основании
знаний
врача эффективности препаратов в
отношении
наиболее частых возбудителей болезни
(Н. influenzae,
S.
pneumoniae
и М. catarrhalis)
и их фармакологической
характеристики (фармакокинетики,
переносимости в терапевтических дозах),
а также эпидемиологических данных,
включающих
сведения о локальной (региональной)
резистентности
патогенных бактерий к противомикробным
средствам. Так, в России отмечается
высокая
устойчивость пневмококка и гемолитической
палочки к ко-тримоксазолу
и
пневмококка
— к тетрациклину
(более
60%) при сохранении
достаточной чувствительности этих
бактерий к
пенициллинам и цефалоспоринам.
Для
амбулаторной антибактериальной терапии
предпочтительны оральные препараты с
одно-двухразовым
приемом в течение суток и приемлемым
соотношением цена/эффективность.
К
препаратам первого ряда чаще всего
относят
аминопенициллины и доксициклин,
а
к антибактериальным
средствам второго ряда — цефалоспорины
второго и третьего поколений, амоксициллин,
клавулант
(аугментин),
макролиды
и фторхинолоны. Из препаратов группы
цефалоспоринов
применяют β-лактамазостабильные
цефиксим,
цефуроксим
аксетил,
цефаклор,
из
фторхинолонов — новые препараты этой
группы
(моксифлоксацин
и левофлоксацин),
которые,
в
отличие от старых препаратов, обладают
повышенной
активностью в отношении пневмококка,
а
из макролидов используют только
азитромицинили
кларитромицин,
так
как другие представители
этого класса неактивны в отношении Н.
influenzae.
При
обострении ХНБ у курильщиков принято
использовать
аминопенициллины (лучше амоксициллин),
а
при непереносимости пенициллинов
— макролиды или доксициклин.
У
пациентов, проживающих в регионах с
преобладанием
предприятий металлургической, химической
или угольной промышленности, загрязняющих
атмосферу, и работающих на этих
предприятиях, чаще других возбудителей
выявляется
М. catarrhalis,
большинство штаммов которой
продуцируют β-лактамазы. Для лечения
таких
больных рационально применение препаратов
пенициллинаи
клавулановой кислоты (аугментина)
или
фторхинолонов
(последние эффективнее
первых).
Препаратами
выбора для лечения больных ХНБ
с тяжелыми сопутствующими заболеваниями
и высоким риском резистентности
возбудителей
к различным антибактериальным средствам
(частые
обострения бронхита, предшествующие
назначения
антибиотиков в связи с другими болезнями,
пожилой возраст) являются фторхинолоны
(предпочтительно «новые») и
β-лактамазоустойчивые
цефалоспорины II
и III
поколений (цефаклор,
цефуроксим
аксетил,
цефиксим).
При
безрезультатном трех-четырехдневном
лечении
одним из аминопенициллинов назначаются
аугментинили
другие препараты второго ряда. Курс
лечения антибактериальными препаратами
— 7—10 дней (не более 5 дней для азитромицина).
Бронхорасширяющие
средства.
Короткодействующие
β-адреномиметики,
холинолитики или их
комбинации показаны при бронхоспастическом
синдроме у больных функционально
нестабильным
бронхитом. Но и больным без клинических
проявлений этого синдрома также полезно
назначение
бронхолитиков (внутрь теопеки
другие
теофиллины пролонгированного действия),
так
как при обострении ХНБ трудно исключить
развитие
скрытого бронхоспазма. К тому же препараты
теофиллинаи
β-адреномиметики
(стимуляторы
мукоцилиарного клиренса) способствуют
лучшему
отделению мокроты.
В
фазу обострения бронхита используются
мукорегуляторы,
а при скудной трудноотделяемой мокроте
— их комбинации. Для предупреждения
обострения
заболевания в фазе его ремиссии показано
длительное применение мукорегуляторов
(до 6 мес), которые сочетают с короткими
курсами
ацетилцистеина.
Дополнительные
способы лечения.
Биостимуляторы.
Поливитамины с макро- и микроэлементами
(витрум,
центрум,
дуовити
др.), продигиозан,
сок
алоэ,
прополис и
прочие традиционные биостимуляторы,
а также деринат,
который
обладает
репаративным и иммуномодулирующим
действием.
Физиотерапия.
Соседние файлы в папке терапия
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Общепринятой классификации хронического бронхита нет. В практической врачебной деятельности целесообразно воспользоваться следующей.
Наибольшее распространение получила классификация хронического бронхита Н. Р. Палеева, В. А. Ильченко, Л. Н. Царьковой (1990, 1991). В основе классификации лежат следующие принципы: определение характера воспалительного процесса, наличие или отсутствие бронхиальной обструкции и осложнений.
- Характер воспалительного процесса в бронхах.
- Простой (катаральный) бронхит.
- Гнойный бронхит с выделением гнойной мокроты.
- Слизисто-гнойный бронхит с выделением слизисто-гнойной мокроты.
- Особые формы:
- Геморрагический бронхит с выделением мокроты с примесью крови.
- Фибринозный бронхит — с отделением очень вязкой мокроты, богатой фибрином, в виде слепков мелких бронхов.
- Наличие или отсутствие синдрома бронхиальной обструкции.
- Необструктивный бронхит.
- Обструктивный бронхит.
- Уровень поражения бронхиального дерева.
- С преимущественным поражением крупных бронхов (проксимальный).
- С преимущественным поражением мелких бронхов и бронхиол (дистальный — «болезнь малых воздушных путей»).
- Течение.
- Латентное.
- С редкими обострениями.
- С частыми обострениями.
- Непрерывно рецидивирующее.
- Фаза.
- Обострение.
- Ремиссия.
- Осложнения.
- Эмфизема легких.
- Кровохарканье.
- Дыхательная недостаточность.
- Острая.
- Хроническая.
- Острая на фоне хронической.
- Вторичная легочная гипертензия:
- Транзиторная стадия.
- Стабильная стадия без недостаточности кровообращения.
- Стабильная стадия с недостаточностью кровообращения.
 [1], [2], [3], [4], [5], [6], [7]
[1], [2], [3], [4], [5], [6], [7]
Степени тяжести хронической дыхательной недостаточности
- I степень — обструктивные нарушения вентиляции без артериальной гипоксемии;
- II степень — умеренная артериальная гипоксемия (РаО2 от 79 до 55 мм рт.ст.);
- III степень — выраженная артериальная гипоксемия (РаО2 ниже 55 мм рт.ст.) или гиперкапния (РаСО2 выше 45 мм рт .ст.).
А. Н. Кокосов и Η. Η. Канаев (1980) выделили два варианта хронического необструктивного бронхита:
- функционально стабильный с преимущественным поражением центральных бронхов;
- функционально нестабильный, при котором наряду с поражением крупных бронхов имеет место синдром умеренной обструкции периферических бронхов (своего рода доклиническая стадия хронического обструктивного бронхита) в связи с развитием бронхоспазма.
Классификация хронического бронхита
- По этиологии — бактериальные, вирусные, микоплазменные, от воздействия химических и физических факторов, пылевые.
- По характеру воспалительного процесса:
- катаральный;
- гнойный;
- катарально-гнойный;
- фибринозный;
- геморрагический.
- По функциональным изменениям:
- необструктивный;
- обструктивный.
- По течению:
- фаза ремиссии;
- фаза обострения.
- По осложнениям:
- дыхательная (легочная) недостаточность;
- эмфизема легких;
- хроническое легочное сердце (компенсированное, декомпенсированное);
- развитие бронхоэктазов.
 [8], [9], [10], [11], [12], [13], [14]
[8], [9], [10], [11], [12], [13], [14]
Важно знать!
После очередной острой респираторной вирусной инфекции на протяжении нескольких недель сохраняется сначала сухой кашель, затем влажный В течение дня или больше по утрам. Над легкими перкуторно определяется ясный звук с небольшим укорочением в межлопаточной области. На фоне жесткого дыхания выслушиваются различной звучности хрипы и в период остроты процесса влажные крупно- и среднепузырчатые, изменчивые по характеру звучания и локализации. Читать далее…
!
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Источник
Хронический бронхит – это диффузный прогрессирующий воспалительный процесс в бронхах, приводящий к морфологической перестройке бронхиальной стенки и перибронхиальной ткани. Обострения хронического бронхита возникают несколько раз в год и протекают с усилением кашля, выделением гнойной мокроты, одышкой, бронхиальной обструкцией, субфебрилитетом. Обследование при хроническом бронхите включает проведение рентгенографии легких, бронхоскопии, микроскопического и бактериологического анализа мокроты, ФВД и др. В лечении хронического бронхита сочетают медикаментозную терапию (антибиотики, муколитики, бронхолитики, иммуномодуляторы), санационные бронхоскопии, оксигенотерапию, физиотерапию (ингаляции, массаж, дыхательную гимнастику, лекарственный электрофорез и др.).
Общие сведения
Заболеваемость хроническим бронхитом среди взрослого населения составляет 3-10%. Хронический бронхит в 2-3 раза чаще развивается у мужчин в возрасте 40 лет. О хроническом бронхите в современной пульмонологии говорят в том случае, если на протяжении двух лет отмечаются обострения заболевания продолжительностью не менее 3-х месяцев, которые сопровождаются продуктивным кашлем с выделением мокроты. При многолетнем течении хронического бронхита существенно повышается вероятность таких заболеваний, как ХОБЛ, пневмосклероз, эмфизема легких, легочное сердце, бронхиальная астма, бронхоэктатическая болезнь, рак легких. При хроническом бронхите воспалительное поражение бронхов носит диффузный характер и со временем приводит к структурным изменениям стенки бронха с развитием вокруг нее перибронхита.
Хронический бронхит
Причины
В ряду причин, вызывающих развитие хронического бронхита, ведущая роль принадлежит длительному вдыханию полютантов – различных химических примесей, содержащихся в воздухе (табачного дыма, пыли, выхлопных газов, токсических паров и др.). Токсические агенты оказывают раздражающее воздействие на слизистую, вызывая перестройку секреторного аппарата бронхов, гиперсекрецию слизи, воспалительные и склеротические изменения бронхиальной стенки. Довольно часто в хронический бронхит трансформируется несвоевременно или не до конца излеченный острый бронхит.
Обострение хронического бронхита, как правило, возникает при присоединении вторичного инфекционного компонента (вирусного, бактериального, грибкового, паразитарного). К развитию хронического бронхита предрасположены лица, страдающие хроническими воспалениями верхних дыхательных путей — трахеитами, фарингитами, ларингитами, тонзиллитами, синуситами, ринитами. Неинфекционными факторами, вызывающими обострение хронического бронхита, могут являться аритмии, хроническая сердечная недостаточность, ТЭЛА, гастроэзофагеальная рефлюксная болезнь, дефицит a1-антитрипсина и др.
Патогенез
В основе механизма развития хронического бронхита лежит повреждение различных звеньев системы местной бронхопульмональной защиты: мукоцилиарного клиренса, локального клеточного и гуморального иммунитета (нарушается дренажная функция бронхов; уменьшается активностьa1-антитрипсина; снижается продукция интерферона, лизоцима, IgA, легочного сурфактанта; угнетается фагоцитарная активность альвеолярных макрофагов и нейтрофилов).
Это приводит к развитию классической патологической триады: гиперкринии (гиперфункции бронхиальных желез с образованием большого количества слизи), дискринии (повышению вязкости мокроты ввиду изменения ее реологических и физико-химических свойств), мукостазу (застою густой вязкой мокроты в бронхах). Данные нарушения способствуют колонизации слизистой бронхов инфекционными агентами и дальнейшему повреждению бронхиальной стенки.
Эндоскопическая картина хронического бронхита в фазу обострения характеризуется гиперемией слизистой бронхов, наличием слизисто-гнойного или гнойного секрета в просвете бронхиального дерева, на поздних стадиях — атрофией слизистой оболочки, склеротическими изменениями в глубоких слоях бронхиальной стенки.
На фоне воспалительного отека и инфильтрации, гипотонической дискинезии крупных и коллапса мелких бронхов, гиперпластических изменений бронхиальной стенки легко присоединяется бронхиальная обструкция, которая поддерживает респираторную гипоксию и способствует нарастанию дыхательной недостаточности при хроническом бронхите.
Классификация
Клинико-функциональная классификация хронического бронхита выделяет следующие формы заболевания:
- По характеру изменений: катаральный (простой), гнойный, геморрагический, фибринозный, атрофический.
- По уровню поражения: проксимальный (с преимущественным воспалением крупных бронхов) и дистальный (с преимущественным воспалением мелких бронхов).
- По наличию бронхоспастического компонента: необструктивный и обструктивный бронхит.
- По клиническому течению: хронический бронхит латентного течения; с частыми обострениями; с редкими обострениями; непрерывно рецидивирующий.
- По фазе процесса: ремиссия и обострение.
- По наличию осложнений: хронический бронхит, осложненный эмфиземой легких, кровохарканьем, дыхательной недостаточностью различной степени, хроническим легочным сердцем (компенсированным или декомпенсированным).
Симптомы хронического бронхита
Хронический необструктивный бронхит характеризуется кашлем с выделением мокроты слизисто-гнойного характера. Количество откашливаемого бронхиального секрета вне обострения достигает 100-150 мл в сутки. В фазу обострения хронического бронхита кашель усиливается, мокрота приобретает гнойный характер, ее количество увеличивается; присоединяются субфебрилитет, потливость, слабость.
При развитии бронхиальной обструкции к основным клиническим проявлениям добавляется экспираторная одышка, набухание вен шеи на выдохе, свистящие хрипы, коклюшеподобный малопродуктивный кашель. Многолетнее течение хронического бронхита приводит к утолщению концевых фаланг и ногтей пальцев рук («барабанные палочки» и «часовые стекла»).
Выраженность дыхательной недостаточности при хроническом бронхите может варьировать от незначительной одышки до тяжелых вентиляционных нарушений, требующих проведения интенсивной терапии и ИВЛ. На фоне обострения хронического бронхита может отмечаться декомпенсация сопутствующих заболеваний: ИБС, сахарного диабета, дисциркуляторной энцефалопатии и др. Критериями тяжести обострения хронического бронхита служат выраженность обструктивного компонента, дыхательной недостаточности, декомпенсации сопутствующей патологии.
При катаральном неосложненном хроническом бронхите обострения случаются до 4-х раз в год, бронхиальная обструкция не выражена (ОФВ1 > 50% от нормы). Более частые обострения возникают при обструктивном хроническом бронхите; они проявляются увеличением количества мокроты и изменением ее характера, значительными нарушениями бронхиальной проходимости (ОФВ1 гнойный бронхит протекает с постоянным выделением мокроты, снижением ОФВ1
Диагностика
В диагностике хронического бронхита существенное значение имеет выяснение анамнеза заболевания и жизни (жалоб, стажа курения, профессиональных и бытовых вредностей). Аускультативными признаками хронического бронхита служат жесткое дыхание, удлиненный выдох, сухие хрипы (свистящие, жужжащие), влажные разнокалиберные хрипы. При развитии эмфиземы легких определяется коробочный перкуторный звук.
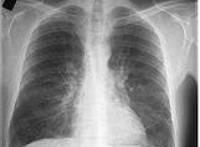
Верификации диагноза способствует проведение рентгенографии легких. Рентгенологическая картина при хроническом бронхите характеризуется сетчатой деформацией и усилением легочного рисунка, у трети пациентов – признаками эмфиземы легких. Лучевая диагностика позволяет исключить пневмонию, туберкулез и рак легких.
Микроскопическое исследование мокроты выявляет ее повышенную вязкость, сероватый или желтовато-зеленый цвет, слизисто-гнойный или гнойный характер, большое количество нейтрофильных лейкоцитов. Бактериологический посев мокроты позволяет определить микробных возбудителей (Streptococcus pneumoniae, Staphylococcus aureus, Haemophilus influenzae, Moraxella catarrhalis, Klebsiella pneumoniae, Pseudomonas spp., Enterobacteriaceae и др.). При трудностях сбора мокроты показано проведение бронхоальвеолярного лаважа и бактериологического исследования промывных вод бронхов.
Степень активности и характер воспаления при хроническом бронхите уточняется в процессе диагностической бронхоскопии. С помощью бронхографии оценивается архитектоника бронхиального дерева, исключается наличие бронхоэктазов.
Выраженность нарушений функции внешнего дыхания определяется при проведении спирометрии. Спирограмма у пациентов с хроническим бронхитом демонстрирует снижение ЖЁЛ различной степени, увеличение МОД; при бронхиальной обструкции – снижение показателей ФЖЁЛ и МВЛ. При пневмотахографии отмечается снижение максимальной объемной скорости выдоха.
Из лабораторных тестов при хроническом бронхите проводятся общий анализ мочи и крови; определение общего белка, белковых фракций, фибрина, сиаловых кислот, СРБ, иммуноглобулинов и др. показателей. При выраженной дыхательной недостаточности исследуются КОС и газовый состав крови.
Лечение хронического бронхита
Обострение хронического бронхита лечится стационарно, под контролем врача-пульмонолога. При этом соблюдаются основные принципы лечения острого бронхита. Важно исключить контакт с токсическими факторами (табачным дымом, вредными веществами и т. д.).
Фармакотерапия хронического бронхита включает назначение противомикробных, муколитических, бронходилатирующих, иммуномодулирующих препаратов. Для проведения антибактериальной терапии используются пенициллины, макролиды, цефалоспорины, фторхинолоны, тетрациклины внутрь, парентерально или эндобронхиально. При трудноотделяемой вязкой мокроте применяются муколитические и отхаркивающие средства (амброксол, ацетилцистеин и др.). С целью купирования бронхоспазма при хроническом бронхите показаны бронхолитики (эуфиллин, теофиллин, салбутамол). Обязателен прием иммунорегулирующих средств (левамизола, метилурацила и т. д.).
При тяжелом хроническом бронхите могут проводиться лечебные (санационные) бронхоскопии, бронхоальвеолярный лаваж. Для восстановления дренажной функции бронхов используются методы вспомогательной терапии: щелочные и лекарственные ингаляции, постуральный дренаж, массаж грудной клетки (вибрационный, перкуторный), дыхательная гимнастика, физиотерапия (УВЧ и электрофорез на грудную клетку, диатермия), спелеотерапия. Вне обострения рекомендуется пребывание в санаториях Южного берега Крыма.
При хроническом бронхите, осложненном легочно-сердечной недостаточностью, показана кислородная терапия, сердечные гликозиды, диуретики, антикоагулянты.
Прогноз и профилактика
Своевременное комплексное лечение хронического бронхита позволяет увеличить продолжительность периода ремиссии, снизить частоту и тяжесть обострений, однако не дает стойкого излечения. Прогноз хронического бронхита отягощается при присоединении бронхиальной обструкции, дыхательной недостаточности и легочной гипертензии. Профилактическая работа по предупреждению хронического бронхита заключается в пропаганде отказа от курения, устранении неблагоприятных химических и физических факторов, лечении сопутствующей патологии, повышении иммунитета, своевременном и полном лечении острого бронхита.
Источник


