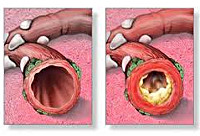
Хронический гнойный обструктивный бронхит этиология
ЭТИОЛОГИЯ. Этиологическими факторами следует признать: курение, загрязнение окружающей среды — воздушные поллютанты, профессиональные вредности, инфекция (Н. influenzae, S. pneumoniae, М. catarrhalis P. aeruginosa микоплазм, хламидий, легионелл. Причинами тяжелого обострения хронического обструктивного бронхита могут быть: • инфекция трахеобронхиального дерева; • пневмония; • сердечная недостаточность и нарушения сердечного ритма; • легочная эмболия; • спонтанный пневмоторакс; • неконтролируемая кислородотерапия; • лекарственные препараты(наркотики, транквилизаторы, БАБ, диуретики); • нарушения обмена веществ (диабет, электролитные нарушения); • пониженное питание; • терминальные стадии болезней легких (утомление дыхательных мышц); • другие болезни (желудочно-кишечное кровотечение). ПАТОГЕНЕЗ. Неблагоприятные воздействия внешней среды, курение влияют на состояние ресничек мерцательного эпителия трахеи и бронхов, происходит их перерождение в плоский неороговевающий эпителий. С другой стороны, нарушается мукоцилиарный барьер, увеличивается количество слизи, меняются ее физико-коллоидные свойства — она становится более вязкой. Теряется ее антимикробная и антивирусная активность. Инфекция создает постоянный воспалительный процесс в бронхах, что приводит к развитию соединительной ткани, развитию пневмосклероза, эмфиземы легких. На ранних стадиях ХБ отмечается ограничение воздушного потока с развитием не полностью обратимой бронхиальной обструкции, которая в дальнейшем становится необратимой. Основные клетки воспаления — нейтрофилы, Т-лимфоциты, макрофаги; из медиаторов воспаления следует отметить интерлейкин 8, фактор некроза опухоли (ФНО-я), лейкотриены В4.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯВажнейшим и ранним признаком является одышка, которая носит экспираторный характер, развивается постепенно, прогрессирует медленно, усиливается при обострениях, в сырую погоду, при падении барометрического давления. Одышка может быть первым клиническим признаком заболевания и предшествовать появлению кашля и мокроты. Характерен кашель с вязкой, трудно отделяемой мокротой, при отхождении которой уменьшается выраженность одышки.
Бронхиальная обструкция проявляется следующими клиническими симптомами: • одышкой вначале при физической нагрузке, в дальнейшем — ив покое; • усилением одышки при воздействии пыли, холодного воздуха, раздражающих веществ и др.; • надсадным малопродуктивным кашлем с трудно отделяемой мокротой; • жестким дыханием с удлиненным выдохом при аускультации легких; • сухими рассеянными хрипами высокого тембра (свистящие хрипы); • ранним развитием эмфиземы легких.
ДИАГНОСТИКА. При гнойном бронхите наблюдается нейтрофильный лейкоцитоз со сдвигом влево, ускорение СОЭ. Как следствие артериальной гипоксемии может отмечаться вторичный эритроцитоз с увеличением гематокрита и повышением уровня гемоглобина. При обострении повышаются острофазовые белки. Исследование мокроты позволяет оценить клеточный состав бронхиального секрета и активность воспалительного процесса. Бронхоскопия выявляет диффузный эндобронхит, который по эндоскопической картине может быть катаральным, гнойным, атрофическим, гипертрофическим, геморрагическим и фибринозно-язвенным. Бронхоскопия должна обязательно проводиться у больных ХБ для дифференциального диагноза с другими бронхолегочными заболеваниями (в первую очередь с опухолями). Кроме того, бронхоскопия может проводиться с лечебной целью (например, эндобронхиальное введение лекарственных препаратов, проведение лаважа бронхов). Исследование газового состава и кислотно-основного состояния крови позволяет определить степень дыхательной недостаточности (ДН). Так, при ДН II в крови снижается парциальное давление 02 (гипоксемия), при ДН III — повышается С02 (гиперкапния). Функциональное исследование функции внешнего дыхания. Спирография — «золотой стандарт» в диагностике ХОБ. При хронической бронхиальной обструкции отмечается стойкое снижение объема форсированного выдоха за первую секунду (ОФВ1), индекса Тиффно (соотношение ОФВ’/ЖЕЛ), мощности выдоха. Обструкция малых дыхательных путей проявляется изменением структуры общей емкости легких (ОЕЛ) — увеличивается объем закрытия и остаточный объем легких (ООЛ) при нормальной спирограмме и нормальном трахеобронхиальном сопротивлении.
Ключевой признак диагностики ХБ — соотношение объема форсированного выдоха за 1 сек. (FEV) к жизненной емкости легких (FVC) менее 70%, постбронхолитический FEV менее 80%. Основные положения диагностики ХОБ: 1) диагноз ХОБ ставится на основании данных о наличии продолжительного воздействия факторов риска и наличии не полностью обратимой бронхообструкции; 2) пациенты, имеющие хронический кашель с отделением мокроты и длительно подвергавшиеся воздействию факторов риска, должны быть в обязательном порядке обследованы на предмет наличия бронхиальной обструкции (даже при отсутствии у них одышки).
ЛЕЧЕНИЕ 1. По возможности устранение или уменьшение воздействия факторов риска. 2. При обострении — стационарное лечение. 3. Вакцинация: против гриппа на 50% снижает заболеваемость и смертность; 4. С целью устранения гипоксемии при обострении ХБ назначаются ингаляции кислорода (1—3 л/мин.) через носовые канюли или 24— 35% кислород через маску 5. Бронхолитики. — производные теофиллина (метилксантины); — М-холинолитики (особенно при эмфизематозном типе бронхиальной обструкции); — бета-адреномиметики. Для уменьшения бронхиальной обструкции используется также ипратропиум бромид (атровент). Назначается по 2 ингаляционные дозы 4 раза в день. 6. Если базисная бронхолитическая терапия не контролирует состояние больного, ему проводится пробное лечение глюкокортикоидами (лучше ингаляционные) в течение 2 недель — 3 месяцев. Если произошло увеличение показателей бронхиальной проходимости — увеличение ОФВ1 не менее чем на 15%, то лечение можно продлить до 6 мес. (бо- лее 6 мес. — эффективность значительно снижается). Эффективной кортикостероидная терапия бывает редко. В подобных случаях требуется исключение БА. 7. Антиоксиданты (витамины А, Е и др.), адаптанты (настойка женьшеня, китайского лимонника и др.). 8. Антагонисты кальция при легочной гипертензии: верапамил — 120—160 мг/сут.; нифедииин — 30—40 мг/сут. 11. При наличии соответствующей аппаратуры коррекция хронической дыхательной недостаточности проводится на дому с помощью оксигенотерапии. Предпочтительна длительная (18 час. в сутки), малопоточная кислородотерапия (около 2 литров в мин.) в течение месяцев, лет.
Антибактериальная терапия. Антибиотики назначаются эмпирически. Бактериологическое исследование проводят при неэффективности эмпирической терапии. Длительность антибиотикотерапии — 7—10 дней. В большинстве случаев антибиотики назначаются внутрь, за исключением плохой кооперации с пациентом, нарушенной всасываемости из желудочно-кишечного тракта. • Возраст до 65 лет, ОФВ1> 50%, без сопутствующих заболеваний, обострения менее четырех раз в год: амоксициллин, макролиды, доксициклин. В качестве альтернативных рекомендуются защищенные аминопенициллины и респираторные фторхинолоны. • Возраст 65 лет и старше и/или ОФВ1 < 50% и/или сопутствующие заболевания и/или упадок питания и/или длительная глюкокортикоидная терапия: респираторные фторхинолоны, амоксициллин/клавуланат, ампициллин/сульбактам, цефалоспорины 2—3-го поколения,
фторхинолоны. Постоянное выделение гнойной мокроты, частые обострения: фторхи-
нолоны (ципрофлоксацин), антисинегнойные беталактамы. Введение антибиотиков можно проводить эндобронхиально; показана лечебная бронхоскопия, промывание бронхов, введение антибиотиков аэрозольно. Проводится ингаляционная фитотерапия (сок чеснока, отвар эвкалипта, листа брусники и др.).
Бронхиальная астма.
БА — это рецидивирующее заболевание с преимущественным поражением бронхов, характеризующееся их гиперреактивностью, обусловленной специфическими иммунологическими и (или) неспецифическими (неиммунологическими), врожденными или приобретенными механизмами, основным обязательным признаком которого является приступ удушья или астматический статус вследствие спазма гладких мышц бронхов, гиперсекреции, дискринии и отека слизистой оболочки бронхов.
ЭТИОЛОГИЯ.Выделяют пусковые механизмы (триггеры) бронхиальной астмы: • различные аллергены; • профессиональные агенты; • острые респираторно-вирусные инфекции; • пищевые продукты — консерванты; • медикаменты, в первую очередь — антибиотики, нестероидные противовоспалительные препараты (аспирин); • физическая нагрузка; • гипервентиляция (особенно холодный воздух); • метеофакторы; • повышенные психоэмоциональные нагрузки; • применение БАБ; • желудочно-пищеводный рефлюкс; • беременность; • обострение синуситов. ПАТОГЕНЕЗ. В основе патогенеза БА лежит хроническое воспаление дыхательных путей, в котором заметную роль играют различные клетки и медиаторы. Воспалительный процесс распространяется на проксимальные и дистальные бронхи и ассоциирован с бронхиальной гиперреактивностью. У большинства больных БА воспаление затрагивает верхние дыхательные пути. Отчетливая взаимосвязь между выраженностью воспалительной ре-
акции и степенью тяжести БА до конца не установлена. Хроническое воспаление имеет место при всех клинических формах БА, не зависимо от пола, возраста пациента, длительности заболевания. При БА, наряду с активацией тучных клеток, увеличения числа Т-лимфоцитов, высвобождения провоспалительных и бронхоконстрикторных медиаторов, способствующих персистенции воспалительного процесса в дыхательных путях, повышает-ся количество активированных эозинофилов. Активированные эозинофилы высвобождают медиаторы воспаления и белки, которые вызывают повреждение эпителия бронхов, гиперпродукцию слизи, отек и бронхоспазм; обладают цитотоксическим эффектом. У эозинофилов есть избирательная способность инфильтрировать дыхательные пути при БА, высвобождать провоспалительные медиаторы; они играют роль в патогенезе как атопической, так и неатопической БА. Т-лимфоциты, присутствующие в большом количестве в дыхательных путях, продуцируют ИЛ-4, ИЛ-5, ИЛ-9 и ИЛ-13, которые способствуют эозинофильному воспалению и продукции В-лимфоцитами иммуноглобулина Е. У больных БА происходит активация тромбоцитов. Последние вовлекаются в процесс аллергического воспаления и формирования гиперактивности дыхательных путей. В крови больных атопической и аспириновой БА много фактора активации тромбоцитов — самого мощного медиатора аллергического воспаления.
КЛАССИФИКАЦИЯ. Согласно мнению экспертов ВОЗ (1992), выделяют:
1. Преимущественно аллергическая:
— аллергический бронхит;
— аллергический ринит;
— атопическая астма;
— экзогенная аллергическая астма;
— сенная лихорадка с астмой.
2. Неаллергическая астма:
— идиосинкразическая астма;
— эндогенная неаллергическая астма.
3. Смешанная астма.
4. Неуточненная астма:
— астматический бронхит;
— поздно возникшая астма.
5. Астматический статус:
— острая тяжелая астма.
Степени тяжести бронхиальной астмы (по ВОЗ).
1. «Мягкая» астма:
— короткие эпизодические приступы реже 1—2 раз в неделю;
— ночные приступы реже 1—2 раз в месяц;
— отсутствие бронхообструктивной симптоматики вне приступа;
— показатели максимальной скорости выдоха (МСВ) или ФОБ1 > 80%
от должной (80—100%).
2. Умеренная:
— приступы удушья чаще 1—2 раз в неделю;
— ночные приступы чаще 2 раз в месяц;
— хроническая бронхообструктивная симптоматика, требующая еже-
дневного приема бронходилататоров;
— показатели МСВ или ФОБ1 60—80% от должной;
— размах утренних и вечерних колебаний МСВ или ФОБ1
20—30%.
3. Тяжелая:
— частые приступы (обострения);
— частые ночные приступы;
— непрерывная бронхообструктивная симптоматика;
— ограничение физической активности;
— показатели МСВ или ФОБ1 < 60% от должной.
В России выделяют 4 степени:
I ст. соответствует «мягкой» астме по ВОЗ.
II ст. — легкое персистирующее течение (переход «мягкой» в умерен-
ную). Приступы астмы 1—2 р. в неделю, ОФВ1 > 80% от должных величин.
III ст. соответствует умеренной астме по ВОЗ.
IV ст. соответствует тяжелой астме по ВОЗ.
Фазы заболевания: обострение, ремиссия, стойкая ремиссия.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ. Основным клиническим проявлением БА является приступ удушья (экспираторной одышки) вследствие обратимой генерализованной обструкции внутригрудных отделов дыхательных путей в результате бронхоспазма, отека слизистой оболочки и гиперсекреции бронхиальной слизи. Принято выделять (хотя весьма условно) 3 периода в развитии приступа: 1) Период предвестников или продромальный период (присутствует далеко не у всех больных, чаще при экзогенной атопической бронхиальной астме). Это может быть першение в горле, заложенность носа, слезотечение, чихание и др. 2) Период удушья. Одышка имеет преимущественно экспираторный характер, поскольку на выдохе внутригрудные дыхательные пути подвергаются компрессии за счет увеличения внутригрудного давления. Сопровождается гипервентиляцией: нарастание аэродинамического сопротивления дыханию преодолевается за счет участия в акте дыхания всех групп вспомогательных мышц — плечевого пояса, грудной клетки, брюшного пресса. Больные принимают вынужденное положение с наклоном туловища вперед и упором на руки, плечи при этом приподняты и сведены. Объективно во время приступа отмечаются более или менее выраженные симптомы острого эмфизематозного вздутия легких и бронхиальной обструкции. Перкуторно над легкими коробочный звук, нижние границы легких опущены на 1—2 ребра, ограничена подвижность нижнего края легких, уменьшена или не определяется абсолютная сердечная тупость. Дыхание, как правило, жесткое, реже везикулярное ослабленное (за счет эмфиземы легких). Выслушиваются рассеянные сухие хрипы, преимущественно высокого тембра — жужжащие и свистящие на выдохе. Отмечается приглушенность сердечных тонов, учащение пульса; АД имеет тенденцию к повышению, уменьшено пульсовое давление; отмечается дыхательная аритмия, может определяться акцент II тона над a. pulmonalis. 3) Период обратного развития приступа — отмечается отхождение мокроты, она имеет бесцветный стекловидный характер.
Выделяют несколько вариантов начала бронхиальной астмы:
1) экзогенный вариант, атоническая астма: ей свойственно острое начало без видимой очевидной причины на фоне хорошего самочувствия, очень часто это связано с контактом с аллергеном (развивается чаще в детском и молодом возрасте до 30 лет);
2) эндогенная (инфекционно-зависимая по старой классификации): начинается на фоне хронического процесса в легких, например ХОБЛ (развивается у лиц старше 40-45 лет);
3) астма физического усилия: развивается после физической нагрузки, например беге, быстрой ходьбе и дыхания через рот;
4) аспириновая астма: после приема аспирина или других НПВП.
ЛЕЧЕНИЕ.
Беклометазона дипропионат (бекломед, бекотид) назначается в форме дозированного аэрозоля по 50, 100 и 200 мкг на одну ингаляцию в средней суточной дозе 200—400 мкг, а при тяжелой БА — по 800—1000 мкг. Он может применяться также в суспензии для использования в распылителе, в дисковых формах (бекодиски по 100 и 200 мкг), ингалируемых с помощью дискового ингалятора «Дискхайлер».
Флунизолид (ингакорт) — фторированный ГКС, применяемый в виде аэрозоля (120 доз по 250 мкг) в суточной поддерживающей дозе 1 мг (2 ингаляции 2 р. в сутки).
Будесонид — негалогенизированный ГКС в капсулах для ингаляций, назначается по 200 мкг 2 р. в сутки. По показаниям доза может быть увеличена в 2—4 раза.
Источник
Версия: Справочник заболеваний MedElement
Категории МКБ:
Слизисто-гнойный хронический бронхит (J41.1)
Разделы медицины:
Пульмонология
Общая информация
Краткое описание
Бронхит хронический — это диффузное прогрессирующее воспаление бронхов, обусловленное длительным раздражением воздухоносных путей летучими
поллютантами
и/или повреждением вирусно-бактериальной инфекцией. Воспаление проявляется кашлем, не связано с локальным или генерализованным поражением легких. Процесс имеет хронический характер, если продуктивный кашель, не связанный с каким-либо другим заболеванием, продолжается не менее 3 месяцев в году в течение 2 лет подряд.
Бронхит хронический у детей — хроническое воспалительное поражение бронхов, протекающее с обострениями не менее 3 раз в течение последних двух лет. В большинстве случаев это заболевание у детей является синдромом других хронических заболеваний легких (в том числе — врожденных и наследственных).
Этиология и патогенез
Этиологические факторы:
— курение (активное и пассивное) — основная причина;
— острый бронхит;
— загрязнение воздуха дымом, пылью, окисью углерода, окислами азота, сернистым ангидридом и другими химическими соединениями;
— рецидивирующая респираторная инфекция (в основном — респираторные вирусы, палочка Пфейффера, пневмококки).
Патанатомически хронический бронхит представлен диффузным поражением крупных и средних бронхов. По глубине поражения выделяют:
— эндобронхит (поверхностный) — воспалительный процесс локализуется в слизистой оболочке бронха;
— мезобронхит — воспаление мышечного или подслизистого слоя стенки бронха;
— панбронхит — воспаление всех слоев стенки бронха.
Эпидемиология
По оценкам интервью, предпринятого Национальным центром статистики в области здравоохранения США, распространенность хронического бронхита составляет около 4%. Цифра подвергается сомнениям, поскольку около 50% людей с таким диагнозом могут на самом деле страдать хронической обструктивной болезнью легких.
Факторы и группы риска
— курение — основной фактор риска;
— нарушение дыхания через нос;
— муковисцидоз, альфа-1-антитрипсиновая недостаточность;
— хронические врожденные и приобретенные заболевания дыхательных путей;
— пожилой возраст;
— мужской пол;
— застойная сердечная недостаточность;
— сердечные аритмии;
— ТЭЛА;
— ГЭРБ.
Клиническая картина
Клинические критерии диагностики
кашель длительностью не менее чем 3 месяца в течение 2 лет подряд, с отделением слизисто-гнойной мокроты даже в стадии ремиссии, связанный с курением, при отсутствии других причин для кашля, общее недомогание, боль и жжение в груди — при присоединении трахеита
Cимптомы, течение
Анамнез связан с курением, работой или проживанием в районах с загрязненным воздухом, наличием хронических заболеваний дыхательных путей.
Жалобы:
1. Кашель многолетний, длительность — не менее чем 3 месяца на протяжении 2-х лет подряд.
2. Слизисто-гнойное отделяемое после значительного кашля. Выделение мокроты не прекращается даже в фазу ремиссии и усиливается зимой.
3. Симптомы обструкции характерны не всегда, но если они присутствуют, то обструкция носит постоянный характер без приступов удушья.
4. Возникновение одышки при физической нагрузке и выходе на холод из теплого помещения.
5. Появление лихорадки говорит о возможном присоединении респираторной инфекции.
6. Чувство саднения (жжения) за грудиной, связанное с дыханием, свидетельствует о наличие
трахеита
.
7. Слабость, разбитость, быстрая утомляемость.
Аускультативно:
— жесткое дыхание;
— сухие низкотональные хрипы над всей поверхностью легких; при обострении и появлении в легких секрета хрипы становятся влажными, разнокалиберными;
— признаки обструкции не характерны или выражены минимально, выявляются у меньшей части пациентов.
При обострениях хронического бронхита отмечаются нарастающие расстройства функции дыхания, а при наличии легочной гипертензии наблюдаются и расстройства кровообращения.
Диагностика
1. Для диагностики активности хронического бронхита важное значение придается исследованию мокроты: макроскопическому, цитологическому, биохимическому. Мокрота имеет гнойный характер, содержит преимущественно нейтрофильные лейкоциты, отмечаются повышенное содержание кислых мукополисахаридов и волокон ДНК, увеличивающих вязкость мокроты, снижение содержания лизоцима и т. д.
2. Бронхоскопия оказывает значительную помощь в распознавании и дифференциальной диагностике хронического гнойного бронхита. При ее проведении визуально оценивают эндобронхиальные проявления воспалительного процесса (катаральный, гнойный, гипертрофический, атрофический, геморрагический, фибринозно-язвенный
эндобронхит
) и его выраженность (но только до уровня субсегментарных бронхов).
Брoнхоскопия дает возможность произвести биопсию слизистой оболочки и уточнить характер поражения гистологически, а также выявить трахеобронхиальную гипотоническую дискинезию (во время дыхания происходит увеличение подвижности стенок трахеи и бронхов вплоть до экспираторного спадения стенок трахеи и главных бронхов) и статическую ретракцию (изменение конфигурации и уменьшение просветов трахеи и бронхов), которые могут осложнять течение хронического бронхита и быть одной из причин бронхиальной обструкции.
3.Основное поражение при хроническом бронхите чаще всего локализуется в более мелких ветвях бронхиального дерева, в связи с этим в его диагностике используют бронхо- и рентгенографию.
На начальных стадиях заболевания изменения на бронхограммах у большинства больных отсутствуют.
При хроническом бронхите, имеющем длительное течение, на бронхограммах могут выявляться обрывы бронхов среднего калибра и отсутствие заполнения мелких разветвлений (вследствие обструкции), что создает картину «мертвого дерева». В периферических отделах возможно обнаружение бронхоэктазов в виде заполненных контрастом мелких полостных образований (диаметром до 5 мм), соединенных с мелкими бронхиальными ветвями.
На обзорных рентгенограммах могут наблюдаться деформация и усиление легочного рисунка по типу диффузного сетчатого пневмосклероза, часто с сопутствующей эмфиземой легких.
4. Спирометрия. При функционально стабильном процессе изменения могут быть не выявлены как в стадии обострения, так и в стадии ремиссии. В случае присоединения обструкции выявляют умеренно выраженные нарушения по обструктивному типу (
ОФВ1
>50% от нормы), что свидетельствует о функционально нестабильном процессе. Дестабилизацию провоцирует персистирующая вирусная инфекция (особенно аденовирус, вирус гриппа В, респираторно-синтициальный вирус).
Показания к инструментальной диагностике
1. Рентгенография применяется в основном:
— у пациентов пожилого возраста, т.к. данная категория пациентов может не иметь клинических признаков пневмонии даже при ее возникновении;
— при подозрении на развитие бронхопневмонии у пациентов любого возраста;
— для дифференциальной диагностики у курящих пациентов.
2. Бронхоскопия показана при:
— длительном некупирующемся кашле;
— кровохарканьи;
— проведении дифференциальной диагностики.
Лабораторная диагностика
Общий анализ крови, как правило, не информативен. Возможные изменения связаны с присоединением инфекции.
Цитологическое исследование мокроты полезно при постоянном кашле. Обнаруживают слущенные клетки эпителия, нейтрофилы и альвеолярные макрофаги. Количество и пропорции нейтрофилов и альвеолярных макрофагов различаются в зависимости от фазы процесса.
Дифференциальный диагноз
Осуществляется дифференциальная диагностика со следующими заболеваниями:
— астма;
— ХОБЛ;
— муковисцидоз;
— дефицит альфа-1-антитрипсина;
— бронхопневмония;
— рак бронха;
— туберкулезное поражение бронхов;
— бронхоэктазы.
Чаще всего появляется необходимость дифференцировать хронический бронхит от хронической пневмонии, бронхиальной астмы, туберкулеза и рака легкого.
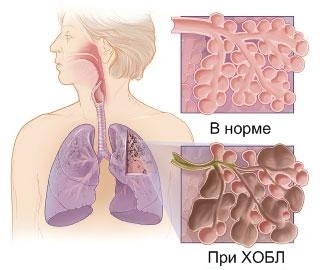
Хронический бронхит, в отличие от хронической пневмонии, всегда является диффузным заболеванием. Для хронического бронхита характерно постепенное развитие распространенной бронхиальной обструкции и нередко
эмфиземы
, дыхательной недостаточности и легочной гипертензии (хронического легочного сердца). Рентгенологические изменения при хроническом бронхите также носят диффузный характер; отмечаются
перибронхиальный склероз
, повышение прозрачности легочных полей в связи с эмфиземой, расширение ветвей легочной артерии.
Хронический бронхит отличается от бронхильной астмы прежде всего отсутствием приступов удушья — для обструктивного бронхита характерны постоянные кашель и одышка. При хроническом обструктивном бронхите разность между утренними и вечерними показателями пикфлоуметрии снижена (вариабельность менее 15%), при бронхиальной астме — разность повышена (вариабельность более 20 % указывает на повышенную реактивность бронхов). Для обструктивного бронхита кроме того не характерны сопутствующие аллергические заболевания, эозинофилия крови и мокроты.
Дифференциальная диагностика хронического бронхита и туберкулеза легких основана на наличии или отсутствии симптомов туберкулезной интоксикации, микобактерий туберкулеза в мокроте, а также на данных бронхоскопического и рентгенологического исследований, туберкулиновых проб.
Важное значение имеет раннее распознавание рака легкого на фоне хронического бронхита. Подозрительными признаками в отношении опухоли являются надсадный кашель, боль в грудной клетке, кровохарканье. Их наличие требует проведения срочного рентгенологического и бронхологического исследований больного; наибольшее количество информации при этом дают томография и бронхография. Необходимо цитологическое исследование мокроты и содержимого бронхов на атипичные клетки.
Осложнения
Возможными осложнениями хронического бронхита могут стать дыхательная недостаточность, эмфизема легких, хроническое легочное сердце, формирование бронхоэктазов.
Лечение
Отказ от курения и пребывания в загрязненной атмосфере является основным залогом успешного лечения.
1. Противокашлевые средства, содержащие кодеин и декстрометорфан, могут быть применены только кратковременно у пациентов с сильным постоянным кашлем.
2. Терапия бета-агонистами короткого действия, ипратропия бромидом и теофиллином может быть использована для контроля таких симптомов, как бронхоспазм, одышка и хронический кашель у стабильных пациентов с хроническим бронхитом. Этой же группе для контроля хронического кашля также может быть предложено лечение длительно действующими бета-агонистами в сочетании с ингаляционными кортикостероидами.
3. Муколитики применяют у пациентов с тяжелыми, длительными обострениями (обычно в зимний период). Их применение может быть эффективно для снижения частоты и длительности обострений у пациентов с тяжелыми формами заболевания.
4. Антибактериальные препараты назначаются при документально подтвержденной бактериальной респираторной инфекции. Преимущество отдают пероральному пути приема. Изменение цвета мокроты происходит из-за пероксидазы, освобожденной из лейкоцитов, поэтому цвет сам по себе не может рассматриваться как свидетельство бактериальной инфекции.
Препараты выбора первой очереди для эмпирической антибактериальной терапии:
— «новейшие» макролиды;
— амоксиклав, амоксициллин;
— «респираторные» фторхинолоны;
— цефуроксим, цефаклор.
Прогноз
Госпитализация
Как правило, не требуется. Показаниями служат дыхательная недостаточность, выраженная интоксикация, появление лихорадки и прочее.
Профилактика
Первичная профилактика включает:
— отказ от курения;
— оздоровление среды обитания в домашних условиях (очистка и увлажнение воздуха, влажные уборки);
— запрет на работу во вредных производственных условиях (загрязнение воздуха) или строгое использование средств индивидуальной защиты;
— санацию очагов инфекции в носоглотке;
— нормализацию носового дыхания.
Информация
Источники и литература
- Справочник по пульмонологии/под ред. Чучалина А.Г., Ильковича М.М., М.: ГЭОТАР-Медиа, 2009
- стр.184
- https://emedicine.medscape.com
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник