Хронический бронхит основные клинические симптомы
Хронический бронхит – это диффузный прогрессирующий воспалительный процесс в бронхах, приводящий к морфологической перестройке бронхиальной стенки и перибронхиальной ткани. Обострения хронического бронхита возникают несколько раз в год и протекают с усилением кашля, выделением гнойной мокроты, одышкой, бронхиальной обструкцией, субфебрилитетом. Обследование при хроническом бронхите включает проведение рентгенографии легких, бронхоскопии, микроскопического и бактериологического анализа мокроты, ФВД и др. В лечении хронического бронхита сочетают медикаментозную терапию (антибиотики, муколитики, бронхолитики, иммуномодуляторы), санационные бронхоскопии, оксигенотерапию, физиотерапию (ингаляции, массаж, дыхательную гимнастику, лекарственный электрофорез и др.).
Общие сведения
Заболеваемость хроническим бронхитом среди взрослого населения составляет 3-10%. Хронический бронхит в 2-3 раза чаще развивается у мужчин в возрасте 40 лет. О хроническом бронхите в современной пульмонологии говорят в том случае, если на протяжении двух лет отмечаются обострения заболевания продолжительностью не менее 3-х месяцев, которые сопровождаются продуктивным кашлем с выделением мокроты. При многолетнем течении хронического бронхита существенно повышается вероятность таких заболеваний, как ХОБЛ, пневмосклероз, эмфизема легких, легочное сердце, бронхиальная астма, бронхоэктатическая болезнь, рак легких. При хроническом бронхите воспалительное поражение бронхов носит диффузный характер и со временем приводит к структурным изменениям стенки бронха с развитием вокруг нее перибронхита.
Хронический бронхит
Причины
В ряду причин, вызывающих развитие хронического бронхита, ведущая роль принадлежит длительному вдыханию полютантов – различных химических примесей, содержащихся в воздухе (табачного дыма, пыли, выхлопных газов, токсических паров и др.). Токсические агенты оказывают раздражающее воздействие на слизистую, вызывая перестройку секреторного аппарата бронхов, гиперсекрецию слизи, воспалительные и склеротические изменения бронхиальной стенки. Довольно часто в хронический бронхит трансформируется несвоевременно или не до конца излеченный острый бронхит.
Обострение хронического бронхита, как правило, возникает при присоединении вторичного инфекционного компонента (вирусного, бактериального, грибкового, паразитарного). К развитию хронического бронхита предрасположены лица, страдающие хроническими воспалениями верхних дыхательных путей — трахеитами, фарингитами, ларингитами, тонзиллитами, синуситами, ринитами. Неинфекционными факторами, вызывающими обострение хронического бронхита, могут являться аритмии, хроническая сердечная недостаточность, ТЭЛА, гастроэзофагеальная рефлюксная болезнь, дефицит a1-антитрипсина и др.
Патогенез
В основе механизма развития хронического бронхита лежит повреждение различных звеньев системы местной бронхопульмональной защиты: мукоцилиарного клиренса, локального клеточного и гуморального иммунитета (нарушается дренажная функция бронхов; уменьшается активностьa1-антитрипсина; снижается продукция интерферона, лизоцима, IgA, легочного сурфактанта; угнетается фагоцитарная активность альвеолярных макрофагов и нейтрофилов).
Это приводит к развитию классической патологической триады: гиперкринии (гиперфункции бронхиальных желез с образованием большого количества слизи), дискринии (повышению вязкости мокроты ввиду изменения ее реологических и физико-химических свойств), мукостазу (застою густой вязкой мокроты в бронхах). Данные нарушения способствуют колонизации слизистой бронхов инфекционными агентами и дальнейшему повреждению бронхиальной стенки.
Эндоскопическая картина хронического бронхита в фазу обострения характеризуется гиперемией слизистой бронхов, наличием слизисто-гнойного или гнойного секрета в просвете бронхиального дерева, на поздних стадиях — атрофией слизистой оболочки, склеротическими изменениями в глубоких слоях бронхиальной стенки.
На фоне воспалительного отека и инфильтрации, гипотонической дискинезии крупных и коллапса мелких бронхов, гиперпластических изменений бронхиальной стенки легко присоединяется бронхиальная обструкция, которая поддерживает респираторную гипоксию и способствует нарастанию дыхательной недостаточности при хроническом бронхите.
Классификация
Клинико-функциональная классификация хронического бронхита выделяет следующие формы заболевания:
- По характеру изменений: катаральный (простой), гнойный, геморрагический, фибринозный, атрофический.
- По уровню поражения: проксимальный (с преимущественным воспалением крупных бронхов) и дистальный (с преимущественным воспалением мелких бронхов).
- По наличию бронхоспастического компонента: необструктивный и обструктивный бронхит.
- По клиническому течению: хронический бронхит латентного течения; с частыми обострениями; с редкими обострениями; непрерывно рецидивирующий.
- По фазе процесса: ремиссия и обострение.
- По наличию осложнений: хронический бронхит, осложненный эмфиземой легких, кровохарканьем, дыхательной недостаточностью различной степени, хроническим легочным сердцем (компенсированным или декомпенсированным).
Симптомы хронического бронхита
Хронический необструктивный бронхит характеризуется кашлем с выделением мокроты слизисто-гнойного характера. Количество откашливаемого бронхиального секрета вне обострения достигает 100-150 мл в сутки. В фазу обострения хронического бронхита кашель усиливается, мокрота приобретает гнойный характер, ее количество увеличивается; присоединяются субфебрилитет, потливость, слабость.
При развитии бронхиальной обструкции к основным клиническим проявлениям добавляется экспираторная одышка, набухание вен шеи на выдохе, свистящие хрипы, коклюшеподобный малопродуктивный кашель. Многолетнее течение хронического бронхита приводит к утолщению концевых фаланг и ногтей пальцев рук («барабанные палочки» и «часовые стекла»).
Выраженность дыхательной недостаточности при хроническом бронхите может варьировать от незначительной одышки до тяжелых вентиляционных нарушений, требующих проведения интенсивной терапии и ИВЛ. На фоне обострения хронического бронхита может отмечаться декомпенсация сопутствующих заболеваний: ИБС, сахарного диабета, дисциркуляторной энцефалопатии и др. Критериями тяжести обострения хронического бронхита служат выраженность обструктивного компонента, дыхательной недостаточности, декомпенсации сопутствующей патологии.
При катаральном неосложненном хроническом бронхите обострения случаются до 4-х раз в год, бронхиальная обструкция не выражена (ОФВ1 > 50% от нормы). Более частые обострения возникают при обструктивном хроническом бронхите; они проявляются увеличением количества мокроты и изменением ее характера, значительными нарушениями бронхиальной проходимости (ОФВ1 гнойный бронхит протекает с постоянным выделением мокроты, снижением ОФВ1
Диагностика
В диагностике хронического бронхита существенное значение имеет выяснение анамнеза заболевания и жизни (жалоб, стажа курения, профессиональных и бытовых вредностей). Аускультативными признаками хронического бронхита служат жесткое дыхание, удлиненный выдох, сухие хрипы (свистящие, жужжащие), влажные разнокалиберные хрипы. При развитии эмфиземы легких определяется коробочный перкуторный звук.
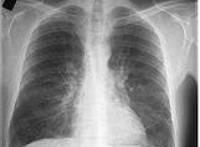
Верификации диагноза способствует проведение рентгенографии легких. Рентгенологическая картина при хроническом бронхите характеризуется сетчатой деформацией и усилением легочного рисунка, у трети пациентов – признаками эмфиземы легких. Лучевая диагностика позволяет исключить пневмонию, туберкулез и рак легких.
Микроскопическое исследование мокроты выявляет ее повышенную вязкость, сероватый или желтовато-зеленый цвет, слизисто-гнойный или гнойный характер, большое количество нейтрофильных лейкоцитов. Бактериологический посев мокроты позволяет определить микробных возбудителей (Streptococcus pneumoniae, Staphylococcus aureus, Haemophilus influenzae, Moraxella catarrhalis, Klebsiella pneumoniae, Pseudomonas spp., Enterobacteriaceae и др.). При трудностях сбора мокроты показано проведение бронхоальвеолярного лаважа и бактериологического исследования промывных вод бронхов.
Степень активности и характер воспаления при хроническом бронхите уточняется в процессе диагностической бронхоскопии. С помощью бронхографии оценивается архитектоника бронхиального дерева, исключается наличие бронхоэктазов.
Выраженность нарушений функции внешнего дыхания определяется при проведении спирометрии. Спирограмма у пациентов с хроническим бронхитом демонстрирует снижение ЖЁЛ различной степени, увеличение МОД; при бронхиальной обструкции – снижение показателей ФЖЁЛ и МВЛ. При пневмотахографии отмечается снижение максимальной объемной скорости выдоха.
Из лабораторных тестов при хроническом бронхите проводятся общий анализ мочи и крови; определение общего белка, белковых фракций, фибрина, сиаловых кислот, СРБ, иммуноглобулинов и др. показателей. При выраженной дыхательной недостаточности исследуются КОС и газовый состав крови.
Лечение хронического бронхита
Обострение хронического бронхита лечится стационарно, под контролем врача-пульмонолога. При этом соблюдаются основные принципы лечения острого бронхита. Важно исключить контакт с токсическими факторами (табачным дымом, вредными веществами и т. д.).
Фармакотерапия хронического бронхита включает назначение противомикробных, муколитических, бронходилатирующих, иммуномодулирующих препаратов. Для проведения антибактериальной терапии используются пенициллины, макролиды, цефалоспорины, фторхинолоны, тетрациклины внутрь, парентерально или эндобронхиально. При трудноотделяемой вязкой мокроте применяются муколитические и отхаркивающие средства (амброксол, ацетилцистеин и др.). С целью купирования бронхоспазма при хроническом бронхите показаны бронхолитики (эуфиллин, теофиллин, салбутамол). Обязателен прием иммунорегулирующих средств (левамизола, метилурацила и т. д.).
При тяжелом хроническом бронхите могут проводиться лечебные (санационные) бронхоскопии, бронхоальвеолярный лаваж. Для восстановления дренажной функции бронхов используются методы вспомогательной терапии: щелочные и лекарственные ингаляции, постуральный дренаж, массаж грудной клетки (вибрационный, перкуторный), дыхательная гимнастика, физиотерапия (УВЧ и электрофорез на грудную клетку, диатермия), спелеотерапия. Вне обострения рекомендуется пребывание в санаториях Южного берега Крыма.
При хроническом бронхите, осложненном легочно-сердечной недостаточностью, показана кислородная терапия, сердечные гликозиды, диуретики, антикоагулянты.
Прогноз и профилактика
Своевременное комплексное лечение хронического бронхита позволяет увеличить продолжительность периода ремиссии, снизить частоту и тяжесть обострений, однако не дает стойкого излечения. Прогноз хронического бронхита отягощается при присоединении бронхиальной обструкции, дыхательной недостаточности и легочной гипертензии. Профилактическая работа по предупреждению хронического бронхита заключается в пропаганде отказа от курения, устранении неблагоприятных химических и физических факторов, лечении сопутствующей патологии, повышении иммунитета, своевременном и полном лечении острого бронхита.
Cодержание темы «Хронический бронхит : этиология ( причины ), патофизиология, диагностика, лечение хронического бронхита.»: Клиническая картина ( симптомы ) хронического бронхита.
На I этапе диагностического поиска выявляют основные симптомы Хронического бронхита ( ХБ ): кашель и выделение мокроты. Кроме того, выявляют симптомы общего характера (потливость, слабость, повышение температуры тела, быстрая утомляемость, снижение трудоспособности и т.д.), которые могут появляться при обострении болезни либо быть результатом длительной хронической интоксикации (гнойный бронхит) или же возникать как проявления гипоксии при развитии дыхательной недостаточности и других осложнений. Кашель является наиболее типичным проявлением болезни. По характеру кашля и мокроты можно предположить тот или иной вариант течения заболевания. В типичных случаях Хронический бронхит ( ХБ ) прогрессирует медленно, одышка появляется обычно через 20-30 лет от начала болезни, что свидетельствует о развитии осложнений (эмфиземы легких, дыхательной недостаточности). Такие больные начало болезни почти никогда не фиксируют (утренний кашель с мокротой связывают с курением и не считают проявлением болезни). Они считают началом болезни период, когда появляются осложнения или частые обострения. рецидивирующее кровохарканье свидетельствует о геморрагической форме бронхита. Кроме того, кровохарканье при хроническом, длительно протекающем бронхите может быть первым симптомом рака легкого, развивающегося у мужчин, длительно и много куривших. Кровохарканьем могут проявляться и бронхоэктазы. На II этапе диагностического поиска в начальном периоде болезни патологические симптомы могут отсутствовать. В дальнейшем появляются изменения при аускультации: жесткое дыхание (при развитии эмфиземы может стать ослабленным) и сухие хрипы рассеянного характера, тембр которых зависит от калибра пораженных бронхов. Как правило, слышны грубые жужжащие сухие хрипы, что свидетельствует о вовлечении в процесс крупных и средних бронхов. Свистящие хрипы, особенно хорошо слышимые на выдохе, характерны для поражения мелких бронхов, что является свидетельством присоединения бронхоспастического синдрома. Если при обычном дыхании хрипы не выслушиваются, то следует проводить аускультацию обязательно при форсированном дыхании, а также в положении больного лежа. III этап диагностического поиска имеет различную степень значимости в диагностике Хронического бронхита ( ХБ ) в зависимости от стадии течения процесса. Бронхография чаще используется не для подтверждения Хронического бронхита ( ХБ ), а для диагностики бронхоэктазов. Бронхоскопия имеет большое значение в диагностике Хронического бронхита ( ХБ ) и дифференциации его от заболеваний, проявляющихся сходной клинической картиной. Исследование функции внешнего дыхания проводят с целью выявления рестриктивных и обструктивных нарушений легочной вентиляции. Используют методы спирографического, пневмотахометрического и пневмотахографического исследований. Схематическое изображение спирограммы и структуры общей емкости легких приведено на рис. 1. При развитии Определить уровень обструкции помогает также совместная оценка величины бронхиального сопротивления и легочных объемов. В случае преобладания обструкции на уровне крупных бронхов отмечается увеличение остаточного объема легких (ООЛ), а общая емкость легких (ОЕЛ) не воз растает. Если преобладает периферическая обструкция, то наблюдаются более значительный рост ООЛ (при тех же значениях бронхиального со противления) и увеличение ОЕЛ. Исследование газов крови и кислотно-основного состояния важно для диагностики различных степеней дыхательной недостаточности. Оценка степени дыхательной недостаточности проводится с учетом уровня Ра0 и Рас02 и данных вентиляционных показателей (МОД, MB Л и ЖЕЛ). Разделение дыхательной недостаточности по степеням см. «Легочное сердце». Электрокардиография необходима для выявления развивающейся при легочной гипертензии гипертрофии правого желудочка и правого предсердия. Наиболее значимыми являются следующие признаки: выраженное отклонение оси QRS вправо; смещение переходной зоны влево (R/S Проба с физической нагрузкой рекомендуется в тех случаях, когда степень одышки не коррелирует с изменениями ОФВ,. Обычно используют шестиминутную пробу с ходьбой (отмечают расстрояние в метрах, которое может пройти больной). Клинический анализ крови в период стабильного течения заболевания не изменен. При хроническом бронхите иногда выявляется вторичный эритроцитоз, возникший вследствие хронической гипоксии при выраженной дыхательной недостаточности. Активность воспалительного процесса общий анализ крови отражает в меньшей степени, чем при других заболеваниях. «Острофазовые» показатели часто выражены умеренно: СОЭ может быть нормальная или увеличена умеренно (вследствие эритроцитоза иногда отмечается уменьшение СОЭ); лейкоцитоз обычно небольшой, так же как и сдвиг лейкоцитарной формулы влево. В крови возможна эозинофилия, что, как правило, свидетельствует об аллергических проявлениях болезни. При неконтролируемом прогрессировании процесса следует проводить иммунологическое исследование крови и/или бронхиального содержимого. Обнаружение эозинофилов свидетельствует о местных аллергических реакциях Наличие в мокроте атипичных клеток, микобактерий туберкулеза, волокон играет значительную роль в пересмотре существенную Критерием этиологической значимости возбудителя при количественном микробиологическом исследовании служат: -Читать далее>>>> |




