Хобл бронхиальная астма внутренние болезни
ЛЕКЦИЯ № 29. Бронхиальная астма
Бронхиальная астма – хроническое воспалительное заболевание дыхательных путей, в котором играют роль многие клетки и клеточные элементы. Хроническое воспаление вызывает сопутствующее повышение гиперреактивности дыхательных путей, приводящее к повторяющимся эпизодам свистящих хрипов, одышки, чувства стеснения в груди и кашля, особенно ночью или ранним утром. Эти эпизоды обычно связаны с распространенной, но изменяющейся по своей выраженности бронхиальной обструкцией, которая часто является обратимой либо спонтанно, либо под влиянием лечения.
Подобное определение бронхиальной астмы представлено в докладе рабочей группы GINA 1995 года (США), пересмотренной в 2002 году; GINA – Global Initiative for Asthma, глобальная стратегия лечения и профилактики бронхиальной астмы.
Этиология. Причины, вызывающие развитие заболевания, подразделяются на внутренние факторы (врожденные характеристики организма) и внешние факторы (модифицируют вероятность развития заболевания у предрасположенных людей).
Патогенез. Происходит формирование специфического воспалительного процесса в бронхиальной стенке в ответ на повреждающие факторы риска (активированные эозинофилы, тучные клетки, макрофаги, Т-лимфоциты), развивается обструкция бронхов, усиливается гиперреактивность бронхов. Формируется повышенная предрасположенность бронхов к сужению в ответ на воздействие различных триггеров, сохраняются признаки заболевания в бессимптомный период. Формируются стойкие структурные и функциональные изменения, сопровождающиеся ремоделированием дыхательных путей.
Обструкция дыхательных путей имеет 4 формы: острая бронхоконстрикция (вследствие спазма гладких мышц), подострая (вследствие отека слизистой оболочки дыхательных путей), обтурационная (вследствие образования слизистых пробок), склеротическая (склероз стенки бронхов при длительном и тяжелом течении заболевания) (табл. 4).
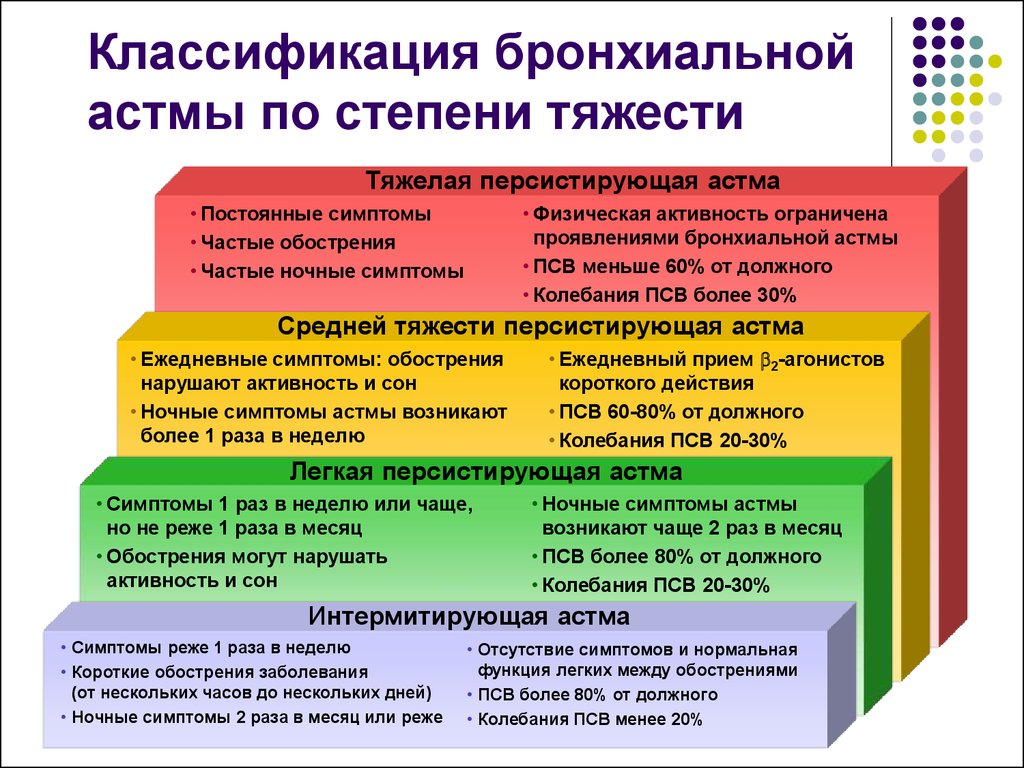
Классификация. Астма бывает следующих видов: с преобладанием аллергического компонента, неаллергическая, смешанная.
При постановке диагноза учитываются этиология, тяжесть течения, осложнения.
Клиника. Период предвестников характеризуется насморком, чиханием, слезотечением, чувством першения в горле, появляется приступообразный кашель.
В развернутый период больные принимают вынужденное положение (ортопноэ), появляется экспираторная одышка, дистантные сухие хрипы, глубокое редкое дыхание, диффузный цианоз, набухание шейных вен, вспомогательная мускулатура участвует в акте дыхания, отмечается расширение межреберных промежутков. Перкуторно определяется жесткое дыхание, масса сухих свистящих хрипов. Нарастает тахикардия.
В период разрешения появляется кашель с трудноотделяемой стекловидной вязкой мокротой, исчезают дистантные хрипы. Перкуторно определяется уменьшение коробочного звука. Аускультативно – уменьшение сухих хрипов.
Дополнительное инструментальное исследование. Проводится общий анализ крови, где обнаруживается лейкоцитоз, эозинофилия, увеличение СОЭ. Определяется аллергический статус (наличие IgЕ), проводятся кожные тесты с аллергенами. Исследуется мокрота (макроскопически – вязкая, прозрачная; микроскопически – эозинофилы, кристаллы Шарко—Лейдена и спирали Куршмана, нейтрофилы). Проводится функциональное исследование легких (исследование ОВФ1, ФЖЕЛ, ПСВ), ставятся пробы с бронхолитиками (исследование гиперреактивности дыхательных путей). Проводят неинвазивное измерение маркеров воспаления дыхательных путей (исследование мокроты на наличие эозинофилов или метахроматических клеток после ингаляции гипертонического раствора или выделенных спонтанно). На ЭКГ: перегрузка правого желудочка.
Осложнения. Осложнениями заболевания являются астматический статус (осложнение тяжелой бронхиальной астмы), легочная и легочно-сердечная недостаточность, хроническое легочное сердце.
Дифференциальная диагностика. Должна проводиться с хроническим бронхитом, сердечной астмой, опухолями трахеи, гортани, инородными телами, муковисцидозом, бронхоэктазией.
Течение. Течение заболевания чаще прогрессирующее, периоды обострений и ремиссий.
Лечение. Целями ведения больных бронхиальной астмой являются следующие: достижение и поддержание контроля над симптомами болезни, предотвращение обострения заболевания, поддержание функции легких, по возможности близкой к нормальным величинам, поддержание нормального уровня активности, в том числе физической, исключение побочных эффектов противоастматических средств, предотвращение развития необратимой бронхиальной обструкции, предотвращение связанной с бронхиальной астмой смертности.
Основные принципы ведения больных бронхиальной астмой: обучение больных для формирования партнерских отношений в процессе их ведения, оценка и мониторирование тяжести бронхиальной астмы как с помощью записи симптомов, так и по возможности измерения функции легких, устранение воздействия факторов риска, разработка индивидуальных планов медикаментозной терапии для длительного ведения детей и взрослых, разработка индивидуальных планов купирования обострений, обеспечение регулярного динамического наблюдения.
Профилактика приступа астмы предусматривает:
1) обучение пациента правильному дыханию и самоконтролю при ухудшении самочувствия – это важнейший фактор ведения больного;
2) устранение воздействия факторов риска.
Лечение выбирается исходя из тяжести течения, доступности противоастматических препаратов, индивидуальных условий жизни больного для обеспечения минимальной выраженности хронических симптомов, включая ночные симптомы.
Ингаляционные глюкокортикоиды: бекотид, беклокорт, пульмикорт, ингокорт, бекладжет. Путь введения ингаляционный.
Системные глюкокортикоиды: преднизон, преднизолон, метилпреднизолон. Обладают минимальным минералкортикоидным эффектом, относительно коротким периодом полувыведения, нерезко выраженным действием на поперечно-полосатую мускулатуру. Путь введения пероральный или парентеральный.
Кромоны: кромогликат натрия (интал), недокромил натрия (тайлед).
Стабилизируют мембрану тучных клеток и подавляют опосредованное высвобождение из них IgE. Назначаются ингаляционно, преимущественно при легкой персистирующей бронхиальной астме.
Метилксантины: теофиллин, эуфиллин, аминофиллин, теодур, теопэк, теотеолэк, теотард, ретофил. Подавляют активность фосфодиэстеразы, применяются для контроля течения бронхиальной астмы. Путь введения пероральный.
Таблица 4. Последовательность и объем бронхорасширяющей терапии
После достижения стабилизации бронхиальной астмы и ее поддержания в течение 3 месяцев возможно постепенное уменьшение поддерживающей терапии.
Ингаляционные ?2-агонисты длительного действия: формотерол, сальметерол. Продолжительность действия более 12 часов. Расслабляют гладкую мускулатуру бронхов, усиливают мукоцилиарный клиренс, уменьшают сосудистую проницаемость, могут уменьшить высвобождение медиаторов из тучных клеток и базофилов.
Ингаляционные ?2 – агонисты короткого действия: фенотерол, пирбутерол, прокатерол, сальбутамол, тербуталин, беротек, астмопент. Продолжительность действия от 4 до 6 часов. Путь введения ингаляционный.
Пероральные ?2 – агонисты короткого действия: сальбутамол, тербуталин, бамбутерол (в организме превращается в тербуталин). Расслабляют гладкую мускулатуру бронхов, усиливают мукоцилиарный клиренс, снижают проницаемость сосудов, модулируют высвобождение медиаторов тучных клеток и базофилов.
Антилейкотриеновые препараты: монтелукаст, пранлукаст, зафирлукаст – антагонисты рецепторов к цистеинил-лейкотриену, зилеутон – ингибитор 5-липооксигеназы. Ингибитор 5-липооксигеназы подавляет синтез всех лейкотриенов, антагонисты рецепторов к цистеинил-лейкотриену блокируют цисЛТ1-рецепторы гладкой мускулатуры бронхов и других клеток, угнетают эффекты цистеинил-лейкотриенов, которые высвобождаются из тучных клеток и эозинофилов. Путь введения пероральный.
Антигистаминовые препараты второго поколения: (Н1 —блокаторы): (акривастин, астемизол, ацеластин, цетиризин, эбастин, фексофенадин, кетотифен, лоратадин, мизоластин, терфенадин). Подавляют развитие аллергических реакций. Путь введения – пероральный.
Другие пероральные противоаллергические препараты: траниластин, репиринаст, тазаноласт, пемироласт, озагрел, целатродаст, амлексанокс, ибудиласт. Подавляют активность тучных клеток, влияют на синтез медиаторов воспаления и аллергии, действуют как антагонисты медиаторов.
Системная нестероидная терапия: тролеандомицин, метотрексат, циклоспорин, препараты золота. Включают иммуномо-дуляторы при нежелательных эффектах глюкокортикоидов для снижения потребности в пероральных глюкокортикоидах. Назначаются только под наблюдением пульмонолога. Путь введения пероральный.
Аллергенспецифическая иммунотерапия: экстракты аллергенов. Путь введения подкожный, изучается возможность сублингвального применения.
Для быстрого устранения бронхоспазма и его симптомов используют ингаляционные ?2-агонисты быстрого действия (сальбутамол, тербуталин, фенотерол, пирбутерол), системные глюко-кортикоиды, антихолинергические препараты – интратропиума бромид – атровент, окситропиума бромид – тровентрол (блокируют эффект ацетилхолина, путь введения ингаляционный), метилксантины (теофиллин короткого действия), пероральные ?2 —агонисты короткого действия.
При легком приступе удушья показана ингаляция ?2-агонистов короткого действия (беротек или сальбутамол) до 6 раз в течение часа, ингаляция холинолитиков (атровент, тровентол) одновременно или самостоятельно, прием метилксантинов (эуфиллин в таблетках) одновременно или самостоятельно.
Купирование удушья средней тяжести проводится как терапия легкого приступа удушья с добавлением (по выбору): эуфиллина 2,4 %-ного – 10,0 мл внутривенно струйно, эфедрина 5 %-ного – 0,5 мл подкожно, алупента 1 мл внутривенно струйно. Применяются кортикостероиды перорально или инфузионно (при отсутствии эффекта). При отсутствии эффекта прекращают введение ?2-агонистов.
Прогноз. При тяжелом течении – инвалидизация.
Профилактика. К мерам первичной профилактики относят: контроль за лицами с наследственной предрасположенностью к бронхиальной астме, санацию очагов инфекции, борьбю с курением, уменьшение воздействия триггеров бронхиальной астмы и уменьшение потребности в медикаментозной терапии. К мерам вторичной профилактики относят диспансерное наблюдение, специфическая десенсибилизация, противорецидивное лечение, систематический прием бронхолитиков, санаторно-курортное лечение.
Данный текст является ознакомительным фрагментом.
Следующая глава >
Похожие главы из других книг:
ЛЕКЦИЯ № 6. Заболевания органов дыхания. Бронхиальная астма
Исчерпывающего определения БА не существует до настоящего времени, однако наиболее полное определение данному заболеванию было дано Федосеевым Г. Б. в 1982 г. Бронхиальная астма (БА) – самостоятельное,
Астма бронхиальная
Нормализация солевого баллансаПричина заболевания бронхиальной астмой заключается в патологической реакции организма на аллергены.Аллергия, как правило, появляется из-за нехватки в организме хлоридов. Поэтому старайтесь вводить в организм больше
Бронхиальная астма
Бронхиальная астма — приступы удушья, наступающие из-за острого сужения просвета бронхов и судорог гортанной щели. Чаще встречается у детей от 1 до 3 лет и реже — у грудных детей и взрослых. Припадки удушья появляются обычно ночью, внезапно и сопряжены
Астма бронхиальная
Рецепты* Высушить 40 листьев мать-и-мачехи и настоять их в течение ночи в 0,5 л водки. Каждый вечер эти листья класть больному на грудь (количество листьев зависит от поверхности, которую нужно ими покрыть) до тех пор, пока не используете все листья. Второй
Бронхиальная астма
Бронхиальная астма определяется как болезнь, отмеченная прерывистой одышкой (затрудненным дыханием), кашлем, ощущением сдавленности вследствие спазматического сужения бронхов (бронхиальный спазм) и разбухания слизистой мембраны. Пароксизмы
БРОНХИАЛЬНАЯ АСТМА
В молодости, еще не имея жизненного опыта, я по наивности полагал, что астмой болеют одни старики. До преклонного возраста дожил младший брат моего деда по материнской линии. Он часто приезжал из деревни в гости, и я испытывал острое чувство жалости,
Бронхиальная астма
Бронхиальная астма – заболевание, которое сопровождается приступами удушья, возникающими в результате спазма, отека и повышенного образования мокроты в бронхах. Причиной бронхиальной астмы могут быть аллергические и неаллергические факторы.
Бронхиальная астма
Большинство из нас дышат неправильно, большей частью часто и поверхностно, в результате чего диафрагма, участвующая, как и межреберные мышцы, в дыхательном акте, не выполняет полностью своей физиологической роли, что приводит к нарушению деятельности
Астма бронхиальная
• При астме помогает лекарственная трава иссоп. Ее можно летом насушить и заготовить впрок. Трава также полезна при катаре верхних дыхательных путей, изнурительном кашле.Смешать 1:1 листья топинамбура и траву иссопа. 1 ст. л. смеси залить 1 стаканом
Бронхиальная астма
• Начинающуюся астму можно попытаться лечить так: скорлупу 10 сырых яиц подсушить и растереть в порошок. Сок 10 лимонов вылить в порошок из скорлупы яиц. Поставить в темное место на 10 дней, процедить через марлю, добавить половину стакана имбирного меда.
Бронхиальная астма
Бронхиальная астма – хроническое заболевание, проявляющееся периодически возникающими приступами затруднения дыхания (удушья). В основе бронхиальной астмы своеобразный психовоспалительный процесс, который приводит к возникновению обструкции
Бронхиальная астма
Настойка имбиря500 г имбиря, 1 л спирта, 50 мл воды. Приготовление: Сырье очистить, натереть на мелкой терке, переложить в сосуд из прозрачного стекла, залить спиртом, герметично укупорить и настаивать в теплом месте в течение 2 недель, ежедневно
Бронхиальная астма
Астма — древнегреческое слово, означающее «частое тяжелое дыхание». Это аллергическое состояние, вытекающее из реакции организма на один или более аллергенов, является одним из тяжелейших респираторных заболеваний.Астматические больные подвержены
Бронхиальная астма
Бронхиальная астма — инфекционно-аллергическое заболевание, проявляющееся приступами одышки во время выдоха, выдох затруднен.Задачи ЛФК:• снять бронхоспазм;• нормализовать акт дыхания;• увеличить силу дыхательных мышц и подвижность грудной
Бронхиальная астма
В равных долях:Корень алтеяТрава тимьянаПриготовление: 1 столовую ложку смеси заварить в 1 стакане кипятка, процедить.Принимать горячим по 1/2 стакана 3–4 раза в день.В равных долях:Трава чистотелаТрава лапчатки гусинойТрава шандрыЦветки бузины
Глава 3
ХРОНИЧЕСКАЯ ОБСТРУКТИВНАЯ
БОЛЕЗНЬ ЛЁГКИХ
Хроническая
обструктивная болезнь лёгких (ХОБЛ) — собирательное понятие,
объединяющее хронические экологически опосредованные воспалительные
заболевания респираторной системы с преимущественным поражением
дыхательных путей с частично обратимой бронхиальной обструкцией, которые
характеризуются прогрессиро-ванием и нарастающей дыхательной
недостаточностью [Глобальная инициатива по ХОБЛ, Global Initiative for
Chronic Obstructive Lung Disease (GOLD), 2003].
Распространенность
Распространенность
ХОБЛ среди мужчин составляет 9,34:1000, среди женщин — 7,33:1000
населения. ХОБЛ — единственная из причин смерти, распространенность
которой неуклонно возрастает, и она является 4-й по распространенности
причиной смерти после заболеваний сердечно-сосудистой системы, рака и
цереброваскулярной патологии.
Классификация
ХОБЛ
классифицируется по тяжести в зависимости от степени бронхиальной
обструкции, одним из критериев которой является снижение соотношения ОФВ1 к форсированной жизненной емкости лёгких (ФЖЕЛ).


Этиология
ХОБЛ
— объединенное понятие, включающее такие нозологические формы, как
обструктивный бронхит, бронхиальная астма, эмфизема легких,
облитерирующий бронхиолит, муковисцидоз, бронхо-эктатическая болезнь.
Предрасполагающие факторы ХОБЛ:
• курение (активное и пассивное);
• загрязнение
окружающего воздуха парами кислот, раздражающими газами, пылью
(неорганическая и органическая), другими веществами;
• инфекция: вирусы, бактерии и другие аптогенные микроорганизмы;
• наследственные
и генетические факторы, прежде всего дефицит γ1-антитрипсина, нарушение
инактивации ферментов нейтрофи-лов при воспалении.
Патогенез
Выделяют два клинических варианта течения ХОБЛ: бронхитичес-кий и эмфизематозный.
Бронхитический вариант
характерен для обструктивного бронхита, при котором развиваются
необратимые воспалительно-фиброзные изменения мелких бронхов.
Курение
сигарет (активное и пассивное) — наиболее частый этиологический и
поддерживающий прогрессирование болезни фактор. Больных с этим вариантом
ХОБЛ описывают как «синих отёчников» вследствие высокой частоты цианоза
и других симптомов сердечной недостаточности (рис. 3, см. цв. вклейку).
При этом варианте обструк-тивного синдрома вслед за воспалительным
отёком слизистой оболоч-
ки терминальных бронхиол, приводящим к гиповентиляции альвеол, снижению РaO2 и повышению РaCO2,
возникают спазм альвеолярных капилляров и гипертензия в малом круге
кровообращения. Эти факторы являются основными патогенетическими
механизмами, способствующими формированию хронического легочного сердца.
Эмфизематозный вариант развивается
у больных эмфиземой лёгких, которых образно называют «розовые
пыхтельщики» вследствие превалирования одышки над цианозом. Механизм
образования одышки при этом варианте течения болезни можно представить
следующим образом: так как при вдохе давление лёгочной паренхимы (с
большим остаточным объемом воздуха) на бронхи среднего и мелкого калибра
значительно меньше, чем на выдохе, то при недостаточной ригидности
тканевого каркаса бронхов, характерного для эмфиземы лёгких, они
спадаются, что приводит к затруднению выведения воздуха из альвеолярных
отделов лёгких. С этим связаны увеличение объема альвеол, сокращение
числа альвеолярных капилляров, отсутствие шунтирования крови и
нормальный ее газовый состав. Наряду с этим имеет место и бронхиальная
обструкция. При бронхоспазме затруднено выведение воздуха из альвеол,
что связано с повышением во время выдоха давления воздуха на уже
суженные бронхи среднего и мелкого калибра.
Клинические проявления
Диагностика
ХОБЛ основана на выявлении заболеваний, лежащих в ее основе
(хронического обструктивного бронхита, эмфиземы лёгких, бронхиальной
астмы).
Диагностические критерии ХОБЛ
• Наличие факторов риска в анамнезе (курение, в том числе пассивное, промышленная пыль, химикаты и др.).
• Продуктивный кашель.
• Мокрота скудная, слизистая, чаще вязкая.
• Нарастающая
одышка может быть начальным проявлением у больных с эмфизематозным
типом ХОБЛ. При бронхитическом типе одышка появляется через 10 лет и
более после появления кашля.
Лабораторные и инструментальные методы исследования
Общий анализ крови: нередко полицитемия, возможна анемия. При обострении — лейкоцитоз с нейтрофилезом, увеличенная СОЭ.
Мокрота: при наличии продуктивного кашля необходимо бактериологическое исследование мокроты для идентификации возбудителя
и
оценки его чувствительности к антибиотикам. Всем больным, выделяющим
мокроту в течение 2 нед, проводят исследование на мико-бактерии
туберкулеза.
Исследование ФВД — выявляют достоверные признаки обструктивного синдрома: ОФВ1 менее 70% от должных величин, ОФВ1/ЖЕЛ
менее 70% и колебания ПСВ менее 20% при проведении суточного
мониторирования с помощью пикфлуометра. При неизмененных показателях ОФВ1 (более 70% от должного) и ОФВ1/ЖЕЛ (более 70%) диагноз ХОБЛ исключают. Нормальные значения ПСВ (более 80% от должного) не исключают ХОБЛ.
Рентгенологическое
исследование органов грудной клетки: возможно усиление и деформация
лёгочного рисунка, признаки эмфиземы лёгких.
Бронхография является методом выбора при первичной диагностике ХОБЛ, дифференциальной диагностике с бронхоэктатической болезнью.
Бронхоскопия
рекомендуется при дифференциальной диагностике с другими
бронхолёгочными заболеваниями, для проведения лаважа бронхиального
дерева при наличии гнойной или слизисто-гнойной трудноотделяемой
мокроты.
ЭКГ необходима для выявления признаков хронического лёгочного сердца.
Дифференциальный диагноз проводят с раком лёгкого, туберкулезом, при обострении ХОБЛ — с пневмонией, пневмотораксом, ТЭЛА.
Лечение
Целью
лечения является снижение темпов прогрессирования заболевания, ведущего
к нарастанию бронхиальной обструкции и дыхательной недостаточности,
уменьшение частоты и продолжительности обострений, повышение
толерантности к физическим нагрузкам и улучшение качества жизни.
Прекращение курения — первый и главный обязательный этап. В случаях
никотиновой зависимости возможно привлечение психотерапевтов,
иглорефлексотерапевтов. Целесообразно использовать расчетные показатели
никотиновой зависимости. Одним из таковых является расчет индекса
курильщика (ИК) по формуле:
ИК = количество сигарет, выкуриваемых в день × количество месяцев в году.
Если ИК >120, то пациент — злостный курильщик, и мероприятия, направленные на борьбу с этим причинным фактором, как правило, безуспешны.
Лекарственная терапия представлена бронходилатирующими средствами — м-холиноблокаторами, бета2-агонистами,
метилксанти-нами. Для улучшения функции мукоцилиарного аппарата
применяют муколитические и отхаркивающие средства. В ряде случаев
используют глюкокортикостероиды в виде ингаляционного способа введения
(будесонид, флутиказол) или системные глюкокортикостероиды
(преднизолон). При обострении ХОБЛ назначают антибиотики длительностью
7-10 дней, предпочтительнее с учетом чувствительности выделенного из
мокроты возбудителя.
Хирургические
методы лечения (буллэктомия, трансплантация лёгких) перспективны у
больных ХОБЛ с тяжелой бронхиальной обструкцией.
Профилактика складывается
из мероприятий, направленных на соблюдение здорового образа жизни:
отказ от курения, профилактика обострений инфекций дыхательных путей,
улучшение экологической ситуации.
Прогноз
Прогноз
при ХОБЛ неблагоприятен особенно при позднем выявлении заболевания и
наличии осложнений (эмфизема, дыхательная недостаточность). Средняя
продолжительность жизни больных, страдающих выраженной одышкой, не
превышает 5-8 лет. Летальный исход обычно связан с прогрессированием
дыхательной недостаточности, декомпенсацией лёгочного сердца или
осложнениями бронхита острым инфекционным процессом в паренхиме лёгких.