Химическая провокация хронического аднексита
Хронический
сальпингоофорит (ХСО) — чаще всего
результат недолеченного ОСО, тем не
менее в начале его развития возможно
отсутствие симптомов, наблюдаемых в
острой стадии.
Для
ХСО характерны потеря физиологических
функций слизистой и мышечной оболочек
маточной трубы, развитие соединительной
ткани, склеротические процессы,
образование перитубарных и периовариальных
спаек, нередко — непроходимость маточных
труб, и образование гидросальпинкса.
При
ХСО с образованием выраженных анатомических
изменений хламидиям принадлежит ведущая
роль. Хламидийная инфекция, путешествуя
пассивно (с помощью сперматозоидов),
протекает почти бессимптомно, вызывая
выраженные анатомические изменения
маточных труб по типу гидросальпинксов
и перитубарных спаек.
Хронические
воспалительные заболевания придатков
матки могут также вызвать микоплазмы,
однако они чаще обусловливают развитие
постгонорейных и постхламидийных
воспалительных процессов.
К
развитию длительного, упорно рецидивирующего
ХСО может привести вирус простого
герпеса (чаще 2-го типа), однако характерные
для него высыпания на брюшинном покрове
внутренних половых органов могут быть
выявлены только в момент обострения с
помощью лапароскопии.
Клиническая
картина весьма разнообразна. Наиболее
часто больные, жалуются на ноющие, тупые
боли в низу живота, во влагалище, в
области крестца и паховых складок,
усиливающиеся перед и во время менструаций,
при охлаждении, экстрагенитальных
заболеваниях. Боль особенно выражена
по ходу тазовых нервов и часто интенсивность
ее не соответствует характеру анатомических
изменений в придатках матки.
ХСО
нередко приводят к, нарушению менструальной
и половой функций, бесплодию,
невынашиванию и эктопической беременности.
Нередко
у данного контингента больных выявляются
нарушения функций пищеварительной,
мочевыделительной и гепатобилиарной
систем.
Длительное
течение и частые рецидивы ХСО приводят
к нарушению нервной (неврозы),
сердечно-сосудистой и эндокринной
систем организма, в результате чего
снижается трудоспособность женщин.
Течение
ХСО характеризуется частыми обострениями,
связанными с влиянием неблагоприятных
факторов и снижением иммунозащитных
сил данного контингента больных.
Различают
два варианта обострения ХСО. Первый
вариант характеризуется экссудативным
процессом в придатках матки, усилением
болезненности при их пальпации,
изменениями со стороны белой крови и
ускорением СОЭ, что указывает на влияние
инфекционно-токсического фактора.
Жалобы
больных при втором варианте сводятся
к ухудшению самочувствия, неустойчивости
настроения, снижению трудоспособности,
невротическим реакциям, сосудистым
и эндокринным нарушениям.
В
связи с отсутствием характерных
признаков, свидетельствующих о ХСО при
двуручном гинекологическом исследовании,
и высокой частотой диагностических
ошибок в современных условиях следует
шире пользоваться эндоскопическими
методами (лапароскопия, кульдоскопия)
как наиболее информативными.
Гистеросальпингографию
следует применять при длительном
бесплодии неясной этиологии, а
УЗИ-исследование — при наличии жидкого
содержимого в маточных трубах или
яичниках.
Современные
принципы лечения ХСО предусматривают
использование медикаментозной и
немедикаментозной терапии с учетом
этиопатогенеза и клинических особенностей
заболевания.
В
период ремиссии в первую очередь следует
купировать стойкий болевой синдром
применением ультразвука в импульсном
режиме, диадинамических или синусоидальных
модулированных и флюктуирующих токов
с последующим использованием у больных
не старше 35 лет магнитного поля высокой
или ультравысокой частоты, грязей
(осторожно), хлоридно-натриевых,
мышьяковистых вод, индуктотерапии,
иглорефлексотерапии. При сочетании ХСО
с миомой матки, эндометриозом и мастопатией
(при отсутствии показаний для оперативного
лечения) назначают радоновые и йодобромные
воды, электрофорез йода, йода и цинка,
йода и магния. Целесообразнее
использовать не внеполостную, а
влагалищную методику электрофореза
или вводить раствор в прямую кишку.
Для
лечения у больных с гиперэстрогенией
используют радоновые и йодобромные
воды, электрофорез йода или йода и цинка,
а при гиполютеинизме — электрофорез
цинка. При гипофункции яичников показано
применение лечебных грязей, сероводородных,
углекислых, мышьяковистых, хлоридно-натриевых
вод, а также вибрационный массаж,
ультразвук в им пульсном режиме,
импульсные токи низкой частоты,
электрофорез меди;
При
обострении ХСО с выраженной экссудативной
реакцией в стационаре проводят
УВЧ-терапию, назначают УФ-лучи (зона
«трусов»). Больных со стойкой
гипотонией и женщин старше 35 лет следует
лечить переменным магнитным полем
низкой частоты.
При
обострении ХСО по типу тазовой невралгии
лечение проводят импульсными токами
низкой частоты, ультразвуком в импульсном
режиме, УФ-лучами, электрофорезом.
При
миоме матки, эндометриозе, мастопатии,
гипертиреозе, болезнях сердечно-сосудистой
и периферической нервной систем
рекомендуются радоновые воды. Эффективность
лечения ХСО физическими факторами
повышается в условиях курортов при
сочетании ее с регионарным массажем,
лечебной гимнастикой, психотерапией,
рациональным питанием.
Антибактериальные
препараты показаны:
а)
в период обострения, если в клинической
картине заболевания выражены признаки
усиления воспалительной реакции;
б)
если рациональная терапия антибиотиками
(сульфаниламидными препаратами) не
проводилась в острой (подострой) стадии
или при предшествующих обострениях
процесса;
в)
в процессе проведения физиотерапевтических
процедур и при использовании
препаратов, активизирующих кровообращение,
ферментные системы, обмен веществ и
другие репаративные процессы в придатках
матки (продигиозан,тканевые
препараты), если существует риск
обострения процесса.
Оправдывает
себя тактика ведения больных с ХСО с
применением неспецифических методов
обострения хронического процесса.
Наибольшая способность вызвать обострение
процесса отмечена у продигиозана.На курс лечения необходимо 4 ампулы по
1 мл 0,005% раствора препарата. Его вводят
внутримышечно 1 раз в 4 дня под контролем
температуры тела (2 раза в день), общего
состояния и половых органов, показателей
крови и С-реактивного белка.
При
появлении первых признаков обострения
воспалительного процесса проводится
антибактериальная терапия. По показаниям
ХСО лечат хирургическими методами.
Показания
к хирургическому лечению при хронических
аднекситах:
наличие
объемных (мешотчатых) образований в
малом тазу (пиосальпинксы, абсцессы
яичников, тубоовариальные абсцессы,
сактосалышнксы);выраженный
спаечный процесс органов малого таза
с болевым синдромом;хронические
аднекситы с выраженными анатомическими
изменениями при отсутствии эффекта
от консервативных методов терапии;частые
обострения (рецидивы) воспалительного
процесса;первичное
и вторичное бесплодие трубного генеза;подозрение
на наличие кист или других опухолей
яичников, сопровождающих хронические
воспалительные процессы;сочетание
хронических аднекситов с эндометриозом
придатков матки.
Продолжительность
консервативного лечения до решения
вопроса о хирургическом вмешательстве
зависит от характера воспалительного
процесса и эффективности проводимой
терапии. Необходимо учитывать при этом
побочное действие медикаментов, наличие
сопутствующих заболеваний, возраст
больной. Хирургическое лечение проводится
без выжидания при наличии пиосальпинкса,
подозрении на опухоли яичников, угрозе
перфорации мешотчатых образований. При
выборе тактики лечения хронических
ВЗГ следует также помнить, что с этой
патологией связываются гиперпластические
процессы, возникновение эндометриоза,
различные дисфункции яичников.
Хирургическое
лечение воспалительных заболеваний
гениталий проводится после тщательной
предоперационной подготовки, детального
обследования состояния всех органов
и систем. Подготовка к оперативному
вмешательству предусматривает соблюдение
общепринятых правил с учетом
индивидуальных особенностей больной
и результатов проведенного обследования.
Предоперационная подготовка включает:
лечение сопутствующих заболеваний;
коррекцию водно-электролитных нарушений,
белкового, углеводного и других
обменов; повышение резистентности
организма; коррекцию эндокринных
нарушений; нормализацию гемодинамических
показателей и реологических свойств
крови.
Объем
оперативного вмешательства зависит от
характера воспалительного процесса,
наличия сопутствующей патологии
гениталий (опухоли, эндометриоз) и
возраста больной. При выборе объема
операции решение должно приниматься в
пользу органосохраняющих методов,
особенно у молодых женщин при необходимости
сохранения менструальной и, нередко,
генеративной функций. Известно, что
даже тубэктомия существенно затруднит
выполнение генеративной функции (при
двусторонней тубэктомии остается лишь
выбор ЭКО), а она при хронических
аднекситах производится в большинстве
случаев. Развитие эндоскопической
хирургии позволяет использовать ее и
при лечении хронических ВЗГ, что
обусловлено попыткой сохранения
генеративной функции.
На
этапах послеоперационного периода и
последующей реабилитации проводятся
интенсивные мероприятия по восстановлению
здоровья, коррекции нарушений
менструальной и при необходимости
генеративной функций (фармако- и
гормонотерапия, физиотерапия,
санаторно-курортное лечение, ЛФК и др.).
Контрольные
вопросы
Что
такое сальпингоофорит (аднексит)?Что
такое вторичный сальпингоофорит?Какие
микроорганизмы чаще всего являются
возбудителями острого сальпингоофорита?Каков
основной симптом при сальпингоофорите?Какие
фазы выделяют в течении острого
сальпингоофорита?Какое
направление лечения острого
сальпингоофорита является ведущим?Каковы
принципы антибактериальной терапии
острого сальпингоофорита хламидийной
этиологии?Какие
изменения характерны для хронического
сальпингоофорита?Чем
характеризуется первый вариант
обострения хронического сальпингоофорита?Чем
характеризуется второй вариант
обострения хронического сальпингоофорита?Какие
методы наиболее информативны в
диагностике хронического сальпингоофорита?В
каких случаях при хронической
сальпингоофорите показаны антибактериальные
препараты?Какие
физиотерапевтические методы могут
использоваться при лечение хронического
сальпингоофорита для купирования
болевого синдрома?В
каких случаях при сальпингоофорите
проводится без выжидания?Какие
мероприятия показаны на этапах
послеоперационного периода и последующей
реабилитации при хроническом
сальпингоофорите?
Эталоны
ответов на контрольные вопросы
Одно
из воспалительных заболеваний органов
малого таза — воспаление придатков
матки (трубы, яичника, связок).Воспаление,
которое развивается в результате
проникновения возбудителя из близлежащих
органов (аппендикс, сигмовидная и прямая
кишка), а также метастатическим путем
(ангина, грипп, пневмония).Анаэробная
инфекция (до 40% пептококки, пептострецтококки,
бактероиды, клостридии), хламидии
(25-46%) и микоплазмы (10-15%); реже — стафилококки,
стрептококки, эшерихии и энтерококки.Боли
(чаще постоянные и сильные) внизу
живота, иррадирующие в поясничную
область и прямую кишку.В
первой, токсической, фазе болезни
этиологическим фактором является
аэробная флора; во второй фазе болезни
к аэробам присоединяется и анаэробная
флора, что приводит к утяжелению
клинической картины и формированию
гнойных мешотчатых образований
придатков матки.Антибиотикотерапия
(антибиотики с длительным периодом
полураспада – амоксициллин, ампициллин,
бакампициллин и др.).Проводится
антибиотиками тетрациклинового ряда,
рифампицином, эритромицином, комбинацией
сульфаниламидных препаратов; длительность
лечения должна быть не менее 8-10 дней.Потеря
физиологических функций слизистой и
мышечной оболочек маточной трубы,
развитие соединительной ткани,
склеротические процессы, образование
перитубарных и периовариальных спаек,
нередко — непроходимость маточных труб,
и образование гидросальпинкса.Экссудативным
процессом в придатках матки, усилением
болезненности при их пальпации,
изменениями со стороны белой крови и
ускорением СОЭ, что указывает на влияние
инфекционно-токсического фактора.Жалобы
больных при втором варианте сводятся
к ухудшению самочувствия, неустойчивости
настроения, снижению трудоспособности,
невротическим реакциям, сосудистым
и эндокринным нарушениям.Эндоскопические
методы (лапароскопия, кульдоскопия,
др.).Они
показаны: а) в период обострения, если
в клинической картине заболевания
выражены признаки усиления
воспалительной реакции; б) если
рациональная терапия антибиотиками
(сульфаниламидными препаратами) не
проводилась в острой (подострой) стадии
или при предшествующих обострениях
процесса; в) в процессе проведения
физиотерапевтических процедур и при
использовании препаратов, активизирующих
кровообращение, ферментные системы,
обмен веществ и другие репаративные
процессы в придатках матки (продигиозан,тканевые препараты), если существует
риск обострения процесса.Применение
ультразвука в импульсном режиме,
диадинамических или синусоидальных
модулированных и флюктуирующих токов
с последующим использованием у больных
не старше 35 лет магнитного поля высокой
или ультравысокой частоты, грязей
(осторожно), хлоридно-натриевых,
мышьяковистых вод, индуктотерапии,
иглорефлексотерапии.При
наличии пиосальпинкса, подозрении на
опухоли яичников, угрозе перфорации
мешотчатых образований.Интенсивные
мероприятия по восстановлению здоровья,
коррекции нарушений менструальной
и при необходимости генеративной
функций — фармако- и гормонотерапия,
физиотерапия, санаторно-курортное
лечение, ЛФК и др.
Тестовый
контроль
1. Какие
виды сальпингоофорита выделяют в
зависимости от вида инфекционного
агента:
а)
эндогенный и экзогенный
б)
острый и хронический
в)
первичный и вторичный
г)
бактериальный и вирусный
д)
нет правильного ответа
2.
При проведении химической провокации
у больных с хроническим сальпингоофоритом
применяют:
а) раствор
азотнокислого серебра 0.5% и 2-3%
б) раствор Люголя,
разведенный дистиллированной водой
в) 10% раствор
хлористого натрия
г) верно а и в
д) все перечисленное
3.
При обострении хронического сальпингоофорита
отмечается:
а) боли внизу живота
и в области поясницы
б) болезненность
при пальпации позадишеечного нервного
сплетения
в) болезненность
при пальпации передней брюшной стенки
в области точки, расположенной на
середине между лоном и пупком
г) верно а) и б)
д) все перечисленное
4.
Особенности половой функции у больных
с хроническим сальпингоофоритом:
а) снижение или
отсутствие либидо
б) болевые ощущения
при половом акте
в) отвращение к
половому акту
г) верно а и б
д) все перечисленные
особенности
5.
К моменту окончания антибиотикотерапии
у больных с обострением хронического
сальпингоофорита отмечается:
а) нормализация
температуры тела
б) улучшение
субъективного состояния
в) углубление
иммунодефицита
г) верно а и б
д) все перечисленное
6. Фонофорез
с нафталаном наиболее целесообразно
проводить у больных с хроническим
сальпингоофоритом и:
а)
нарушением менструального цикла по
типу олигоменореи
б) давности
заболевания до 5 лет
в) гипоэстрогенией
г) верно а и в
д) верно все
перечисленное
7.Особенности
менструальной функции у больных с
хроническим сальпингоофоритом
а) гиперменорея
б) полименорея
в) гипоменорея
г) олигоменорея
д) возможно все
перечисленное
8. Наиболее
частый возбудитель острого сальпингоофорита
негонорейной природы:
а)
анаэробная инфекция
б)
микоплазмы
в)
хламидии
г)
стафилококки, стрептококки
д)
нет зависимости
9. Основной
симптом острого сальпингоофорита:
а)
кровотечение из половых путей
б)
боль
в)
нарушение цикла
г)
расстройство полового влечения
д)
все перечисленное с равной вероятностью
10. Какая
лапароскопическая картина не может
наблюдаться при остром сальпингоофорите:
а)
острый катаральный сальпингит
б)
катаральный сальпингит с явлениями
пельвиоперитонита
в)
острый гнойный аднексит с явлениями
пельвиоперитонита
г)
гнойное опухолевидное образование
придатков матки
д)
все перечисленные могут
11. Основное
направление лечения острого
сальпингоофорита:
а)
антибиотикотерапия
б)
обезболивание
в)
неспецифическая противовоспалительная
терапия
г)
общеукрепляющая терапия
д)
гормональная терапия
12. Улучшение
общего состояния, исчезновение
болевого синдрома, анатомических
изменений в придатках матки,
нормализация картины крови соответствует
уровню излеченного острого сальпингоофорита:
а)
четвертому
б)
третьему
в)
второму
г)
первому
д)
нет правильного ответа
13. Наиболее
частый возбудитель хронического
сальпингоофорита негонорейной природы:
а)
анаэробная инфекция
б)
микоплазмы
в)
хламидии
г)
стафилококки, стрептококки
д)
нет зависимости
14. К
показаниям для хирургического лечения
хронического сальпингоофорита не
относится:
а)
выраженный спаечный процесс органов
малого таза с болевым синдромом
б)
частые обострения (рецидивы) воспалительного
процесса
в)
первичное и вторичное бесплодие трубного
генеза
г)
стойкое нарушение менструальной функции
по типу гипермонорреи
д)
сочетание хронических аднекситов с
эндометриозом придатков матки
15. Наиболее
частая операция при хроническом
аднексите:
а)
оварэктомия
б)
тубэктомия
в)
экстирпация матки
г)
санация брюшной полости
д)
нет правильного ответа
Клинические
задачи
Источник
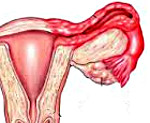
Аднексит (сальпингоофорит) – воспалительный процесс с одновременный вовлечением яичников и маточных труб (придатков матки). В остром периоде характеризуется болью внизу живота, интенсивнее со стороны воспаления, повышенной температурой, признаками интоксикации. Может наблюдаться нарушение менструальной функции. В хронической стадии клиника менее выражена, возникают периодические рецидивы заболевания. Ведет образованию спаек и сращений в маточных трубах, повышает вероятность внематочной беременности и бесплодия.
Общие сведения
Аднекситом или сальпингоофоритом называется одно- или двухстороннее, сочетанное воспаление яичников и фаллопиевых (маточных) труб, образующих придатки матки. В структуре воспалительных заболеваний женского полового аппарата воспаление придатков (аднексит) занимает одно из первых мест. Воспаление придатков может вызываться стрептококками, энтерококками, стафилококками, гонококками, грибками, вирусами, микобактериями туберкулеза, эшерихиями, хламидиями и прочими микроорганизмами. Часто причиной аднексита служат микробные ассоциации (обычно кишечная палочка и стафилококк). Как правило, возбудители аднексита устойчивы ко многим антибиотикам.
Туберкулезная палочка, гонококк обычно вызывают двустороннее воспаление придатков, стрептококк, стафилококк и кишечная палочка — одностороннее. Предрасполагают к развитию воспаления придатков или его рецидиву переохлаждение, заражение ИППП, несоблюдение гигиенических норм, стрессы, беспорядочные половые связи.
Аднексит
Причины аднексита
Возбудители патологического процесса при аднексите могут попадать в фаллопиевы трубы следующими путями:
- гематогенным (с током крови);
- лимфогенным (с током лимфы);
- нисходящим (из сигмовидной или слепой кишки по брюшине);
- восходящим (из влагалища в цервикальный канал, затем в полость матки, маточные трубы и яичники).
Гематогенное инфицирование придатков при аднексите происходит в случаях туберкулезного поражения гениталий, лимфогенное и нисходящее – при заболеваниях прямой, сигмовидной кишки и червеобразного отростка слепой кишки. Для кишечной палочки, стрептококков, стафилококков входными воротами служат восходящие анатомические каналы половых путей. Хламидии и гонококки способны проникать сквозь неповрежденные ткани половых путей. Нередко инфекция попадает в придатки несколькими путями одновременно.
Патогенез
Развитие воспалительного процесса при аднексите начинается с внедрения инфекционного агента в слизистую оболочку маточной трубы с постепенным вовлечением мышечного и серозного слоев. Далее воспаление распространяется на окружающие ткани: покровный эпителий яичника и тазовую брюшину. Сразу после овуляции инфекция попадает в лопнувший фолликул или желтое тело, развиваясь далее в яичнике.
При аднексите яичник и труба спаиваются вместе с образованием единого воспалительного конгломерата, а затем и тубоовариального абсцесса. Исходом воспаления придатков является развитие многочисленных спаек, ограничивающих проходимость маточных труб. Течение аднексита может быть острым, подострым, хроническим (без рецидивов и рецидивирующим).
Диагностика
Основаниями для постановки диагноза при аднексите служат данные анамнеза (введение внутриматочной спирали, аборты, проведение диагностического выскабливания, осложненные роды, факторы, повлекшие обострение воспаления придатков и т. д.), предъявляемые жалобы и результаты объективных исследований:
- Гинекологический осмотр. При двуручном гинекологическом исследовании при аднексите определяется одно- или двустороннее болезненное увеличение придатков матки.
- Микробиологические исследования. Установить микробного возбудителя аднексита позволяет бакпосев и исследование мазков мочеиспускательного канала, влагалища и шейки матки.
- Ультразвуковая диагностика. УЗИ при аднексите выявляет воспалительные образования (гидросальпинксы, пиосальпинксы) придатков.
- Лапароскопия. Как диагностический метод для выявления гнойных образований и осмотра маточных труб с одновременным проведением внутриполостных лечебных процедур при воспалении придатков используется лапароскопия.
- Рентгенография. С целью определения проходимости маточных труб и степени выраженности в них патологических изменений при хроническом аднексите проводится гистеросальпингография – рентгенологическое исследование матки и придатков с введением контрастного вещества.
- Функциональные тесты. В случаях нарушения менструального цикла при воспалении придатков для оценки функции яичников проводятся функциональные пробы: измерение ректальной температуры, определение симптома зрачка, натяжения цервикальной слизи.
Острый аднексит
Симптомы острого аднексита
Острая форма аднексита протекает с характерной клинической картиной: интенсивные, резкие боли внизу живота, отдающие в задний проход, крестец и более выраженные на стороне воспаления, повышенная температура, нередко сопровождающаяся ознобом, появление необычных слизистых или гнойных выделений, слабость, разбитость, дизурические расстройства, вздутие живота. При пальпации живота отмечаются симптомы мышечной защиты (раздражения брюшины). В формуле крови отмечается лейкоцитоз со сдвигом влево, ускорение СОЭ.
Часто развивается двустороннее воспаление придатков, сочетающееся с воспалением матки. Аднексит может сопровождаться альгоменореей и меноррагией. При нарастании воспалительных изменений происходит образование гнойной мешотчатой опухоли в области придатков – тубоовариального абсцесса. При абсцедировании существует риск разрыва фаллопиевой трубы и попадания гнойного содержимого в брюшную полость с развитием пельвиоперитонита. При сильной интоксикации в острой фазе аднексита могут возникать изменения со стороны нервной, сосудистой систем.
Выраженные симптомы при неосложненной форме острого аднексита сохраняются 7-10 дней, затем постепенно ослабевают болевые ощущения, нормализуются кровь и температура тела. Исходом острого воспаления придатков может служить полное клиническое выздоровление (при адекватно и своевременно проведенном лечении) либо хронизация процесса с длительным течением.
Стадии развития
В развитии острого аднексита отмечаются четыре последовательные стадии:
- стадия острого эндометрита и сальпингита без симптомов раздражения тазовой брюшины;
- стадия острого эндометрита и сальпингита с симптомами раздражения тазовой брюшины;
- стадия острого аднексита, сопровождающаяся развитием воспалительного конгломерата и абсцедированием;
- разрыв тубоовариального абсцесса.
Течение острого аднексита проходит две фазы:
- Токсическую — с преобладанием аэробной флоры и симптомов интоксикации.
- Септическую – с присоединением анаэробной флоры, утяжелением симптомов аднексита и развитием осложнений. В септической фазе аднексита происходит формирование гнойного тубоовариального образования с угрозой перфорации.
Лечение острого аднексита
Острая стадия воспаления придатков подлежит стационарному лечению с созданием условий для физического и психического покоя пациентки, назначением легко усвояемой диеты, адекватного количества жидкости (щелочные питье, морс, чай), наблюдением за выделительной функцией. При остром аднексите назначается: антибактериальное лечение препаратами широкого спектра действия, обезболивающее, противовоспалительное, десенсибилизирующее лечение.
Основными средствами терапии аднексита служат антибиотики с учетом чувствительности возбудителя к препарату. Доза антибактериального препарата должна обеспечивать его максимальную концентрацию в воспалительном очаге. В лечении воспаления придатков широко используются антибиотики следующих групп:
- пенициллинов (ампициллин, оксациллин);
- тетрациклинов (доксациклин и тетрациклин);
- фторхинолонов (офлоксацин и др.);
- макролидов (азитромицин, эритромицин, рокситромицин);
- аминогликозидов (канамицин, гентамицин);
- нитроимидазолов (метронидазол);
- линкозамидов (клиндамицин).
В антибактериальной терапии аднексита предпочтение отдается антибиотикам длительного периода полураспада и выведения (ампициллин — 5 часов, амоксициллин — 8 ч и др.). При тяжелом клиническом течении воспаления придатков, риске развития септических осложнений, смешанной или анаэробной флоре назначаются антибиотики в различных сочетаниях (гентамицин + левомицетином, клиндамицин + хлорамфеникол, линкомицин + клиндамицин, пенициллины + аминогликозиды).
Бактерицидное действие на анаэробную флору оказывает метронидазол (назначается внутривенно или перорально). Для снятия симптомов интоксикации при аднексите назначается инфузионная терапия: внутривенное введение растворов глюкозы, декстрана, белковых препаратов, водно-солевых растворов (общий объем жидкости до 2-2,5 л/сут.). При развитии гнойных форм воспаления показано оперативное лечение аднексита. Сегодня хирургическая гинекология широко применяет малотравматичные методы проведения операций, в том числе и при лечении аднексита.
При остром гнойном аднексите проводится лапароскопия, в ходе которой удаляется гной и проводится орошение антисептиками и антибиотиками очага воспаления. Успешно применяется эвакуация содержимого мешотчатой опухоли методом пункции сводов влагалища и последующее местное введение антибиотиков. В ряде случаев при развитии гнойного расплавления придатков (нарастание почечной недостаточности, угроза вскрытия гнойника, генерализация септического процесса) показано их оперативное удаление (аднексэктомия).
После снятия острых симптомов аднексита, в подострой фазе назначаются физиотерапия (ультразвук, электрофорез с магнием, калием, цинком на низ живота, вибромассаж) и биостимуляторы. При отсутствии своевременных лечебных мероприятий острый аднексит переходит в хроническое воспаление придатков, протекающее с периодическими обострениями.
Хронический аднексит
Симптомы
Хронический аднексит чаще всего является результатом недолеченного острого процесса и протекает с рецидивами, возникающими в результате влияния неспецифических факторов (стрессовых ситуаций, переохлаждения, переутомления и т. д.). Периоды обострения хронического воспаления придатков протекают с ухудшением общего самочувствия женщины, слабостью, появлением или усилением болей внизу живота, повышением температуры тела до 37—38°, появлением слизисто-гнойных выделений из половых путей. Через 5-7 дней симптомы аднексита постепенно затихают, сохраняется лишь умеренная ноющая или тупая боль в животе.
У 50% пациенток с хроническим аднекситом наблюдаются кратковременные или стойкие нарушения менструального цикла по типу меноррагии, метроррагии, альгоменореи, редко олигоменореи. У 35-40 % женщин с хроническим аднекситом наблюдается расстройство половой функции (болезненность при половом акте, понижение или отсутствие полового влечения и т. д.). При хроническом воспалении придатков нарушается функция органов пищеварения (колит и др.) и мочевыделения (цистит, бактериурия, пиелонефрит). Частые рецидивы аднексита приводят к развитию неврозов, снижению трудоспособности женщины, возникновению конфликтных ситуаций в семье.
Варианты течения
Обострение хронического аднексита может протекать по двум вариантам:
- инфекционно-токсическому — с увеличением патологической секреции, экссудативных процессов в придатках матки, усилением их болезненности, изменениями в формуле крови;
- нейро-вегетативному – с ухудшением самочувствия, снижением трудоспособности, неустойчивостью настроения, сосудистыми и эндокринными нарушениями.
Осложнения
Хроническое рецидивирующее воспаление придатков часто приводит к развитию патологических исходов беременности (внематочной беременности, самопроизвольного выкидыша), вторичного бесплодия. Бесплодие при хроническом аднексите может являться не только следствием анатомических и функциональных изменений в маточных трубах, но и нарушений функции яичников (расстройство менструального цикла, ановуляция и т. д.). Такие смешанные формы бесплодия, возникающие вследствие воспаления придатков, крайне трудно поддаются лечению.
При хроническом аднексите отмечается формирование инфильтратов, развитие склеротических процессов в маточных трубах и их непроходимости, образование спаечных процессов вокруг яичников. Из хронического очага при аднексите инфекция может распространяться на другие органы и вызывать хронический колит, холецистит, пиелонефрит.
Лечение хронического аднексита
В стадии обострения хронического аднексита проводятся лечебные мероприятия, соответствующие острому процессу (госпитализация, антибактериальная, инфузионная, десенсибилизирующая терапия, витамины). После стихания обострения воспаления придатков рекомендуются проведение аутогемотерапии, инъекций алоэ, физиотерапии (УФ-облучения, электрофореза с лекарственными препаратами (лидаза, калий, йод, магний, цинк), УВЧ-терапии, ультразвука, вибромассажа) под контролем лабораторных и клинических показателей.
Физиотерапевтические процедуры, применяемые при воспалении придатков уменьшают экссудацию тканей, обладают рассасывающим и обезболивающим действием, способствуют уменьшению образования спаек. Эффективны при хроническом воспалении придатков лечебные грязи (озокерит), парафинолечение, лечебные ванны и влагалищные орошения с хлоридно-натриевыми, сульфидными минеральными водами. В стадии стойкой ремиссии аднексита показано курортное лечение.
Диета при аднексите
Соблюдение диеты при воспалении придатков укрепляет устойчивость организма к инфекционным агентам, улучшает обменные процессы в очаге воспаления. В период острой и подострой стадии аднексита назначают гипоаллергическую диету, исключающую белки яиц, грибы, шоколад, сладости и т. д. и ограничивающую количество поваренной соли и углеводов. Общая калорийность суточного рациона включает 100 г белков, 70 г жиров, 270-300 г углеводов (2300 ккал в сутки). Рекомендуемая при аднексите термическая обработка пищи – варка или тушение.
Вне обострения аднексита строгое соблюдение диеты не обязательно, однако питание должно быть сбалансированным и рациональным с достаточным употреблением белка и витаминов.
Профилактика
В группу риска по развитию аднексита входят женщины, страдающие половыми инфекциями, использующие внутриматочные контрацептивы, перенесшие операции на репродуктивных органах, а также после беременностей, закончившихся искусственными или самопроизвольными абортами. Угроза развития последствий аднексита указывает на необходимость заботы о своем здоровье и принятии своевременных профилактических мер:
- исключение факторов, провоцирующих развитие острого аднексита и рецидивов хронического воспаления придатков (переохлаждений, стрессов, половых инфекций, злоупотреблений алкоголя, острой пищи и т. д.);
- использование рациональной контрацепции, профилактика абортов;
- при необходимости — медикаментозное прерывание беременности или проведение миниабортов;
- проведение своевременной, рациональной и полной комплексной терапии воспалительных заболеваний органов малого таза, в т. ч. воспаления придатков, с учетом возбудителя;
- систематические консультации гинеколога каждые 6-12 месяцев.
Источник


