Группа риска детей по анемии рахит
| Формы риска | Частота осмотров специалистов | Дополнительные исследования | Профилактические мероприятия | Длительность наблюдения | Проф. прививки |
| · ЭГП матери: гипертония, заболевания почек, сахарный диабет, нарушение функции щитовидной железы, заболевания сердечно-сосудистой системы, ожирение, анемия · Гипотрофия плода · Нерациональное питание · Токсикоз 1 и 2 половины беременности · Роды 4 и более · Период времени между предыдущими родами и настоящей беременности – 1 год и менее · Возраст матери более 30 лет · Недоношенные дети · Дети из двоен · Дети с массой тела 1000г. и более · Раннее искусственное вскармливание · Дети, получающие противосудорожную терапию · Высокий темп физ. развития · Эндокринопатии · Инфекционные заболевация (пневмонии, ОРВИ, бронхит, кишечные инфекции). · Дети с неустойчивым стулом | Антенатальный период | ||||
| Мед. сестра — 2 раза: после поступления сигнала из женской консультации о взятии на учет и в 32 нед. Врач в — 32 нед. | УЗИ плода в скрининговые сроки: 10- 12; 20- 24; 32-34 недели. | · Прогнозирование и профилактика гипогалактии · Прогнозирование риска заболевания · С 14-16 нед. курс витаминокислородных коктелей на 10 дней липоевая кислота или липамид, пантогенат кальция, витамин В1, препараты железа в течении месяца. Такой курс повторяется в 24-26 недель беременности. При уровне гемоглобина 120 г/л в 32 недели. назначается 3 курса проф. лечения, · у женщин с аллергической настроенностью витамин В1 из комплекса исключается. · Рациональное питание · Достаточное пребывание на воздухе Женщинам не старше 30 лет вит.Д в течении 2-х последующих мес. Беременности или УФО 20-15 сеансов | 1 — 3 года | Не противопоказаны. | |
| Постнатальный период | |||||
| Педиатр, узкие специалисты осматривают детей в сроки установленные приказом №307. | Анализ крови, мочи, копрограмма в 1,3,6,9, 12 месяцев; После назначения витамина Д3 проводится проба по Сулковичу 1 раз в 2-4 недели. | · Прогнозирование и профилактика гипогалактии · Массаж и гимнастика · Закаливание · Рациональное вскармливание, сбалансированное но основным пищевым инградиентам. По показаниям железосодержащие препараты. · Ежемесячный контроль за физическим и нервно-психическим развитием | 1 год | Не противопоказаны |
IV группа — дети с риском гнойно-септической инфекции
| Формы риска | Частота осмотров специалистов | Дополнительные исследования | Профилактические мероприятия | Длительность наблюдения | Проф. Прививки |
| · Хроническая экстрагенитальная патология (бронхит, пиелонефрит, гастрит, колит и др.) · Хроническая генитальная патология · Перенесенная краснуха, токсопламоз, цитомегалия ОРВИ и бактериальные заболевания, перенесенные в конце беременности и в родах · Длительный безводный промежуток · Гнойничковые заболевания матери · Мастит у матери · Инфекционные заболевания у членов семьи | Антенатальный период | ||||
| Мед. сестра — 2 раза: после поступления сигнала из женской консультации о взятии на учет и в 32 нед. Врач в — 32 нед. | В родовой — скрининг тест на бактериологический посев околоплодных вод и аспирата желудочного содержимого | Прогнозирование гипогалактии Прогнозирование риска возможной патологии Санитарно-просветительная работа о санитарно-гигеническом режиме, профилактике и своевременном лечении простудных заболеваний и обострений хронической патологии | |||
| Постнатальный период | |||||
| Педиатр – до 10 дней ежедневно. Мед. сестра до 14 дней ежедневно, затем 2 раза в неделю. Хирург в 1 мес. | Измерение температуры тела 3 раза в день. Анализ крови в 1, 3, 6, 12 мес. и при интеркурентных заболеваниях. Анализ мочи в 3, 12 мес. при заболеваниях | Соблюдение санитарно-гигиенического режима Ежедневно купать в кипяченой воде в растворе марганцевоксислого калия Закаливание Рациональное вскармливание, лучше естественное Туалет папочной ранки 4-6 раз в день Обработка грудных желез перед кормлением Кипячение и проглаживание белья Борьба с запорами Бифидум бактерии по 2,5 дозы 1-2 раза в день в течение 2-х недель При ОРВИ и выраженном токсикозе – антибиотики Срочная госпитализация при кожных высыпаниях воспалительного характера | При выявлении инфекционного заболевания — перевод в ОПН Затем в течение 3-4 мес. жизни при отсутствии заболеваний у матери и у других членов семьи | БЦЖ в соответствии с инструкцией В дальнейшем прививки не противопоказаны |
ДЕФИЦИТНЫЕ СОСТОЯНИЯ ДЕТСКОГО ВОЗРАСТА: АНЕМИЯ, РАХИТ, ГИПОТРОФИИ.
АНЕМИИ: заболевание, возникающее в результате дефицита железа в организме. Это состояние развивается чаще всего у детей в возрасте от 6 месяцев до 2 лет — 80% всех анемий. Также в группу риска по развитию железодефицитного состояния относятся подростки. По данным здравоохранения анемия встречается у каждого третьего ребенка в возрасте до 3 лет и у каждого четвертого в возрасте до 6 лет. Латентный дефицит железа встречается в 2 раза чаще. Дефицит железа в организме может привести не только к анемии, ее отдаленные последствия — снижение интеллекта. Головной мозг ребенка очень чувствителен к недостатку железа. Длительный латентный, т.е. скрытый дефицит железа способствует замедлению моторного и речевого развития, нарушению координации, а в последующем — психологическим и поведенческим нарушениям. У детей, имеющих в анамнезе анемию в возрасте 1 года, отмечен синдром функциональной изоляции, который проявляется в шестилетнем возрасте и характеризуется безинициативностью, стремлением к уединению, малой активностью ребенка. В 12-14 лет это проявляется снижением способности к математике, письменному изложению речи, воспроизведением в памяти. Дети с анемией относятся к группе часто болеющих.
Причинами развития анемии могут быть следующие факторы:
1.алиментарный дефицит железа, когда потребности железа не удовлетворяются поступающим с пищей железом. Для детей грудного возраста на 1 месте по уровню усвояемости железа из пищи стоит грудное молоко, хотя железа в молоке мало, но оно почти полностью усваивается. Железо содержится во всех современных молочных смесях. К продуктам, богатым по содержанию железа, относятся: печень, греча, мясо, рыба, пшено, перловка, шиповник, черника.
В растительных продуктах железо находится в виде солей, которые усваиваются хуже, только 6%. Чай, кофе связывают железо, препятствуют его усвоению.
Повышают усвояемость железа из мясных продуктов, сочетание их с растительными, поэтому к мясным блюдам в качестве гарнира должны быть овощные блюда, которые запиваются соком, компотом с высоким содержанием витамина С. В свою очередь витамин С тоже улучшает усвоение железа организмом.
Мало железа в коровьем и козьем молоке. Из смесей усваивается тоже очень небольшой % железа.
Можно сделать вывод, что дети, находящиеся на искусственном вскармливании, составляют основную группу риска для развития анемии.
2.низкий антенатальный запас железа, об этом свидетельствует анемия матери во время беременности, неблагополучие в родах, хронические очаги инфекции у беременной, маленький промежуток времени меньше 3 лет от предыдущей беременности. Почти все матери детей из домов ребенка имели выше перечисленные факторы.
3. высокие темпы физического развития — следующая причина развития анемии
4.нарушение всасывания железа вследствие патологии кишечника
5.повышенные потери железа из организма на фоне аллергических заболеваний, когда происходит слущивание с кожи, с тонкого кишечника эпителия и вместе с ним микропотери крови; при полипах, трещинах прямой кишки и т.д.
Основные клинические симптомы анемии: бледность и сухость кожи, волосы редкие и тусклые, скатываются на затылке, растут волосы медленно; отмечается извращение обоняния и вкуса, снижается аппетит. Нарушается мышечный тонус всех отделов — общая гипотония, срыгивание, энурез, диарея за счет ослабления сфинктеров.
При гипоксии компенсаторно увеличивается частота сердечных сокращений, увеличивается печень и селезенка, отмечается повышение температуры. Нарушается поведение, ребенок становится плаксивым, раздражительным, нарушается сон, отмечается задержка психо-моторного развития, особенно у детей раннего возраста.
Диагноз ставится на основании анализов крови. Снижение гемоглобина в анализах крови — повод для обследования и лечения ребенка.
РАХИТ: это заболевание обменного характера, в его основе нарушение фосфорно-кальциевого обмена, недостаток витамина Д. Это хроническое заболевание, при котором нарушается нормальное отложение солей кальция в растущих костях. В регионах, где мало солнца, осень-зима-весна — факторы риска для развития рахита, а также экологически неблагополучные районы. Для синтеза витамина Д необходимы ультра-фиолетовые лучи, т.к. 90% витамина Д синтезируется в коже под воздействием солнца. Поэтому короткое лето, загрязнение воздуха, нехватка солнечных дней в годовом цикле способствуют развитию этого заболевания. По статистике, в таких регионах каждый второй ребенок в возрасте до 2 лет болеет рахитом. В 2006 году была принята национальная программа по профилактике рахита. В ней предусмотрена обязательная профилактика рахита в течение первых 2 лет жизни ребенка. Рахит — это основа нарушения физического развития ребенка, вегетативных расстройств нервной системы. В основе заболевания лежит дефицит кальция и фосфора, витамина Д. Низкая обеспеченность кальцием детей в период их активного роста оказывает отрицательное влияние на костную систему, препятствует накоплению пиковой костной массы, которая служит ключевым этапом возрастного развития скелета и важным физиологическим моментом, определяющим прочность кости на протяжении всей последующей жизни человека. В том случае, когда костная масса не достигает необходимой величины, увеличивается риск развития остеопороза на фоне естественных возрастных потерь. В период активного роста в первые три года жизни может быть скрытый период дефицита кальция, который с возрастом проявится болями, развитием костных деформаций, остеопорозом, переломами в подростковом и зрелом возрасте. У детей нарушения формирования «здорового» скелета, как правило, проявляются заболеваниями опорно-двигательного аппарата, изменением осанки, пародонтозом, повышенным травматизмом.
Причинные факторы :
1.дефицит поступления в организм кальция и фосфора с пищей
Много кальция в молоке и молочных продуктах, яйце, грече, моркови, икре, сельди, ставриде; немного меньше в растительных продуктах — свекле, абрикосах, винограде, сливах. Усвояемость кальция зависит от фосфора, для хорошего усвоения должно быть кальция в 2 раза больше, чем фосфора. Такое благоприятное соотношение в молочных продуктах, грудном молоке, для детей на искусственном вскармливании можно порекомендовать адаптированные молочные смеси.
Усвоение кальция снижается при избыточном употреблении жирной пищи; чрезмерное употребление пищи, богатой фосфатами (рыба, мясо, а также картофель, хлеб) также снижает всасываемость кальция, т.к. нарушается их соотношение.
Улучшают усвояемость кальция витамины С, В-6, К, которых много в овощах, зелени. Существенным моментом для усвоения кальция является его количественное соотношение с витамином Д в составе пищевых продуктов. Таким образом, правильное питание — это неспецифический метод профилактики рахита.
В экологически грязных районах соли тяжелых металлов воздуха вытесняют кальций и фосфор из костной ткани, что проявляется рахитом.
2. низкая двигательная нагрузка на организм приводит к развитию заболевания, т.к. нормальный процесс остеообразования может проходить при достаточной физической активности,
Дети, родившиеся незрелыми, недоношенными, у которых незрелая система кишечника и вследствие этого нарушено всасывание тоже группа риска для развития рахита.
Клинические проявления рахита чаще появляются с 2-х месячного возраста у доношенных детей и на 3-4 неделе у недоношенных: беспокойство, раздражительность, вздрагивания, нарушение сна, потливость, упорная потница,облысение затылка.
В период разгара на 4-6 месяце и в течение 2 лет присоединяются костные признаки и мышечно-связочные изменения: размягчение черепа, запавшая переносица, нарушение прикуса, плоский и суженый таз, искривление нижних конечностей, плоскостопие, деформация позвоночника и грудной клетки, мышечная гипотония. Со стороны внутренних органов присоединяются тахикардия, нарушение аппетита, запоры, частые затяжные респираторные заболевания. Доказана роль рахита в развитии остеопений и остеопороза детей старшего возраста.
Лечение заключается в соблюдении режима дня с достаточным пребыванием на свежем воздухе, правильном питании, восполнении дефицита витамина Д и других препаратов по назначению врача. Препараты кальция, применяемые в настоящее время, содержат соли кальция и витамин Д-3. Из препаратов, применяемых в педиатрии, разным возрастным группам детей назначают кальцинову, кальцемин, кальций-актив, кальций Д-3 никомед. Курсы проводятся , обычно, 2 раза в год в течение месяца, принимать кальций рекомендуется вечером.
ГИПОТРОФИИ: это хронические расстройства питания преимущественно у детей раннего возраста, которые характеризуются дефицитом массы тела относительно роста или дефицитом массы и дефицитом роста. Причинами возникновения гипотрофий бывают:
-алиментарные факторы, т.е. недокорм, нарушение режима питания
-инфекционный фактор, когда дефицит массы возникает на фоне заболевания
-пороки развития органов брюшной полости
-нарушения ферментативных функций и как следствие обмена веществ
-соматические заболевания ребенка
-эндокринная патология и еще ряд причин
Для гипотрофий характерен ряд синдромов:
1. синдром трофических расстройств со стороны кожи, слизистых, подкожно-жировой клетчатки. Истончение подкожной клетчатки начинается на животе, на уровне пупка, затем распространяется на туловище, конечности, лицо. Кожа теряет эластичность, становится бледная, сухая. Снижается мышечная масса и тургор ткани, кожа свисает складками на бедрах, ягодицах.
2. синдром нарушения функции желудочно-кишечного тракта, проявляется в виде срыгиваний, рвоты, поноса, запора, отказом от еды. После еды характерно вздутие, боли.
3. поражение центральной нервной системы в виде беспокойства, малой активности, преобладание отрицательных эмоций, нарушение сна. Отмечается задержка развития. Отмечается расстройство терморегуляции в виде быстрого переохлаждения или быстрого перегревания.
4. развиваются изменения иммунной системы, ребенок сразу заболевает после контакта с больным или болеет часто даже без видимого источника заражения.
Тяжесть гипотрофии оценивается по дефициту массы тела, по прибавкам соответственно возрасту.
Лечение гипотрофий основывается на устранении причин заболевания, на диетотерапии, заместительной терапии в виде назначения витаминов, ферментов и т.д. Обязательным условием лечения должна быть компенсация недостающего питания жидкостью. Разработать режим питания вам поможет лечащий врач.
Критерием выздоровления являются нормальные показатели трофики ребенка, хороший эмоциональный тонус. Нормальные росто-весовые показатели, отсутствие функциональных изменений внутренних органов.
Вопросы для самопроверки:
1. Выпитый после мясного блюда чай препятствует усвоению железа?
Правильный Ответ: да
2. Рахит- это заболевание, связанное с дефицитом витамина Д?
Правильный Ответ: да
Отметьте знаком + все правильные варианты ответов:
1.Основные клинические проявления анемии
-бледность и сухость кожи
-редкие, выпадающие волосы
-извращение обоняния и вкуса
-снижение аппетита
-перепады настроения
2.Основные клинические проявления рахита
-размягчение черепа
-нарушение прикуса
-широкая переносица
-плоский и узкий таз
-плоскостопие
КЛЮЧ: за каждый + дается 5 баллов
ДОМАШНЕЕ ЗАДАНИЕ:
1. Насторожит ли вас факт низкой прибавки веса ребенка раннего возраста? Вспомните из первых лекций каковы нормальные прибавки веса у детей разных возрастов
2. Перечислить основные причины развития рахита
3. Перечислить признаки анемии
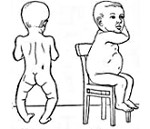
Рахит – заболевание быстрорастущего организма, характеризующееся нарушением минерального обмена и костеобразования. Рахит проявляется множественными изменениями со стороны опорно-двигательного аппарата (размягчением плоских костей черепа, уплощением затылка, деформацией грудной клетки, искривлением трубчатых костей и позвоночника, мышечной гипотонией и др.), нервной системы, внутренних органов. Диагноз устанавливается на основании выявления лабораторных и рентгенологических маркеров рахита. Специфическая терапия рахита предполагает назначение витамина D в комплексе с лечебными ваннами, массажем, гимнастикой, УФО.
Общие сведения
Рахит – полиэтиологическое заболевание обмена веществ, в основе которого лежит дисбаланс между потребностью детского организма в минеральных веществах (фосфоре, кальции и др.) и их транспортировкой и метаболизмом. Поскольку рахитом страдают преимущественно дети в возрасте от 2-х месяцев до 3-х лет, в педиатрии его часто называют «болезнью растущего организма». У детей старшего возраста и взрослых для обозначения подобного состояния используют термины остеомаляция и остеопороз.
В России распространенность рахита (включая его легкие формы) составляет 54-66% среди доношенных детей раннего возраста и 80% — среди недоношенных. У большинства детей в 3-4-месяца имеются 2-3 нерезко выраженных признака рахита, в связи с чем некоторые педиатры предлагают рассматривать данное состояние как парафизиологическое, пограничное (аналогично диатезу — аномалиям конституции), которое самостоятельно ликвидируется по мере взросления организма.
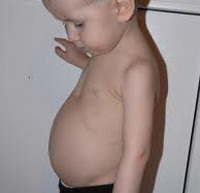
Рахит
Патогенез рахита
Определяющая роль в развитии рахита принадлежит экзо- или эндогенному дефициту витамина D: недостаточному образованию холекальциферола в коже, недостаточному поступлению витамина D с пищей и нарушению его метаболизма, что приводит к расстройству фосфорно-кальциевого обмена в печени, почках, кишечнике. Кроме этого, развитию рахита способствуют и другие метаболические нарушения – расстройство обмена белка и микроэлементов (магния, железа, цинка, меди, кобальта и др.), активизация перекисного окисления липидов, поливитаминная недостаточность (дефицит витаминов А, В1, В5, В6, С, Е) и пр.
Основными физиологическими функциями витамина D (точнее – его активных метаболитов 25-гидроксихолекальциферола и 1,25-дигидроксихолекальциферола) в организме служат: усиление всасывания солей кальция (Ca) и фосфора (P) в кишечнике; препятствие выведению Ca и P с мочой за счет усиления их реабсорбции в канальцах почек; минерализация костной ткани; стимуляция образования эритроцитов и др. При гиповитаминозе D и рахите замедляются все вышеперечисленные процессы, что приводит к гипофосфатемии и гипокальциемии (пониженному содержанию P и Ca в крови).
Вследствие гипокальциемии по принципу обратной связи развивается вторичный гиперпаратиреоз. Увеличение продукции паратиреоидного гормона обусловливает выход Ca из костей и поддержание его достаточно высокого уровня в крови.
Изменение кислотно-щелочного равновесия в сторону ацидоза препятствует отложению соединений P и Сa в костях, что сопровождается нарушением обызвествления растущих костей, их размягчением и склонностью к деформации. Взамен полноценной костной ткани в зонах роста образуется остеоидная необызвествленная ткань, которая разрастается в виде утолщений, бугров и т. д.
Кроме минерального обмена, при рахите нарушаются и другие виды обмена (углеводный, белковый, жировой), развиваются расстройства функции нервной системы и внутренних органов.
Причины рахита
Развитие рахита в большей степени связано не с экзогенным дефицитом витамина D, а с его недостаточным эндогенным синтезом. Известно, что более 90% витамина D образуется в коже вследствие инсоляции (УФО) и лишь 10% поступает извне с пищей. Всего 10-минутное локальное облучение лица или кистей рук способно обеспечить синтез необходимого организму уровня витамина D. Поэтому рахит чаще встречается у детей, рожденных осенью и зимой, когда солнечная активность крайне низка. Кроме этого, рахит наиболее распространен среди детей, проживающих в регионах с холодным климатом, недостаточным уровнем естественной инсоляции, частыми туманами и облачностью, неблагополучной экологической обстановкой (смогом).
Между тем, гиповитаминоз D является ведущей, но не единственной причиной рахита. Дефицит солей кальция, фосфатов и других остеотропных микро- и макроэлементов, витаминов у детей раннего возраста может быть вызван множественными рахитогенными факторами. Поскольку наиболее усиленное поступление Ca и P к плоду отмечается на последних месяцах беременности, то к развитию рахита более склонны недоношенные дети.
К возникновению рахита предрасполагает повышенная физиологическая потребность в минеральных веществах в условиях интенсивного роста. Дефицит витаминов и минералов в организме ребенка может быть следствием неправильного рациона беременной или кормящей женщины, либо самого грудничка. Нарушению всасывания и транспортировки Ca и P способствует незрелость ферментных систем либо патология ЖКТ, печени, почек, щитовидной и паращитовидных желез (гастрит, дисбактериоз, синдром мальабсорбции, кишечные инфекции, гепатит, атрезия желчных путей, ХПН и др.).
К группе риска по развитию рахита относятся дети с неблагополучным перинатальным анамнезом. Неблагоприятными факторами со стороны матери служат гестозы беременных; гиподинамия в период беременности; оперативные, стимулированные или стремительные роды; возраст матери моложе 18 и старше 36 лет; экстрагенитальная патология.
Со стороны ребенка определенную роль в развитии рахита могут играть большая масса (более 4 кг) при рождении, чрезмерная прибавка в весе или гипотрофия; ранний перевод на искусственное либо смешанное вскармливание; ограничение двигательного режима ребенка (слишком тугое пеленание, отсутствие детского массажа и гимнастики, необходимость длительной иммобилизации при дисплазии тазобедренных суставов), прием некоторых лекарств (фенобарбитала, глюкокортикоидов, гепарина и др.). Доказана роль гендерных и наследственных факторов: так, к развитию рахита более предрасположены мальчики, дети со смуглой кожей, II (А) группой крови; реже рахит встречается среди детей с I (0) группой крови.
Классификация рахита
Этиологическая классификация предполагает выделение следующих форм рахита и рахитоподобных заболеваний:
- Витамин-D-дефицитного рахита (кальцийпенического, фосфоропенического варианта)
- Витамин-D-зависимого (псевдодефицитного) рахита при генетическом дефекте синтеза в почках 1,25-дигидроксихолекальциферола (тип 1) и при генетической резистентности рецепторов органов-мишеней к 1,25-дигидроксихолекальциферолу (тип 2).
- Витамин D-резистентного рахита (врожденного гипофосфатемического рахита, болезни Дебре-де-Тони-Фанкони, гипофосфатазии, ренального тубулярного ацидоза).
- Вторичного рахита при заболеваниях ЖКТ, почек, обмена веществ или индуцированного лекарственными препаратами.
Клиническое течение рахита может быть острым, подострым и рецидивирующим; степень тяжести – легкой (I), среднетяжелой (II) и тяжелой (III). В развитии заболевания выделяют периоды: начальный, разгара болезни, реконвалесценции, остаточных явлений.
Симптомы рахита
Начальный период рахита приходится на 2-3-й месяц жизни, а у недоношенных на середину – конец 1-го месяца жизни. Ранними признаками рахита служат изменения со стороны нервной системы: плаксивость, пугливость, беспокойство, гипервозбудимость, поверхностный, тревожный сон, частые вздрагивания во сне. У ребенка усиливается потливость, особенно в области волосистой части головы и затылка. Клейкий, с кисловатым запахом пот раздражает кожу, вызывая появление стойких опрелостей. Трение головой о подушку приводит к образованию на затылке очагов облысения. Со стороны костно-мышечной системы характерно появление мышечной гипотонии (вместо физиологического гипертонуса мышц), податливости черепных швов и краев родничка, утолщений на ребрах («рахитических четок»). Продолжительность течения начального периода рахита составляет 1–3 месяца.
В период разгара рахита, который обычно приходится на 5-6-ой месяц жизни, отмечается прогрессирование процесса остеомаляции. Следствием острого течения рахита может служить размягчение черепных костей (краниотабес) и одностороннее уплощение затылка; деформация грудной клетки с вдавлением («грудь сапожника») или выбуханием грудины (килевидная грудь); формирование кифоза («рахитический горб»), возможно — лордоза, сколиоза; О-образное искривление трубчатых костей, плоскостопие; формирование плоскорахитического узкого таза. Кроме костных деформаций, рахит сопровождается увеличением печени и селезенки, выраженной анемией, мышечной гипотонией («лягушачьим» животом), разболтанностью суставов.
При подостром течении рахита возникает гипертрофия лобных и теменных бугров, утолщение межфаланговых суставов пальцев рук («нити жемчуга») и запястий («браслетки»), реберно-хрящевых сочленений («рахитические четки»).
Изменения со стороны внутренних органов при рахите обусловлены ацидозом, гипофосфатемией, расстройствами микроциркуляции и могут включать одышку, тахикардию, снижение аппетита, неустойчивый стул (диарею и запоры), псевдоасцит.
В период реконвалесценции нормализуется сон, уменьшается потливость, улучшаются статические функции, лабораторные и рентгенологические данные. Период остаточных явлений рахита (2-3 года) характеризуется остаточной деформацией скелета, мышечной гипотонией.
У многих детей рахит протекает в легкой форме и не диагностируется в детском возрасте. Дети, страдающие рахитом, часто болеют ОРВИ, пневмонией, бронхитом, инфекциями мочевыводящих путей, атопическим дерматитом. Отмечается тесная связь рахита и спазмофилии (детской тетании). В дальнейшем у детей, перенесших рахит, часто отмечается нарушение сроков и последовательности прорезывания зубов, нарушение прикуса, гипоплазия эмали.
Диагностика рахита
Диагноз рахита устанавливается на основании клинических признаков, подтвержденных лабораторными и рентгенологическими данными. Для уточнения степени нарушения минерального обмена проводится биохимическое исследование крови и мочи. Важнейшими лабораторными признаками, позволяющими думать о рахите, служат гипокальциемия и гипофосфатемия; увеличение активности щелочной фосфатазы; снижение уровня лимонной кислоты, кальцидиола и кальцитриола. При исследовании КОС крови выявляется ацидоз. Изменения в анализах мочи характеризуются гипераминоацидурией, гиперфосфатурией, гипокальциурией. Проба Сулковича при рахите отрицательная.
При рентгенографии трубчатых костей выявляются характерные для рахита изменения: бокаловидное расширение метафизов, нечеткость границ между метафизом и эпифизом, истончение коркового слоя диафизов, неотчетливая визуализация ядер окостенения, остеопороз. Для оценки состояния костной ткани может использоваться денситометрия и КТ трубчатых костей. Проведение рентгенографии позвоночника, ребер, черепа, нецелесообразно ввиду выраженности и специфичности в них клинических изменений.
Дифференциальная диагностика при рахите проводится с рахитоподобными заболеваниями (D-резистентным рахитом, витамин-D-зависимый рахитом, болезнью де Тони-Дебре-Фанкони и почечным тубулярным ацидозом и др.), гидроцефалией, ДЦП, врожденным вывихом бедра, хондродистрофией, несовершенным остеогенезом.
Лечение рахита
Комплексная медицинская помощь ребенку с рахитом складывается из организации правильного режима дня, рационального питания, медикаментозной и немедикаментозной терапии. Детям, страдающим рахитом, необходимы ежедневное пребывание на свежем воздухе в течение 2-3 часов, достаточная инсоляция, более раннее введение прикорма, закаливающие процедуры (воздушные ванны, обтирания). Важное значение имеет правильное питание кормящей мамы с приемом витаминно-минеральных комплексов.
Специфическая терапия рахита требует назначения витамина D в лечебных дозах в зависимости от степени тяжести заболевания: при I ст. – в суточной дозе 1000-1500 МЕ (курс 30 дней), при II — 2000-2500 МЕ (курс 30 дней); при III — 3000-4000 МЕ (курс – 45 дней). После окончания основного курса витамин D назначается в профилактической дозе (100-200 МЕ/сут.). Лечение рахита следует проводить под контролем пробы Сулковича и биохимических маркеров для исключения развития гипервитаминоза D. Поскольку при рахите часто отмечается полигиповитаминоз, детям показан прием мультивитаминных комплексов, препаратов кальция, фосфора.
Неспецифическое лечение рахита включает массаж с элементами ЛФК, общее УФО, бальнеотерапию (хвойные и хлоридно-натриевые ванны), аппликации парафина и лечебных грязей.
Прогноз и профилактика
Начальные стадии рахита хорошо поддаются лечению; после адекватной терапии отдаленные последствия не развиваются. Тяжелые формы рахита могут вызывать выраженные деформации скелета, замедление физического и нервно-психического развития ребенка. Наблюдение за детьми, перенесшими рахит, проводится ежеквартально, не менее 3 лет. Рахит не является противопоказанием для профилактической вакцинации детей: проведение прививок возможно уже через 2-3 недели после начала специфической терапии.
Профилактика рахита делится на антенатальную и постнатальную. Дородовая профилактика включает прием беременной специальных микронутриентных комплексов, достаточное пребывание на свежем воздухе, полноценное питание. После родов необходимо продолжать прием витаминов и минералов, осуществлять грудное вскармливание, придерживаться четкого распорядка дня, проводить ребенку профилактический массаж. Во время ежедневных прогулок личико ребенка следует оставлять открытым для доступа к коже солнечных лучей. Специфическая профилактика рахита новорожденным, находящимся на естественном вскармливании, осуществляется в осенне-зимне-весенний период с помощью витамина D и УФО.
