Фвд при бронхиальной астме показатели у детей
Исследование ФВД – простой и информативный способ оценки деятельности дыхательной системы. Если у человека есть подозрение на нарушение, то доктор предлагает ему пройти функциональную диагностику.
Что это такое ФВД? В каких случаях его делают взрослому и ребенку?
ФВД – это комплекс исследований, определяющих вентиляционную способность легких. Это понятие включает полный, остаточный объем воздуха в легких, скорость движения воздуха в разных отделах. Полученные значения сравниваются со среднестатистическими, на основании этого делаются выводы о состоянии здоровья пациента.
Обследование проводится с целью получения среднестатистических данных о здоровье населения в регионе, для контроля эффективности терапии, динамического наблюдения за состоянием пациента и прогрессированием патологии.
ФВД легких, что это такое, пациент может узнать при появлении ряда жалоб:
- приступы удушья;
- хронический кашель;
- частая заболеваемость респираторными заболеваниями;
- если появилась одышка, но сердечно-сосудистые патологии исключены;
- цианоз носогубного треугольника;
- при появлении зловонной мокроты с гноем или другими включениями;
- если есть лабораторные признаки избытка углекислого газа в крови;
- появление боли в грудной клетке.
Процедура назначается и без жалоб, у хронических курильщиков и спортсменов. Первая категория приобретает склонность к заболеваниям дыхательной системы. Вторая прибегает к спирометрии, чтобы оценить, каким резервом обладает система. Благодаря этому определяется максимально возможная нагрузка.
Перед оперативным вмешательством ФВД, оценка результатов, помогает получить представление о локализации патологического процесса, степени дыхательной недостаточности.
Если пациента обследуют для присвоения нетрудоспособности, один из этапов – исследование дыхательной системы.
Какие нарушения со стороны дыхательной системы и легких показывает обследование?
Нарушение функции дыхания происходит при воспалительных, аутоиммунных, инфекционных поражениях легких. К ним относятся:
- ХОБЛ и астма, подтвержденные и предполагаемые;
- бронхит, пневмония;
- силикоз, асбестоз;
- фиброз;
- бронхоэктатическая болезнь;
- альвеолит.
Особенности проведения метода ФВД у ребенка
Чтобы проверить функционирование дыхательной системы, система исследования ФВД включает несколько типов проб. Во время исследования пациент должен выполнять несколько действий. Ребенок до 4-5 лет не может в полной мере выполнять все требования, поэтому ФВД назначают после этого возраста. Ребенку объясняют, что он должен делать, прибегая к игровой форме работы. Проводя расшифровку результатов, можно столкнуться с недостоверными данными. Это приведет к ложному объявлению дисфункции легких или верхнего отдела системы.
Проведение исследования у детей отличается от взрослых, поскольку у педиатрического населения анатомическое строение дыхательной системы имеет свои особенности.
На первый план выходит первичное установление контакта с ребенком. Среди методов следует выбирать варианты, наиболее приближенные к физиологическому дыханию, не требующие от ребенка значительных усилий.
ФВД (спирометрия) показатели в норме и при патологии — meduniver.com
Как правильно подготовиться к процедуре: алгоритм действия
Если нужно подготавливаться к тому, чтобы исследовать внешний характер дыхания, не нужно выполнять сложных действий:
- исключить алкогольные, напитки, крепкий чай и кофе;
- за несколько дней до процедуры ограничить количество сигарет;
- покушать перед спирометрией максимум за 2 часа;
- не допускать активной физической нагрузки;
- на процедуру надеть свободную одежду.
Если у пациента есть бронхиальная астма, то соблюдение требований медицинского персонала может привести к приступу. Поэтому подготовкой можно считать также предупреждение о возможном ухудшении самочувствия. Карманный ингалятор для экстренной помощи должен быть у него с собой.
Можно ли перед исследованием есть пищу?
Хотя напрямую пищеварительная система не связана с органами дыхания, но переедание перед исследованием ФВД может привести к тому, что желудок сдавит легкие. Переваривание пищи, ее передвижение по пищеводу рефлекторно воздействует на дыхание, учащая его. С учетом этих факторов воздерживаться от пищи 6-8 часов нет необходимости, но и перед самым обследованием кушать не стоит. Оптимальное время – за 2 часа до процедуры.
Как правильно дышать, когда делается ФВД?
Чтобы результаты обследования функции дыхательной системы были достоверными, нужно привести ее в норму. Пациента укладывают на кушетку, где он лежит 15 минут. Методы исследования ФВД включают спирографию, пневмотахографию, бодиплетизмографию, пикфлоуметрию. Применение только 1 из методов не позволяет в полной мере оценить состояние дыхательной системы. ФВД – комплекс мероприятий. Но чаще всего назначают первые способы обследования из списка.
Дыхание человека во время процедуры зависит от типа исследования. При спирометрии замеряют емкость легких, для чего человек должен сделать обычный вдох и выдохнуть в прибор, как при обычном дыхании.
При пневмотахографии измеряется скорость проведения воздуха по дыхательным путям в спокойном состоянии и после физической нагрузки. Для определения жизненной емкости легких нужно сделать максимально глубокий вдох. Разница между этим показателем и объемом легких – резервная емкость.
Какие ощущения во время исследования испытывает пациент?
За счет того, что при проведении диагностики от пациента требуется задействовать все резервы дыхательных путей, может появиться незначительное головокружение. В остальном исследование не причиняет дискомфорта.
Диагностика органов дыхания методом спирографии и спирометрии
При проведении спирометрии пациент сидит, расположив руки на специальном месте (подлокотники). Регистрация результата производится специальным аппаратом. К корпусу прикрепляется шланг, на конце имеющий одноразовый мундштук. Пациент берет его в рот, медработник при помощи зажима закрывает его нос.
Некоторое время обследуемый дышит, привыкая к измененным условиям. Потом по команде медработника делает обычный вдох и выпускает воздух. Второе исследование предполагает измерение объема выдоха после того, как закончится стандартная порция. Следующее измерение – резервный объем вдоха, для этого нужно набрать воздух максимально полной грудью.
Спирография – спирометрия с записью результата на ленту. Помимо графического изображения, активность системы отображается в материальном виде. Чтобы получить результат с минимальной погрешностью, его снимают несколько раз.
Другие методы исследования ФВД
Другие методики, входящие в комплекс, проводятся реже и назначаются в том случае, когда при помощи спирометрии не удается получить полную картину заболевания.
Пневмотахометрия
Это исследование позволяет определить скорость прохождения потока воздуха через разные отделы дыхательной системы. Оно проводится на вдохе и выдохе. Пациента просят сделать максимальный вдох или выдох в аппарат. Современные спирографы одновременно производят регистрацию показаний спирометрии и пневмотахометрии. Она позволяет установить заболевания, сопровождающиеся ухудшением проведения воздуха через дыхательную систему.
Проба с бронхолитиками
Спирометрия не позволяет определить скрытую дыхательную недостаточность. Поэтому в случае неполной картины заболевания назначают ФВД с пробой. Она предполагает применение бронхолитиков после того, как будут произведены измерения без препарата. Интервал между измерениями зависит от того, какое лекарственное вещество применяется. Если это сальбутамол, то через 15 минут, ипратропиум – 30. Благодаря тестированию с бронхолитиками
удается определить патологию на самой ранней стадии.
Провокационный тест легких
Этот вариант проверки дыхательной системы проводится, если признаки астмы есть, но проба с бронхолитиком отрицательная. Провокация заключается в том, что пациенту ингаляционно вводится метахолин. Концентрация препарата постоянно увеличивается, что провоцирует затруднение проводимости дыхательных путей. Появляются симптомы бронхиальной астмы.
Бодиплетизмография
Бодиплетизмография похожа на предыдущие методы, но она более полно отражает картину процессов, происходящих в дыхательной системе. Суть исследования в том, что человек помещается в герметичную камеру. Действия, которые должен производить пациент, те же, но помимо объемов регистрируется давление в камере.
Проба с вентолином
Это препарат относится к селективным агонистам β2-адренорецепторов, лействующее вещество – сальбутамол. При введении через 15 минут провоцирует расширение бронхов. В диагностике астмы имеет существенное значение: пациенту проводят спирометрию, замеряя параметры циркуляции воздуха до и после препарата. Если вторая проба показывает улучшение вентиляции на 15%, проба считается положительной, от 10% – сомнительной, ниже – отрицательной.
Стресс тесты
Заключаются в измерении показателей работы дыхательной системы в покое и после физической нагрузки. Такой тест позволяет определить заболевание усилия, при котором начинается кашель после упражнений. Часто это наблюдается у спортсменов.
Диффузионный тест
Основная функция дыхания – газообмен, человек вдыхает кислород, необходимый клеткам и тканям, выводит углекислый газ. В некоторых случаях бронхи и легкие здоровы, но нарушается газообмен, то есть процесс обмена газами. Тест показывает это: пациент закрывает нос зажимом, вдыхает смесь газов через маску 3 с, выдыхает 4 с. Аппаратура сразу измеряет состав выдыхаемого воздуха и интерпретирует полученные данные.
Расшифровка результатов ФВД: таблица – нормы показателей у мужчины, женщины и ребенка
Получив заключение аппарата, нужно проанализировать полученные данные, сделать вывод о наличии или отсутствии патологии. Они должны расшифровываться только опытным врачом-пульмонологом.
Разбежка по показателям в норме намного отличается, поскольку у каждого человека свой уровень физической подготовки, ежедневной активности.
Объем легких зависит от возраста: до 25-28 лет значение ЖЕЛ увеличивается, к 50 снижается.
Чтобы расшифровать данные, нормальные показатели сравнивают с теми, что получены у пациента. Для простоты расчета значенияобъема вдоха и выдохавыражаются в % от жизненной емкости легких.
Здоровый человек должен иметь объем ФЖЕЛ (форсированная жизненная емкость легких), ОВФ, индекс Тиффно (ОВФ/ФЖЕЛ) и максимальную произвольную вентиляцию легких (МВЛ) не меньше 80% от значений, указанных как среднестатистические. Если фактические объемы снижаются до 70%, то это фиксируется как патология.
При интерпретации результатов пробы с нагрузкой используется разница в показателях, выраженная в %. Это позволяет наглядно увидеть разницу между объемом и скорость проведения воздуха. Результат может быть положительным, когда после введения бронхолитика состояние пациента улучшилось, или отрицательным. В этом случае проведение воздуха не изменилось, лекарство может повлиять отрицательно на состояние дыхательных путей.
Чтобы определить тип нарушения проводимости воздуха по дыхательным путям, доктор ориентируется на соотношение ОФВ, ЖЕЛ и МВЛ. Когда устанавливается, снижена ли вентиляционная способность легких, обращают внимание на ОФВ и МВЛ.
Какую используют технику и аппараты в медицине для сдачи анализа?
Для проведения разных типов исследований ФВД применяются разные аппараты:
- Спирометр портативный с термопринтером СМП 21/01;
- Спирограф КМ-АР-01 «Диамант» – пневмотахометр;
- Анализатор «Schiller AG», его удобно использовать для проб с бронхолитиками;
- Спироанализатор «Microlab» имеет сенсорный экран, переключение функций осуществляется при помощи касания к иконке функции;
- Портативный спирограф «СпироПро».
Это только небольшая часть приборов, регистрирующих функции внешнего дыхания. Компании-производители медицинской техники предлагают учреждениям портативные и стационарные приборы. Они отличаются по возможностям, каждая из групп имеет свои преимущества и недостатки. Для стационаров и поликлиник более актуально приобретение переносного устройства, которое можно перенести в другой кабинет или корпус.
Покажет ли ФВД у ребенка астму и каким образом?
У пациента производят замер основных показателей, затем определяют отношение к норме. У пациента с обструктивными заболеваниями наблюдается снижение показателей ниже 80% от нормы, а отношение ОФВ к ФЖЕЛ (индекс Генслера) ниже 70%.
Астма характеризуется обратимой обструкцией верхних дыхательных путей. Это обозначает, что соотношение ОФВ/ЖЕЛ после введения сальбутамола повышается. Чтобы поставить астму, кроме показателей ФВД, говорящих о патологии, у пациента должны быть клинические признаки нарушения.
ФВД у детей. Исследование ФВД в клинике ИнетграМедСервис. Доктор Кулешова Ю.А.
Исследование во время беременности и в период грудного вскармливания
При диагностике заболеваний всегда возникает вопрос, можно ли подвергать исследованию беременных и кормящих женщин. Нарушения в функционировании внешнего дыхания и системы в целом могут обнаруживаться во время вынашивания плода впервые. Ухудшение проводимости путей приводит к тому, что плод не получает нужно объема кислорода.
В отношении беременных женщин не действуют нормы, прописанные в таблицах. Это связано с тем, что для обеспечения нужного объема воздуха плоду постепенно увеличивается показатель минутной вентиляции, на 70% к концу гестационного срока. Объем легких, скорость выдоха сокращаются из-за сдавления плодом диафрагмы.
Исследуя функцию внешнего дыхания, важно улучшить состояние пациента, поэтому если требуется бронхолитическая нагрузка, то она проводится. Тесты позволяют установить эффективность терапии, предупредить развитие осложнений, начать своевременное лечение. Метод проводится так же, как и у небеременных пациентов.
Если ранее пациентка не принимала препаратов для лечения астмы, то в период лактации нежелательно применять пробу с бронхолииком. Если это необходимо, то ребенок переводится на искусственное питание на период выведения лекарства.
Какие нормальные показатели ФВД при ХОБЛ и бронхиальной астме?
2 нарушения отличаются тем, что первое относится к необратимым типам обструкции дыхательных путей, второе – к обратимым. Когда проводится дыхательный тест, то специалист сталкивается со следующими результатами при ХОБЛ: ЖЕЛ снижается незначительно (до 70%), но показатель ОФВ/1 составляет до 47%, то есть нарушения резко выражены.
При бронхиальной астме показатели могут быть такими же, поскольку оба заболевания относят к обструктивному типу нарушения. Но после проведения пробы с сальбутамолом или другим бронхолитиком показатели повышаются, то есть обструкция распознается как обратимая. При ХОБЛ этого не наблюдается, тогда измеряют ОФВ за первую секунду выдоха, что дает представление о тяжести состояния больного.
Противопоказания к проведению исследования
Существует перечень состояний, при которых спирометрия не проводится:
- ранний послеоперационный период;
- нарушение питания сердечной мышцы;
- истончение артерии с расслоением;
- возраст старше 75 лет;
- судорожный синдром;
- нарушение слуха;
- нарушение психики.
Исследование создает нагрузку на сосуды, грудные мышцы, может повысить давление в разных отделах и вызвать ухудшение самочувствия.
Исследование функции внешнего дыхания спирометрия
Возможны ли побочные эффекты, когда проводится ФВД?
Нежелательные эффекты от обследования связаны с тем, что оно требует несколько раз быстро выдохнуть в мундштук. Из-за избыточного притока кислорода появляется покалывание в голове, головокружение, которое быстро проходит.
Если мы исследуем функцию с бронхолитиком, то его введение провоцирует несколько неспецифических реакций: легкий тремор конечностей, ощущение жжения или покалывание в голове или по телу. Это связано с комплексным действием препарата, расширяющего сосуды по всему телу.
Ухудшение экологической обстановки приводит к тому, что возрастает доля бронхолёгочных заболеваний острого и хронического характера. В начале развития они носят скрытный характер, поэтому незаметны. Медицина усовершенствовала метод исследования ФВД, благодаря чему все данные получаются в автоматическом режиме. Подготовка не занимает много времени, а результат пациент получает практически сразу. Каждый человек заинтересован в том, чтобы проходить это исследование. Это может являться гарантией того, что он здоров.
Источник
Известно,
что длительное хроническое заболевание
обусловливает задержку эмоционального
развития («эмоциональную незрелость»),
усиливает черты алекситимии, неспособность
отличить эмоциональные проблемы от
переживаемых физических нарушений.
Хроническая физическая и психическая
астения тормозит развитие активных
форм деятельности, способствует
формированию таких черт личности, как
робость, боязливость, неуверенность в
себе. Эти же свойства обусловливают и
создание для больного ребенка режима
ограничений и запретов. Условия гиперопеки
формируют искусственный инфантилизм.
У большинства детей с бронхиальной
астмой отмечается стремление к здоровью,
появляются интересы и рассуждения,
свойственные взрослым. Специфические
личностные нарушения у них не выявляются,
больные с бронхиальной астмой не
отличаются от других детей в приобретении
навыков, учебе.
Около
25–30% обострений заболевания связаны с
периодами эмоционального напряжения.
Эмоциональный стресс сам по себе может
быть пусковым фактором обострения
бронхиальной астмы. Смех, плач, страх,
психологическое давление в семье могут
привести к гипервентиляции и реакции
бронхоспазма. К такому же эффекту
приводят приступы паники у детей с
бронхиальной астмой.
Для
успешного лечения и реабилитации
больного с БА необходима оценка его
эмоциональной сферы, изучение поведения
ребенка с родителями, дома, в школе,
среди друзей, оценка реакций ребенка
на непосредственное окружение, стресс.
В снижении стрессоустойчивости у детей
с бронхиальной астмой важная роль
отводится напряженной семейной ситуации,
психологическим особенностям родителей,
наличию у них психопатологии, нарушениям
внутрисемейных взаимоотношений.
Нормализация
жизни в семье, школе, исключение стрессовых
ситуаций, чрезмерных нагрузок оказывают
положительное влияние на терапию
бронхиальной астмы.
Важное
место занимают образовательные программы
(Астма-школы), индивидуальная и групповая
психокоррекция, осуществляемые
психологом-психотерапевтом.
5.11. Функция внешнего дыхания
Исследование
функции внешнего дыхания (ФВД) у детей
старше 5–6 лет является обязательным
для диагностики и оценки степени тяжести
и контроля бронхиальной астмы. Обструкция
наиболее резко выражена во время
обострения БА и в меньшей мере может
сохраняться и после исчезновения
клинических симптомов.
Важным
отличием от других хронических болезней
легких является обратимость обструкции.
Состояние
функции внешнего дыхания у больных
зависит в первую очередь от периода
болезни (обострение, ремиссия). Тяжесть
бронхиальной астмы у детей не всегда
коррелирует с показателями функции
внешнего дыхания. У больных с тяжелым
персистирующим, неконтролируемым
течением БА трудно добиться полной
нормализации функциональных показателей.
Вентиляционные
нарушения легочной функции, тип нарушений
(обструктивный, рестриктивный или
смешанный) можно измерить с помощью
спирометрии и пневмотахометрии.
Современные
спирометры позволяют оценивать основные
параметры (объем, поток и время) и их
взаимосвязь с помощью кривых «потокобъем»
и «объем-время». С помощью маневра
форсированного выдоха измеряют
форсированную жизненную емкость легких
(ФЖЕЛ), объем форсированного выдоха в
первую секунду (ОФВ1) и его отношение к
ФЖЕЛ (ОФВ1/ФЖЕЛ), пиковую объемную скорость
(ПОС) и другие показатели воздушного
потока. При обструктивном типе нарушений
наиболее информативным показателем
является ОФВ1. Важным спирометрическим
показателем является отношение ОФВ1/ФЖЕЛ,
которое обычно выражается в процентах
и является модификацией индекса Тиффно
(ОФВ1/ЖЕЛвд, где ЖЕЛвд — максимальный
объем).
Таблица
5.2. Должные значения ПСВ (л/мин)*
Рост, | мальчики | девочки | ||
5–14 | 15 | 5–14 | 15 | |
100 | 24 | — | 39 | — |
105 | 51 | — | 65 | — |
110 | 77 | — | 92 | — |
115 | 104 | — | 118 | — |
120 | 130 | — | 145 | — |
125 | 156 | — | 171 | — |
130 | 183 | — | 197 | — |
135 | 209 | — | 224 | — |
140 | 236 | 414 | 250 | 348 |
145 | 262 | 423 | 276 | 355 |
155 | 440 | 329 | 366 | 366 |
160 | 488 | 356 | 371 | 371 |
165 | 368 | 456 | 382 | 76 |
170 | 394 | 463 | 408 | 381 |
175 | 421 | 469 | 435 | 385 |
180 | — | 479 | — | 390 |
185 | — | 482 | — | 394 |
190 | — | 488 | — | 398 |
*
По
Godfrey S., Kamburoff P.L, Nairn J.R. Spirometry, lung volumes
and airway resistance in normal children aged 5 to 18 years // Br. J.
Dis. Chest.
1970. V. 64. P. 15
Таблица
5.3. Должные значения ПСВ в зависимости
от роста (л/мин)*
Рост | 112 | 114 | 117 | 119 | 122 | 124 | 127 | 130 | 132 | 135 | 137 |
ПСВ | 160 | 173 | 187 | 200 | 214 | 227 | 240 | 254 | 267 | 280 | 293 |
Рост | 142 | 145 | 147 | 150 | 152 | 155 | 158 | 160 | 163 | 165 | 167 |
ПСВ | 320 | 334 | 347 | 360 | 373 | 387 | 400 | 413 | 427 | 440 | 454 |
*
По
Polger G., Promedhat V. Pulmonary Function Testing in Children:
Techniques Standards. Philadelphia:
W. B. Saunders Co., 1971.
Оценку
функции внешнего дыхания в условиях
форсированного выдоха можно осуществлять
у детей в возрасте 5–6 лет и в отдельных
случаях у детей с возраста трех лет.
Оценка показателей проводится по степени
отклонения абсолютных значений от
должных величин, обычно учитывающих
рост. Некоторые должные величины также
учитывают возраст и пол, однако большинство
исследователей полагают, что рост у
детей является основным фактором. Перед
началом исследования обязательна
калибровка оборудования. Необходимо
учитывать факторы, влияющие на результат
спирографии: степень кооперации,
тренированность и тревожность пациента,
недавно перенесенную острую респираторную
инфекцию верхних дыхательных путей,
выраженные нарушения осанки.
Признаком
правильной техники выполнения
спирографического исследования является
воспроизводимость результатов с
разбросом значений менее 5%.
При
нормальной функции легких отношение
ОФВ1 к ФЖЕЛ составляет более 90%. Любые
значения ниже приведенных могут
предполагать бронхиальную обструкцию.
В пользу диагноза бронхиальной астмы
также свидетельствует увеличение ОФВ1
по крайней мере на 12% после ингаляции
бронхолитика (200 мкг сальбутамола), что
говорит об обратимости бронхиальной
обструкции. Для правильной оценки теста,
если пациент получает бронхолитики, их
необходимо до начала исследования
отменить: β2 — агонисты короткого
действия — за 6 часов, β2 — агонисты
длительного действия — за 12 часов,
пролонгированные теофиллины — за 24
часа. Дозы бронхолитиков при проведении
теста:
Сальбутамол
(дозированный аэрозоль);
детям
до 7 лет — одна дозадетям
старше 7 лет — две дозыБеродуал
Н (дозированный аэрозоль):детям
до 7 лет — одна дозадетям
старше 7 лет — две дозы
Способы
расчета бронходилятационного теста:

Пикфлоуметрия
(определение пиковой скорости выдоха,
ПСВ) — важный метод диагностики и
последующего контроля за течением
бронхиальной астмы у пациентов старше
пяти лет с целью ежедневного объективного
мониторинга течения бронхиальной астмы.
Тест выполняется в положении стоя.
Ребенку необходимо объяснить, что он
должен набрать в легкие как можно больше
воздуха, а затем выдохнуть этот воздух
максимально быстро. Форсированный выдох
выполняется трижды, и максимальное
значение выбирается в качестве исходного,
с которым сравниваются все дальнейшие
измерения как при мониторировании
функции дыхания в домашних условиях,
так и при последующих визитах к врачу.
В
таблице 5.2 приведены нормативы ПСВ у
детей и могут служить ориентиром для
оценки полученных показателей у
конкретного ребенка. Тем не менее в
каждом случае важно определить
индивидуальную норму как максимально
достигаемый результат при достижении
полного контроля над заболеванием.
Наиболее
информативно измерение утренних и
вечерних показателей ПСВ, а в случае
приема бронхорасширяющих препаратов
— утром, до и вечером, после их применения.
Вариабельность ПСВ — важный критерий
тяжести и стабильности состояния, так
как она коррелирует с гиперреактивностью
дыхательных путей. Вариабельность ПСВ
рассчитывают по суточным и недельным
разбросам утренних и вечерних показателей.
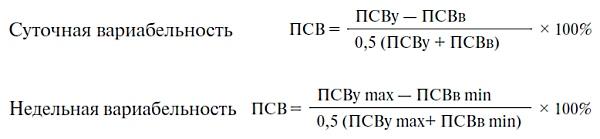
Информативен
ежедневный мониторинг ПСВ в течение
2–3 нед для определения лучших
индивидуальных показателей. Ведение
дневников для записи симптомов,
результатов пикфлоуметрии и объема
терапии играет важную роль в выработке
стратегии лечения бронхиальной астмы.
Если ПСВ увеличивается по крайней мере
на 15% (не менее 200 мл) после ингаляции
бронхолитика, это свидетельствует о
наличии бронхиальной обструкции.
При
пневмотахометрии об обструкции бронхов
судят по форме кривой «поток-объем» и
снижению скоростных показателей потока
выдыхаемого воздуха.
Восстановление
функции легких отстает от клинического
улучшения. Когда у детей уже нет ощущения
удушья и затрудненного дыхания,
бронхиальная проходимость, по данным
функциональных исследований, еще
остается нарушенной практически у всех
больных, а после исчезновения свистящих
хрипов в легких — по крайней мере у
половины. При этом спирометрические
показатели ОФВ1 и ОФВ1/ ФЖЕЛ могут быть
в пределах нормы, но по кривой «поток-объем»
выявляется обструкция периферических
бронхов — уменьшена скорость потока
форсированного выдоха во второй половине
кривой «поток-объем»: МОС50, МОС75, МОС25-50,
МОС75-85. Снижение скоростей потока как
на кривой «поток-объем», так и на
спирограмме, и не только в конце
форсированного выдоха, но и в его начале
(МОС25, ПСВ, ОФВ1) указывает на генерализованный
характер обструкции.
Недооценка
функционального состояния легких и
преждевременное прекращение лечения
могут вновь привести к ухудшению
состояния. Нормальные показатели функции
внешнего дыхания в периоде ремиссии
бронхиальной астмы не означают отсутствия
гиперреактивности бронхов, а неполное
восстановление бронхиальной проходимости
почти всегда сопровождается бронхиальной
гиперреактивностью.
Исследование
функции внешнего дыхания при бронхиальной
астме является непременным компонентом
оценки состояния больного. Лечение
также должно проходить под контролем
функциональных исследований.
В
педиатрической практике бронхоконстрикторные
тесты не являются основным функциональным
методом подтверждения диагноза
бронхиальной астмы. Тем не менее их
использование имеет диагностическое
значение в некоторых сомнительных
случаях в подростковом возрасте.
Суть
бронхоконстрикторного теста, независимо
от ингалируемого агента, состоит в
следующем: в ходе теста больной вдыхает
ступенчато возрастающие по концентрации
агенты; после каждой ингаляции проводится
измерение ОФВ1, при регистрации 20% падения
которого определяется кумулятивная
доза бронхоконстрикторного агента
(PD20) — это и есть мера гиперреактивности.
Бронхоконстрикторные
тесты с применением метахолина, гистамина,
физической нагрузки методически
разработаны и стандартизированы.
Последнее необходимо не только для
повышения точности методики, но и для
безопасности пациента (для исключения
передозировки бронхоконстриктора и
развития тяжелого бронхоспазма).
Для
выявления посленагрузочного бронхоспазма
используется 6-минутный протокол нагрузки
бегом. Могут отмечаться два варианта
начала бронхоспазма, индуцированного
физической нагрузкой у детей с БА (при
падении ОФВ1 более 15% от исходного
показателя): первый вариант — классический
посленагрузочный бронхоспазм, который
начинается немедленно после окончания
физической нагрузки, и второй вариант
— «прерванный» посленагрузочный
бронхоспазм, отмечаемый между 6-й и 10-й
минутой нагрузки.
Исследование
функции внешнего дыхания у детей
дошкольного возраста Наибольшие
трудности исследования функции внешнего
дыхания возникают у детей первых лет
жизни, так как они не могут выполнять
традиционные дыхательные маневры и
обследоваться методом стандартной
спирографии.
Отсутствие
возможности исследования функции
внешнего дыхания в этом возрастном
периоде затрудняет раннюю диагностику
респираторной патологии, включая
бронхиальную астму.
Согласно
официальному заявлению ATC/ERS (2007),
исследование легочной функции у детей
дошкольного возраста осуществимо. В то
же время необходимо учитывать ряд важных
особенностей, присущих этому возрасту.
Для детей этого возраста характерен
короткий период внимания, когда они
могут сконцентрироваться на исследовании
и выполнить его адекватно.
Методы
исследования функции внешнего дыхания
у детей дошкольного возраста
импульсная
осциллометрия;определение
сопротивления дыхательных путей методом
прерывания воздушного потока (Rint);методы
анализа частотно-амплитудных характеристик
звуковой волны дыхания (бронхофонография);сопротивление
воздухоносных путей, измеренное методом
плетизмографии;форсированная
спирометрия со специальными детскими
программами («жевательная резинка»,
«коктейль», «свечи», «свисток» и пр.);оценка
функционального остаточного объема
техникой разведения газов;измерение
индексов разведения газов;капнография;
максимальный
поток, характеризующий функциональный
остаточный объем (V maxFRC).
В
отечественной педиатрической практике
наибольшее применение и развитие в
получили первые три из перечисленных
выше методов. Импульсная осциллометрия
может использоваться у детей дошкольного
возраста для оценки бронхиальной
проходимости, и особенно ее лабильности.
Учитывется пороговая величина,
характеризующая бронходилатирующий
ответ — 28% для показателя Rrs и 35% — для
Xrs. С помощью определения сопротивления
дыхательных путей методом прерывания
воздушного потока также можно оценить
бронхиальную проходимость. Повышенное
сопротивление свидетельствует о наличии
бронхиальной обструкции у детей с
бронхиальной астмой. Уменьшение
показателя Rint после бронхолитического
средства по крайней мере на 20% следует
рассматривать как положительный тест,
т. е. наличие обратимости бронхиальной
обструкции.
Разработаны
и продолжают совершенствоваться методы
для оценки функции легких на основе
изучения частотно- амплитудных
характеристик звуковой волны дыхания.
При обструкции появляются высокочастотные
колебания, которые могут быть выявлены
с помощью бронхофонографии. Изучаются
диагностические возможности для широкого
использования данного метода, особенно
у детей раннего возраста, в том числе
для оценки степени обратимости
бронхиальной обструкции.
Исследование
газов крови и кислотно-основного
состояния особенно необходимо при
тяжелых приступах, так как оно определяет
меры интенсивной терапии. Бронхиальная
астма вызывает значительные нарушения
газообмена только во время тяжелых
приступов. Степень артериальной
гипоксемии коррелирует с тяжестью
обструкции дыхательных путей. При легких
и умеренных приступах возникает
гипокапния за счет возрастания
интенсивности дыхания. Увеличение PCO2
указывает на тяжелую обструкцию, мышечную
слабость, альвеолярную гиповентиляцию.
Пульсоксиметрия
— важный метод оценки состояния при
тяжелом приступе бронхиальной астмы.
Определение уровня сатурации
оксигемоглобина отражает в большей
степени вентиляционно-перфузионные
нарушения, чем состояние вентиляционной
функции легких. Метод клинически значим
и легко выполним.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник

