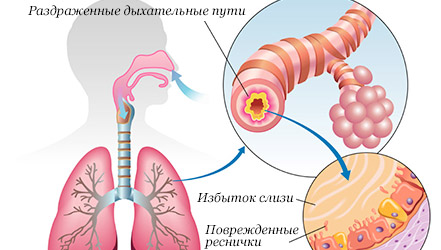
Формулировка диагноза бронхита у детей
Острый бронхит занимает ведущее место в структуре общей заболеваемости населения России и составляет 1,5 % всех заболеваний.
Несмотря на четкое определение болезни, достаточно яркие симптомы и большие возможности функциональных методов исследования, острый бронхит нередко диагностируют как различные формы острых респираторных заболеваний (ОРЗ) и, как следствие этого, неэффективно и неадекватно лечат.
Это приводит к затяжному течению бронхита, развитию осложнений и хронизации процесса.
Кроме того, большой арсенал современных антибиотиков ставит перед врачом проблему выбора оптимального препарата. В большинстве случаев антибактериальная терапия назначается эмпирически и ответственность за правильность диагностики и выбора терапии по-прежнему остается за участковым терапевтом, врачом общей практики — семейным врачом. Поэтому актуальны вопросы диагностики и разработка алгоритмов антибактериальной терапии острого бронхита.
Острый бронхит — это острое диффузное воспаление слизистой оболочки бронхов, преимущественно инфекционной этиологии, сопровождающееся кашлем (обычно с отделением мокроты), а при поражении мелких бронхов, и одышкой. Острый бронхит — бронхит, как правило, продолжающийся до 1 месяца.
Классификация
Острые бронхиты классифицируют по этиологии, патогенезу, уровню поражения, характеру воспалительного процесса, функциональным особенностям, вариантам течения (табл. 1).
Наиболее частым осложнением острого бронхита является бронхопневмония. При остром дистальном бронхите и бронхиолите развиваются острая дыхательная недостаточность и острое легочное сердце.
В МКБ 10-го пересмотра острый бронхит обозначается следующим образом:
• J 20 — Острый бронхит.
• J 40 — Бронхит, не уточненный как острый, так и хронический.
Таблица 1. Классификация острого бронхита (А.Н. Кокосов, 1984)
| Осложнения | 1. Бронхопневмония 2. Острая дыхательная недостаточность 3. Острое легочное сердце |
| Варианты течения | 1. Остротекущий (обычно не более 2-х недель) 2. Затяжной (до месяца и более) |
| По функциональным особенностям | 1. Необструктивный 2. Обструктивный |
| По характеру воспалительного процесса | 1. Катаральный 2. Гнойный |
| По уровню поражения | 1. Преимущественно проксимальный бронхит (трахеобронхит) 2. Преимущественно дистальный бронхит 3. Бронхиолит (острое воспаление мельчайших бронхов — бронхиол) |
| По патогенезу | 1. Первичный (при наиболее часто встречающемся первичном бронхите слово «первичный» опускается) 2. Вторичный (выставляется после указания основного заболевания) |
| По этиологии | 1. Инфекционного происхождения: • вирусные; 2. Обусловленные химическими и физическими факторами |
Этиология
Заболевание чаще возникает в зимнее время года.
Основными этиологическими факторами острого бронхита являются:
• инфекция (вирусы, бактерии, другие микроорганизмы);
• физические (чрезмерно сухой, горячий или холодный воздух);
• химические (различные химические соединения кислот и щелочей, двуокись серы, окислы азота, кремния, отравляющие вещества удушающего действия и др.);
• аллергические (органическая пыль, пыльца растений и др.).
К предрасполагающим факторам острого бронхита относят факторы, снижающие общую и местную резистентность организма:
• климатические факторы и условия труда, создающие переохлаждение и сырость;
• иммунодефицитные состояния;
• курение табака (в т.ч. пассивное);
• алкоголизм;
• нарушение носового дыхания;
• очаги хронической инфекции в носоглотке;
• застойные изменения в легких при сердечной недостаточности и др.
В 50 % случаев острые бронхиты вызывают вирусы (грипп А и В, риновирусы, парагрипп, коронавирусы, респираторно-синцитиальный вирус). Попадая в дыхательные пути, вирусы проникают в эпителиальные клетки слизистой оболочки бронхов, нарушают обмен в них и приводят к их гибели. В дальнейшем уже через несколько дней (обычно со 2-3-го дня) активируется сапрофитная бактериальная флора бронхов, которая выходит на первый план в качестве этиологического фактора.
В роли возбудителей острого бронхита выступают также микоплазма, хламидия, пневмококк, гемофильная палочка, стафилококки и др. (табл. 2). В прошлые годы большое диагностическое значение придавалось типичным бактериальным возбудителям бронхолегочных инфекций (пневмококк, гемофильная палочка, стафилококки, моракселла), однако в настоящее время эти возбудители чаще вызывают острый бронхит у лиц с угнетенным иммунитетом и детей. Более частыми стали острые бронхиты, вызываемые Mycoplasmapneumoniae, Chlamydophila (Chlamydia) pneumoniae, Bordetellapertussis. Гноеродный стафилококк как причина острого бронхита чаще встречается при осложнениях гриппа.
Таблица 2. Наиболее часто встречающиеся возбудители при остром бронхите с учетом возраста и анамнестических данных
| Анамнез | Возбудитель |
| Молодые, здоровые люди; дети | Вирусы: грипп А и В, риновирусы, парагрипп, коронавирусы, респираторно-синцитиальный вирус; Mycoplasma pneumoniae, Chlamydophila (Chlamydia) pneumoniae, Bordetella pertussis |
| Пожилые люди, отягощенные болезнями | Streptococcus pneumoniae, Hemophilus influenzae, Staphylococcus aureus, Moraxella catarrhalis |
Кроме того, причиной развития острого бронхита и бронхиолита могут стать физические воздействия (чрезмерное охлаждение, а в ряде случаев, напротив, вдыхание чрезмерно горячего воздуха), химические агенты (вдыхание паров аммиака, хлора, двуокиси серы и др.), органическая пыль (вдыхание пыльцы растений и др.).
Патогенез
В развитии острого бронхита и бронхиолита важную роль играют снижение эффективности физических факторов защиты (фильтрация вдыхаемого воздуха и освобождение его от грубых механических частиц, терморегуляция и увлажнение воздуха, рефлексы чиханья и кашля), нарушение мукоцилиарного транспорта в дыхательных путях, а также изменение бронхиального секрета, состоящего из жидкой и гелевой фаз.
Согласно современным данным J.A. Nadel (1985), муцины бронхиального секрета продуцируются преимущественно бронхиальными железами, функцию которых регулируют нервные и гуморальные механизмы. Стимуляторами секреции слизи в дыхательных путях являются биологически активные вещества — гистамин, брадикинин, простагландины, лейкотриены.
При попадании инфекционных агентов (вирусов, бактерий) в дыхательные пути происходит репродукция их в клетках цилиндрического эпителия, выброс продуктов белкового распада и биологически активных веществ, нарушение механизмов нервной и гуморальной регуляции, изменение микроциркуляции и гемостаза в сторону гиперкоагуляции, подавление неспецифических факторов иммунитета.
В конечном счете, развивается гиперсенсибилизация к потенциально патогенным микробам, отёк слизистой оболочки (катаральное воспаление) трахеобронхиального дерева, повышение продукции слизи, нарушение мукоцилиарного клиренса. В свою очередь выраженный воспалительный отёк слизистой оболочки бронхов приводит к нарушению их проходимости.
В большинстве случаев при остром бронхите повреждённая слизистая оболочка дыхательного тракта восстанавливается и воспаление исчезает в течение недели. Вместе с тем возможен затяжной бронхит. Его развитие связывают с вирусно-бактериальной инфекцией и нарушением бронхиальной проходимости вследствие вовлечения в воспалительный процесс мелких бронхов и бронхиол. Острому бронхиту нередко сопутствуют явления бронхиальной обструкции, способствующие затяжному течению воспалительного процесса и переходу его в хронический.
Пример формулировки диагноза
Острый катаральный обструктивный бронхит микоплазменной этиологии, затяжное течение. Дыхательная недостаточность I.
Саперов В.Н., Андреева И.И., Мусалимова Г.Г.
Опубликовал Константин Моканов
Департамент
здравоохранения
Томской
области
ОГУЗ
Томская областная клиническая больница
ГОУ
ВПО Сибирский государственный медицинский
университет Росздрава, кафедра
госпитальной терапии с курсом физической
реабилитации и спортивной медицины
Клинические
классификации
с принципами
оформления
клинического диагноза
Методические
рекомендации
для
студентов, интернов, ординаторов и
врачей
Томск-2008
Составители:
Варвянская Н.В. – ассистент,
к.м.н.
Елисеева Л.В. – зав. отделением
ревматологии, к.м.н.
Зибницкая Л.И. – зав. отделением
нефрологии, к.м.н.
Калюжин В.В. – профессор, д.м.н.
Камаева Г.П. – зав. отделением
кардиологии
Кобякова О.С. – д.м.н., зав.
кафедрой общей врачебной практики
(семейной медицины) ФПК и ПСС
Колесников Р.Н. – ассистент,
к.м.н.
Краюшкина Н.П. – доцент, к.м.н.
Лазарева Л.М. – ассистент
Ламброва Е.Г. – ассистент
Ленская Л.Г. – зам.гл. врача по
клинико-экспертной работе, к.м.н.
Милованова Т.А – зав. отделением
эндокринологии, к.м.н.
Перегонцева С.А. – зав. отделением
платных услуг, к.м.н.
Портнягин В.В. — ассистент,
к.м.н.
Рачковский М.И. – доцент, к.м.н.
Санжаровская М.С. – ассистент,
к.м.н.
Соломахина Н.В.- ассистент,
к.м.н.
Стан С.Ю. – зав. отделением
гастроэнтерологии
Ткалич Л.М. – зав. отделением
гемодиализа, к.м.н.
Устюжанина Е.А. – зав. отделением
пульмонологии, к.м.н.
Фалькович О.М. – зав. отделением
гематологии
Фатеева С.Н. – доцент, к.м.н.
Черногорюк Г.Э. — зав. кафедрой
госпитальной терапии с курсом
физической реабилитации и
спортивной медицины, профессор, д.м.н.
Шаловай А.А. — доцент, к.м.н.
Под редакцией
главного врача ОГУЗ Томская областная
клиническая больница, заслуженного
врача РФ Б.Т. Серых.
СОДЕРЖАНИЕ
Часть | 4 |
Часть | 25 |
Часть | 44 |
Часть | 68 |
Часть | 90 |
Часть VI.Болезни | 121 |
Приложение | 147 |
БОЛЕЗНИ
ОРГАНОВ ДЫХАНИЯ
ОСТРЫЙ БРОНХИТ
Острый бронхит – преимущественно
инфекционного происхождения воспалительное
заболевание бронхов, проявляющееся
кашлем (сухим или с выделением мокроты)
и продолжающееся не более трех недель.
Классификация
Общепринятой классификации не существует.
По аналогии с другими острыми заболеваниями
органов дыхания можно выделять
этиологический и функциональный
классификационный признаки.
По этиологии
Выделяют два основных вида острого
бронхита:
вирусный
бактериальный,
но возможны и другие этиологические
варианты (токсический, ожоговый); они
редко наблюдаются изолировано, обычно
являются компонентом системного
поражения и рассматриваются в пределах
соответствующих заболеваний.
По
клиническим проявлениям:
— острый обструктивный бронхит
— острый необструктивный бронхит
По характеру
бронхиального секрета (мокроты):
— катаральный
— гнойный
— геморрагический
Функциональная классификация острого
бронхита,
учитывающая тяжесть болезни, не
разработана, поскольку неосложненный
острый бронхит обычно протекает
стереотипно и не требует разграничения
в виде классификации по степени тяжести.
Пример
формулировки диагноза:
Острый гнойный бактериальный
необструктивный бронхит.Грипп, тяжелое течение. Острый
геморрагический обструктивный бронхит.
Хронический необструктивный бронхит
Употреблявшийся ранее термин«хронический обструктивный бронхит»
в настоящее время соотнесен с хронической
обструктивной болезнью легких.
Хронический необструктивный бронхит
— Заболевание, проявляющееся кашлем с
отделением мокроты на протяжении не
менее 3 месяцев подряд или с перерывами,
в течение не менее 2 последовательных
лет.
Этиология:
Вследствие воздействия на дыхательные
пути раздражающих или повреждающих
факторов (табачный дым, пары агрессивных
веществ, полютанты — неорганическая
пыль и органическая пыль).
Причинами обострения обычно являются
пневмококк, гемофильная палочка.
Периоды:
— Обострение,
— Стабильное течение.
ПРИМЕР
ДИАГНОЗА:
1. Хронический необструктивный гнойный
бронхит (H.influenza),
обострение.
Хроническая обструктивная болезнь легких (хобл) (gold, 2007)
Хроническая обструктивная болезнь
легких (ХОБЛ) — хроническое воспалительное
заболевание, возникающее у лиц старше
35 лет под воздействием различных факторов
экологической агрессии (факторов риска),
главным из которых является табакокурение,
протекающее с преимущественным поражением
дистальных отделов дыхательных путей
и паренхимы лёгких, формированием
эмфиземы, характеризующееся частично
обратимым ограничением скорости
воздушного потока, индуцированное
воспалительной реакцией, отличающейся
от воспаления при бронхиальной астме
и существующее вне зависимости от
степени тяжести заболевания.
Болезнь развивается у предрасположенных
лиц и проявляется кашлем, продукцией
мокроты и нарастающей одышкой, имеет
неуклонно прогрессирующий характер с
исходом в хроническую дыхательную
недостаточность и хроническое лёгочное
сердце.
Классификация
Объединяющий признак всех стадий ХОБЛ
— постбронходилататорное снижение
соотношения OФВ1к форсированной
жизненной ёмкости лёгких менее 70%,
характеризующее ограничение экспираторного
воздушного потока. Разделяющим признаком,
позволяющим оценить лёгкое (I стадия),
среднетяжёлое (II стадия), тяжёлое (III
стадия) и крайне тяжёлое (IV стадия)
течение заболевания, служит значение
постбронхолитического показателя OФВ1.
Рекомендуемая классификация ХОБЛ по
степени тяжести заболевания выделяет
4 стадии. Все значения OФВ1и
форсированной жизненной ёмкости лёгких
в классификации ХОБЛ относятся к
постбронходилатационным. При недоступности
динамического контроля за состоянием
функции внешнего дыхания стадия
заболевания может определяться на
основании анализа клинических симптомов.
■ Стадия I— лёгкое течение ХОБЛ.
На этой стадии больной может не замечать,
что функция лёгких у него нарушена.
Обструктивные нарушения — отношение
OФВ1к форсированной жизненной
ёмкости лёгких менее 70%, OФВ1более
80% от должных величин. Обычно, но не
всегда, хронический кашель и продукция
мокроты.
■ Стадия II— ХОБЛ среднетяжёлого
течения. Это стадия, при которой пациенты
обращаются за медицинской помощью в
связи с одышкой и обострением заболевания.
Характеризуется увеличением обструктивных
нарушений (OФВ1больше 50%, но меньше
80% от должных величин, отношение OФВ1
к форсированной жизненной ёмкости
лёгких менее 70%). Отмечается усиление
симптомов с одышкой, появляющейся при
физической нагрузке.
■ Стадия III— тяжёлое течение
ХОБЛ. Характеризуется дальнейшим
увеличением ограничения воздушного
потока (отношение OФВ1 к форсированной
жизненной ёмкости лёгких менее 70%, OФВ1больше 30%, но меньше 50% от должных величин),
нарастанием одышки, частыми обострениями.
■ Стадия IV— крайне тяжёлое
течение ХОБЛ. На этой стадии качество
жизни заметно ухудшается, а обострения
могут быть угрожающими для жизни. Болезнь
приобретает инвалидизирующее течение.
Характеризуется крайне тяжёлой
бронхиальной обструкцией (отношение
OФВ1к форсированной жизненной
ёмкости лёгких менее 70%, OФВ1меньше
30% от должных величин или OФВ1меньше 50% от должных величин при наличии
дыхательной недостаточности).
Дыхательная недостаточность: рaО2менее 8,0 кПа (60 мм рт.ст.) или сатурация
кислородом менее 88% в сочетании (или
без) рaСО2более 6,0 кПа (45 мм
рт.ст.). На этой стадии возможно развитие
лёгочного сердца.
Фазы течения
хронической обструктивной болезни
лёгких
По клиническим признакам выделяют две
основные фазы течения ХОБЛ: стабильную
и обострение заболевания.
■ Стабильнымсчитается состояние,
когда прогрессирование заболевания
можно обнаружить лишь при длительном
динамическом наблюдении за больным, а
выраженность симптомов существенно не
меняется в течение недель и даже месяцев.
■ Обострение— ухудшение состояния
больного, проявляющееся нарастанием
симптоматики и функциональными
расстройствами и длящееся не менее 5
дней. Обострения могут начинаться
постепенно, исподволь, а могут
характеризоваться и стремительным
ухудшением состояния больного с развитием
острой дыхательной и правожелудочковой
недостаточности.
Основной симптом обострения ХОБЛ —
усиление одышки, которое обычно
сопровождается появлением или усилением
дистанционных хрипов, чувством сдавления
в груди, снижением толерантности к
физической нагрузке, нарастанием
интенсивности кашля и количества
мокроты, изменением её цвета и вязкости.
При этом существенно ухудшаются
показатели функции внешнего дыхания и
газов крови: снижаются скоростные
показатели (OФВ1и др.), может
возникнуть гипоксемия и даже гиперкапния.
Можно выделить два типа обострения:обострение, характеризующееся
воспалительным cиндромом (повышение
температуры тела, увеличение количества
и вязкости мокроты, гнойный характер
последней), и обострение, проявляющееся
нарастанием одышки, усилением внелёгочных
проявлений ХОБЛ (слабость, усталость,
головная боль, плохой сон, депрессия).
Чем более выражена тяжесть ХОБЛ, тем
более тяжело протекает обострение.
В зависимости от интенсивности
симптоматики и ответа на лечение выделяют
3 степени тяжести обострения:
■ Лёгкое— незначительное
усиление симптоматики, купируемое при
усилении бронхорасширяющей терапии.
■ Среднетяжёлое — требует
врачебного вмешательства и может быть
купировано в амбулаторных условиях.
■ Тяжёлое—безусловно
требующее стационарного лечения и
проявляющееся усилением симптоматики
не только основного заболевания, но и
появлением либо усугублением осложнений.
Тяжесть обострения обычно соответствует
выраженности клинических проявлений
заболевания в период стабильного его
течения. Так, у пациентов с лёгким или
среднетяжёлым течением ХОБЛ (I–II степени)
обострение, как правило, характеризуется
усилением одышки, кашля и увеличением
объёма мокроты, что позволяет вести
больных в амбулаторных условиях.
Напротив, у больных с тяжёлым течением
ХОБЛ (III степени) обострения нередко
сопровождаются развитием острой
дыхательной недостаточности, что требует
проведения мероприятий интенсивной
терапии в условиях стационара.
В ряде случаев приходится выделять
(помимо тяжёлого) очень тяжёлое и крайне
тяжёлое обострения ХОБЛ. В этих ситуациях
учитывают участие в акте дыхания
вспомогательной мускулатуры, парадоксальные
движения грудной клетки, появление или
усугубление
Клинические
формы хронической обструктивной болезни
лёгких
У пациентов со среднетяжёлым и тяжёлым
течением заболевания можно выделить
две клинические формы ХОБЛ —
эмфизематозную (панацинарная эмфизема,
«розовые пыхтельщики») и бронхитическую
(центроацинарная эмфизема, «синие
одутловатики»). Основные их различия
приведены.
Клиническая характеристика ХОБЛ при
среднетяжёлом и тяжёлом течении
Выделение двух форм ХОБЛ имеет
прогностическое значение. Так, при
эмфизематозной форме декомпенсация
лёгочного сердца происходит в более
поздние стадии по сравнению с бронхитической
формой ХОБЛ. Нередко отмечается сочетание
этих двух форм заболевания.
Чувствительность физикальных (объективных)
методов обследования пациентов в
диагностике ХОБЛ и в определении степени
её тяжести невелика. Они дают ориентиры
для дальнейшего направления диагностического
исследования с применением инструментальных
и лабораторных методов.
Компоненты
формулировки диагноза
■ Нозология — ХОБЛ.
■ Тяжесть течения (стадия болезни):
— лёгкое течение (стадия I);
— среднетяжёлое течение (стадия II);
— тяжёлое течение (стадия III);
— крайне тяжёлое течение (стадия IV).
■ Клиническая форма (при тяжёлом
течении болезни): бронхитическая,
эмфизематозная, смешанная
(эмфизематозно-бронхитическая).
■ Фаза течения: обострение, стихающее
обострение, стабильное течение. Выделить
два типа течения:
— с частыми обострениями (3 и более
обострений в год);
— с редкими обострениями.
■ Осложнения:
— дыхательная недостаточность хроническая;
— острая дыхательная недостаточность
на фоне хронической;
— пневмоторакс;
— пневмония;
— тромбоэмболия;
— при наличии бронхоэктазов указать их
локализацию;
— лёгочное сердце;
— степень недостаточности кровообращения.
■ При возможном сочетании с бронхиальной
астмой привести её развёрнутый диагноз.
■ Указать индекс курящего человека
(в единицах «пачка/лет»).
(Анамнез курения (пачка/лет): число
выкуриваемых сигарет в сутки х стаж
курения (годы)/20. Если данное значение
превышает 25 пачек/лет, то пациент может
быть отнесен к злостным курильщикам.
Если показатель достигает значения 10
пачка/лет, то пациент считается
«безусловным курильщиком».
Пример формулировки диагноза:
1. ХОБЛ, III стадия, бронхитическая форма,
с частыми обострениями, фаза обострения,
хроническое легочное сердце
компенсированное.
Осложнение: острая дыхательная
недостаточность на фоне хронической.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #