Форма грудной клетки бочкообразная при бронхиальной астме
С точки зрения индивидуального предрасположения к бронхиальной астме выделяются три ее формы: а) эссенциальная, возникающая без всяких причин, б) симптоматическая (особенно при увеличении бронхиальных узлов) и в) рефлекторная (при заболеваниях носа, бронхов, гипертрофии миндалин, а также при желудочных заболеваниях).
Комби различал астму идиопатическую и астмоидный синдром.
Современные зарубежные авторы указывают на возможность существования так называемых астмогенных точек на слизистой носа и даже в мозгу.
Чаще всего приступ начинается ночью, что может зависеть от изменения тормозящего влияния мозговой коры, изменения состава воздуха, вегетативной регуляции и т. д. Свистящее дыхание слышно на расстоянии, грудная клетка вздута,- голос сиплый. Продолжительность приступа колеблется от 30-40 минут до нескольких часов и даже дней. Постепенно наступает облегчение, лицо принимает нормальную окраску, но часто сохраняет отечность. Нередко при этом дети старшего возраста начинают откашливать мокроту, вначале прозрачную, пенистую, а затем густую; ребенок понемногу успокаивается и часто засыпает даже днем. В большинстве случаев, приступам бронхиальной астмы предшествуют катары верхних дыхательных путей, имеющие ряд особенностей. Так, ринит нередко протекает почти без катарального отделяемого и выражается приступами чиханья; иногда перед астматическим приступом наблюдается сухой кашель, напоминая трахеобронхитический, или влажный.
При повторных приступах астмы нередко удается установить их своеобразные предвестники: появляется раздражительность, снижается аппетит, а иногда наступает и ряд вегетативных расстройств (сухость во рту, гиперемия склер, потливость, повышенная жажда, нередко полиурия). Повышенная жажда и полиурия в качестве предвестников, почти как правило, наблюдаются в ночное время, так же как и сами приступы астмы. Нередко отмечаются жалобы на ухудшение сна — сон делается неглубоким, прерывистым, а дети дошкольного возраста во сне проявляют большое моторное беспокойство, разбрасываются, вскакивают и т. д. Это указывает на снижение выносливости корковых клеток, на их торможение с подавлением регуляторных функций коры и оживлением подкорковой деятельности.
В анамнезе больных бронхиальной астмой необходимо обращать внимание на тот или другой характер предвестников, если таковые имеются. Чаще всего такими предвестниками являются катаральные изменения верхних дыхательных путей — насморк, кашель. Можно предположить, что возникающее при этом раздражение рецепторов слизистых носоглотки вызывает возбуждение привычного очага с исходом в астматический приступ.
Очень редко приступ астмы можно достоверно связать с пищевыми или пыльцевыми аллергенами.
При обследовании больного во время приступа или вскоре после него обращает на себя внимание высокий коробочный звук при перкуссии грудной клетки, а у старших детей — низкое стояние границ легких, особенно в нижних участках, с обилием сухих свистящих хрипов на всем протяжении легких. Эти явления держатся 2-3 недели и лишь постепенно исчезают; у детей, страдающих повторными приступами, эмфизематозное вздутие легких остается и после приступа. Благодаря своей податливости грудная клетка легко меняет свою форму: межреберные промежутки расширяются, верхние отделы делаются более выпуклыми, а при повторных приступах грудная клетка приобретает типичную бочкообразную форму.
Однако грудная клетка у страдающих астмой может иметь самые разнообразные деформации — сдавление с боков с выбуханием верхней части, уплощение с одной стороны с резко выраженным сколиозом и т. д. Особенно большие деформации развиваются при возникновении бронхиальной астмы на 1-2-м году жизни, когда грудная клетка бывает особенно податливой. Значительные деформации грудной клетки наблюдаются при наличии в анамнезе повторных или хронических пневмоний, на фоне которых постепенно возникают приступы астмы (особенно при рахите).
Аускультативные явления при бронхиальной астме, по всей вероятности, связаны со степенью спазма дыхательных путей. Можно думать, что отсутствие хрипов во время тяжелого приступа объясняется значительным спазмом мелких бронхов и бронхиол, что ведет к отсутствию поступления воздуха в дыхательные пути. При менее тяжелом приступе обычно, как говорилось выше, выслушивается много сухих свистящих хрипов, остающихся и вне приступа и определяемых общим названием астматический бронхит.
Бронхит вообще считается спутником бронхиальной астмы; он или предшествует астматическому приступу, или является его следствием. Иногда бронхит принимает затяжное течение, не поддаваясь лекарственной терапии. Кашель, усиливаясь в ночное время, носит несколько спазматический характер, но в типичный приступ астмы не переходит. При таких формах бронхита почти всегда наблюдается эозинофилия. Часто дети, страдающие таким бронхитом, имеют симптомы экссудативного диатеза. Такой бронхит чаще имеет периодический характер и наблюдается в раннем детском возрасте, т. е. в первые 2 года жизни. Тщательно собранный анамнез обычно указывает, что с течением времени у этих детей развивается типичная бронхиальная астма.
Так называемые вторичные бронхиты — это обычное состояние легких после повторных приступов астмы. В основе их лежит, во-первых, эмфизема, сопровождающая бронхиальную астму, и во-вторых, элементы неярко-выраженной интерстициальной пневмонии, что доказывается рентгеноскопией грудной клетки.
Вздутие легких является постоянным спутником бронхиальной астмы. Это наиболее постоянная и наиболее стойкая реакция легких на приступ бронхиальной астмы. Увеличиваясь во время приступа, эмфизема остается и в межприступном периоде, давая иногда стойкие и значительные изменения как в легких, так и в реакции сердечно-сосудистой системы.
Стойкость эмфиземы нельзя объяснить только периодическими острыми вздутиями легких во время астматического приступа. Гораздо большее значение имеет набухание стенок мелких бронхов и длительное сужение просветов бронхиол, что ведет к задержке воздуха в альвеолах, их вздутию и расширению, а также к потере эластичности легочной ткани с разрывом, межальвеолярных перегородок и образованием перибронхиальных инфильтратов, возникающих в результате лимфостаза и сосудистых расстройств.
У некоторых больных каждый приступ астмы сопровождается повышением температуры до 38° и больше, что нередко связано с обострениями хронического воспалительного процесса (хронический бронхит, пневмония, холецистит и т. д.). В ряде случаев оно, несомненно, связано с нарушением центральной терморегуляции.
У детей редко отделяется более или менее значительное количество мокроты; только в подростковом возрасте можно в мокроте обнаружить (да и то в тяжелых случаях) спирали Куршмана и кристаллы Шарко-Лейдена; чаще находят эозинофильные клетки. Возможно, что редкое обнаружение спиралей Куршмана, представляющих собой по существу слепки слизи из спастически сокращенных бронхиол, связано с изменением глубины дыхания и силы кашлевых толчков при наличии краевой эмфиземы легких.
Во время приступа в крови нередко обнаруживается эозинофилия (до 15-17%), но это вовсе не обязательно; нередко она наблюдается лишь в межприступный период, а во время приступов количество зозинофилов остается нормальным. Из других изменений в крови нужно отметить уменьшение числа лейкоцитов и иногда тромбоцитов и повышение РОЭ. Эти изменения принято расценивать как проявление анафилаксии.
В громадном большинстве случаев бронхиальная астма сопровождается более или менее выраженной интерстициальной пневмонией, что, конечно, отражается как на функции внешнего дыхания, так и на газовом составе крови. Показатели внешнего дыхания, наблюдаемые в динамике своего развития, во время приступов и в межприступном периоде позволяют сделать ряд выводов: во время приступа обычно определяется дыхательная недостаточность 2-й степени с гипервентиляцией в покое и увеличением минутного объема в среднем на 45,5% и уменьшением предела дыхания на-50% и резерва на 37%. В межприступном периоде дыхательная недостаточность принимает более стертую форму, при которой предел дыхания уменьшается в среднем лишь на 27%, а минутный объем — в среднем только на 12%. Повторные определения состояния внешнего дыхания указывают, что при значительном улучшении общего состояния упомянутые показатели все же остаются измененными, что также наблюдается и при хронических интерстициальных пневмониях без астмы.
Газы крови в межприступном периоде позволяют судить о довольно стойкой гиперкапнии венозной крови, а во время приступа — и о некоторой ее артериализации при относительно нормальном содержании газов в капиллярной крови. С развитием приступа гиперкапния венозной крови увеличивается параллельно тяжести приступа в среднем до 53 об.%, а кислород — до 11,7 об.%.
Для иллюстрации сказанного приводим следующие случаи.
Слава Б., 9 лет, поступил в больницу с кашлем, приступами удушья и с болями в груди. В возрасте от 6 недель и до 2 лет у него отмечались сильные проявления экссудативного диатеза (голова была сплошь покрыта коркой). До 1 года он дважды перенес пневмонию и бронхит, сопровождавшийся приступообразным кашлем, в возрасте 5 лет болел корью. Пневмониями болел в общей сложности 18 раз по 2-3 раза в год. Первый приступ бронхиальной астмы был отмечен в 2 года. Обычно приступы возникали по ночам, в холодное время года. С 5 лет положительная реакция Пирке. Мальчик возбудим, память у него снижена, отмечается нистагм, тикообразные движения лицевой мускулатуры, верхний симптом Грефе с увеличением перешейка щитовидной, железы, акроцианоз. Кожа сухая, с неравномерной пигментацией, явления нейродермита и мышечной гипотонии. Грудная клетка имеет бочкообразную форму с увеличением сагиттального и поперечного размера. Экскурсии легких снижены, межреберья широкие. Дыхание шумное, с втяжением уступчивых мест. Тоны сердца приглушены акцентом II тона на легочной артерии.
Рентгеноскопия грудной клетки обнаруживает двустороннюю эмфизему, широкие корни легких, грубую тяжистость легочной ткани. Сердце занимает срединное положение.
В крови — стойкая эозинофилия, а при обострениях — лейкоцитоз с нейтрофилезом. Показатели газов крови говорят о стойкой гиперкапнии венозной и капиллярной крови, а также гипоксемии венозной. Но при значительном ухудшении во время астматического приступа в венозной крови имелись гипероксия и снижение величины насыщения крови кислородом до 14,72%
.
Со стороны внешнего дыхания имелось увеличение легочной вентиляции на 10 % и углубление дыхания на 66,6%. Но максимальная легочная вентиляция снижена на 50%, а резерв дыхания на 71%. Жизненная емкость снижена на 7,6%. При выписке из клиники, несмотря на значительное улучшение показателей внешнего дыхания, гиперкапния венозной и капиллярной крови оставалась почти без изменений. Повторное поступление через месяц с тяжелым приступом астмы, цианозом, периодическими приступами апноэ. В этот период определялась стойкая артериализация венозной крови при гиперкапнии венозной и капиллярной.
Почти у всех детей, страдающих бронхиальной астмой, имеются признаки расстройства вегетативного отдела нервной системы — красный и белый дермографизм, потливость, положительный глазо-сердечный рефлекс (замедление пульса при давлении на глазное яблоко на 12-14 ударов в минуту, запоры). Как правило, больные раздражительны, капризны, не всегда хорошо контактируют в коллективе (это особенно выражено, если приступы астмы начались в школе, в присутствии товарищей). Вынужденные пропуски занятий при частых приступах также влияют на настроение больного, особенно при снижении успеваемости. Все эти факторы должны учитываться детским врачом при организации лечения.
Изменения со стороны сердечно-сосудистой системы наблюдались рядом авторов у взрослых. Они заключались в снижении кровяного давления во время приступа и изменении электрокардиограммы в форме синусовой аритмии.
У детей, помимо того, во время приступа бронхиальной астмы наблюдалось уменьшение сердечной тупости с ослаблением тонов. При рентгеноскопии сердце имело характер срединного и капельного. При электрокардиографическом исследовании у большинства больных С. Г. Звягинцева наблюдала отклонение изоэлектрической оси сердца. В грудных отведениях почти у всех детей зубцы S и Т изменены, Теп снижен или двухфазен, Р и S в 1-м грудном отведении снижены. Все это свидетельствует о нарушении возбуждения в мышце правого желудочка. Н. А. Тюрин, изучая сердечно-сосудистые изменения при бронхиальной астме, определил те же сдвиги. При повторных приступах могут проявляться симптомы «легочного сердца», т. е. расширение сердца, систолический шум, иногда аритмия и даже экстрасистолия. Это иногда дает врачу основание для ошибочного диагноза порока сердца в стадии нарушения компенсации, тем более что и печень бывает нередко увеличена наряду с общей пастозностью.
Формирование легочного сердца при бронхиальной астме наблюдается далеко не во всех случаях и несравненно реже, чем при бронхоэктатической болезни. Генез его сложен, и правильнее всего наблюдаемые изменения отнести к вторичной или реактивной недостаточности сердечной мышцы, возникающей в результате биохимических сдвигов, связанных с недостаточным снабжением миокарда кровью (аноксия миокарда), а также с изменением скорости кровотока и развитием эмфиземы. Вполне возможно, что повышение уровня молочной и пировиноградной кислоты в крови при астме также способствует развитию ацидоза в миокарде. Периодические раздражения вагусного аппарата также не могут не отразиться на состоянии миокарда, снижая его тонус. Наряду с этим в малом круге наступает расстройство циркуляции, в результате чего страдает правое сердце, а также печень. К этому надо присоединить изменения в составе крови, создающие для сердца повышенную работу, что в дальнейшем может привести к гипертрофии сердца. Электрокардиограмма указывает на значительные изменения миокарда правого сердца. Особенно тяжело протекает бронхиальная астма при выраженных бронхоэктазиях с сердечно-легочной декомпенсацией во время приступа.
Читать далее Астматический бронхит
Автор Клара Галиева На чтение 4 мин. Опубликовано 08.01.2017 21:11
С медицинской точки зрения, бочкообразная грудная клетка — это состояние, при котором грудная клетка расширена как будто человек делает глубокий вдох. Человеку с бочкообразной грудной клеткой трудно нормально дышать. Бочкообразная грудная клетка может быть результатом артрита или серьезным заболеванием дыхательной системы, известной как хроническая обструктивная болезнь легких (ХОБЛ).
Бочкообразная грудная клетка не всегда требует лечения, но когда появляются проблемы с дыханием, то это состояние необходимо лечить.
У взрослого человека бочкообразная грудная клетка, как правило, связана либо с ХОБЛ, либо с остеоартритом. У детей она может формироваться при кистозном фиброзе или бронхиальной астме.
К ХОБЛ относятся группа заболеваний дыхательных путей, таких как эмфизема и хронический бронхит. Это серьезное состояние, которое ухудшается с течением времени. ХОБЛ является третьей ведущей причиной смерти. Людям с ХОБЛ трудно дышать.
Причины ХОБЛ
Это происходит потому, что заболевание влияет на легкие четырьмя различными способами:
Различные области легких не способны расширяться и сжиматься;
Стенки альвеол, где происходит обмен кислорода и углекислого газа, имеют повреждения;
Дыхательные пути имеют отеки и раздражение;
Слизь закупоривает дыхательные пути.
Если легкие не в состоянии нормально функционировать, человеку становится трудно перевести дыхание или глубоко дышать, и они не могут полностью выдохнуть. Легкие остаются частично расширенными, и грудная клетка также расширяется. Это состояние приводит к развитию бочкообразной грудной клетки, и, как правило, происходит на поздних стадиях ХОБЛ.
Симптомы эмфиземы, приводящие к бочкообразной грудной клетке
Эмфизема также может привести к формированию бочкообразной грудной клетке. Хронический кашель и одышка после физической нагрузке являются двумя наиболее распространенными признаками и симптомами эмфиземы.
Другие симптомы включают в себя:
Затрудненный вдох;
Высокие уровни углекислого газа в крови;
Тяжелая одышка.
На сегодняшний день лечения эмфиземы и ХОБЛ нет, но изменения образа жизни могут помочь больным. Им необходимо бросить курить, начать выполнять физические упражнения и здоровое питание, все это может помочь людям с заболеваниями дыхательной системы.
Артроз — причина бочкообразной грудной клетки
Артроз (остеоартрит) — это заболевание суставов, когда происходит изнашивание хряща. Заболевание развивается медленно, и чаще встречается у пожилых людей. Наиболее часто поражается позвоночник, суставы рук, бедра и колени. Скованность и припухлость являются двумя наиболее распространенными симптомами остеоартроза. Бочкообразная грудь может развиваться если остеоартрит поражает ребра, которые прикрепляются к позвоночнику. В этом случае ребра теряют свою мобильность.
Муковисцидоз — причина бочкообразной грудной клетки
У детей бочкообразная грудная клетка может быть симптомом муковисцидозома — генетическое заболевание, которое вызывает накопление слизи во всех органах. В 75% случаев диагноз ставиться в возрасте до 2-х лет. Слизь в легких может вызвать частые инфекции и повреждение легких и это может привести к формированию бочкообразной грудной клетки.
Дети с тяжелыми формами астмы также имеют связь между эмфизематозным легким и формированием бочкообразной грудной клетки.
Для пациентов с ХОБЛ или остеоартритом, а также для детей с муковисцидозом, развитие бочкообразной грудной является признаком того, что их состояние ухудшается.
Список используемой литературы:
- Gibson G. J. Pulmonary hyperinflation a clinical overview //European Respiratory Journal. – 1996. – Т. 9. – №. 12. – С. 2640-2649.
- McNicol K. N., Williams H. E., Gillam G. L. Chest deformity, residual airways obstruction and hyperinflation, and growth in children with asthma I: prevalence findings from an epidemiological study //Archives of disease in childhood. – 1970. – Т. 45. – №. 244. – С. 783-788.
- Thomas M., Decramer M., O’Donnell D. E. No room to breathe: the importance of lung hyperinflation in COPD //Primary Care Respiratory Journal. – 2013. – Т. 22. – С. 101-111.
Понравилась статья? Читайте нас в Facebook
Среди деформаций грудной клетки различают врожденные и приобретенные патологии. К числу врожденных относятся воронкообразная, килевидная и другие деформации. Они являются самостоятельной патологией, могут сопровождаться сопутствующими заболеваниями или развиваться без таковых. Устраняются целенаправленным хирургическим вмешательством.
Приобретенные деформации являются следствием иных деструктивных процессов: заболеваний или внешних воздействий. К их числу относится, в частности, бочкообразная форма грудной клетки.
- Причины эмфиземы
- Методы лечения
Механизм формирования
Сама по себе бочкообразная деформация не образуется, ее развитие не зависит от наследственной предрасположенности, она возникает как следствие длительного воспалительного процесса в легких. Чаще всего причиной бочкообразной грудной клетки становится эмфизема, поэтому ее еще называют эмфизематозной.
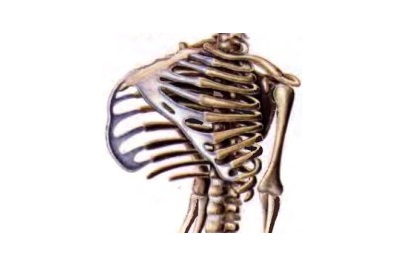 Еще одной причиной (менее распространенной) развития данной деформации является приступ бронхиальной астмы. Это объясняется тем, что и в том и в другом случае в основе формирования патологии лежит один и тот же принцип. В результате грудная клетка утрачивает анатомически адекватные пропорции, вследствие изменения соотношения ширины и высоты.
Еще одной причиной (менее распространенной) развития данной деформации является приступ бронхиальной астмы. Это объясняется тем, что и в том и в другом случае в основе формирования патологии лежит один и тот же принцип. В результате грудная клетка утрачивает анатомически адекватные пропорции, вследствие изменения соотношения ширины и высоты.
Реберные дуги и грудина раздаются вперед, межреберные пространства увеличиваются, ребра фиксируются в горизонтальном положении, в результате чего меняется диафрагмальный угол. Лопатки при этом примыкают более плотно, так, что практически перестают выделяться. Вследствие этих преобразований грудная клетка внешне напоминает бочку.
В результате продолжительного и/или часто повторяющегося воспалительного процесса в легких изменяется их структура. Точнее увеличивается объем альвеол, и, соответственно, самих легких. Вызван этот эффект нарушением дыхательного процесса.
Больной совершает вдох, при этом осуществить полноценный выдох он не в состоянии. В альвеолах скапливается воздух, что ведет к увеличению их размера.
Эмфизема в переводе с греческого означает «раздувание», «разбухание». Именно это и происходит с легкими в результате заболевания. Увеличивающиеся легкие закономерно давят изнутри на стенки грудной клетки, поскольку в нормальных анатомических пределах уместиться уже физически не могут.
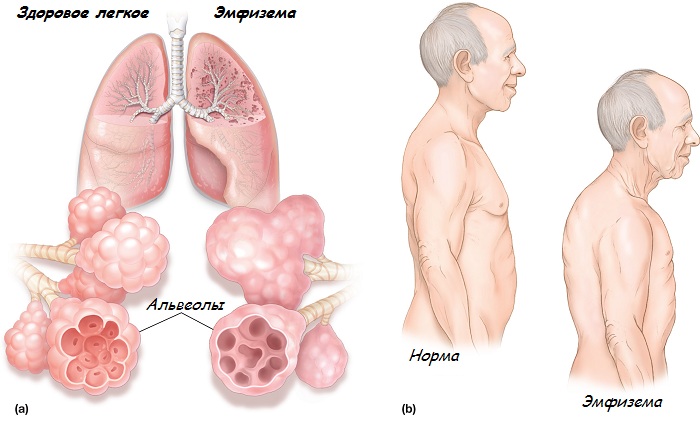
Эмфизема легких
Грудная клетка подается, происходит изменение положения реберных дуг по направлению к внешней стороне с одновременным их поднятием по отношению к оси позвоночного столба. Поэтому принято считать, что такая грудная клетка носит эмфизематозный характер.
Следует отметить, что привести к расширению альвеол может не только эмфизема. Хроническая бронхиальная астма, рецидивирующий бронхит могут привести к такому же эффекту. Любая дисфункция органов дыхательной системы влечет за собой последствия различной тяжести. Бочкообразная грудная клетка – лишь одно из них. Причем если заболевание сопровождается частыми, сильными приступами кашля, воздух, попадая в верхние отделы способствует расширению именно верхней половины грудной клетки.
Предположить вероятность возникновения подобной деформации можно заранее. Если человек часто страдает упомянутыми выше заболеваниями, то риск развития данной патологии довольно высок. Определить же ее наличие можно в ходе осмотра.
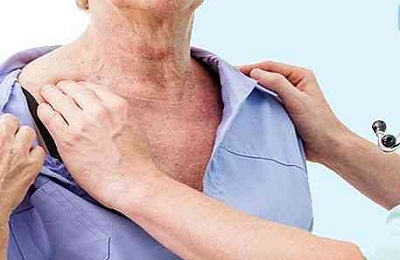 Для этого врач оценивает состояние грудной клетки в процессе интенсивного дыхания пациента, ее положение относительно позвоночника, конфигурацию надчревной дуги, осанку и т.д.
Для этого врач оценивает состояние грудной клетки в процессе интенсивного дыхания пациента, ее положение относительно позвоночника, конфигурацию надчревной дуги, осанку и т.д.
Также отмечается четкое прослеживание трапециевидной и грудино-ключично-сосковой мышц. Это объясняется тем, что при эмфиземе дыхательный процесс сопровождается усиленной работой вспомогательных мышц. Обычно врач при осмотре просит больного поднять вверх руки, это позволяет более эффективно оценить совокупность признаков патологии.
Развитие эмфиземы и исправление деформации
Разумеется, вылечить данную патологию саму по себе невозможно. В связи с тем, что она образовалась в результате тяжелых заболеваний легких, сопровождающихся увеличением их объема, деформация грудной клетки не устранится, пока легкие не вернутся в нормальное состояние.
Учитывая, что наиболее частой причиной, вызывающей деформацию, является эмфизема легких, рассмотрим подробнее причины ее возникновения и способы лечения.
Причины эмфиземы
Причиной развития эмфиземы легких могут стать различные заболевания и внешние условия. Ее возникновению способствует наличие:
- хронической бронхиальной астмы,
-
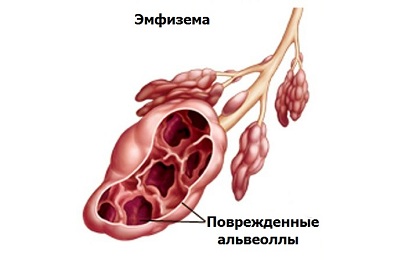 пневмокониоза,
пневмокониоза, - пневмосклероза,
- саркоидоза легких,
- хронического бронхита,
- туберкулеза,
- длительного курения,
- неблагоприятных для дыхательной системы условий труда,
- загрязненного воздуха.
Под воздействием этих факторов нормальный дыхательный процесс нарушается. В норме человек совершает выдох пассивно, а вдох – благодаря сокращению дыхательных мышц. При длительном воздействии неблагоприятных условий и хронических заболеваний органов дыхательной системы выдох становится затрудненным, требующим порой весьма серьезных усилий. Иногда человек даже испытывает панические состояния из-за нарушения дыхательной функции.
В результате структура легких начинает изменяться. Эластические волокна альвеол (пузырьков), из которых и состоят легкие, разрушаются.
Альвеолы уже не могут самостоятельно выводить воздух, обеспечивая пассивный, без усилий выдох. Человек начинает прилагать силы для того, чтобы выдохнуть воздух из легких, однако сделать это в полном объеме, как это предусмотрено физиологией, не может.
 В результате воздух частично остается в альвеолах, приводя к разрушению их стенок. На месте множества пузырьков образуются несколько гораздо больших по объему, которые носят название «буллы».
В результате воздух частично остается в альвеолах, приводя к разрушению их стенок. На месте множества пузырьков образуются несколько гораздо больших по объему, которые носят название «буллы».
Заполненные воздухом буллы, располагающиеся в одном или обоих легких, ведут к их увеличению. Легкие становятся болезненно расширенными, неспособными помещаться в пределах грудной клетки, начинают давить, распирать ее изнутри. В результате и происходит деформация, называющаяся бочковидной. Возвращение легочной структуры в нормальное состояние – это трудный, длительный лечебный процесс.
Методы лечения
В данном случае лечение начинается с отказа от всех вредных привычек и соблюдения требований по распределению нагрузок и режиму дня. Обычно рекомендуются прогулки на свежем воздухе без сильных перегрузок.
Можно ходить пешком, но на незначительные (не больше одного километра) расстояния. При ходьбе нужно соблюдать размеренный, неспешный темп.
Главное, следить за тем, чтобы дыхание при этом не сбивалось. Совершать долгий, насколько хватает сил, выдох.
 Если удается контролировать дыхание, можно подняться пешком на пару этажей. В случае если такие нагрузки приводят к усилению сбоя дыхательного движения, их следует сократить или вовсе отказаться от них. Тогда можно ограничиться пассивным пребыванием на свежем воздухе.
Если удается контролировать дыхание, можно подняться пешком на пару этажей. В случае если такие нагрузки приводят к усилению сбоя дыхательного движения, их следует сократить или вовсе отказаться от них. Тогда можно ограничиться пассивным пребыванием на свежем воздухе.
Необходимо только следить за тем, чтобы воздух был действительно чистым, насколько это возможно, т.е. максимально оградить себя от негативных факторов окружающей среды, пассивного курения и т.д.
Непосредственно лечение может выражаться в медикаментозной терапии (лечение заболеваний, спровоцировавших эмфизему) или хирургическом вмешательстве. Последний способ, конечно, более эффективный, а в некоторых случаях и вовсе единственно возможный вариант.
В настоящее время существуют современные малоинвазивные методы оперативного вмешательства. Они проводятся с использованием качественного, высокоточного оборудования, позволяющего снизить коэффициент травматичности до минимума.
В ходе операции пациенту делают маленькие надрезы в области грудной клетки, через которые вводят в организм оборудование и удаляют буллы.
 В результате угнетенные, сдавленные участки легких расправляются, дыхание восстанавливается, легкие обретают свой нормальный объем, симптомы эмфиземы, включая бочковидную деформацию грудной клетки, нивелируются. Иногда количество и характер распространения булл не позволяет провести операцию данным способом. Тогда пациенту необходима трансплантация, т.е. полная замена легкого.
В результате угнетенные, сдавленные участки легких расправляются, дыхание восстанавливается, легкие обретают свой нормальный объем, симптомы эмфиземы, включая бочковидную деформацию грудной клетки, нивелируются. Иногда количество и характер распространения булл не позволяет провести операцию данным способом. Тогда пациенту необходима трансплантация, т.е. полная замена легкого.
В послеоперационный период, пациент должен строго следовать рекомендациям врача, внимательно следить за возникновением любых заболеваний, особенно связанных с дыхательной системой и при появлении первых признаков сразу обращаться за медицинской помощью.
Загрузка…


