Физиотерапии при хронический бронхит
Хронический бронхит является часто встречающимся хроническим неспецифическим заболеванием легких. При хроническом бронхите физиотерапия применяется как при обострениях, так и в фазе ремиссии с целью их профилактики.
При вязкой и трудно отделяемой мокроте целесообразно использовать ингаляции с 0,1% раствором калия йодида или ферментативными препаратами — химопсином (0,025 г вещества разводят в 5 мл 1 % раствора натрия гидрокарбоната, ингаляции осуществляют от 1-2 раза в день) и трипсином (0,005-0,01 г препарата разводят в 5 мл 1 % раствора натрия гидрокарбоната, ингаляции проводят 1-2 раза в день).
При гнойной мокроте, из физиотерапии, применяют ингаляции панкреатина (0,5 г препарата разводят в 5 мл 1% раствора бикарбоната натрия) или панкреатической дезоксирибонуклеазы (6 мг вещества растворяют в 3 мл изотонического раствора натрия хлорида). Для усиления действия препарата в качестве растворителя можно применить 0,036% раствор сульфата магния.
Как средство, повышающее иммунологическую реактивность и неспецифическую устойчивость организма, применяют раствор продигиозана (50 мкг вещества на процедуру) в виде аэрозолей или электроаэрозолей, которые проводят 1 раз в 3-5 дней; на курс лечения 4-5 процедур. Ингаляции продигиозана хорошо сочетать с проведением на втором этапе электрофореза кальция на область грудной клетки ежедневно; на курс лечения 10-12 процедур. Благоприятное действие оказывает и общее ультрафиолетовое облучение; начинают с 1/4 биодозы и постепенно увеличивают до 3-4 биодоз. Процедуры проводят через день; на курс лечения 15-20 процедур (Ультрафиолетовое общее индивидуальное облучение; Ультрафиолетовое общее груповое облучение).
Физиотерапию необходимо сочетать с процедурами, способствующими закаливанию организма больного: водными — в виде обтирания грудной клетки и всего тела водой постепенно понижаемой температуры с последующими обливаниями и применением душа, аэро- и гелиотерапией, прогулками и сном на свежем воздухе.
Больным хроническим бронхитом необходимо регулярно заниматься лечебной гимнастикой с акцентом на дыхательные упражнения.
При обострениях хронического бронхита рекомендуется индуктотермия на область спины на уровне проекции корней легких (индуктор-диск) в слаботепловой дозе по 10-15 мин ежедневно или через день; на курс лечения 12-20 процедур (методика №83: ПеМП ВЧ на область печени). При наличии бронхообструктивного синдрома, помимо воздействия на корни легких, необходимо назначать индуктотермию последовательно на область проекции надпочечников (на уровне Тh10-L3).
Индуктотермия противопоказана больным с нарушениями гемодинамики в малом круге кровообращения, выраженной легочной и сердечной недостаточностью, ишемической болезнью сердца. Этим больным назначают ДМВ-терапию.
Воздействия ДМВ проводят последовательно на 2 поля: на уровне Th4-7 и на уровне Тh10 по 10 мин; курс 12-15 процедур (ДМВ на область легких).
Эффективность лечения повышается при проведении и один день практически без временного интервала процедуры ДМВ и описанной выше методике и электрофореза кальция (2% раствор). Плотность тока 0,03-0,05 мА/см2, продолжительность процедуры 20 мин; на курс лечения 10-12 сочетанных процедур. Эта методика физиотерапии противопоказана больным с бронхоэктазами. Вместо кальция может быть применен электрофорез других лекарственных веществ.
При обострениях хронического обструктивного бронхита назначают импульсное э. п. УВЧ. Процедуры проводят последовательно на два поля: первое поле – Th4-8, второе поле – Th9-L1. Длительность импульса 2 мкс, средняя выходная мощность 4,5-6 Вт, продолжительность воздействия 10 мин на каждое поле; на курс лечения 10-15 процедур.
Импульсное э. п. УВЧ с успехом может быть применено у более тяжелого контингента больных, в том числе со значительными нарушениями гемодинамики малого круга кровообращения, сопутствующей ишемической болезнью сердца, легочно-сердечной недостаточностью 2Б стадии, а также в любые сроки после перенесенного кровохарканья.
Применяют НМП в пульсирующем режиме. При этом цилиндрические индукторы располагают на заднебоковые отделы грудной клетки последовательно на уровне Th4-7 (первое поле) и Тh9-12 (второе поле) по 10 мин на каждое поле, используют магнитную индукцию 35 мТл. Процедуры назначают ежедневно; на курс лечения 12-18 процедур.
С целью оказания бронходренирующего действия у больных в подострой стадии целесообразно применение СМТ, при этом два электрода 6×10 см располагают параветребрально в межлопаточной области, используют переменный режим, частота модуляции 60-80 Гц, глубина ее 50%, III PP, а затем IV РР по 3-5 мин каждым. Процедуры проводят ежедневно; на курс лечения 10-12 процедур.
У больных с выраженным астматическим компонентом или гипертензией в малом круге применяют эуфиллин-электрофорез-СМТ (по аналогичной методике, режим работы выпрямленный).
Одновременно с применением электротерапии на область грудной клетки следует использовать аэрозоль- и электро-аэрозольингаляции бронхоспазмолитических, антибактериальных, десенсибилизирующих и улучшающих отделение мокроты (в том числе протеолитических ферментов) средств. При обструктивных бронхитах ингаляции бронхолитиков должны предшествовать (с интервалом 20-30 мин) ингаляциям других лекарственных средств, для более глубокого проникновения последних в бронхолегочную систему.
При стихании воспалительных проявлений, в фазе неполной ремиссии могут быть применены скипидарные ванны (от 15-20 мл скипидарной эмульсии на первую ванну до 50-60 мл — на последующие); температура воды 37-39°С. Применяют ванны через день или 2 дня подряд с последующим днем перерыва; на курс лечения 10 процедур (Скипидарные ванны).
В дальнейшем, после стихания обострения, в фазе полной ремиссии, возможно применение и других общих ванн (температура воды 36,5-37°С): радоновых (Общие радоновые ванны), углекислых (Углекислые ванны), хвойных (Хвойные ванны), шалфейных (Шалфейные ванны). Следует отметить, что применение углекислых ванн по методике с понижением температуры воды до 32-28°С большинству больных хроническим бронхитом после его обострения не показано и может быть применено индивидуально в период длительной ремиссии как закаливающее средство.
В теплое время года больным показано климатическое лечение на Южном берегу Крыма, в лесных зонах средней полосы страны (преимущественно больным со скудной мокрой) или в средне- и высокогорных курортных зонах (преимущественно больным с обильной мокротой). Больным хроническим бронхитом с астматическим компонентом в фазе ремиссии показано лечение в условиях микроклимата соляных шахт.
Источник
Физиотерапия применяется у больных хроническим бронхитом с целью подавления воспалительного процесса, улучшения дренажной функции бронхов.
При хроническом бронхите широко назначается ингаляционная аэрозольтерапия. Этот метод лечения осуществляется с помощью индивидуальных (домашних) ингаляторов (АИИП-1, «Туман», «Муссон», «Гейзер-6», ТИР УЗИ-70 и др.) или в больничных и санаторных ингаляториях.
Поверхность слизистой пораженного бронхиального дерева при хронических заболеваниях бронхов составляет от 10 до 25 м2, а диаметр бронхов мелкого и среднего калибра — от 10 до 4 мм. Поэтому только достаточно большие объемы аэрозоля с мелкими частицами способны проникнуть в труднодоступные места дыхательных путей и оказать лечебное действие на слизистую бронхов.
Решение этой задачи под силу только терапии с помощью индивидуальных ультразвуковых ингаляторов, генерирующих плотные и высокодисперсные (с размером частиц 5-10 мкм) аэрозоли в больших объемах за короткий промежуток времени.
По данным В. Н. Солопова, в основе коррекции бронхиальной обструкции при бронхообструктивных заболеваниях лежат ингаляции отхаркивающих и мощных антисептических препаратов. При этом используются комбинации нескольких отхаркивающих средств, например, вначале разжижающих мокроту (ацетилцисгеин, мистаброн), а затем стимулирующих ее откашливание (гипертонические растворы калия и натрия йодида, натрия бикарбоната, их смеси). Продолжительность одного курса лечения -2-3 месяца. Ингаляции назначаются 2 раза в день. В. Н. Солопов предлагает следующую ингаляционную программу для больного с обструктивным или гнойно-обструктивным бронхитом:
Бронхолитическая смесь с адреналином:
- раствора адреналина 0.1 % — 2 мл
- раствора атропина 0.1% — 2 мл
- раствора димедрола 0.1 % — 2 мл
По 20 капель на 10-20 мл воды.
Можно воспользоваться также другой прописью:
- раствора эуфиллина 2.4% — 10мл
- раствора адреналина 0.1% — 1 мл
- раствора димедрола 1.0% — 1 мл
- раствора натрия хлорида 0.9% — до 20 мл
По 20 мл на 1 ингаляцию.
20% раствор ацетилцистеина 5 мл на 20 мл изотонического раствора натрия хлорида.
Щелочная отхаркивающая смесь:
- натрия бикарбоната — 2 г
- натрия тетрабората- 1 г
- натрия хлорида — 1 г
- дистиллированной воды — до 100 мл
По 10-20 мл на 1 ингаляцию.
Можно воспользоваться прописью
- натрия бикарбоната — 4 г
- калия йодида- 3 г
- дистиллированной воды — до 150 мл
По 10-20мл на 1 ингаляцию
или
- натрия бикарбоната — 0.4 г
- натрия цитрата — 0.1 г
- меди сульфата — 0.001 г
1 порошок на 20 мл воды на 1 ингаляцию.
1% раствор диоксидина — 10 мл на ингаляцию.
Можно воспользоваться также прописью
- раствора фурацилина 1:5000- 400 мл
- натрия цитрата — 2 г
- натрия бикарбоната- 16г
- меди сульфата — 0.2 г
По 10-20 мл на 1 ингаляцию.
Критериями эффективности лечения служат улучшение откашливания мокроты, отсутствие затруднений дыхания, исчезновение гнойной мокроты. Если продолжает выделяться гнойная мокрота, можно попытаться вместо растворов антисептиков вводить в дыхательные пути антибиотики широкого спектра действия (аминогликозиды, цефалоспорины) в виде мелкодисперсного порошка.
Очень полезна также аэроионотерапия отрицательными ионами.
В последние годы разработано эндобронхиальное ультразвуковое распыление антибиотиков с помощью низкочастотного ультразвука.
Физиотерапевтические процедуры, рекомендуемые при обострении хронического бронхита:
- УВЧ-токи по 10-12 мин на область корней легких через день в олиготермической дозировке;
- микроволновая терапия (дециметровые волны аппаратом «Волна-2») на область корней легких ежедневно или через день, 10-15 процедур (улучшает проходимость мелких бронхов);
- индуктотермия или коротковолновая диатермия на межлопаточную область по 15-25 мин, ежедневно или через день (всего 10-15 процедур);
- при обильном количестве мокроты — УВЧ в чередовании с электрофорезом кальция хлорида на грудную клетку, при сухом кашле — электрофорез калия йодида;
- при наличии бронхоспазма — электрофорез калия йодида с индуктотермией, электрофорез спазмолитиков — папаверина, магния сульфата, эуфиллина;
- всем больным показан электрофорез с гепарином на грудную клетку;
- синусоидальные модулированные токи (улучшают проходимость мелких бронхов).
При затихающем обострении хронического бронхита можно применять аппликации грязи, озокерита, парафина на грудную клетку, УФО в теплое время года в фазе, близкой к ремиссии; хвойные, кислородные ванны; согревающие круговые компрессы.
Лечебная физкультура (ЛФК) — обязательный компонент лечения хронического бронхита. Используют традиционную ЛФК с преобладанием статических и динамических упражнений на фоне общетонизирующих. При наличии гнойного бронхита включаются дренажные упражнения.
ЛФК противопоказана при острой дыхательной и сердечно-сосудистой недостаточности.
О. Ф. Кузнецов предложил в середине основного периода ЛФК, в период пика нагрузки отдельные упражнения выполнять не 3-6 раз, как обычно, а повторять многократно в течение 1-3 мин в темпе 12-18 движений в мин с глубоким вдохом и усиленным выдохом. После каждого такого цикла следует пауза фиксированного активного отдыха 1.5-2 мин. Оптимальная нагрузка при хроническом бронхите составляет 2 цикла упражнений с двумя интервалами отдыха. Длительность интенсивной гимнастики 25-35 мин. Ее выполняют 2 раза в неделю (всего 4-8 раз) на фоне ежедневных занятий общепринятой лечебной гимнастикой.
Наиболее предпочтительной формой физических упражнений для большинства больных является ходьба. Больные хроническим бронхитом могут под руководством инструктора заниматься гимнастикой йогов.
При тяжелых нарушениях дыхания, обусловленных бронхиальной обструкцией, целесообразны упражнения, связанные с углублением дыхания, удлинением фазы выдоха после глубокого вдоха (соотношение продолжительности вдоха и выдоха 1:3), при дополнительном сопротивлении на вдохе (медленный выдох, через сжатые губы) в покое и при нагрузке, а также тренировка диафрагмы и диафрагмального дыхания при выключении вспомогательных дыхательных мышц шеи и плечевого пояса. Для больных бронхиальной обструкцией обязательно включаются упражнения, создающие положительное давление на выдохе, что улучшает вентиляцию и бронхиальный дренаж. С этой целью применяются регуляторы дыхания.
Обязательно закаливание организма, которое следует начинать в июле-августе с постепенным наращиванием холодовой нагрузки. Закаливание позволяет повысить устойчивость больного к резким перепадам температуры, переохлаждениям.
Санаторно-курортное лечение
Санаторно-курортное лечение повышает неспецифическую резистентность организма, обладает иммунокорригирующим действием, улучшает функцию дыхания и дренажную функцию бронхов.
Основные лечебные факторы курортного лечения:
- чистота и ионизация воздуха отрицательными ионами; бактерицидные свойства ультрафиолетового облучения;
- бальнеологические факторы;
- терренкуры;
- аэрозольтерапия;
- ЛФК, массаж;
- дыхательная гимнастика;
- физиотерапия.
На курортах активно используется бальнеотерапия. Сероводородные ванны оказывают противовоспалительное действие, углекислые ванны улучшают бронхиальную проходимость.
Рекомендуются:
- курорты с приморским климатом (Южный берег Крыма, Анапа, Геленджик, Лазаревка);
- курорты с горным климатом (Кисловодск, Иссык-Куль);
- местные пригородные курорты (Ивантеевка, Сестрорецк, Славяногорек и др.).
- в Республике Беларусь — санаторий «Беларусь» (Минская область), «Буг» (Брестская область)
На курорты направляются больные в фазе ремиссии с начальными явлениями дыхательной недостаточности или без нее.
Диспансерное наблюдение
Хронический необструктивный бронхит с редкими обострениями (не более 3 раз в год) при отсутствии легочной недостаточности.
Больные осматриваются терапевтом 2 раза в год, ЛОР-врачом, стоматологом 1 раз в год, пульмонологом — по показаниям.
Общий анализ крови, мокроты и анализ мокроты на бациллы Коха производится 2 раза в год, ЭКГ, бронхологическое обследование — по показаниям.
Противорецидивная терапия проводится 2 раза в год, а также при острых респираторно-вирусных инфекциях. Она включает:
- ингаляционную аэрозольную терапию;
- поливитаминотерапию;
- прием адаптогенов;
- применение отхаркивающих средств;
- физиотерапевтическое лечение;
- ЛФК, массаж;
- закаливание, занятия спортом;
- санацию очагов инфекции;
- санаторно-курортное лечение;
- отказ от курения;
- трудоустройство.
Хронический необструктивный бронхит с частыми обострениями при отсутствии дыхательной недостаточности.
Осмотры терапевта рекомендуется проводить 3 раза в год, общие анализы крови — 3 раза в год, спирографию — 2 раза в год, флюорографию и биохимический анализ крови — 1 раз в год. Противорецидивное лечение проводится 2-3 раза в год, объем тот же, но включается иммунокорригирующая терапия.
Хронический обструктивный бронхит с дыхательной недостаточностью.
Осмотры терапевта проводятся 3-6 раз в год, другие обследования такие же и в те же сроки, что во 2-й группе.
Противорецидивное лечение проводится 3-4 раза в год, программа лечения та же, при наличии гнойного бронхита показана эндобронхиальная санация, кроме того применяются бронходилататоры.
 [1], [2], [3], [4], [5], [6], [7], [8], [9]
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Источник
Рост уровня заболеваемости в межсезонье – следствие ослабления и снижения работоспособности иммунной системы людей. В этот период человеческий организм становится более чувствительным к воздействию патогенных микроорганизмов. Чтобы усилить воздействие медикаментозного лечения и ускорить выздоровление, врачи рекомендуют пациентам воспользоваться методиками физиотерапии.
Особое место занимают физиопроцедуры при бронхите. Это достаточно действенные способы, активирующие защитные силы организма за счет воздействия физических факторов.
Физиотерапевтические процедуры усиливают резистентность организма. Поэтому врачи считают их вполне подходящими для лечения и профилактики пневмонии, бронхопневмонии, трахеита, трахеобронхита, бронхита, прочих заболеваний дыхательной системы.
Профилактика инфекционных заболеваний через комплекс физиопроцедур снижает негативное воздействие на человека микроорганизмов, провоцирующих возникновение и развитие патологий дыхательной системы. Тем самым, снижается количество и вероятность осложнений этих заболеваний.
Что такое физиотерапия?
Физиотерапия – это отрасль медицины, которая изучает влияние на человека факторов природы. Они позволяют минимизировать употребление фармакологических средств, а иногда и полностью исключить прием лекарственных препаратов во время профилактики и лечения различных заболеваний.
Важно понимать, что 70–80% лекарственных средств оказывают на организм человека побочный эффект – нежелательное и неконтролируемое биохимическое воздействие, которое провоцирует аллергические реакции и прочие нежелательные симптомы.
Полезно знать! Практически все методики физиотерапии доступны для излечения болезней как взрослым, так и маленьким пациентам.
Природные факторы помогают быстро справиться с патологическими состояниями организма. Комплексное физиолечение при бронхите и других воспалительных заболеваниях углубляет и продлевает действие лекарственных средств, ускоряет заживление поврежденных тканей, делает медикаментозную практику более эффективной. Физиотерапия при остром или хроническом бронхите в домашних условиях – еще одно преимущество подобного комплекса мер.
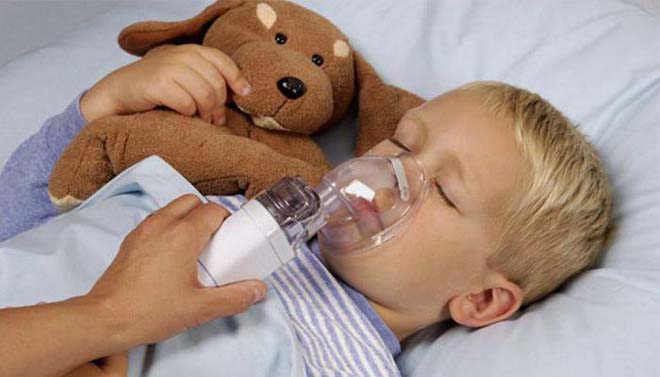
Некоторые физиопроцедуры можно проводить дома самостоятельно
УВЧ-терапия
Физиотерапия при бронхите часто предусматривает ультравысокочастотную индуктотермию. Метод основан на излучении электромагнитных волн, оказывающих на ткани тепловое воздействие. «Электромагнитное тепло» усиливает кровообращение во всех тканях организма, улучшает дренаж лимфы, снимает воспалительные процессы за счет изменения химических и физических свойств тканей-мишеней, стабилизирует психологическое состояние пациента. В народе этот метод называют прогреванием.
УВЧ-терапия применяется при бронхите, поскольку при этом заболевании отмечается снижение иммунитета, склонность к обструкции, а ткани грудной клетки поддаются внешней манипуляции. Дети и взрослые благоприятно переносят процедуру. Курс лечения составляет 10–12 сеансов. Такая методика проводится в условиях поликлиники или стационара, поскольку требует от медперсонала специальной подготовки. Кроме того, необходим аппарат УВЧ.
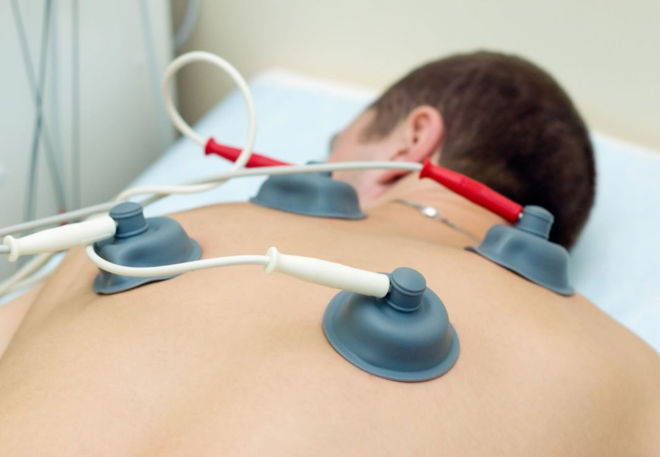
УВЧ при бронхите
Электрофорез
При воспалительных заболеваниях дыхательной системы электрофорез разжижает слизь, улучшает дренажные свойства бронхов и стимулирует отток мокроты из организма. Электрофорез при остром бронхите (также хроническом/обструктивном) иногда проводится в комплексе с медикаментозным лечением – приемом хлористого кальция, диазолина, гормональных препаратов.
Для электрофореза нужна специальная аппаратура. Электрод представляет собой металлическую пластину, которая смачивается лекарственным раствором. Он помещается на грудную клетку пациента. Терапевтический эффект достигается за счет того, что лекарственные средства попадают в глубокие слои кожи, а затем при помощи лимфы и кровотока доставляются во все органы.
Терапия электрофорезом исключает негативное воздействие применяемых медикаментозных средств на органы пищеварения. Частота процедур достигает десяти сеансов.
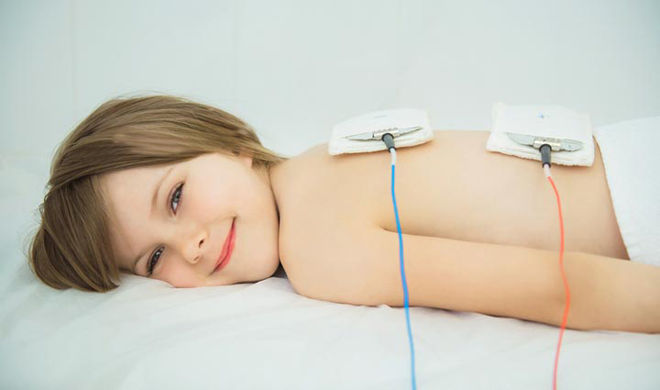
Комплексное физиолечение
Врач-физиотерапевт назначает и другие действенные методики для лечения бронхита.
Ингаляции
Ингаляции – один из самых «мягких» видов терапии, не требующий применения медицинской аппаратуры. Их назначают детям, беременным и кормящим женщинам. Лекарственные ингаляторные средства попадают в просвет дыхательных путей и сразу же начинают работать. По сравнению с медикаментами для внутреннего применения, они совершенно безвредны.
Полезно знать! Наиболее распространенные препараты для смягчения и отвода мокроты из дыхательных путей – солевой раствор, эфирные масла, настои лекарственных растений.
Для усиления эффекта лучше использовать специальный аппарат для ингаляций – небулайзер. Он позволяет добиться мельчайшей дисперсии медикаментов за счет ультразвуковой активности, что дает возможность использовать не только лекарственные растения, но и некоторые препараты.

Физиотерапия через ингаляции при хроническом бронхите – достаточно эффективная процедура. Чтобы исключить аллергический фактор, перед проведением ингаляции требуется консультация врача.
Массаж
Массаж относится к сопутствующим средствам лечения бронхита. Назначается взрослым, детям и даже грудничкам. Известны до 50 техник массажа. Однако, при бронхите применяется специальная лечебная методика, смягчающая кашель и стимулирующая отвод из организма мокроты.
Магнитотерапия
Магнитотерапия смягчает воспалительные процессы, снижает отек слизистой оболочки горла, стимулирует работу иммунной системы и улучшает дренаж мокроты. Процедура углубляет и продлевает воздействие антибактериальных средств. Сроки выздоровления сокращаются. Магнит увеличивает резистентность организма и широко используется для профилактики бронхитов.
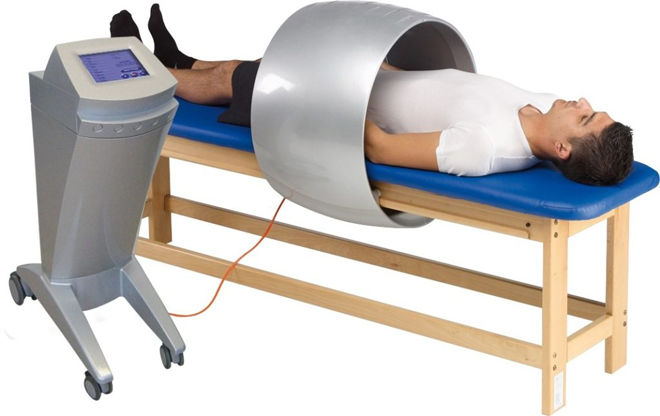
Магнитотерапия для лечения бронхита
Аэрозоль-терапия
Аэрозоль-терапия подразумевает применение антибактериальных и противовоспалительных лекарственных препаратов, улучшающих отхаркивание и выведения мокроты из просвета бронхов. Кроме того, при использовании аэрозолей ткани бронхов расширяются и укрепляются. Аэрозоль-терапия проводится ингаляциями и галоингаляциями описанными выше лекарственными средствами, а также при помощи нормобарической гипокситерапии.
Климатотерапия
Галотерапия, спелеотерапия – лечение климатом. Способ подразумевает искусственное создание микроклимата, идентичного климату соляных пещер. Методика улучшает вентиляцию легких, повышает иммунный порог организма. Чтобы добиться усиленного терапевтического эффекта, процедура проводится в течение месяца.

Соляные пещеры для лечения заболеваний легких
Термические процедуры
Теплолечение, парафинотерапия, грязелечение – действенные методики, которые эффективно работают против острой/хронической формы бронхитов, бронхиальной обструкции и добиваются стойкого периода ремиссии. Здесь отмечается усиление микроциркуляции в сосудах легочной ткани и бронхов, что способствует ускорению обменных процессов и питанию тканей.
ЛФК
Лечебная физкультура назначается при полном выздоровлении пациента.
Физиопроцедуры детям
По причине некоторых противопоказаний и ограничений, лечение ребенка несколько отличается от терапии взрослых пациентов. Это обусловлено тем, что для детского организма физические методы терапии более щадящие.
Это интересно! Евгений Комаровский также рекомендует лечиться физиопроцедурами, о чем свидетельствуют многочисленные видео в интернете.
Часто в грудном возрасте и на первых годах жизни ребенка применяют УФ-облучение. Этот метод характеризуется четырьмя преимуществами:
- снижает вязкость мокроты;
- стимулирует обменные процессы;
- смягчает воспалительные процессы;
- усиливает защитные свойства организма.
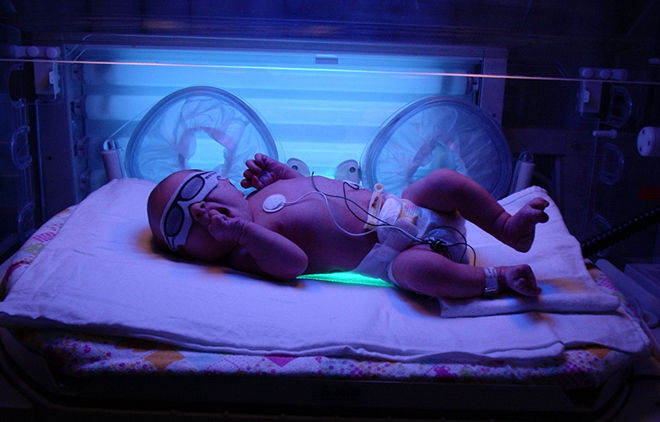
Лечение инфекционных заболеваний органов грудной клетки подразумевает воздействие на область груди. Другой эффективной методикой врачи называют КУФ – лечение ультрафиолетовыми волнами, обладающими бактерицидным действием.
Профилактика обострений
Чаще всего, обострение хронического бронхита пациенты чувствуют сразу же. На бронхит указывают кашель, изменение характеристик мокроты, появление примеси гноя. Такие симптомы говорят о том, что пора обратиться к лечащему врачу.
Чем запущеннее болезнь, тем тяжелее терапия, тем сложнее проходит выздоровление. Поэтому профилактика болезней дыхательных путей – лучший способ избегания осложнений. К превентивным мерам профилактики относятся:
- использование ЛФК;
- соблюдение рациона;
- избегание переохлаждений;
- соблюдение режима труда и отдыха;
- магнитотерапия, ультрафиолетотерапия – КУФ, УВЧ.
Помните: предупредить болезнь гораздо проще, нежели вылечить!

Автор статьи
Специалист ударно-волновой терапии.
Источник


