Факторы риска управляемые атеросклероз
Научной концепцией предупреждения сердечно-сосудистых заболеваний, связанных с атеросклерозом, стала концепция факторов риска. Причины возникновения ССЗ пока неясны, однако были выявлены факторы риска, под которыми понимают характеристики, способствующие развитию и прогрессированию заболевания. Среди многочисленных факторов риска ССЗ основными считаются три: курение, дислипидемия и артериальная гипертония.
После появления у человека признаков ССЗ, связанных с атеросклерозом, факторы риска продолжают действовать, способствуя прогрессированию заболевания, и ухудшают прогноз. Поэтому коррекция факторов риска у больных с ИБС должна быть составной частью тактики лечения. В практической деятельности часто приходится иметь дело с пациентами, у которых одновременно имеется несколько факторов риска и более.
В настоящее время разработаны прогностические коэффициенты, позволяющие на основании уровня факторов риска определять риск заболеваемости и смертности от ССЗ на 5-10 лет вперед для больших популяций.
Различают модифицируемые и немодеифицируемые факторы риска (ФР) развития атеросклероза (табл. 1).
Таблица 1. Факторы риска развития атеросклероза

К основным факторам риска атеросклероза относят: артериальную гипертензию, курение, увеличение содержания липидов в сыворотке крови, сахарный диабет (СД), ожирение, депрессию, принадлежность к мужскому полу, наличие в семейном анамнезе случаев раннего атеросклероза.
Предполагаемыми факторами риска являются гиподинамия и старение. У женщин в постменопаузе распространенность клинических проявлений атеросклероза возрастает и приближается к показателям, характерным для мужчин соответствующей возрастной группы. При наличии нескольких факторов их воздействие синергично.
Гиперлипидемия — основной фактор атеросклероза. В многочисленных исследованиях доказано, что между повышенными уровнями в плазме крови общего ХС, холестерина ЛПНП и риском развития атеросклероза и ИБС имеется четкая положительная корреляция, тогда как с уровнем ХС ЛПВП корреляция отрицательная. Для практических целей часто исследуют только уровень общего ХС. Согласно последним международным рекомендациям, показатели его в пределах 5,0 ммоль/л считается нормальными у лиц без признаков ИБС и факторов его риска.
Артериальная гипертензия. Значение повышенного артериального давления (АД), как фактора риска ИБС, инсульта и сердечной недостаточности, убедительно доказано в многочисленных исследованиях. АГ считают ведущим фактором риска прогрессирования атеросклероза. Роль этого фактора риска еще больше возрастает, если учесть, что 40% населения страдает повышенными цифрами АД. Известно, что риск развития повторного инфаркта у лиц с АГ отмечается в 5 раз, а мозгового инсульта в 7 раз чаще по сравнению с пациентами без АГ. Следует поддерживать АД у пациентов на уровне менее 140/90 мм рт. ст. Недостаточно активное лечение гипертонии с неполным гипотензивным эффектом — наиболее частый просчет в действиях практического врача.
Табакокурение. Связь курения с развитием ИБС общеизвестна. Курение влияет как на развитие атеросклероза, так и на процессы тромбообразования. Продукты табакокурения обладают вазоспастическим действием, нивелируя тем самым действие лекарственных препаратов.
Следует убедить больного в необходимости отказа от курения или хотя бы на первом этапе уменьшить число выкуренных сигарет в сутки. Отмечено, что большая часть больных продолжает курить уже через несколько дней после острого инфаркта миокарда.
Поэтому важна разъяснительная работа среди курильщиков, психологическая поддержка окружающих, ограждение от «пассивного курения». В трудные периоды прекращения курения — первые недели, месяцы — следует рекомендовать проведение никаотинозаместительной терапии (жевательные резинки и пластыри с никотином). Эффективна иглорефлексотерапия. Курсы лечения повторяют при появлении желания курить.
Сахарный диабет. Оба типа СД заметно повышают риск развития ИБС, инсульта и заболеваний периферических сосудов. Повышение риска связано как с самим СД, так и с большей распространенностью других факторов риска у этих пациентов. Для снижения риска развития сосудистых осложнений у больных СД необходимы нормализация углеводного обмена и коррекция других факторов риска, в основном АГ и дислипидемии.
Избыточная масса тела повышает риск развития ИБС и других заболеваний, связанных с атеросклерозом. Ожирение увеличивает общую смертность и смертность от ССЗ в 1,5-2 раза. Она повышает риск не только ИБС, но и АГ, сахарного диабета 2-го типа, сердечной недостаточности, инсульта и других заболеваний.
Индекс массы тела менее 25 кг/м2 классифицируется как идеальный вес, 25-29 — повышенный вес, 30-34 — I степень ожирения, 35-39 — II степень, 40 кг/м2 и выше — III степень ожирения. Более опасно абдоминальное ожирение (окружность талии для мужчин более 94 см и для женщин — более 80 см). Отношение окружности талии к окружности бедра у мужчин больше 1,0 и у женщин больше 0,85 является более точным показателем центрального типа ожирения.
Гиподинамия. У лиц с низкой физической активностью ССЗ развиваются в. 1,5-2,5 раза чаще, чем у людей, ведущих физически активный образ жизни. Для профилактики атеросклероза, ССЗ и укрепления здоровья наиболее подходят физические упражнения, предусматривающие регулярные ритмические сокращения больших групп мышц: быстрая ходьба, езда на велосипеде, бег трусцой, плавание, ходьба на лыжах и др. Частота занятий физическими упражнениями должна быть 4-5 раз в неделю, продолжительность занятий — 30-40 мин.
Психосоциальные факторы. Развитию и/или прогрессированию ССЗ способствуют такие факторы, как длительная депрессия, тревога, отсутствие социальной поддержки, невозможность обеспечить выполнение работы при высоких требованиях. Роль психогенного фактора и депрессии в развитии ССЗ и смертности подтверждает повышение ее в период развала СССР и во время дефолта (1998 г.).
Злоупотребление алкоголем. Зависимость между употреблением алкоголя и смертностью от ИБС имеет U-образный характер: у непьющих и особенно много пьющих риск выше, чем у пьющих умеренно (до 30 г в день в пересчете на чистый этанол).
Нестеров Ю.И.
Опубликовал Константин Моканов
Атеросклероз: факторы риска, профилактика
Атеросклероз— это хроническое заболевание кровеносных сосудов, при котором на внутренней стенке артерий откладываются холестерин и другие жиры в форме налетов и бляшек, а сами стенки уплотняются и теряют эластичность. Сосуды постепенно становятся твёрдыми из-за оседания жиров и извести на стенках, лишаются упругости и, как следствие, сужаются, что, как известно, снижет доступ крови к органам. В конце концов сосуд может полностью закрыться. А когда этому сопутствует нарушение свертываемости крови, то появляется склонность к тромбозам и возникают ишемические повреждения органов.
В развитии и прогрессировании атеросклероза играют роль факторы риска:модифицируемые (которые можно устранить или откорректировать)
и не модифицируемые (изменить их нельзя).
К модифицируемым факторам относят:
1.Образ жизни:гиподинамия,злоупотребление жирной, богатой холестерином пищей,особенности личности и поведения – стрессовый тип характера, злоупотребление алкоголем, курение.
2. Артериальная гипертензия, артериальное давление 140/90мм.рт.ст. и выше.
3. Сахарный диабет, уровень глюкозы в крови натощак более 6ммоль/л.
4. Гиперхолестеринемия (уровнь холестерина в крови более 5 ммоль/л).
5. Абдоминальное ожирение (объем талии у мужчин более102см и более 88см у женщин).
К не модифицируемым факторам относят:
1. Возраст: мужчины старше 45 чет и женщины старше 55 лет или с ранней менопаузой.
2. Мужской пол (мужчины раньше женщин на 10 лет заболевают атеросклерозом).
3. Наличие в семейном анамнезе случаев раннего атеросклероза. Семейныегиперхолестеринемии, имеющие генетическую основу. Инфаркт миокарда, инсульт, внезапная смерть у ближайших родственников в возрасте до 55 лет мужчины и 65 лет женщины.
Симптомы атеросклероза
Сосудистые изменения чаще локализируются в аорте, сердечных, мозговых, почечных артериях и артериях конечностей, чаще нижних. Картина болезни и жалобы больного зависят от поражения тех или иных артерий.Так атеросклероз коронарных артерий (сосудов сердца) очень часто проявляется в форме стенокардии, инфаркта. В основе патологического процесса, т.е. заболевания, лежит нарушение соответствия между потребностью сердца в кровоснабжении и его реальным осуществлением. Нередко тяжелые формы атеросклероза аорты могут протекать бессимптомно. У больного могут возникать давящие или жгучие боли за грудиной, отдающие в обе руки, шею, спину, верхнюю часть живота. Но в отличие от стенокардии эти боли держатся длительно, то усиливаясь, то ослабевая.
При поражении почечных сосудов наступает тяжелая артериальная гипертония. Атеросклероз артерий головного мозга проявляется снижением работоспособности (особенно умственной), снижением памяти, активного внимания, быстрой утомляемостью. Со временем появляется головокружение, бессонница, больные становятся суетливыми, навязчивыми, придирчивыми. У них снижается интеллект. Осложнением атеросклероза мозговых артерий является нарушение мозгового кровообращения кровоизлияния (инсульт), тромбозы. Атеросклероз артерий конечностей, чаще нижних, проявляется в икроножных мышцах при ходьбе («перемежающаяся хромота»). Появляются зябкость и похолодание конечностей. Таким образом, атеросклероз приводит к развитию большинства современных «болезней цивилизации».
При подозрении на атеросклеротические изменения показана консультация специалистов:кардиолога (при ишемической болезни сердца); окулиста (атеросклероз сосудов глазного дна);невролога (церебральный атеросклероз);нефролога (атеросклероз почечных артерий);сосудистого хирурга (атеросклероз сосудов нижних конечностей, аорты).Для уточнения степени атеросклеротического поражения могут быть назначены дополнительные инструментальные методы исследования: электрокардиография, ангиография, коронарография, внутрисосудистое ультразвуковое исследование, дуплексное и триплексное сканирование, магнитно-резонансная томография и другие.
Профилактика атеросклероза
Антиатеросклеротическая диета.Рекомендации по соблюдению диеты даются всем пациентам с учетом уровня холестерина и других факторов риска: ожирения, артериальной гипертензии, сахарного диабета. Пищевой рацион должен быть разнообразным, в соответствии с культурными традициями пациента. Калорийность суточного рациона должна быть достаточной для достижения и поддержания нормального веса.
Потребление общего жира не должно превышать 30% калорийности пищевого рациона.Рекомендуется ограничить потребление животных жиров (масло, сливки, мясо, сало), заменяя их растительными жирами. Ежедневное потребление свежих овощей и фруктов должно составлять не менее 500г в сутки.
Рекомендуется потребление нежирного мяса и птицы без кожи, кисломолочные продукты, нежирный творог, хлеб зерновой, с отрубями, продуктов, обогащенных ненасыщенными жирными кислотами (морская и океаническая рыба – лосось, скумбрия, тунец и др.). Ограничение потребления поваренной соли до 6г в сутки, что соответствует 1 чайной ложке. Соблюдение диеты позволяет снизить уровень холестерина до 10%.
Отказ отупотребление алкоголя.
Безопасное для здоровья потребление алкоголя (не более 20-30 мл чистого этанола в сутки для мужчин и не более 20 мл в сутки – для женщин)допустимо только для практически здоровых лиц.Употребление 5 порций алкоголя (60г в сутки) повышает риск кардиоваскулярных осложнений на 65%.
Нормализация показателей массы тела. Избыточная масса тела и ожирение, особенно абдоминальное (объем талии у мужчин более102см и более 88см у женщин), повышают риск развития кардиоваскулярных заболеваний. Для снижения веса подбирается индивидуальная диета с учетом возраста и сопутствующих заболеваний.
Физические нагрузки при атеросклерозе. Увеличение физической активности дает положительный эффект для больных атеросклерозом.
Пациентам без клинических проявлений атеросклероза показаны физические нагрузки в течение 30 мин, ежедневно. Больным сердечно — сосудистыми заболеваниями необходим постоянный режим динамических физических нагрузок с учетом результатов нагрузочных тестов. Полезны ходьба, плавание, танцы умеренной интенсивности 60-90минут в неделю. Недопустимы изометрические (силовые) нагрузки. Рекомендовано использовать любые возможности для физических нагрузок: ходить пешком, реже пользоваться автомобилем.
Прекращение курения.Курение (активное и пассивное), в результате резкого снижения ЛПВП (антиатерогенного класса липопротеидов), патологического воздействия на сосудистую систему, нарушения реологических свойств крови — увеличивает на 20% риск заболеваемости и смертности от кардиоваскулярных осложнений. У курильщиков риск развития ишемического инсульта в 2 раза выше, чем у некурящих.
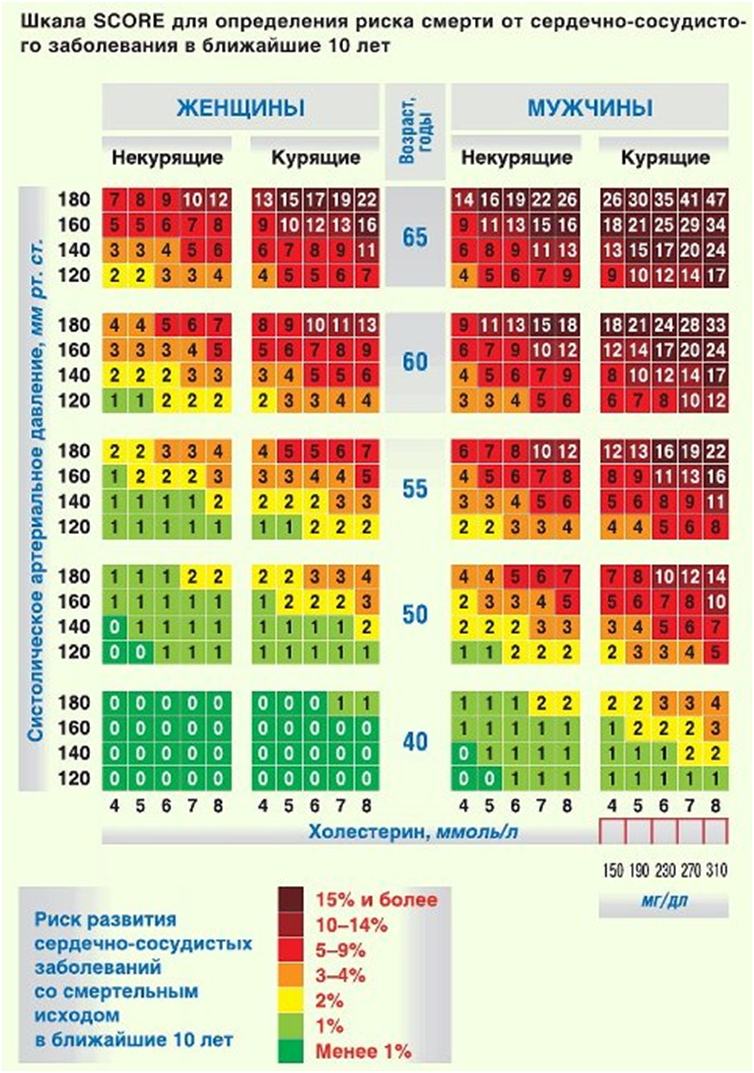
Определить индивидуальную степень риска для пациентов позволяет шкала SCORE (системная оценка коронарного риска), с помощью которой можно оценить вероятность фатальных сердечно — сосудистых событий (инфаркт миокарда, инсульт) в течение 10 лет. Низкий риск — <4%, умеренный риск — 4–5%, высокий риск — 5–8% и очень высокий риск — >8%. (см. приложение)
Атеросклероз – серьезная патология. Причиной развития заболевания могут выступать разные причины. Факторы риска атеросклероза многочисленны. Условно они могут быть разделены на три большие группы: немодифицируемые, условно модифицируемые, модифицируемые. Факторы из первой группы остаются неизменными и корректировке неподвластны. Вторая или третья причины могут быть изменены.
Немодифицируемые факторы
Речь пойдет о неизменяемых факторах риска развития патологии.
Возраст
К причинам развития атеросклероза, которые невозможно скорректировать, относится возраст человека. Но стоит отметить, что заболеванию подвержены чаще всего люди пожилого возраста. Критическим возрастом для сильной половины человечества становится достижение 40–45-летнего возраста.
У женщин атеросклеротические изменения отмечаются после 55 лет. Причиной является выработка женского гормона – эстрогена. После наступления менопаузы, когда его продуцирование постепенно сокращается, вероятность формирования атеросклероза значительно возрастает.
Важно! Поскольку одним из факторов риска появления атеросклероза становится наступление менопаузы, при развитии раннего климакса опасный возраст сдвигается, развитие заболевания приходится на 40–45 лет.
Наследственность
Неподдающимся корректировке фактором становится предрасположенность на генетическом уровне. Если ишемическая болезнь сердца (ИБС) была выявлена у ближайших родственников человека, то вероятность формирования атеросклероза возрастает в несколько раз.
Модифицируемые факторы
Провоцирующие причины, включенные в две остальных группы, довольно хорошо поддаются корректировке.
Артериальная гипертония
Многочисленные медицинские исследования доказали наличие прямой взаимосвязи между повышением артериального давления (АД) и развитием атеросклероза. Именно гипертоническую болезнь медики называют ведущим фактором не только развития, но и прогрессирования атеросклероза. Гипертония диагностируется примерно у 40% всех жителей.
Избыточный вес
Ожирение любой степень является не только эстетической проблемой. Избыточный вес – фактор, повышающий вероятность поражения сосудистой системы. Люди, страдающие от проблем избыточной массы тела, рассматриваются медиками как потенциальные кандидаты развития ИБС, инфарктов, инсультов, гипертонии.
Самым опасным вариантом ожирения медики называют набор абдоминального жира (его запасы в этом случае располагаются в области талии). Касается это и мужчин, и женщин. Для определения абдоминального ожирения нужно обмерить талию человека. В норме у женщин показатель не должен превышать 80 см, у мужчин – не больше 94 см.
Скорректировать вес поможет пересмотр рациона, посильные физические нагрузки, практика активного отдыха. Желательно практиковать продолжительные пешие прогулки Врачи считают, что в течение дня человек должен делать не меньше 10 000 шагов.
Повышенный уровень холестерина
Следующим фактором развития образования атеросклеротических бляшек становится гиперхолестеринемия. Заболевание характеризуется нарушением липидного обмена и сопровождается повышением уровня сывороточного холестерола. Дополнительно отмечается развитие дисбаланса между его фракциями (ЛПВП и ЛПНП).

Повышенный холестерин может вызывать развитие атеросклероза и образования атеросклеротических бляшек
Основу «плохого» холестерина составляют молекулы жиров, обладающие высокой степенью атерогенности – ЛПНП. Они «приклеиваются» к стенкам сосудов, образуя холестериновые бляшки. Полной противоположностью ЛПНП становятся ДПВП. Они нейтрализуют негативное воздействие предыдущих, наоборот, способствуя очищению сосудов от холестерина.
Важно! Именно нарушение баланса между холестериновыми фракциями и становится толчком к развитию атеросклеротической болезни.
Гиперхолестеринемия представляет собой опасность в том плане, что в начале своего развития патология никак о себе не заявляет: какие-либо характерные симптомы состояния полностью отсутствуют, заболевание продолжительное время протекает скрытно. Чтобы выявить состояние в самом начале своего формирования, врачи рекомендуют несколько раз в год проводить специальный тест – липидограмму. Анализ помогает дать оценку уровня жирового метаболизма.
Курение
Взаимосвязь между курением и развитием атеросклероза давно известна. Продукты распада никотина обладают вазоспастическим эффектом, не позволяя лекарственным средствам работать в полную силу. Больного необходимо убедить полностью отказаться от курения. Если это невозможно, то желательно значительно снизить количество выкуриваемых в течение дня сигарет.
Сахарный диабет
Вне зависимости от разновидности сахарного диабета – инсулинозависимого и нет – у больного отмечается повышенный риск развития патологий периферических сосудов. Увеличение вероятности обусловлено как самим сахарным диабетом, так и наличием прочих провоцирующих атеросклероз факторов.
Чтобы снизить риск формирования сосудистых осложнений, требуется нормализовать течение углеводного обмена, а также скорректировать иные факторы риска. Это прежде всего касается дислипидемии и артериальной гипертензии.
Нерациональное питание
Рацион, включающий большой процент животных жиров, также рассматривается медиками как один из факторов развития атеросклероза сосудов. Расщепление и утилизация жиров у человека происходит в клетках печени. При повышенном поступлении жиров клетки органа не справляются с этой задачей и частицы жира, оставаясь в общем кровотоке, начинают оседать на стенках сосудов. Итог – образование холестериновых бляшек.
Повышенное содержание в поступаемой пище быстрых углеводов – сладости, выпечка и т.д. – увеличивает нагрузку на поджелудочную железу. В дальнейшем это становится причиной нарушения выработки инсулина, что приводит к развитию сахарного диабета.
Патология весьма негативно отражается на состоянии сосудов, способствуя снижению их эластичности. Именно поэтому атеросклероз на фоне сахарного диабета протекает очень тяжело, вызывая массивное поражение сосудов.
Избежать формирования столь серьезных последствий помогает корректировка привычного рациона. Медики советуют исключить из рациона продукты, богатые животными жирами, заменив их натуральными растительными. Также необходимо уменьшить процент быстрых углеводов, предпочитая им сложные.
В меню желательно максимально ограничить следующие продукты:
- сладости;
- сало;
- яйца;
- сливочное масло;
- мясо жирных сортов, в частности, свинина;
- сливки.
Важно! Организм человека нуждается в холестерине, поскольку он является «строительным материалом» для многих витаминов и гормонов. Просто нужно поддерживать его на физиологическом уровне.
Гиподинамия (недостаток физической активности)
Люди, ведущие малоподвижный образ жизни, более подвержены развитию атеросклероза. Примерно в 2,5 раза , если сравнить подтверждение диагноза у физически активных граждан.

Гиподинамия – один из ведущих факторов формирования атеросклероза
Профилактикой развития атеросклеротических изменений становятся ходьба в быстром темпе, велосипедные прогулки, бег трусцой, плавание, ходьба на лыжах и другое. Заниматься нужно не меньше пяти раз в неделю. Длительность – не менее 40 минут.
Стрессовые ситуации
Под стрессом понимается воздействие на организм, провоцирующее выброс в кровь большого количества гормонов. Это на определенное время усиливает умственные и физические возможности человека. Как правило, подобный гормональный скачок идет на пользу. Но пребывание в постоянном стрессе становится причиной развития всевозможных заболеваний.
Постоянное психоэмоциональное перенапряжение может ускорять процесс прогрессирования атеросклероза. Классический ответ организма на стресс – выброс большой дозы адреналина в кровь. Организм в этом случае задействует все скрытые резервы, чтобы преодолеть предполагаемую опасность с минимальными потерями.
Адреналин способствует расширению сосудов головного мозга, в результате чего улучшается его кровоснабжение. Итог – более качественное усвоение и обработка информации. Но, кроме этого, происходит увеличение уровня артериального давления, учащение пульса и ускоренный обмен веществ. Одновременно с адреналином в кровь проникает и норадреналин.
Гормон способствует резкому сужению просвета сосудистых русел, что вызывает еще большее повышение уровня давления крови. Из-за этого происходит повреждение стенок сосудов. В микроскопических трещинах начинает накапливаться «плохой» холестерин, а это значит, что запускается процесс развития атеросклероза. В целом формирование заболевания – процесс продолжительный. Ускорить его способно ожирение и курение.
Изменения гормонального фона
Медики отмечают, что у женщин ведущей причиной образования атеросклеротических бляшек становится начало климакса. Причиной становится снижение уровня эстрогена, защищающего сосуды женского организма от повреждения. Вещество способствует поддержанию необходимого уровня их эластичности, что препятствует повреждению стенок сосудов.
У мужчин защитную функцию выполняет тестостерон. Но процесс его продуцирования необходимо стимулировать при помощи физических нагрузок. Именно поэтому недостаток активности значительно увеличивает вероятность развития атеросклероза.
![]()
Алкоголизм
Злоупотребление алкоголем (вне зависимости от крепости напитка) – запускает процесс формирования заболевания либо ускоряет его прогрессирование. Существует мнение, что спиртные напитки способствуют снижению уровня холестерола крови. Содержание вещества, действительно, изменяется. Изначально после приема алкоголя происходит расширение сосудов и повышение кровяного давления. Это вызывает вымывание холестериновых бляшек, но проблему атеросклероза никак не решает.
При этом уровень ЛПНП, вызывающих отложение холестерола, на фоне приема алкоголя никак не меняется. Следовательно, риск развития атеросклероза остается на прежнем уровне и даже повышается. Не стоит забывать, что быстрое расширение и следующее за ним сужение кровяных русел приводит к их быстрому изнашиванию. Стенки становятся хрупкими.
Важно! Регулярный прием спиртсодержащих напитков особенно негативно отражается на состоянии коронарных сосудов, обеспечивающих доставку кислорода к сердцу и клеткам головного мозга.
Изношенность стенок сосудов и артерий ухудшает общее состояние кровеносной системы и кровообращения в целом. И то, что алкоголь помогает растворять холестериновые бляшки, не может противопоставляться наносимому организму общему вреду.

Алкоголь приводит к появлению атеросклероза
Метаболический синдром
Изучая факторы риска развития атеросклероза, медики объединили известные причины в единый симптокомплекс. Он известен как метаболический синдром. К признакам состояния относят:
- абдоминальное ожирение – запасы жира в этом случае откладываются в области талии;
- артериальная гипертония – уровень АД (артериального давления) не должен превышать 140/80 мм.рт.ст;
- дисбаланс в соотношении липидов;
- нарушение углеводного обмена.
Присутствие у человека большей части перечисленных признаков говорит о наличии метаболического синдрома, что значительно увеличивает вероятность формирования атеросклероза. Атеросклероз – заболевание, развитие которого в большей части случаев можно предупредить. Соблюдение диеты, регулярные профилактические посещения врача, активный образ жизни – все эти факторы помогут значительно замедлить и предупредить его формирование.


