Европейские рекомендации по атеросклерозу
«Ключевая стратегия этих гайдлайнов – чем ниже, тем лучше, вплоть до очень низких значений ЛПНП, – так определил изменения сопредседатель рабочей группы, профессор Колин Байгент из Оксфордского университета. – Пациентам с высоким риском рекомендуется максимально снизить ЛПНП».
«Мы также рекомендуем лечить статинами агрессивно, в высоких дозах с возможностью добавления эзетимиба и ингибиторов PCSK9 для достижения целей. Это еще одно важное изменение по сравнению с прошлым документом», – добавил сопредседатель рабочей группы, профессор Франсуа Мач из Университетской клиники Женевы.
1. Методы визуализации ССС для оценки риска атеросклеротических ССЗ
a. Артериальные (сонные и/или бедренные) бляшки на УЗИ следует рассматривать как модификатор риска у пациентов с низким или умеренным риском;
b. Определение коронарного кальция при выполнении КТ следует рассматривать как модификатор риска у бессимптомных пациентов с низким или средним риском.
2. Липидный анализ для оценки риска ССЗ
a. Измерение Лп (a) необходимо проводить минимум один раз в течение жизни каждого взрослого человека, чтобы выявить лиц с очень высоким наследственными уровнями Лп (a) более 180 мг/дл (более 430 нмоль/л); риск атеросклеротических ССЗ в течение жизни у них эквивалентен риску при гетерозиготной семейной гиперхолестеринемии.
3. Медикаментозная терапия гипертриглицеридемии
a. Пациентам высокого риска (или выше) с уровнем триглицеридов 1,5 – 5,6 ммоль/л (135 – 499 мг/дл), несмотря на лечение статинами, следует рассматривать прием Омега-3 ПНЖК (икосапент этил дважды по 2 г/день) в сочетании со статинами.
4. Лечение пациентов с гетерозиготной СГХ
a. Пациенты с СГХ с очень высоким риском (для первичной профилактики):
снижение ХС ЛПНП не менее чем на 50% от исходного уровня, целевое значение ХС ЛПНП менее 1,4 ммоль/л (менее 55 мг/дл).
5. Лечение дислипидемии у пожилых пациентов
a. До 75 лет: лечение статинами для первичной профилактики рекомендуется в зависимости от уровня риска;
b. Старше 75 лет: можно рассмотреть возможность назначения статинов для первичной профилактики при высоком и очень высоком риске.
6. Лечение дислипидемии при СД
a. СД2, очень высокий риск: снижение ХС ЛПНП не менее чем на 50% от исходного уровня, целевое значение ХС ЛПНП менее 1,4 ммоль/л (менее 55 мг/дл);
b. СД2, высокий риск: снижение ХС ЛПНП не менее чем на 50% от исходного уровня, целевое значение ХС ЛПНП менее 1,8 ммоль/л (менее 70 мг/дл);
c. СД1, очень высокий риск, высокий риск: рекомендуются статины:
d. Следует рассмотреть вопрос интенсификации терапии статинами перед назначением комбинированной терапии;
e. Если не достигнуты целевые значения, следует рассмотреть вопрос назначения статина в комбинации с эзетимибом;
f. Терапия статинами не рекомендуется пациентам в пременопаузе с СД, которые не используют адекватную контрацепцию.
7. Гиполипидемическая терапия у пациентов с ОКС
a. Пациенты с ОКС, у которых ХС ЛПНП не достигают целевых значений (несмотря на прием максимально переносимых доз статина и эзетимиба), следует рассмотреть раннее назначение ингибитора PCSK9 (если возможно, во время госпитализации).
Примечания: Лп – липопротеин; ОКС – острый коронарный синдром; СГХ – семейная гиперхолестеринемия; СД – сахарный диабет; ССЗ – сердечно-сосудистые заболевания; ССС – сердечно-сосудистая система.
На
прошедшем в Париже европейском конгрессе кардиологов были представлены
обновленные рекомендации Европейского общества кардиологов (ESC) и Европейского
общества атеросклероза (EAS)
по диагностике и лечению дислипидемий.
За три года, прошедших с момента публикации
предыдущей версии рекомендаций, было завершено несколько крупных и значимых
исследований, существенно повлиявших на основные позиции в новом документе, наиболее
существенно – на целевые уровни холестерина липопротеинов низкой плотности
(ХС-ЛПНП).
Учитывая данные, накопленные в обсервационных,
рандомизированных, а также исследованиях менделевской рандомизации, в документе
была выделена отдельная глава, посвященная причинной роли ХС-ЛПНП в развитии
атеросклеротических сердечно-сосудистых заболеваний (АССЗ); также обсуждаются
эффекты повышенного уровня триглицеридов, липопротеина(а) и апоB.
В разделе стратификации риска изменения
затронули основной инструмент определения риска у пациентов без АССЗ – шкалу SCORE. В ее новой версии добавлен
возраст 70 лет, а также исключено значение общего холестерина 8 ммоль/л, т.к.
только его наличие уже относит пациента к группе высокого риска.
Подчеркивается, что Россия входит в список стран, для которых даже специально
откалиброванная шкала SCOREможет недооценивать
риск.
К факторам, модифицирующим оценку
риска по шкале SCORE,
добавлена неалкогольная жировая болезнь печени.
Были усилены позиции визуализирующих
методик в оценке риска. Так, определение бляшки в сонных или бедренных артериях
при ультразвуковом исследовании, а также индекс коронарного кальция
предлагается рассматривать как модификатор риска у пациентов с низким и
промежуточным риском (класс IIa).
Примечательно, что позиция, касающаяся визуализации бляшек, в рекомендациях по
ведению пациентов с хроническим коронарным синдромом, представленных на этом же
конгрессе, получила класс IIb.
По сравнению с предыдущими
рекомендациями, к признакам, классифицирующим пациента в ту или иную категорию
риска, добавились:
— в случае очень высокого риска – рано
начавшийся сахарный диабет (СД) 1 типа, продолжающийся более 20 лет и семейная
гиперхолестеринемия с хотя бы одним большим фактором риска;
— в случае высокого риска – семейная
гиперхолестеринемия в отсутствие других больших факторов риска, уточнено
положение относительно наличия СД: в категорию высокого риска теперь попадают
пациенты с СД, но без поражения органов-мишеней, а также с СД, продолжительностью,
равной или более 10 лет, и другим дополнительным фактором риска;
— в случае промежуточного риска –
СД (у пациентов до 35 лет – для 1-го типа и до 50 лет – для 2-го) и
продолжительность СД менее 10 лет.
Учитывая данные об атерогенном потенциале
липопротеина(а), добавилась позиция, рекомендующая его измерение хотя бы 1 раз
в жизни для любого взрослого человека, а его значения, превышающие 430 ммоль/л,
эквивалентны по риску наличию гетерозиготной семейной гиперхолестеринемии
(класс IIa).
Если раньше (2016 г.) оценка апоВ
была была рекомендована в качестве альтернативного маркера риска
преимущественно пациентам с высоким уровнем триглицеридов (класс IIa), то в новой версии документа
(2019 г.) апоВ рекомендуется определять с целью оценки риска не только у
пациентов с гипертриглицеридемией, но и при наличии СД, ожирения или
метаболического синдрома, а также при низком уровне ХС-ЛПНП (класс I).
В лечении дислипидемий наиболее
значимым изменением стало уменьшение целевых уровней ХС-ЛПНП для всех категорий
риска, за исключением низкого (сохранилось значение < 3 ммоль/л). Так, при
промежуточном риске целевой уровень ХС-ЛПНП снизился с < 3 до < 2.6 ммоль/л,
при высоком – с < 2.6 до < 1.8 ммоль/л, при очень высокого с < 1.8 до
< 1.4 ммоль/л. С одной стороны, подобные изменения являются закономерным
следствием ранее опубликованных рандомизированных исследований (FOURIER, ODYSSEYOUTCOMES) и мета-анализов, подтвердивших
концепцию «чем ниже, тем лучше», с другой, значение 1.4 ммоль/л, учитывая
низкую вероятность его достижения только при терапии статинами, представляется
не до конца обоснованным. В указанных рандомизированных исследованиях
дополнительная липидснижающая терапия назначалась при недостижении целевого
уровня ХС-ЛПНП (на тот момент < 1.8 ммоль/л), тогда как концепция снижения
ХС-ЛПНП < 1.4 ммоль/л специально не тестировалась. В этой связи логично
вспомнить выпущенные в прошлом году рекомендации ACC/AHAпо лечению дислипидемий, где
назначение дополнительной липидснижающей терапии рекомендовано пациентам очень
высокого риска только в случае вторичной профилактики при недостижении целевого
(< 1.8 ммоль/л) уровня ХС-ЛПНП на максимально переносимой дозе статина, что
полностью соответствует дизайну упомянутых исследований.
Укреплена позиция статинов при
терапии гипертриглицеридемии с целью снижения риска сердечно-соудистых событий
у пациентов высокого риска. Так, если раньше их назначение имело класс IIb, то в новых рекомендациях при
уровне триглицеридов > 2.3 ммоль/л – получило класс I. Нашли отражение в новых
рекомендациях и относительно неожиданные позитивные результаты исследования REDUCE-IT. Теперь у пациентов высокого
риска, получающих статины и имеющих уровень триглицеридов в диапазоне 1.5-5.6
ммоль/л, рекомендовано добавление к терапии этил-эйкозапентаеновой кислоты в
дозе 4 г/сутки (класс II a). Фибраты
для лечения гипертриглицеридемии не показаны (IIb).
Усилена позиция стартовой
низкодозовой терапии статинами у пожилых пациентов с нарушением функции почек
(с IIaдо Iкласса), однако подчеркивается, что
при первичной профилактике после 75 лет, липидснижающая терапия может быть
рассмотрена только в случае высокого риска и выше (класс IIb).
Учитывая выполненные недавно
исследования (JUPITER,
CANTOS, CIRT), в рекомендациях добавлена
секция, посвященная воспалению как терапевтической цели для снижения риска АССЗ,
однако конкретные рекомендации пока обозначены не были.
Подводя итог вышесказанному, ключевым
в новых рекомендациях является акцент на выделении пациентов очень высокого
риска и назначении агрессивной липидснижающей терапии этой подгруппе больных –
подчеркивается, что абсолютное снижение сердечно-сосудистого риска зависит от
величины исходного риска и интенсивности снижения ХС-ЛПНП.
Источники:
1.
MachF, BaigentC, CatapanoA, KoskinasK, CasulaM, BadimonL, etal. EurHeartJ. 2019. doi: 10.1093/eurheartj/ehz455. [Epub ahead
of print].
2.
Grundy S, Stone N, Bailey A, Beam C, Birtcher K,
Blumenthal R, et al. Circulation. 2019;139(25)e1082-e1143.
СПИСОК СОКРАЩЕНИЙ И УСЛОВНЫХ ОБОЗНАЧЕНИЙ
- АГ – артериальная гипертензия
- АЛТ – аланинаминотрансфераза
- ВИЧ – вирус иммунодефицита человека
- ВГН – верхняя граница нормы
- ДГК – докозагексаеновая кислота
- ЖКТ – желудочно-кишечный тракт
- ИБС – ишемическая болезнь сердца
- КТ – компьютерная томография
- КФК – креатинфосфокиназа
- ЛВП – липопротеиды высокой плотности
- ЛНП – липопротеиды низкой плотности
- ЛОНП – липопротеиды очень низкой плотности
- ЛП(a) – липопротеид (a)
- ЛПП – липопротеиды промежуточной плотности
- МКБ – Международная классификация болезней
- ОКС – острый коронарный синдром
- ОХС – общий холестерин
- ПНЖК – полиненасыщенные жирные кислоты
- РКИ – рандомизированные контролируемые исследования
- рСКФ – расчетная скорость клубочковой фильтрации
- САД – систолическое артериальное давление
- СГХС – семейная гиперхолестеринемия
- СД – сахарный диабет
- ССЗ – сердечно-сосудистые заболевания
- ССР – сердечно-сосудистый риск
- ТГ – триглицериды
- УЗИ – ультразвуковое исследование
- ХБП – хроническая болезнь почек
- ХС ЛВП – холестерин липопротеидов высокой плотности
- ХС ЛНП – холестерин липопротеидов низкой плотности
- ЧКВ – чрескожное коронарное вмешательство
- ЭПК – эйкозапентаеновая кислота
- ANGPTL3 – ангиопоэтин-подобный белок 3
- Аро А1 – аполипопротеид A1
- АроВ – аполипопротеид В
- EAS – Европейское общество атеросклероза (European Atherosclerosis Society)
- EMA – Европейское агентство по лекарственным средствам (European Medicines Agency)
- ESC – Европейское общество кардиологов (European Society of Cardiology)
- HbA1c – гликозилированный гемоглобин
- PCSK9 – пропротеиновая конвертаза субтилизин/кексин типа 9
- SCORE – шкала системной оценки коронарного риска (Systemic Coronary Risk Evaluation)
1. ПРЕДИСЛОВИЕ
Данные рекомендации представляют основанную на доказательствах официальную позицию Европейского общества кардиологов (ESC) и Европейского общества атеросклероза (EAS). Документ разработан на основе тщательного изучения научных и клинических данных, имеющихся на момент его публикации, и преследует целью содействие информированному общению медицинского работника с пациентом на темы сердечно-сосудистого риска (ССР), пользы принятия и поддержания здорового образа жизни, а также пользы ранней модификации липид-ассоциированного ССР. Тем не менее решение о тактике ведения должно быть принято медицинским работником с учетом состояния здоровья конкретного пациента.
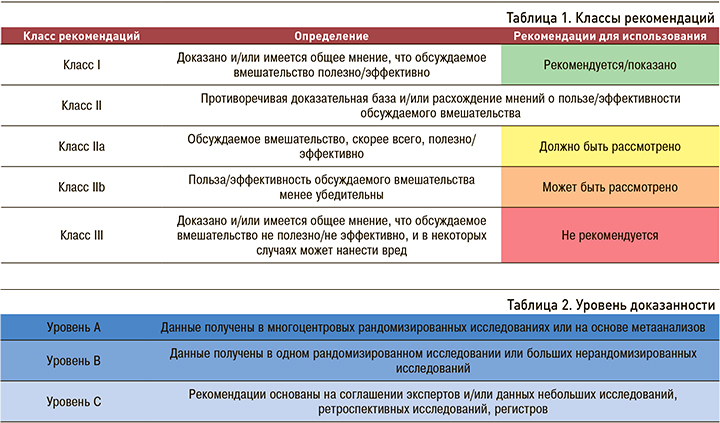
Экспертами проведена критическая оценка диагностических и лечебных процедур, включая оценку соотношения «риск–польза». Классы рекомендаций и уровни доказанности различных стратегий ведения были взвешены и классифицированы в соответствии с известными градациями (табл. 1, 2).
2. ВВЕДЕНИЕ
Предыдущие рекомендации ESC/EAS по диагностике и лечению дислипидемий были опубликованы в августе 2016 г. Появление за последние несколько лет значительного количества фактических данных потребовало их обновления.
Новые факты подтвердили, что ключевым событием, инициирующим процесс атерогенеза, является накопление в артериальной стенке липопротеидов низкой плотности (ЛНП) и других проатерогенных липопротеидов, содержащих аполипопротеид В (АроВ). В нескольких недавних плацебо-контролируемых клинических исследованиях было показано, что добавление к терапии статинами эзетимиба или ингибиторов пропротеиновой конвертазы субтилизин/кексин типа 9 (PCSK9) обеспечивает значительное уменьшение ССР, что напрямую связано со снижением уровня холестерина ЛНП (ХС ЛНП). Также в клинических исследованиях доказано, что чем ниже достигнутые значения ХС ЛНП, тем меньше риск сердечно-сосудистых событий, без нижнего предела для значений ХС ЛНП (так называемый эффект J-кривой). Изучение клинической безопасности этих очень низких значений ХС ЛНП дало обнадеживающие результаты, однако необходим мониторинг состояния пациентов в течение более длительного периода времени.
Вместе с тем повышение уровня холестерина липопротеидов высокой плотности (ХС ЛВП) не снижает ССР.
Многочисленные рандомизированные исследования продемонстрировали определяющую роль ЛНП и других липопротеидов, содержащих ApoB, в формировании атеросклеротических бляшек и связанных с ними сердечно-сосудистых событий. Таким образом, больше не существует «гипотезы» о влиянии ХС ЛНП, а есть четко установленные факты, свидетельствующие, что повышенные значения ХС ЛНП обусловливают развитие сердечно-сосудистых заболеваний (ССЗ), а снижение уровня ХС ЛНП и других липопротеидов, содержащих ApoB, в максимально возможной степени снижает риск сердечно-сосудистых событий.
В соответствии с этими данными членами рабочей группы ESC/EAS предложены новые целевые уровни ХС ЛНП, а также пересмотрена стратификация риска ССЗ, что особенно актуально для пациентов высокого и очень высокого риска.
В настоящих рекомендациях ESC/EAS вн…
Рабочая группа по диагностике и коррекции дислипидемий Европейского общества кардиологов (European Society of Cardiology, ESC) и Европейского общества атеросклероза (European Atherosclerosis Society, EAS)
Авторы/члены рабочей группы: Mach F. – председатель (Швейцария), Baigent C. – председатель (Великобритания), Catapano A.L. – председатель (Италия), Koskinas K.C. (Швейцария), Casula M. (Италия), Badimon L. (Испания), Chapman M.J. (Франция), De Backer G.G. (Бельгия), Delgado V. (Нидерланды), Ference B.A. (Великобритания), Graham I.M. (Ирландия), Halliday A. (Великобритания), Landmesser U. (Германия), Mihaylova B. (Великобритания), Pedersen T.R. (Норвегия), Riccardi G.(Италия), Richter D.J. (Греция), Sabatine M.S. (США), Taskinen M.-R. (Финляндия), Tokgozoglu L. (Турция), Wiklund O. (Швеция).
Рецензенты: Mueller C. (координатор рецензентов ESC, Швейцария), Drexel H. (координатор рецензентов EAS, Австрия), Aboyans V. (Франция), Corsini A. (Италия), Doehner W. (Германия), Farnier M. (Франция), Gigante B. (Швеция), Kayikcioglu M. (Турция), Krstacic G. (Хорватия), Lambrinou E. (Кипр), Lewis B.S. (Израиль), Masip J. (Испания), Moulin P. (Франция), Petersen S. (Великобритания), Petronio A.S. (Италия), Piepoli M.F. (Италия), Pinto X. (Испания), Raber L. (Швейцария), Ray K.K. (Великобритания), Reiner Z. (Хорватия), Riesen W.F. (Швейцария), Roffi M. (Швейцария), Schmid J.-P. (Швейцария), Shlyakhto E.V. (Россия), Simpson I.A. (Великобритания), Stroes E. (Нидерланды), Sudano I. (Швейцария), Tselepis A.D. (Греция), Viigimaa M. (Эстония), Vindis C. (Франция), Vonbank A. (Австрия), Vrablik M. (Чехия), Vrsalovic M. (Хорватия), Zamorano Gomez J.L. (Испания), Collet J.-P. (руководитель комитета по практике ESC, Франция)
Перевод краткой версии рекомендаций подготовили: О.И. Боева, А.А. Хрипунова.
Научные редакторы перевода: А.И. Мартынов, О.И. Боева.
Адаптировано из «2019 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk» (European Heart Journal; 2019. doi: 10.1093/eurheartj/ehz455).
С дополнительными данными, послужившими основой для настоящих рекомендаций, можно ознакомиться по адресу: https://academic.oup.com/eurheartj/article-lookup/doi/10.1093/eurheartj/ehz455#supplementary-data

Что такое ишемическая болезнь сердца (ИБС) и атеросклероз, к сожалению, знают многие. Лечение этих заболеваний подбирается индивидуально врачом – кардиологом, и в наше время сводится не только к употреблению лекарственных средств, но и включает в себя соблюдение определенной диеты, ежедневную дозированную физическую нагрузку, по показаниям – хирургическое лечение.
Диетические рекомендации больным ИБС и атеросклерозом разработаны Европейским обществом по изучению атеросклероза, они универсальны, и нацелены на снижение уровня холестерина крови, что ведет к замедлению прогрессирования атеросклероза.
«Рекомендуемые» продукты являются продуктами с низким количеством жиров и/или большим количеством волокон пектина.
Продукты, перечисленные в разделе «ограниченный прием», содержат полиненасыщенные жиры или небольшое количество насыщенных жиров. Если Ваша диета будет содержать небольшое количество жиров, эти продукты допустимы ограничено. Например: «красное» мясо (ограниченный прием) — т.е. не чаще трех раз в неделю, сыры средней жирности и рыбные пасты — один раз в неделю, или домашнее печенье, бисквиты, кондитерские изделия, приготовленные с использованием пригодных (содержащих полиненасыщенные жиры) маргарин или масла — дважды в неделю, или жареный картофель (печеный) приготовленный на соответствующем масле 1 раз в две недели.
Продукты, перечисленные в разделе «не рекомендуется», содержат большое количество насыщенных жиров и должны быть исключены из питания настолько, насколько это возможно.
- ЖИРЫ:
Рекомендуется: ограничить прием всех жиров.
Ограниченный прием: масло и маргарин, содержащие полиненасыщенные жирные кислоты в большом количестве. Масло: подсолнечное, кукурузное, шафрановое, соевое, оливковое, хлопковое.
Не рекомендуется: масло и жир, получаемые во время жаренья мяса и мясных продуктов, свиное сало, кокосовое масло. Маргарины без отметки о высоком содержании ненасыщенных жиров. Перетопленное или растительное масло неизвестного происхождения. Гидрогенизированные масла и маргарины.
- МЯСО:
Рекомендуется: курица, индейка, телятина, кролик, дичь (дикие утки, куропатки, зайчатина).
Ограниченный прием: постная говядина, бекон, ветчина, фарш из постной говядины, печень и почки.
Не рекомендуется: мясо с видимым жиром, грудинка и ребра барана, свинина (мясо с области живота), бекон с прослойками жира, колбасы, сосиски, салями, паштет, яичница с мясом, утка, гусь, мясные пасты, кожа домашней птицы.
- МОЛОЧНЫЕ ПРОДУКТЫ, ЯЙЦА:
Рекомендуется: снятое молоко, низко жировые сыры (например, прессованный творог), сыр из снятого молока, из свернувшегося молока. Кефир с низким содержанием жира. Яичный белок.
Ограниченный прием: полуснятое молоко, сыры средней жирности (эдемский, камамбер). Плавленные, пастообразные сыры. 1-3 яйца в неделю. Полужирные сыры.
Не рекомендуется: Неснятое молоко, сгущенное и концентрированное молоко, сливки, взбитые сливки. Жирные сыры: Чеддер, чеширский и т.п. Сливочные сыры. Жирный кефир.
- РЫБА:
Рекомендуется: вся «белая» рыба (треска, ходок, камбала). Жирная рыба (сельдь, макрель, сардины, тунец, лососевые — кета, горбуша, семга).
Ограниченный прием: рыба, приготовленная на пригодном масле. Моллюски. Морские ракообразные.
Не рекомендуется: икра рыб.
- ФРУКТЫ/ОВОЩИ:
Рекомендуется: все свежие и замороженные овощи, горох, фасоль, оливки. Сушеные бобовые: горох, фасоль, чечевица. Картофель варенный (очищенный или «в мундире»(съедая кожуру когда это возможно). Свежие фрукты, несладкие консервированные фрукты, грецкие орехи, каштан.
Ограниченный прием: жареный, тушеный картофель приготовленный на пригодном масле. Фрукты в сиропе. Засахаренные фрукты. Миндаль. Лесной орех.
Не рекомендуется: жареный, тушеный картофель (если он приготовлен на непригодном масле). Картофельные чипсы, хрустящий картофель.
- ЗЛАКИ:
Рекомендуется: мука грубого помола (непросеянная), хлеб из нее, немолотые (цельные) злаки, овсяная, пшеничная мука. Овсяная каша. Неполированный рис и рисовая паста. Сухари, приготовленные в духовом шкафу. Овсяное печенье. Бездрожжевой хлеб.
Ограниченный прием: белая мука, белый хлеб, сладкие каши на завтрак, полированный (белый) рис и паста из него. Обыкновенный полусладкий бисквит. Бисквит, приготовленный на воде.
Не рекомендуется: пирожные. Бисквиты с острым сыром. Кондитерские изделия (печенье, пирожные) купленные в магазине.
- ВЫПЕЧКА:
Рекомендуется: низкожировые пудинги: желе, шербет, пудинги из снятого молока, низкожировые приправы (пюре).
Ограниченный прием: пирожные, кондитерские изделия, бисквиты и приправы, приготовленные на пригодном масле или маргарине. Домашние закуски на ненасыщенных жирах.
Не рекомендуется: Пирожные, пудинги, бисквиты на насыщенных жирах. Клецки, пудинги на нутряном жире. Приправы на сливках и сливочном масле. Все купленные в магазине пудинги и приправы. Закуски, приготовленные на «кипящем» масле (жареные гарниры). Молочное мороженое.
- НАПИТКИ:
Рекомендуется: чай, кофе, минеральная вода, несладкие напитки, фруктовые соки без сахара. «Чистые» супы. Домашние овощные супы. Низкоалкогольное пиво.
Ограниченный прием: сладкие напитки, малосолодовые напитки, жидкий шоколад с низким содержанием жира (редко). Пакетные супы, мясные супы. Алкоголь.
Не рекомендуется: ирландский кофе (кофе со сливками и алкоголем), богатые жиром солодовые напитки, шоколад, сливочные супы.
- КОНСЕРВЫ, СЛАДОСТИ:
Рекомендуется: «Чистые» маринады. Сладости без сахара: таблетки сахарина или жидкие сладости на аспартаме.
Ограниченный прием: сладкие маринады и приправы (из фруктов, перца), которые подают к холодному мясу (кэрри). Мармелады. Мед. Сиропы. Марципаны. Арахисовое масло. Лимонный творог. Горячие сладости. Пастила, мятные лепешки, сахар, сорбитол, глюкоза, фруктоза.
Не рекомендуется: шоколадные кремы, начинка для пирога на животных жирах. Ириски. Помадки. Крем полученный взбиванием масла и сахара. Шоколад.
- ОСТАЛЬНОЕ:
Рекомендуется: травы, специи, горчица, перец, уксус. Низкожировые приправы: лимон, йогурт.
Ограниченный прием: мясные и рыбные пасты, низкокалорийные сливки и майонез. Бутылочные соусы. Французские приправы. Соевый соус.
Не рекомендуется: обычные салатные сливки, майонез, сливки или содержащие сливочный сыр приправы.
Соблюдайте рекомендации и будьте здоровы!


