Дифференциальный диагноз бронхиальной астмы и саркоидоза
Саркоидоз – это системное воспалительное заболевание неизвестной этиологии, характеризующееся скоплением во многих органах Т-лимфоцитов и мононуклеарных фагоцитов, и образованием гранулем. Саркоидоз может поражать различные органы и системы: кожу, суставы, мышцы, в том числе и сердечную, периферические нервы. Наиболее часто врачи широких специальностей встречаются с саркоидозом легких и внутригрудных лимфоузлов, о нем и пойдет речь в этой статье.
Заболеваемость саркоидозом в России составляет 3,0 на 100000 человек, в последние годы отмечается ее рост.
Саркоидоз легких является прежде всего “диагнозом исключения”, т.е. ставится после исключения других, более опасных или злокачественных заболеваний.
Стадии саркоидоза
В настоящее время на основании лучевых методов обследования принято деление саркоидоза легких на 5 клинико-рентгенологических форм или стадий:
- Стадия 0 – нет изменений на рентгенограмме органов грудной клетки (наблюдается у 5% больных).
- Стадия I – торакальная лимфаденопатия. Паренхима легких не изменена (30%).
- Стадия II – лимфаденопатия корней легких и средостения. Патологические изменения паренхимы легких (30%).
- Стадия III – патология легочной паренхимы без лимфаденопатии (15%).
- Стадия IV – необратимый фиброз легких (20%).
Следует учесть, что понятие стадий довольно условно, ведь заболевание протекает волнообразно – стадия прогрессирования может сменяться стадией стабилизации или регрессии .
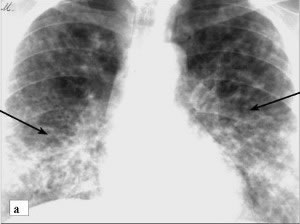
Диагностика
Как и при любом заболевании диагностика проводится поэтапно, от простых методов к сложным. При бессимптомном течении заболевания изменения легких и внутригрудных лимфоузлов обнаруживается при ежегодном прохождении флюорографического исследования. При наличии жалоб пациент обращается к врачу, и терапевт или пульмонолог проводит физикальное обследование, при необходимости назначается лабораторная, функциональная диагностика, рентгенография легких и/или компьютерная томография легких.
Для морфологической верификации диагноза применяется широкий спектр методов — от тонкоигольной бронхоскопической биопсии до видеоторакоскопического оперативного вмешательства со взятием участка легкого и лимфоузла. Обследование может проводиться как амбулаторно, так и в стационаре.

Лечение
Только после установления диагноза саркоидоза пульмонолог назначает лечение. Целью лечения саркоидоза являются достижение ремиссии, а желательно уменьшение распространенности патологического процесса, предупреждение формирования внелегочных форм заболевания, облегчение симптомов и улучшение качества жизни больных.
В нашей клинике помимо медикаментозных методов лечения саркоидоза достаточно давно и успешно применяются эфферентные методы. По данным литературы плазмаферез с экстракорпоральной модификацией лейкоцитов преднизолоном значительно снижает частоту рецидивов болезни при начальной и последующей терапии, важным условием которой является непрерывное наблюдение пациентов, их адекватное диагностическое сопровождение, соответствующее активности и тяжести процесса формирование программы эфферентной терапии. Выбор лечебной процедуры, а также противопоказания к проведению определяет врач отделения гравитационной хирургии крови после предварительной консультации.
Бронхиальная астма
Бронхиальная астма (БА) — хроническое воспалительное заболевание дыхательных путей, которое проявляется:
- полной или частичной обратимой обструкцией дыхательных путей, возникающей вследствие спазма гладкой мускулатуры бронхов, отека и инфильтрации стенки бронха воспалительными клетками, гиперсекреции слизи, утолщения базальной мембраны;
- эпизодами кашля, свистящих хрипов, одышки, чувства стеснения в груди, которые, как правило, бывают связаны с воздействием специфических триггерных факторов и возникают преимущественно в ночное время или ранним утром;
- гиперреактивностью дыхательных путей.

Бронхиальная обструкция или сужение просвета бронхов может быть обратима частично или полностью, спонтанно или под влиянием лечения.
По данным Всемирной организации здравоохранения во всем мире от астмы страдают 235 миллионов человек.
Диагноз БА является сугубо клиническим и устанавливается на основании жалоб и анамнестических данных пациента, клинико-функционального обследования с оценкой обратимости бронхиальной обструкции, специфического аллергологического обследования (кожные тесты с аллергенами и/или специфический IgЕ в сыворотке крови) и исключения других заболеваний.
Важнейшим фактором диагностики является тщательный сбор анамнеза, который укажет на причины возникновения, продолжительность и разрешение симптомов, наличие аллергических реакций у пациента и его кровных родственников, причинно-следственные особенности возникновения признаков болезни и ее обострений.
К инструментальным и лабораторным методам диагностики прибегают в случае отсутствия клинических симптомов при посещении врача и/или для дифференциальной диагностики в соответствии с медицинскими стандартами.
Классификация астмы по этиологии:
- Экзогенная бронхиальная астма (при воздействии аллергена внешней среды: пыльца растений, шерсть животных, плесневые грибки, клещи домашней пыли и т.д.)
- Эндогенная (инфекции, физическая нагрузка, психоэмоциональные раздражители)
- Смешанного генеза.
Также существуют особые формы бронхиальной астмы – такие, как аспириновая бронхиальная астма, ночная астма и др.

Лечение
После постановки диагноза врач назначает терапию соответственно степени тяжести заболевания. Из-за того, что наблюдается большое разнообразие тяжести течения астмы у различных людей и у одного и того же пациента в разные временные периоды применяется ступенчатый подход.
Цель этого подхода состоит в достижении контроля астмы с применением наименьшего количества препаратов. Количество и частота приема лекарств увеличивается (ступень вверх), если течение астмы ухудшается, и уменьшается (ступень вниз), если течение астмы хорошо контролируется. Ступенчатый подход также предполагает необходимость избегать или контролировать триггеры (пусковые факторы развития приступа) на каждой ступени.
Для облегчения приступов используются препараты для кратковременного приема. Лица со стойкими симптомами должны ежедневно принимать препараты продолжительного употребления (базисная терапия), чтобы взять под контроль воспаление и предотвратить обострение.
При экзогенной астме и повышенном аллергологическом статусе применяются эфферентные методы лечения. Несколько сеансов плазмафереза позволяет снизить в крови количество как антигенов, так и иммуноглобулина Е и циркулирующих иммунных комплексов, что может уменьшить дозу применяемых лекарственных средств.

Формирующаяся у больных фармакорезистентность к лекарственным средствам на фоне их длительного применения также требует проведения лечебного плазмафереза, повышающего чувствительность рецепторного аппарата с последующим снижением интенсивности базисной терапии.
Также следует помнить, что лекарство не является единственным средством борьбы с астмой.
Бронхиальная астма требует от больного длительного, тщательного соблюдения медикаментозных программ, особого режима жизни, целого ряда ограничений. От соблюдения этих условий зависит успешность предлагаемых специалистом программ ведения больных.
Источник
Методы диагностики бронхиальной астмы
Чтобы лечение бронхиальной астмы было правильным и эффективным, необходимо своевременно поставить этот диагноз. В чем заключаются трудности диагностики? Симптомы бронхиальной астмы могут возникать эпизодически, а их серьезность может недооцениваться пациентами или врачами.
Кроме того, нетипично протекающую бронхиальную астму легко спутать с другими заболеваниями бронхолегочной или сердечной систем, например, ХОБЛ, бронхит, сердечная недостаточность. Детям особенно сложно диагностировать бронхиальную астму, так как она может маскироваться под круп, бронхит и другие заболевания.
Постановка диагноза астмы у взрослых
Диагностика начинается со сбора анамнеза и жалоб.
Больной классической бронхиальной астмой может предъявлять жалобы на:
- одышку (в зависимости от тяжести заболевания она может быть постоянной или возникать приступообразно в виде удушья); свистящие хрипы (может слышать сам пациент, а могут быть слышны на расстоянии); чувство тяжести или заложенности в грудной клетке.
Имеет значение факт возникновения вышеперечисленных симптомов после контакта с аллергеном, в определенное время года, (осенью, весной), ночью и утром, при физической нагрузке, вдыхании холодного воздуха, дыма, газа, других ирритантов.
В анамнезе имеет значение:
- наличие астмы у кого-либо из родственников; наличие аллергического ринита; длительно текущий хронический бронхит; контакт с раздражающими веществами в быту или на работе.
При объективном обследовании врач может услышать жесткое дыхание и свистящие хрипы в легких. Однако иногда они могут отсутствовать, появляться только в период удушья или при выдохе с усилием.
Грудная клетка у таких больных раздутая, промежутки между ребер увеличены, при простукивании в запущенных случаях слышен коробочный звук.
Во время приступа у больного может появляться синюшность кожных покровов, в дыхании участвует вся вспомогательная мускулатура.
Методы исследования функции легких и интерпретация результатов
Спирометрия. Это исследование проводится до и после ингаляции бронхолитика. Главными показателями являются ОФВ1 — объем форсированного выдоха за 1 секунду и отношение ОФВ1/ФЖЕЛ (индекс Тиффно) — форсированная жизненная емкость легких. Критерием постановки диагноза «астма» является прирост ОФВ1 на 12 % или на 200 мл по сравнению со значениями до ингаляции бронхолитика и отношение ОФВ1/ФЖЕЛ>0,7. Эти показатели свидетельствуют об обратимости бронхиальной обструкции. Пикфлуометрия. Это исследование должно проводиться всеми больными бронхиальной астмой каждый день самостоятельно. С помощью него измеряется ПСВ — пиковая скорость выдоха. Она позволяет оценить не только тяжесть астмы, наличие обострения, но и оценить эффективность проводимого лечения. Имеет значение не сам показатель ПСВ, а его вариабельность в течение суток или в течение дня. При измерении ПСВ 2 раза в день разница ≥10 % свидетельствует о наличии обструкции. При измерении 1 раз в сутки разница должна быть не более 20 %. У больных, имеющих нормальные показатели спирометрии, можно провести провокационный тест с метхолином или гистамином. Измеряются те же спирометрические показатели, но после ингаляции этих препаратов. Эти тесты позволяют выявить скрытую обструкцию. Исследование мокроты. Проводится с целью обнаружения повышения уровня эозинофилов или нейтрофилов, свидетельствующих о наличии воспаления в дыхательных путях. Существуют специфические маркеры воспаления дыхательных путей. Концентрация окиси азота и окиси углерода в выдыхаемом воздухе у больных с бронхиальной астмой выше, чем у здоровых лиц. Этот метод диагностики используется редко. Иммунограмма. Это исследование проводится, чтобы обнаружить повышение уровня IgE в крови. IgE могут указывать на аллергическую природу астмы. Их нормальный уровень не превышает 100 МЕ/мл. Однако повышение IgE не является специфичным для бронхиальной астмы и рассматривать его отдельно нельзя.
Бронхиальную астму диагностируют, ориентируясь на комплекс обследований, а не на основании единственного исследования.
Как диагностировать астму у детей?
Диагностика бронхиальной астмы у детей строится на тех же принципах, что и у взрослых, но имеет свои особенности.
Нужно уточнить, отягощена ли наследственность по бронхиальной астме, имеется ли аллергия, были ли ранее приступы удушья. Наличие кашля как основного симптома. У детей распространен кашлевой вариант астмы, кашель появляется в ночное время и утром. Родители могут заметить эпизодически возникающие свистящие хрипы. Ребенок жалуется на удушье или трудность выдоха. Удушье может появляться при контакте с аллергенами. В таком случае нужно выяснить, прекращается ли приступ после устранения аллергического фактора.
Обострение астмы у детей характеризуется сухим кашлем без мокроты, свистом при дыхании, затруднением выдоха. При аусткультации врач может услышать не только свистящие хрипы, но и влажные, разнокалиберные. В целом при аускультации дыхание ослаблено.
Какие исследования проводятся детям?
Детям младшего возраста диагноз ставится на основании симптомов (более одного эпизода в месяц), анамнеза (аллергическое и наследственное отягощение), объективных данных (свистящие хрипы в легких при отсутствии ОРЗ), лабораторных данных (увеличение эозинофилов в крови). Спирометрия делается детям старше 6 лет. Исследуются ОФВ1 и ОФВ1/ФЖЕЛ. ОФВ1/ФЖЕЛ у детей должна быть >0,8-0,9. При подозрении на бронхиальную астму и наличие нормальной функции дыхания проводится нагрузочный тест бегом. Аллергологическое обследование подразумевает определение IgE на конкретные аллергены. Проводится анализ крови или кожные пробы. Исследование эозинофилов в крови и мокроте проводится всем детям с подозрением на бронхиальную астму, но только повышение эозинофилов не свидетельствует о наличии заболевания.
Отличие бронхиальной астмы
Дифференциальная диагностика бронхиальной астмы проводится в зависимости от того, есть ли бронхиальная обструкция.
При наличии обструктивных признаков астму дифференцируют с:
Если обструкции нет, нужно дифференцировать с:
- гипервентиляцией; дисфункцией голосовых связок; гастро-эзофагиальной рефлюксной болезнью; сердечной недостаточностью; ринитом; фиброзом легочной ткани; синдромом хронического кашля.
У детей нужно отличать астму от следующих заболеваний:
- бронхиолит; инородное тело или жидкость в дыхательных путях; муковисцидоз; пороки развития бронхолегочной системы; первичная цилиарная дискинезия; опухоли, кисты, сдавливающие дыхательные пути; интерстициальные заболевания легких; туберкулез; пороки сердца с застойными явлениями в легких.
Диагноз, поставленный своевременно и правильно, улучшит прогноз для пациента. Чем раньше диагностируется астма, тем меньше, но эффективней будет лечение, лучше контроль над заболеванием.
В. Дифференциальная диагностика бронхиальной астмы в межприступный период;
1. ХОЗЛ. Хронический бронхит и эмфизема легких обычно наблюдаются у курильщиков в среднем возрасте, характеризуются постоянным кашлем и одышкой при физической нагрузке. Бронходилататоры при этих случаях, как правило, являются неэффективными. Следует учитывать, что хронический бронхит и эмфизема легких могут быть осложнениями бронхиальной астмы. В этих случаях требуются исследования функции внешнего дыхания и рентгенография грудной клетки.
2. Аллергический бронхолегочной аспергиллез и экзогенные аллергический альвеолит. Характерно наличие выраженных системных проявлений, полисерозита, суставного синдрома, выявление в крови ауто-антител, специфичных для определенных нозологических форм диффузных заболеваний тканей. Саркоидоз легких отличается от ИФА системностью поражения, наличием синдрома Лефгрена, положительной реакцией Клейма, повышением в крови уровня ангиотензинпревращающего фермента; отсутствием тяжелой прогрессирующей дыхательной недостаточности; относительно доброкачественным и малосимптомным течением; наличием специфических саркоидозных бугорков на слизистой оболочке бронхов. В отличие от ИФА для диссеминированного туберкулеза легких характерны данные анамнеза о контакте с туберкулезным больным; перенесенный ранее туберкулез легких; рецидивирующие фибринозные или экссудативные плевриты; часто поражения других органов и систем; характерны рентгенологические изменения; положительные туберкулиновые пробы; выявления туберкулезной палочки в мокроте промывных вод. Для экзогенного аллергического альвеолита характерной особенностью является четкая связь развития болезни с известным этиологическим фактором. Наиболее важными признаками, которые отличают пневмокониозы от ИФА являются: связь развития заболевания с работой на запыленном производстве; частая локализация рентгенологических изменений в среднелатеральных легочных полях и тенденция к слиянию мелких очаговых теней в средние и крупные.
3.Хроническая обструкция верхних дыхательных путей, вызванная инородным телом, гипертрофированными небными миндалинами, аденоидами, реже диафрагмой гортани, трахеомаляцией, опухолью или сосудистым кольцом трахеи, проявляются периодической или постоянной одышкой и стридором.
4. Карциноидный синдром. В анамнезе возможны приступы одышки, схожие с приступами бронхиальной астмы. Диагноз ставят на основании анамнеза (периодические приливы и диарея) и лабораторных исследований (повышение концентрации 5-гидроксииндолуксусной кислоты в моче).
5. Муковисцидоз встречается у детей. Характерны длительный кашель, свистящее дыхание, частые пневмонии, синдром нарушенного всасывания, хроническая диарея, зловонный стул, задержка развития. Диагноз подтверждается, если концентрация хлора в поте превышает 60 мэкв / л.
6. Дефицит альфа 1-антитрипсина — аутосомно-рецессивное заболевание, для которого характерна прогрессирующая эмфизема легких. Начинается обычно в молодом возрасте. Заболевание развивается у гомозигот так, как и у гетерозигот. Диагноз ставят на основании определения активности и фенотипа α 1-антитрипсина.
7. Заболевания, выявляемые длительным кашлем, — желудочно-пищеводный рефлюкс, стекание секрета из задней стенки глотки при хронических синуситах и круглогодичном аллергическом ринните, применение ингибиторов АПФ. Следует учитывать, что длительный кашель может быть единственным проявлением бронхиальной астмы, нарушение функции внешнего дыхания при этом могут отсутствовать.
БА классифицируют на основе комплекса клинических, функциональных показателей, частоты применения бронхорасширяющих препаратов. Выделяют:
I степень — интермиттирующее течение заболевания;
II степень — легкое персистирующее течение;
III степень — средне-тяжелое персистирующее течение;
IV степень — тяжелое персистирующее течение.
Классификация бронхиальной астмы по тяжести течения заболевания
Источники:
https://ingalin. ru/astma/diagnostika-bronhialnoy-astmy. html
https://studopedia. su/20_124385_v-differentsialnaya-diagnostika-bronhialnoy-astmi-v-mezhpristupniy-period. html
Источник
Саркоидоз
(болезнь Бенье-Бека-Шаумана)
– системное доброкачественное заболевание
не уточненной этиологии, характеризующееся
развитием тканевых реакций продуктивного
типа с формированием эпителиоидно-клеточных
гранулем без казеоза с исходом в
рассасывание или в интерстициальный
фиброз.
Этиология:
достоверно не определена, выявлена
генетическая предрасположенность
(HLA-А1,
В8, В13)
к болезни.
Патогенез:
воздействие неизвестного этиологического
фактора —> накопление в альвеолах и
интерстиции легких активных альвеолярных
макрофагов —> гиперпродукция ИЛ-1,
активатора плазминогена, фибронектина
и др. —> скопление лимфоцитов, моноцитов,
фибробластов и их активация —>
лимфоидно-макрофагальная инфильтрация
легких —> альвеолит —> эпителиоидно-клеточные
гранулемы (центральная часть – из
эпителиодных и гигантских многоядерных
клеток Пирогова-Лангханса, по периферии
– лимфоциты, макрофаги, плазматические
клетки, фибробласты) —> фиброзирование
гранулем с развитием диффузного
интерстициального фиброза легких.
Основные
рентгенологические формы саркоидоза:
1.
Саркоидоз внутригрудных л.у.
2.
Саркоидоз внутригрудных л.у. и легких
3.
Саркоидоз легких
4.
Саркокидоз органов дыхания, комбинированный
с поражением других органов
5.
Генерализованный саркоидоз с поражением
органов дыхания
Международная
классификация саркоидоза:
стадия
I
– медиастинальная (лимфожелезистая)
форма – двустороннее увеличение
бронхопульмональных л.у., реже – л.у.
других групп (трахеобронхиальных,
паратрахеальных) до 3-5 см в диаметре с
четкими полициклическими контурами;
периаденит, изменения в легочной ткани,
сдавление органов средостения отсутствуют
стадия
II
– медиастинально-легочная форма –
сочетанное поражение внутригрудных
л.у. и легочной ткани диффузно-интерстициального
или очагового характера
стадия
III
– легочная форма – выраженные изменения
в легочной ткани в виде густой диссеминации
в средних отделах на фоне пневмосклероза
и эмфиземы; при прогрессировании процесса
эти изменения выявляются на всем
протяжении легочной ткани
стадия
IV
– легочной фиброз с признаками «сотового
легкого»
Клиническая
картина саркоидоза:
—
заболевают преимущественно женщины в
возрасте 20-40 лет
—
начало заболевания может быть бессимптомное
(саркоидоз
выявляется случайно при флюорографии),
постепенное
(жалобы на общую слабость, потливость
ночью, сухой кашель, боли в межлопаточной
области, прогрессирующая одышка), острое
(кратковременное повышение температуры
тела в течение 4-6 дней, мигрирующие боли
в крупных суставах, одышка, боль в грудной
клетке, сухой кашель, увеличенные,
безболезненные, не спаянные с кожей
периферические л.у., лимфаденопатия
средостения, узловатая эритема в области
бедер, голеней, разгибательной поверхности
предплечья).
Острое
начало может протекать в виде синдромов:
1) Лефгрена
– лимфаденопатия средостения, повышение
температуры тела, узловатая эритема,
артралгия, увеличение СОЭ и 2)
Хеерфордта-Вальденстрема
– лимфаденопатия средостения, повышение
температуры тела, паротит, передний
увеит, парез лицевого нерва.
—
наиболее характерно первично-хроническое
течение заболевания
(вначале поражаются легкие, затем другие
органы; у ½ больных спонтанное
выздоровление), реже – вторично-хроническое
течение
(развивается вследствие трансформации
острого течения; прогноз неблагоприятный).
—
поражение внутригрудных л.у.
(увеличиваются чаще прикорневые
бронхопульмональные, трахеобронхиальные,
паратрахеальные л.у. > 1,5 см — лимфаденопатия
средостения); увеличение
периферических л.у.
(чаще шейных и надключичных) –
безболезненны, не спаяны между собой и
с подлежащими тканями, плотноэластические,
никогда не изъязвляются, не нагнаиваются,
не распадаются и не образуют свищей
—
поражение бронхопульмональной системы:
а)
поражение легких — сухой или малопродуктивный
с небольшим выделением слизистой мокроты
кашель, боли в грудной клетке,
прогрессирующая одышка; при развитии
фиброза и эмфиземы легких значительно
ослабевает везикулярное дыхание
б)
поражение бронхов – малопродуктивный
кашель, рассеянные сухие, реже
мелкопузырчатые хрипы; при бронхоскопии
– эктазии сосудов (патогномично для
саркоидоза)
в)
поражение плевры в виде сухого или
экссудативного с большим количеством
лимфоцитов в экссудате плеврита
—
поражение органов пищеварения:
увеличение и болезненность околоушной
железы; поражение печени (ощущение
тяжести в правом подреберье, сухость и
горечь во рту, печень увеличена, плотная,
поверхность гладкая)
—
поражение селезенки
вплоть до гиперспленизма с лейкопенией,
тромбоцитопенией, гемолитической
анемией
—
поражения сердца
— саркоидозная инфильтрация, гранулематоз
и фиброз миокарда: одышка, боли в области
сердца при физической нагрузке,
сердцебиения, перебои, аритмии, расширение
границы сердца влево, глухость тонов,
систолический шум в области верхушки,
признаки сердечной недостаточности
—
поражение костно-суставной системы:
неинтенсивные боли в костях (из-за
остеопороза), обратимые асептические
артриты крупных суставов, проявляющиеся
преимущественно болями
—
поражение нервной системы
– периферическая нейропатия: снижение
чувствительности в области голеней и
стоп, снижение мышечной силы; саркоидозный
менингит; поражение спинного мозга с
развитием периферических параличей
—
поражение кожи
– узловатая эритема (болезненные
красноватые узлы в подкожной клетчатке
бедер, голеней, разгибательной поверхности
предплечий с изменениями цвета кожи
над ними от красного до желтовато-зеленого),
гранулематозный саркоидоз кожи (мелко-
или крупноочаговые эритематозные бляшки
на коже тыльных поверхностей кистей,
стоп, лица, в области старых рубцов),
саркоид Дарье-Руссо (плотные безболезненные
узлы 1-3 см в диаметре шарообразной формы
в подкожной клетчатке, не сопровождающиеся
изменениями кожи)
—
поражения глаз
в виде переднего и заднего увеитов,
конъюнктивита, помутнения роговицы,
катаракты, глаукомы и др.
Диагностика
саркоидоза органов дыхания:
1.
Лучевая диагностика (обзорная
рентгенография и томография средостения
в прямой и боковой проекциях):
а)
внутригрудная аденопатия – двустороннее
расширение средостения и корней легких
за счет увеличения л.у., удлинение тени
корней; на томограмме внутригрудные
л.у. в виде крупных конгломератов с
четкими контурами, округлой или овальной
формы
б)
диссеминация – наличие в легочной ткани
рассеянных теней гранулем от милиарных
до 0,7-1,0 см, более тесно расположенных у
междолевой плевры, аксиллярных зонах
в)
инфильтрация (пневмоническое поражение)
– инфильтративные изменения за счет
альвеолита, которые могут перекрывать
тени легочного поля и гранулем
г)
интерстициальные изменения – мелкосетчатая
ситовидная деформация легочного рисунка
с дальнейшим развитием в диффузный
фиброз и эмфизему
2.
Радиоизотопное сканирование легких с
цитратом Ga-67
– накапливается в пораженных л.у.,
легких, др. пораженных органах
3.
Фибробронхоскопия с биопсией – позволяет
обнаружить специфические гранулемы
без казеоза
4.
Медиастиноскопия, торакоскопия или
открытая биопсия легких – проводятся
в случае, когда другими методами диагноз
поставить не удалось
5.
Лабораторные исследования и пробы:
а)
ОАК: иногда эозинофилия, абсолютная
лимфопения
б)
БАК: определяется поражением внутренних
органов; повышено содержание АПФ (уровень
коррелирует с активностью процесса),
лизоцима
в)
иммунограмма: колебания активности
натуральных киллеров, снижение
фагоцитарной функции лейкоцитов,
увеличение абсолютного количества
В-лимфоцитов с гиперпродукцией ряда
иммуноглобулинов, ЦИК.
г)
проба Квейма: 0,15-0,2 мл стандартного
саркоидозного АГ вводят в/к в область
предплечья, через 3-4 недели место введения
АГ иссекается (обязательно с подкожной
клетчаткой) и исследуется гистологически;
реакция положительна при развитии
типичной саркоидозной гранулемы
д)
проба Манту с 2 ТЕ ППД-Л: отрицательная
Дифференциальный
диагноз:
медиастинальная форма – с ТБ внутригрудных
л.у., медиастинальной формой
лимфогранулематоза, различными видами
лимфом, лимфомой Кастлемана
(ангиофолликулярной гиперплазией л.у.),
иерсиниозом, фелинозом; легочно-медиастинальная
форма – с диссеминированным ТБ острого
и подострого течения, бронхоальвеолярных
раком, легочно-медиастинальной формой
лимфогранулематоза, гемосидерозом,
гистиоцитозом Х, кониозом, экзогенным
аллергическим альвеолитом, лимфогенным
карциноматозом, лимфоматоидным
гранулематозом; легочная форма – с
идиопатическим фиброзирующим альвеолитом,
поражением легких при системных
заболеваниях соединительной ткани,
васкулитах, микозами и др.
Лечение
саркоидоза:
1.
ГКС – показаны при: а) наличии внелегочных
проявлений; б) ухудшении зрения; в)
поражении миокарда; г) поражении ЦНС;
д) прогрессирующем течении заболевания;
е) рецидивах болезни с выраженными
клиническими проявлениями и нарушениями
функции внешнего дыхания; ж) гиперкальциемии,
гиперкальциурии: начальная доза
преднизолона 15-20 мг/сут, со 2-ого месяца
терапии – снижение дозы до поддерживающей
5-10 мг/сут в течение 6-36 мес; возможна
интермиттирующая терапия – 25-30 мг/сут
преднизолона внутрь через день с
постепенным снижением дозы на ¼ таблетки
каждые 7 дней до 7,5 мг/сут к 6 мес. терапии;
при поражении слизистой бронхов,
бронхообструкции – ингаляционные ГКС
(флутикозон, будесонид).
2.
При неэффективности ГКС – цитостатики:
метотрексат 10-25 мг/неделю, азатиоприн
100-150 мг/сут, циклофосфамид 50-150 мг/сут
3.
При поражении кожных покровов, слизистой
носа — «малые иммунодепрессанты»: делагил
750 мг/сут, плаквенил 200-400 мг/сут 5-6 мес
4.
При неэффективности ГКС и наличии
интерстициального фиброза –
антифибротическая терапия: интерферон
гамма 1
100 мг п/к ежедневно 6 мес.
5.
Антицитокиновая терапия пентоксифиллином
25 мг/кг в течение 6 мес. (ингибирует
выработку альвеолярными макрофагами
ФНО),
антиоксидантными комплексами в течение
2 мес.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник


