Дифференциальная диагностика при облитерирующем атеросклерозе сосудов нижних конечностей
Клинические проявления облитерирующего атеросклероза нижних конечностей могут быть схожи с целым рядом других заболеваний периферических артерий, что обусловливает необходимость проведения дифференциальной диагностики. Методически верификация диагноза проводится на основании сравнения признаков, присущих облитерирующему атеросклерозу и другим заболеваниям периферических артерий по нескольким параметрам (морфологические изменения стенки артерии, патофизиологические характеристики течения болезни, клинические особенности течения заболевания) и др.
Неспецифический аортоартериит (НАА) встречается у лиц в возрасте до 40 лет. При

Рис. 14.14. Болезнь Рейно
НАА наблюдаются пролиферативно-воспалительные изменения всех слоев стенки аорты и ее ветвей с лимфоцитарной инфильтрацией. Наличие плазматических и гигантских клеток, фибринозный отек, некроз адвентиции сосуда, деструкция мышечных и эластических структур стенки артерии в сочетании с гиперплазией интимы обусловливают стенозирование просвета сосуда. Отсюда и первое название болезни – болезнь отсутствия пульса (Такаясу). Наличие таких признаков заболевания является основанием к отрицанию диагноза облитерирующего атеросклероза нижних конечностей.
Облитерирующий эндартериит поражает людей в возрасте до 40 лет. Заболевание сначала поражает мелкие сосуды (артериолы, артерии малого и среднего калибра), распространяясь на более крупные (прогрессирующий тип «снизу-вверх»). Факторами риска развития заболевания являются: переохлаждение, обморожение конечностей, курение, злоупотребление алкогольными напитками, вибрация, перенесенные инфекционные заболевания (сыпной, брюшной тиф и другие). В отличие от атеросклеротического процесса, заболевание характеризуется симметричностью поражения конечностей, хроническим непрерывно прогрессирующим течением.
Облитерирующий тромбонгиит впервые описан Леоном Бюргером 8 1908 г. Заболевание возникает внезапно, протекает остро и быстро приводит к инвалидиэации больного (некроз, гангрена). Отличительным признаком тромбангиита от других форм сосудистой патологии является сочетанное поражение артерий и вен конечностей по типу множественных тромбообразований (с наибольшей вероятностью аллергического генеза).
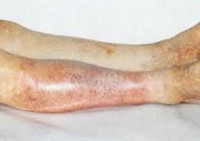
Болезнь Рейно (болезнь молодых женщин) характеризуется нарушением кровообращения в дистальных отделах конечностей, лица (рис. 14.14). Сначала появляются парестезии, в дальнейшем – онемение, фликтены, язвы и некрозы. Такие процессы развиваются постепенно, чаще всего без явных предвестников болезни. У большинства больных женщин (иногда злостные курильщики, алкоголики) развиваются некротические процессы на кончике носа, ушах, фаланг пальцев, очень редко – на кончике языка.
«Мертвый палец» (болезнь Рейля). Заболевание встречается в молодом возрасте с одинаковой частотой у лиц мужского и женского пола.
У больного внезапно наступает спазм пальцевых артерий и вен, изменяется окраска кожи пальцев (становится мертвенно-бледной), появляется чувство онемения, нарушение функций пальца. Чаще всего поражаются II-IV пальцы кисти. По окончании спазма кровеносных сосудов (через 3-5 мин.) кожа пальца приобретает нормальную окраску и все неприятные ощущения и функциональные нарушения исчезают.
Акроцианоз – болезнь мелких сосудов дистальных отделов конечностей. Появляется мучительная синюшность на кистях и стопах, которая быстро исчезает при поднятии конечности вверх, что отличает акроцианоз от других форм сосудистой патологии. Природа заболевания неизвестна. «Штрихами к портрету» болезни является ряд признаков. Больные акроцианозом страдают повышенной зябкостью. У них быстро нарушается трофика тканей конечностей. Кожа кистей и стоп теряет эластичность, становится легко ранимой, отечной. Нередко на коже возникают трещины, мокнущие язвы, боли. Все это в целом приводит к ограничению трудоспособности больного.
Эритромелалгия (болезнь Митчелла, 1878 г.) характеризуется внезапным появлением острого приступа сильных, жгучих или колющих болей, чувством жара в дистальных отделах одной из конечностей. Чаще поражается кисть, реже – стопа. Кожа на ладонной кисти или подошвенной поверхности стопы диффузно краснеет в виде пятен. Нередко пятна сливаются, вокруг них кожа покрывается потом, становится болезненной, напряженной, горячей. Подобные изменения могут наблюдаться в других частях тела – на ушных раковинах, кончике носа. Во время приступа температура тела повышается до 40 °С. На месте покраснения могут образовываться пузырьки, наполненные серозной жидкостью. Природа заболевания неизвестна.
Дифференциальная диагностика должна проводиться с острыми инфекционными поражениями кожи, подкожной клетчатки (рожистое воспаление, флегмона). Лечение – консервативное (гормоны, витамины, спазмолитические препараты), реже – хирургическое (симпатэктомия).
Синдром грудного выхода (верхней аппертуры) характеризуется окклюзией подключичной артерии вследствие ее травматического повреждения дополнительным шейным ребром, мышцами шеи, аномально расположенными поперечными отростками шейных позвонков (рис. 14.15). При данной патологии происходит «сбрасывание» артериальной крови в верхние конечности из позвоночных артерий (от 50 мл до 150 мл крови в час), что определяется в клинике как синдром обкрадывания головного мозга; в некоторых случаях на первый план выступает нарушение мозгового кровообращения.
Синдром облитерации подколенной артерии травматического генеза описан в 1878 г. Стюартом. Им впервые был установлен феномен облитерации подколенной артерии при варианте ее высокого деления (на переднюю и заднюю берцовые) и травматизации ее ножками икроножной мышцы. В таких случаях в стенке артерии развивается продуктивное воспаление, которое приводит к сужению про-

Рис. 14.15. Подключичное «обкрадывание», вызванное окклюзией подключичной артерии:
1 – позвоночная артерия; 2 – подключичная артерия
света артерии и полному закрытию ее просвета со всеми вытекающими последствиями (некроз, гангрена).
Острый посттравматический спазм магистральной артерии встречается при переломе, тупой травме конечности. Характеризуется бледностью кожных покровов, снижением местной температуры, разлитой болью в конечности, снижением тактильной чувствительности (но не более). Через 20-30 мин. спазм артерии проходит, кровоток восстанавливается, как правило, без последствий.
Посттравматические артериовенозные фистулы, пульсирующая гематома редко протекают с признаками недостаточного артериального кровотока в тканях. Обычно клинические признаки имеют локальный характер в виде наличия эластического образования (после травмы) в проекции сосудистого пучка, периодических кровотечений из раны в области травмы, местного повышения температуры кожи, наличия видимой пульсации образования, систолического шума над ним при аускультации.
Очень редко причиной боли в конечности может быть сосудистое новообразование.
Болезнь Барре – Массона характеризуется образованием сосудистых гломусов под под- ногтевой пластинкой большого пальца стопы (чаще всего, но не обязательно). Клинически проявляется сильной болью в пальце, которая не устраняется консервативными методами. Прекратить страдание больного может только операция.
Источник
№№ п/п | Признаки | Атеросклероз | Эндартериит |
Клинические | |||
1. | Начало | Обычно | Обычно |
2. | Болевой | Симптом | Симптом |
3. | Охлаждение, | Редко | Часто |
4. | Сопутствующие | Часто | Редко |
5. | Сахарный | Приблизительно | Обычно |
6. | Гиперхолестеринемия | Приблизительно | Редко |
7. | Отсутствие | Отсутствует | Отсутствует |
8. | Отсутствие | Отсутствует | Отсутствует |
9. | Характер | Преобладающее | Нередкое |
10 | Окклюзирующий | Проксимальный, | Дистальный, |
11. | Сосудистый | Часто | Редко |
12. | Острый | Часто | Реже |
13. | Клиническое | Относительно | Более |
Ангиографические | |||
14. | Равномерно | Не | Как |
15. | Неравномерная | Часто | Не |
16. | Симптом | Часто | Не |
17. | Сегментарная | Часто | Обычно |
18. | Окклюзия | Крайне | Определяется |
19. | Кальциноз | Часто | Редко |
4. Формулирование клинического диагноза:
При
формулировании клинического диагноза
указывают 1)
основной
диагноз, 2)
осложнение
основного заболевания,
3)
сопутствующую
патологию
( п. п. 2 и 3 – при наличии таковых).
Пример формулирования
клинического диагноза:
1)
Основной
— Облитерирующий атеросклероз сосудов
нижних конечностей, атеросклеротическая
окклюзия правой поверхностной бедренной
артерии, левой подколенной артерии,
хроническая ишемия нижних конечностей
IIБ степени справа, IIIА степени слева;
2)
осложнение
– острый тромбоз левой подколенной
артерии, острая ишемия III
степени;
3)
сопутствующий
– ИБС,
коронарокардиосклероз, гипертоническая
болезнь IIB
ст.
Лечение
больных ХОЗАК.
5.1.
Выбор лечебной тактики определяется
характером поражения (этиологией,
морфологическими особенностями), стадией
заболевания, возрастом и общим состоянием
больного, наличием сопутствующих
заболеваний.
Консервативные
методы лечения применяются при всех
формах окклюзирующих заболеваний в
начальной стадии — при I-II стадиях
хронической ишемии, при отказе больного
от операции, при отсутствии условий для
выполнения операции, а также при крайне
тяжелом общем состоянии пациента.
5.2.
Консервативная терапия.
Должна быть комплексной, направленной
на разные звенья патогенеза и устранение
симптомов заболевания. Основные ее
задачи:
профилактика
прогрессирования основного заболевания;ликвидация
влияния неблагоприятных факторов
(факторов риска — курение, охлаждение,
стрессов и др.);ликвидация
ангиоспазма;стимуляция
развития коллатерального кровообращения;нормализация
нейротрофических и обменных процессов
в тканях пораженной конечности;улучшение
микроциркуляции и реологических свойств
крови;нормализация
расстройств системы гемостаза;симптоматичное
лечение.
Больным
рекомендуют питание с низким содержимым
холестерина
Для
профилактики прогрессирования
атеросклеротического процесса —
применение гиполипидемических и
противосклеротических препаратов
(липокаин, метионин, липостабил, линетол
(конопляное масло), мисклерон, диоспонин,
продектин, аскорбиновая кислота, йодистые
препараты).
В
последние годы для профилактики и
лечения атеросклероза, в т.ч. при
атеросклеротических поражениях артерий
конечностей, рекомендуется применения
статинов
(симвастатина, аторвастатина, др.),
которые имеют выраженные антиатерогенные
свойства – ингибируют синтез холестерина,
имеют липидоснижающий эффект, обладают
важными «плейотропными» эффектами —
уменьшают системное воспаление, улучшают
функцию эндотелия сосудов, имеют
антитромботическое действие. Все это
предопределяет снижение уровня
холестерина, стабилизирует
атеросклеротическую бляшку, существенным
образом уменьшает системное и местное
воспаление стенки сосудов.
Ликвидация
ангиоспазма и стимуляция развития
коллатерального кровообращения
в ишемизированной конечности достигается
медикаментозными, физиотерапевтическими
и бальнеологическими средствами:
1)
применение новокаиновых блокад
(паранефральная, симпатическая,
экстрадуральная ирригационная (введение
2-3 раза в сутки на протяжении 2-3 недель
по катетеру смеси с 25 мл 0,25% раствора
новокаина, 0,3 % раствора дикаина 2 мл.,
витамин В1
1 мл, 2-3 мл 96
спирта), которые прерывают поток
патологических импульсов и влияют на
трофическую функцию нервной системы и
капиллярный кровоток;
2)
введение раствора новокаина внутривенно
капельно (20-30 мл 0,5% раствора) и
внутриартериально (по методу Еланского
— 1 % раствор новокаина 10 мл + 1 мл 1 % раствора
морфия каждый день или через день до
8-10 раз; за методом Вишневского — 100-150 мл
раствора Рингера + 25 мл 0,25 % раствора
новокаина + 5000-10000 ед. гепарина + 3 мл
1 % раствора метиленовой сини + 0,2 мл
ацетилхолина + 4 мл но-шпы 1 раз в 3-4 дня
до 6-10 введений);
3)
введение вазодилататоров 3-х групп: а)
миотропного действия ( но-шпа, папаверин,
никошпан, никоверин, галидор и др.), б)
действующих в области периферических
холинореактивных систем — через
вегетативную нервную систему (бупатол,
мидокалм, андекалин, каликреин-депо,
дельминал, дипрофен, спазмолитин,
никотиновая кислота и др.). в)
ганглиоблокирующего действия (блокирующие
Н-холинореактивные системы вегетативных
узлов) — бензогексоний, пентамин, димеколин
и др.; необходимо помнить, что при
начальных стадиях заболевания эффективны
все 3 группы спазмолитиков, а в IV стадии
— только 1-й группы, потому что препараты
2-й и 3-й групп усиливают атонию
капилляров, увеличивая нарушение
кровообращения в пораженной конечности.
Нормализация
нейротрофических и обменных процессов
в тканях пораженной конечности–
применение комплекса витаминов (В1,
В6, В15,
Е, РР).
Препараты
солкосерил и
актовегин —
активизируют окислительные процессы
в тканях, содействуют восстановлению
репаративных свойств тканей, влияют на
обменно-трофическую функцию тканей
даже в условиях ослабленного кровотока
(вводятся внутриартериально по 8мл,
внутривенно по 6-20 мл на 250 мл физраствора
или раствора глюкозы, внутримышечно по
4 мл на курс лечения в количестве 20-25
введений).
Улучшение
микроциркуляции
и реологических свойств крови
достигается применением гемокорректоров
— препаратов низкомолекулярного декстрана
(реополиглюкина, реомакродекса,
желатиноля, реоглюмана) и производного
поливинилпирролидона (гемодеза), которые
улучшают текучесть крови, уменьшая ее
вязкость за счет гемодилюции, уменьшают
клеточную агрегацию, препятствуют
внутрисосудистому тромбозу (создают
отрицательно заряженный мономолекулярный
слой, отталкивающий отрицательно
заряженные форменные элементы крови,
тромбин, фибрин), увеличивают ОЦК,
повышая коллоидно-осмотическое давление
и содействуя переходу интерстициальной
жидкости в сосудистое русло).
Нормализация
гемокоагуляции
(при ее повышении) осуществляется
применением антикоагулянтов прямого
(гепаринов) и непрямого (пелентан,
фенилин, синкумар, варфарин и др.)
действия, а также, дезагрегантов
(ацетилсалициловая кислота, трентал,
сермион, дипиридамол).
Необходимо
отметить эффективность длительных
внутриартериальных инфузий
многокомпонентными инфузионными
смесями, которые включают вышеперечисленные
лекарственные препараты, с помощью
специальных аппаратов («Капель» и др.)
путем катетеризации бедренной артерии
или ее ветвей (a. еpigastrica superior и др.),
методом регионарной перфузии. Состав
инфузата по А.А.Шалимову: физраствор,
реополиглюкин, гепарин, никотиновая
кислота, АТФ, витамины С, В1,
В6,
0,25% раствор новокаина, обезболивающие
средства, через каждые 6 часов по 2 мл
но-шпы, антибиотики, кортикостероидные
гормоны (преднизолон по 10-15 мг на сутки
4-6 дней, потом по 5 мг 4-5 дней), димедрол
или пипольфен.
Физиотерапевтическое
лечение — тока
Бернара, УВЧ, электрофорез с новокаином
и спазмолитиками, а также баротерапия
в камере Кравченко и электроимпульсная
баротерапия в камере Шмидта, ГБО.
Симптоматичное
лечение направлено на устранение
болевого синдрома, воспалительных
явлений, борьба с инфекцией, стимуляция
заживления трофических язв и т.п.
Соседние файлы в папке хирургия
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
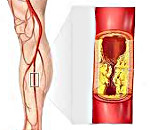
Облитерирующий атеросклероз – это окклюзионно-стенотическое поражение артерий нижних конечностей, приводящее к недостаточности кровообращения различной степени выраженности. Облитерирующий атеросклероз проявляется зябкостью, онемением стоп, перемежающейся хромотой, болью, трофическими нарушениями. Основу диагностики облитерирующего атеросклероза составляет периферическая ангиография, ультразвуковое исследование артерий, МРА и МСКТ-ангиография. Консервативное лечение облитерирующего атеросклероза проводится анальгетиками, спазмолитиками, антиагрегантами. Хирургические методы включают протезирование, эндартерэктомию, тромбоэмболэктомию, баллонную ангиопластику, шунтирование.
Общие сведения
Облитерирующий атеросклероз — хроническое заболевание периферических артерий, характеризующееся их окклюзионным поражением и вызывающее ишемию нижних конечностей. В кардиологии и сосудистой хирургии облитерирующий атеросклероз рассматривается как ведущая клиническая форма атеросклероза (третья по частоте после ИБС и хронической ишемии головного мозга). Облитерирующий атеросклероз нижних конечностей встречается в 3-5% случаев, преимущественно у мужчин старше 40 лет. Окклюзионно-стенотическое поражение чаще затрагивает крупные сосуды (аорту, подвздошные артерии) или артерии среднего калибра (подколенные, большеберцовые, бедренные). При облитерирующем атеросклерозе артерий верхних конечностей обычно поражается подключичная артерия.
Облитерирующий атеросклероз
Причины
Облитерирующий атеросклероз представляет собой проявление системного атеросклероза, поэтому его возникновение связано с теми же этиологическими и патогенетическими механизмами, которые вызывают атеросклеротические процессы любой другой локализации.
Согласно современным представлениям, атеросклеротическому поражению сосудов способствуют дислипидемия, изменение состояния сосудистой стенки, нарушение функционирования рецепторного аппарата, наследственный (генетический) фактор. Основные патологические изменения при облитерирующем атеросклерозе затрагивают интиму артерий. Вокруг очагов липоидоза разрастается и созревает соединительная ткань, что сопровождается образованием фиброзных бляшек, наслоением на них тромбоцитов и сгустков фибрина.
При нарушении кровообращения и некрозе бляшек образуются полости, заполненные тканевым детритом и атероматозными массами. Последние, отторгаясь в просвет артерии, могут попадать в дистальное кровяное русло, вызывая эмболии сосудов. Отложение солей кальция в измененных фиброзных бляшках довершает облитерирующее поражение сосудов, приводя к их непроходимости. Стенозирование артерий более чем на 70% от нормального диаметра приводят к изменению характера и скоростных показателей кровотока.
Факторами, предрасполагающими к возникновению облитерирующего атеросклероза, служат курение, употребление алкоголя, повышенный уровень холестерина крови, наследственная предрасположенность, недостаточная физическая активность, нервные перегрузки, климакс. Облитерирующий атеросклероз чаще развивается на фоне имеющихся сопутствующих заболеваний — артериальной гипертонии, сахарного диабета (диабетическая макроангиопатия), ожирения, гипотиреоза, туберкулеза, ревматизма. Местные факторы, способствующие окклюзионно-стенотическому поражению артерий, включают ранее перенесенные отморожения, травмы ног. Практически у всех больных с облитерирующим атеросклерозом обнаруживается атеросклероз сосудов сердца и головного мозга.
Классификация
В течении облитерирующего атеросклероза нижних конечностей, выделяют 4 стадии:
- 1 – безболевая ходьба возможна на расстояние более 1000 м. Боли возникают только при тяжелой физической нагрузке.
- 2а — безболевая ходьба на расстояние 250-1000 м.
- 2б — безболевая ходьба на расстояние 50-250 м.
- 3 – стадия критической ишемии. Дистанция безболевой ходьбы составляет менее 50 м. Боли также возникают в покое и по ночам.
- 4 – стадия трофических расстройств. На пяточных областях и на пальцах появляются участки некрозов, которые в дальнейшем могут вызвать гангрену конечности.
С учетом локализации окклюзионно-стенотического процесса различают: облитерирующий атеросклероз аорто-подвздошного сегмента, бедренно-подколенного сегмента, подколенно-берцового сегмента, многоэтажное поражение артерий. По характеру поражения выделяют стеноз и окклюзию.
По распространенности облитерирующего атеросклероза бедренных и подколенных артерий различают V типов окклюзионно-стенотического поражения:
- I – ограниченная (сегментарная) окклюзия;
- II – распространенное поражение поверхностной бедренной артерии;
- III – распространенная окклюзия поверхностной бедренной и подколенной артерий; область трифуркации подколенной артерии проходима;
- IV – полная облитерация поверхностной бедренной и подколенной артерии, облитерация развилки подколенной артерии; проходимость глубокой бедренной артерии не нарушена;
- V — окклюзионно-стенотическое поражение бедренно-подколенного сегмента и глубокой артерии бедра.
Варианты окклюзионно-стенотического поражения подколенно-берцового сегмента при облитерирующем атеросклерозе представлены III типами:
- I — облитерация подколенной артерии в дистальной части и берцовых артерий в начальных отделах; проходимость 1, 2 или 3 артерий голени сохранна;
- II — облитерация артерий голени; дистальная часть подколенной и берцовые артерии проходимы;
- III — облитерация подколенной и берцовых артерий; отдельные сегменты артерий голени и стопы проходимы.
Симптомы облитерирующего атеросклероза
Долгое время облитерирующий атеросклероз протекает бессимптомно. В некоторых случаях его первым клиническим проявлением становится остро развившийся тромбоз или эмболия. Однако обычно окклюзионно-стенотическое поражение артерий конечностей развивается постепенно. К начальным проявлениям облитерирующего атеросклероза относят зябкость и онемение в стопах, повышенную чувствительностью ног к холоду, «ползание мурашек», жжение кожи. Вскоре появляются боли в икроножных мышцах при ходьбе на длинные дистанции, что свидетельствует о сужении сосудов и снижении кровенаполнения тканей. После кратковременной остановки или отдыха боли стихают, позволяя больному возобновить движение.
Перемежающаяся хромота или синдром периферической ишемии – наиболее постоянный и ранний признак облитерирующего атеросклероза. Вначале боли вынуждают пациента останавливаться только при ходьбе на значительные дистанции (1000 м и более), а затем все чаще, через каждые 100-50 м. Усиление перемежающейся хромоты отмечается при подъеме в гору или лестницу. При синдроме Лериша – атеросклеротических изменениях аорто-подвздошного сегмента боль локализуется в мышцах ягодиц, бедер, поясничной области. У 50 % больных окклюзия аорто-подвздошного сегмента проявляется импотенцией.
Ишемия тканей при облитерирующем атеросклерозе сопровождается изменением окраски кожи нижних конечностей: вначале заболевания кожа становится бледной или цвета слоновой кости; в поздних стадиях облитерирующего атеросклероза стопы и пальцы приобретают багрово-синюшную окраску. Отмечается атрофия подкожной клетчатки, выпадение волос на голени и бедрах, гиперкератоз, гипертрофия и слоистость ногтевых пластин. Признаками угрожающей гангрены служит появление незаживающих трофических язв в области нижней трети голени или стопы. Малейшие повреждения (ушибы, царапины, потертости, мозоли) ишемизированной конечности могут повлечь за собой развитие некрозов кожи и гангрены.
В целом, сценарий течения облитерирующего атеросклероза может развиваться по трем вариантам. При острой форме облитерирующего атеросклероза (14%) быстро нарастает обтурация участка артерии, бурно и стремительно развиваются трофические нарушения вплоть до гангрены. Больные нуждаются в срочной госпитализации и ампутации конечности. Приблизительно у 44% пациентов клиника облитерирующего атеросклероза развивается подостро и протекает с рецидивирующими сезонными обострениями. В этом случае проводится курсовое стационарное и поликлиническое лечение, которое позволяет замедлить прогрессирование облитерирующего атеросклероза. Относительно благоприятно протекает хроническая форма облитерирующего атеросклероза (42%): за счет хорошо сохранной проходимости магистральных сосудов и развитой коллатеральной сети длительно отсутствуют трофические нарушения. При данном клиническом варианте амбулаторное лечение дает хороший терапевтический эффект.
Диагностика
В алгоритм диагностического обследования пациента с подозрением на облитерирующий атеросклероз входит консультация сосудистого хирурга, определение пульсации артерий конечностей, измерение АД с вычислением лодыжечно-плечевого индекса, УЗДГ (дуплексное сканирование) периферических артерий, периферическая артериография, МСКТ-ангиография и МР-ангиография.
При облитерирующем атеросклерозе пульсация ниже места окклюзии ослаблена или отсутствует, над стенозированными артериями выслушивается систолический шум. Пораженная конечность обычно холодная на ощупь, бледнее противоположной, с выраженными признаками мышечной атрофии, в тяжелых случаях – с трофическими нарушениями.
УЗДГ и ДС позволяет определить проходимость артерий и уровень окклюзии, оценить степень кровоснабжения в дистальных отделах пораженной конечности. С помощью периферической ангиографии при облитерирующем атеросклерозе устанавливается протяженность и степень окклюзионно-стенотического поражения, характер развития коллатерального кровообращения, состояние дистального артериального русла. Томографическое исследование в сосудистом режиме (МСКТ- или МР-ангиография) подтверждают результаты рентгеноконтрастной ангиографии.
Дифференциальная диагностика облитерирующего атеросклероза проводится с облитерирующим эндартериитом, облитерирующим тромбангиитом, болезнью и синдромом Рейно, невритом седалищного нерва, склерозом Монкеберга.
Лечение облитерирующего атеросклероза
При выборе методов лечения облитерирующего атеросклероза руководствуются распространенностью, стадией и характером течения заболевания. При этом может применяться медикаментозное, физиотерапевтическое, санаторное, а также ангиохирургическое лечение.
Для торможения прогрессирования атеросклеротических изменений артерий необходимо устранение факторов риска — коррекция артериальной гипертензии, нарушений углеводного и липидного обмена, отказ от курения. От соблюдения данных мер во многом зависит эффективность сосудистой терапии облитерирующего атеросклероза.
Консервативная терапия
Медикаментозное лечение облитерирующего атеросклероза проводится препаратами, уменьшающими агрегацию эритроцитов (инфузии реополиглюкина, декстрана, пентоксифиллина), антитромботическими препаратами (ацетилсалициловая к-та), спазмолитиками (папаверин, ксантинола никотинат, дротаверин), витаминами. Для купирования болевого синдрома используются анальгетики, паранефральные и паравертебральные блокады. При острой окклюзии (тромбозе или эмболии) показано введение антикоагулянтов (подкожное и внутривенное введение гепарина) и тромболитиков (внутривенное введение стрептокиназы, урокиназы).
Из немедикаментозных методов в лечении облитерирующего атеросклероза находит применение:
- гипербарическая оксигенация;
- физиотерапевтические (электрофорез, УВЧ, магнитотерапия, интерференцтерапия);
- бальнеологические процедуры (сероводородные, хвойные, радоновые, жемчужные ванны; грязевые аппликации);
- озонотерапия,
- ВЛОК.
При образовании трофических язв проводятся перевязки с препаратами местного действия, лазерная обработка, по показаниям — кожно-пластическое закрытие дефекта.
Хирургическое лечение
Хирургическое лечение облитерирующего атеросклероза 2-3 стадии может проводиться путем эндоваскулярных или открытых вмешательств. К методам реваскуляризации нижних конечностей следует отнести:
- дилатацию/стентирование пораженных артерий,
- эндартерэктомию,
- тромбоэмболэктомию,
- шунтирующие операции (аорто-бедренное, аорто-подвздошно-бедренное, подвздошно-бедренное, бедренно-бедренное, подмышечно-бедренное, подключично-бедренное, бедренно-берцовое, бедренно-подколенное, подколенно-стопное шунтирование),
- протезирование (замещение) пораженного сосуда синтетическим протезом или аутовеной,
- профундопластику,
- артериализацию вен стопы.
Паллиативные вмешательства при облитерирующем атеросклерозе проводятся при невозможности радикального хирургического лечения и направлены на усиление коллатерального кровообращения в пораженной конечности. В их число входят поясничная симпатэктомия, реваскуляризирующая остеотрепанация, периартериальная симпатэктомия и др. При 4 стадии облитерирующего атеросклероза наиболее часто показана ампутация конечности до оптимального уровня, учитывающего границы ишемических расстройств.
Прогноз и профилактика
Облитерирующий атеросклероз – серьезное заболевание, занимающее 3-е место в структуре смертности от сердечно-сосудистой патологии. При облитерирующем атеросклерозе велика опасность развития гангрены, требующей выполнения высокой ампутации конечности. Прогноз облитерирующего заболевания конечностей во многом определяется наличием других форм атеросклероза – церебрального, коронарного. Течение облитерирующего атеросклероза, как правило, неблагоприятно у лиц с сахарным диабетом.
Общие меры профилактики включают устранение факторов риска атеросклероза (гиперхолестеринемии, ожирения, курения, гиподинамии и др.). Чрезвычайно важно предупреждение травм стопы, гигиенический и профилактический уход за ногами, ношение удобной обуви. Систематические курсы консервативной терапии облитерирующего атеросклероза, а также своевременно проведенная реконструктивная операция позволяют сохранить конечность и заметно повысить качество жизни больных.
Источник


