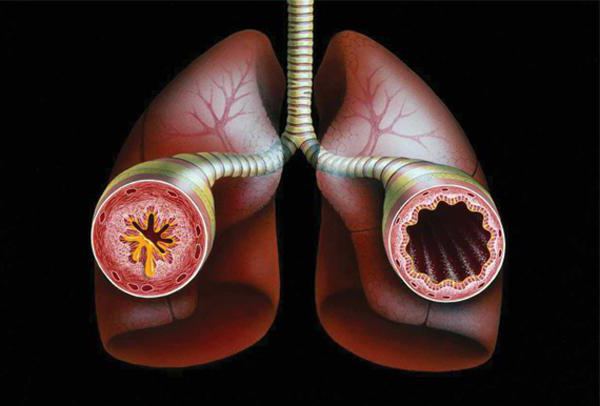
Даи расшифровка бронхиальная астма
Приступы (или обострения) БА возникают время от времени, однако воспаление в дыхательных путях при этом сохраняется постоянно. Во многих случаях лекарства должны применяться ежедневно для того, чтобы контролировать симптомы, улучшать функцию легких и предотвращать обострения. Могут быть также необходимы препараты для купирования симптомов болезни, таких как свистящие хрипы, стеснение в грудной клетке и кашель.
Таким образом, при бронхиальной астме существует 2 вида лечения:
«профилактическое»– противовоспалительное, контролирующее и симптоматическое, применяющееся главным образом для купирования приступа (для наглядности можно воспользоваться таблицами).
Противовоспалительные лекарства в виде ингаляторов. К ним относятся ингаляционные глюкокортикостероиды (ИГКС), β2-агонисты длительного действия, комбинация ИГКС и β2-агонисты длительного действия в одном ингаляторе, кромоны (последние потеряли свою актуальность и применяются, главным образом, для лечения астмы легкого течения у детей).
В настоящее время ИГКС являются наиболее эффективными противовоспалительными средствами для лечения бронхиальной астмы. Они эффективно уменьшают выраженность симптомов БА, улучшают качество жизни и функцию легких, уменьшают бронхиальную гиперреактивность (повышенную чувствительность на факторы внешней среды), угнетают воспаление в дыхательных путях, снижают частоту и тяжесть обострений. Однако, эти препараты не излечивают астму, и в случае их отмены у части пациентов в течение недель или месяцев происходит ухудшение состояния (для наглядности можете воспользоваться таблицей).
Профилактические средства от бронхиальной астмы | Средства от приступов астмы | |||||
Главные противовоспалительные препараты (ингаляционные гормоны) | Бронхорасширители длительного действия | Комбинированные препараты (гормон+длительный бронхорасширитель) | Ангагонисты лейкотриеновых рецепторов | Купируют спазм мышц бронхов | Быстрый бронхо- расширитель (ДАИ и Н) | Смешанного действия (ДАИ и Н) |
Беклометазон ДАИ и Н:Беклазон ЭКО/Легкое дыхание 100мкг/250мкг Беклоспир 100мкг/250мкг Кленил 100мкг/250мкг Кленил джет 250 мкг | Гликопирония бромид ДПИ: Сибри 50 мкг | Беклометазон+формотерол ДАИ: Фостер 100/6 мкг | Монтелукаст: Сингуляр 5/10 мг Монтелар 5/10 мг | Атровент ДАИ (Ипратропия бромид) | Вентолин Асталин Саламол Саламо ЭКО (Сальбутамол) # Беротек Н (Фенотерол) | Беродуал (комбинация фенотерола и атровента) |
Титропиума бромид ДПИ: Спирива 18 мкг Спирива респимат 2,5 мкг | Мометазон+формотерол ДАИ: Зенхейл 50/100/200 и 5 мкг | |||||
Будесонид ДПИ и Н: Пульмикорт 100/200 мкг
| Формотерол ДАИ и ДПИ: Форадил 12 мкг Оксис 6 мкг Атимос 12 мкг | Будесонид+формотерол в одном ингаляторе ДПИ: Симбикорт 160/4,5 мкг | Зафирлукаст: Аколат 20 мг | |||
Мометазон ДПИ: Асманекс 200/400 мкг | ||||||
Индакатерол: Онбрез 150 мкг | Будесонид+формотерол ДПИ: Форадил-Комби (лекарство в капсулах) 12/200 мкг 12/400 мкг | |||||
Флютиказон ДАИ и Н: Фликсотид 50/125/250 мкг | Фликсотид+сальмтерол: Серетид ДПИ100/250/500 и 50 мкг Серетид ДАИ 50/125/250 и 50 мкг | |||||
| Профилактические средства от бронхиальной астмы | Средства от приступов астмы | |||||
|---|---|---|---|---|---|---|
| Главные противовоспалительные препараты (ингаляционные гормоны) | Бронхорасширители длительного действия | Комбинированные препараты (гормон+длительный бронхорасширитель) | Укрепитель мембран иммунных клеток | Купируют спазм мышц бронхов | Быстрый бронхо- расширитель (ДАИ и Н) | Смешанного действия (ДАИ и Н) |
Беклометазон ДАИ: Беклоспир 100мкг/250мкг Кленил 100мкг/250мкг Кленил джет 250 мкг | Сальметерол: Серевент (отсутствует в России) | Фликсотид+сальмтерол ДАИ: Серетид | Интал (натрия кромогликат) | Атровент ДАИ (Ипратропия бромид) | Вентолин Асталин Саламол Саламо ЭКО (Сальбутамол) # Беротек Н | Беродуал (комбинация фенотерола и атровента) |
Будесонид ДПИ и Н: Тафен новолайзер | Формотерол: Форадил ДПИ Оксис ДПИ Атимос ДАИ | Будесонид+формотерол ДПИ: Симбикорт | Тайлед (недокромил натрия) | |||
| Будесонид+сальбутамол ДПИ: Биастен | ||||||
| Флютиказон ДАИ: Фликсотид | Будесонид+формотерол ДПИ в капсулах: | |||||
| Беклометазон+формотерол ДАИ: Фостер | ||||||
Где:
ДАИ — дозированный аэрозольный ингалятор
ДПИ — дозированный порошковый ингалятор
Н — в виде раствора для небулайзера
Источник
7 мая 20191244,1 тыс.
Бронхиальная астма является хроническим воспалительным заболеванием дыхательных путей. Распространенность патологии составляет более 300 млн. случаев (по данным ВОЗ). В зависимости от страны, болезнью страдают от 1-18% населения.
В чем причина?
Бронхиальная астма — заболевание гетерогенное, так как имеет различные механизмы возникновения на молекулярно-клеточном уровне. В зависимости от причины развития патологии астма
делится на несколько разновидностей: аллергическую, неаллергическую, с поздним началом, ассоциированную с ожирением и т. д. На сегодняшний день не имеется
полной классификации фенотипов заболевания, так как ученые продолжают обнаруживать новые причины возникновения бронхиальной астмы.
Существуют следующие факторы, способствующие развитию заболевания:
1. Наличие у ближайших родственников астмы или других аллергопатологий (особенно у родителей пациента).
2. Наличие у пациента атопического дерматита или аллергического ринита.
3. Наличие в анамнезе симптомов дыхательных заболеваний (возникших в детстве и сохранившихся в более зрелом возрасте).
Отличительные признаки заболевания
Заподозрить бронхиальную астму можно по таким симптомам, как:
- свистящие хрипы при дыхании, возможно дистанционное свистящее дыхание (пациент и его родные слышат свист во время вдоха-выдоха)
- одышка, тяжелое дыхание
- стеснение в груди (сдавливание грудной клетки, чувство нехватки воздуха)
- сухой приступообразный кашель (может отделяться мокрота)
- ограничение скорости потока воздуха при выдохе
Помимо указанных симптомов бронхиальную астму можно определить по некоторым особенностям течения патологии. Так, симптомы астмы непостоянны и могут исчезать самостоятельно (например,
при устранении аллергенов из окружающей среды) или после проведенного лечения. Проявления бронхиальной астмы циклически повторяются (раз в день / неделю
/ месяц / год). При этом у многих пациентов симптомы заболевания появляются в одно и то же время.
Обострения часто возникают во время физических нагрузок — подъема по лестнице, бега, а также плача или смеха. Но появление кашля, одышки,
свистящих хрипов само по себе не может быть основанием для постановки диагноза, так как данное состояние может быть проявлением других
заболеваний дыхательной системы. Акцент необходимо делать на времени и месте появления этих симптомов и реакции на проводимую терапию.
С одной стороны, обострения бронхиальной астмы могут спонтанно проходить сами, после чего симптомы болезни могут отсутствовать неделями и месяцами. С другой стороны — астма является серьезным заболеванием, представляющим витальную угрозу для пациента и ухудшающим его социальную жизнь. Поэтому важна качественная и своевременная диагностика.
Как ставится диагноз?
Диагностика бронхиальной астмы включает в себя:
- исследование истории заболевания
- физикальный осмотр
- оценка функции внешнего дыхания — тест с бронхолитиком, ингаляционный провокационный тест, тест с физической нагрузкой
- оценка дневника пикфлоуметрии
- аллергологическое тестирование — кожные пробы, определение специфических IgE
Для оценки внешнего дыхания в клинических условиях обычно используется метод спирометрии. В домашних условиях пациент может применить метод пикфлоуметрии (измерение пиковой скорости выдыхаемого воздуха).
Постановка диагноза «бронхиальная астма» — сложный процесс, требующий тщательного сбора анамнеза. К тому же, существует ряд диагностических сложностей: пациент не всегда
обращается к специалисту при первых симптомах, на осмотре могут не выявиться какие-то характерные признаки и т. д. Фактически построение диагноза
основывается на рассказе самого пациента, что не всегда объективно.
Дополнительно могут использоваться функциональные методы исследования дыхания. Для подтверждения диагноза и исключения других патологий применяются рентгенологические и эндоскопические методы — КТ, бронхоскопия, гастроскопия и др.
Отметим особенности, которые подтверждают диагноз «бронхиальная астма»:
1. Наличие более чем одного симптома (особенно это касается взрослого населения).
2. Пик проявлений приходится на ночь и раннее утро.
3. Симптомы различаются по длительности и интенсивности.
Проявления появляются под влиянием определенных факторов:
- вирусных инфекций дыхательных путей
- физических нагрузок
- аллергенов
- перемены погоды
- раздражающих веществ — выхлопных газов, табачного дыма и т. д.
Особенности, опровергающие диагноз «бронхиальная астма»:
1. Наличие только одного симптома (например, изолированный кашель).
2. Хроническая продукция мокроты.
3. Одышка, сопровождающаяся головокружениями, бредом, ощущением покалывания.
4. Боли в районе груди.
5. Одышка с шумным вдохом, вызванная физической нагрузкой.
Таким образом, установить диагноз бронхиальной астмы под силу только квалифицированному специалисту. Доктор проводит тщательную дифференциальную диагностику, чтобы исключить заболевания, которые могут проявляться схожей симптоматикой.
Источник
Астма — периодическое сужение дыхательных путей, вызывающее одышку и свистящее дыхание. Может развиваться в любом возрасте, но до половины всех новых случаев сейчас диагностируется у детей младше 10 лет. Чаще наблюдается у мужчин. В большинстве случаев астма является семейным заболеванием. Фактор риска для развития болезни — курение.
Тяжесть и продолжительность приступов могут сильно отличаться от раза к разу. Некоторые астматики переживают легкие и редкие приступы, другие же каждый раз страдают от продолжительных и обессиливающих симптомов. У большинства больных проявления заболевания находятся между двумя этими крайностями, но каждый раз невозможно предсказать тяжесть и продолжительность приступа. Некоторые тяжелые приступы астмы могут угрожать жизни, если не оказать срочную медицинскую помощь.
Аллергическая форма
Во время приступов происходит сокращение мышц бронхов, что вызывает их сужение. Слизистая оболочка бронхов воспаляется, продуцирует много слизи, которая закупоривает мелкие дыхательные пути. У некоторых людей эти изменения дыхательных путей провоцирует аллергическая реакция.
Аллергическая форма астмы имеет тенденцию начинаться еще в раннем возрасте и затем развиваться вместе с другими аллергическими проявлениями, такими как экзема и сенная лихорадка. Предрасположенность часто бывает семейной и может быть унаследована от родителей. Известно, что приступы аллергической астмы могут провоцировать некоторые вещества, которые называются аллергенами. К ним относятся: пыльца растений, перхоть, шерсть и слюна домашних животных (в основном собак и кошек); некоторые астматики очень чувствительны к аспирину, и его прием также может вызывать приступ.
В случае заболевания уже взрослых людей не найдено аллергенов, провоцирующих воспалительную реакцию дыхательных путей. Первый приступ обычно связан с респираторной инфекцией. Факторами, провоцирующими приступ астмы, могут быть холодный воздух, физическая нагрузка, курение, иногда эмоциональный стресс. Несмотря на то что промышленные отходы и выхлопные газы обычно не вызывают приступов, они могут ухудшать симптомы у астматиков и провоцировать заболевание у предрасположенных людей.
Профессиональная форма
В некоторых случаях продолжительное вдыхание какого-либо вещества на работе может вызвать заболевание у здорового человека. Эта форма болезни называется профессиональной астмой и является одной из форм профессиональных болезней легких.
Если в рабочее время начинаются приступы одышки и появилось свистящее дыхание, но эти симптомы проходят по возвращении домой, то у пациента — профессиональная астма. Это нарушение очень трудно диагностировать, т.к. человеку требуются недели, месяцы, а иногда и годы постоянного контакта с аллергеном, прежде чем у него появятся первые симптомы болезни. В настоящее время выявлено более 200 различных химических веществ, которые, присутствуя в воздухе на рабочем месте, могут вызывать заболевание.
Симптомы
Могут развиваться постепенно, поэтому человек не обращает на них внимания до первого приступа. Например, контакт с аллергеном или респираторная инфекция могут вызвать следующие симптомы:
- свистящее дыхание;
- безболезненное стеснение в груди;
- трудности с выдохом;
- сухой персистирующий кашель;
- чувство паники;
- потливость.
Эти симптомы резко обостряются ночью и в ранние утренние часы.
Некоторые люди отмечают свистящее дыхание во время простуды или при другой инфекции дыхательных путей, и в большинстве случаев этот симптом не свидетельствует о начале болезни.
При тяжелой астме развиваются следующие симптомы:
- свистящее дыхание становится неслышным, поскольку слишком мало воздуха проходит по дыхательным путям;
- человек не может закончить фразу из-за одышки;
- из-за нехватки кислорода синеют губы, язык, пальцы рук и ног;
- спутанность сознания и кома.
Лечение
Целью любого медикаментозного лечения является ликвидация симптомов и снижение частоты и тяжести приступов. Существуют 2 основные формы терапии — быстродействующие препараты, снимающие симптомы, и контролирующие. Эти лекарственные средства в основном выпускают в виде ингаляторов, которые распыляют строго отмеренную дозу. При острых приступах астмы для некоторых больных удобнее ингаляторы с аэрозольными баллончиками или в виде специальных распылителей. Они создают тонкую взвесь лекарства в воздухе, которую вдыхают через патрубок или лицевую маску. Баллончики используются также в том случае, если трудно точно отмерить дозу лекарства. Дети должны пользоваться только аэрозольными баллончиками.
Если астма развилась у взрослого человека, то необходимо назначить быстродействующие лекарства, снимающие симптомы. Контролирующие лекарства постепенно добавляют, если пациенту приходится принимать быстродействующие средства несколько раз в неделю.
Приступы свистящего дыхания обычно лечат быстродействующими лекарствами (бронходилататорами). Выделяют несколько видов бронходилататоров, которые расслабляют мышцы бронхов и тем самым расширяют их просвет и одновременно устраняют нарушение дыхательной деятельности. Эффект наступает обычно в течение нескольких минут после ингаляции, но длится только несколько часов.
При развитии внезапного и тяжелого приступа астмы следует сразу принять быстродействующее средство, назначенное врачом. Больному следует принять удобное положение и сохранять спокойствие. Положить руки на колени, чтобы поддержать спину, не ложиться, постараться замедлить частоту дыхания, чтобы не терять силы. Если лекарственное средство не подействовало — необходимо вызвать скорую помощь.
При лечении в стационаре больному назначают кислород и кортикостероиды. Помимо этого вводят или подают через распылитель высокую дозу бронходилататора. В редких случаях, когда срочное медикаментозное лечение не оказывает эффекта, больного подключают к аппарату искусственного дыхания, который нагнетает в легкие воздух с высоким содержанием кислорода. После стабилизации состояния назначают физиотерапию грудной клетки (для облегчения откашливания скопившейся слизи).
Контроль и профилактика
Самыми важными аспектами успешного контроля заболевания является тщательный подбор медикаментозного лечения и регулярный мониторинг состояния больного. При регулярном контроле симптомов редко развиваются тяжелые и угрожающие жизни приступы астмы.
Большинство лекарственных средств для контроля и профилактики приступов относится к группе кортикостероидов. Они замедляют производство слизи, снимают воспаление дыхательных путей, чем уменьшают вероятность последующего сужения при действии провоцирующих веществ. В некоторых случаях применяются НПВС, которые снижают степень аллергической реакции и предотвращают сужение дыхательных путей. Для получения эффекта контролирующие лекарства следует принимать ежедневно в течение нескольких дней. Пациентам с застарелой и тяжелой астмой назначают контролирующие лекарства в низких дозах перорально (вместо ингаляции).
Меры предосторожности и диагностика
Если у пациента развивается тяжелый приступ астмы или симптомы продолжают ухудшаться, необходимо срочно вызвать скорую помощь.
При проблемах с дыханием, отсутствующих на момент врачебного приема, врач должен осмотреть больного и записать симптомы с его слов. Пациент будет направлен на различные исследования (такие как спирометрия) для определения эффективности работы легких.
Если приступ развился прямо на врачебном приеме, то пациенту с помощью пневмотахометра измеряют скорость выдыхания и ингалируют бронходилататор (препарат, расширяющий дыхательные пути). Врач может диагностировать астму в том случае, если скорость выдыхания воздуха резко возрастает при приеме бронходилататора.
При развитии сильной одышки следует направить пациента в стационар для обследования, в ходе которого ему измерят уровень кислорода в крови, сделают флюорографию, чтобы исключить другие тяжелые нарушения функции легких (такие как пневмоторакс), имеющие сходные с астмой симптомы.
После установления диагноза пациенту необходимо сделать кожные пробы для определения аллергенов, способных вызывать приступы.
Некоторые астматики не нуждаются в лечении при условии, что они будут избегать любых факторов, провоцирующих приступы, следовать советам врачей и принимать лекарства по лечебному плану.
Примерно в половине случаев детская астма проходит к 20 годам. Прогноз для взрослых астматиков, у которых в целом хорошее состояние здоровья, также очень благоприятный, если они строго следят за своим состоянием.
Источник
 ýïîõó äîñòóïíîñòè èíôîðìàöèè, ìû ìîæåì óçíàòü âñ¸ ïðî ëþáóþ áîëåçíü ñ íàó÷íîé òî÷êè çðåíèÿ, íî ãîðàçäî èíòåðåñíåå ïîñëóøàòü ÷åëîâåêà, êîòîðûé ñòîëêíóëñÿ ñ áîëåçíüþ è, òåì áîëåå, èìååò îïûò ïî áîðüáå ñ íåé.
Ìîÿ òåòÿ óæå 37 ëåò áîëååò áðîíõèàëüíîé àñòìîé è çà âñ¸ ýòî âðåìÿ îíà íàêîïèëà ñîîòâåòñòâóþùèå çíàíèÿ, ñ êîòîðûìè îíà ïîäåëèëàñü ñî ìíîé, à ÿ õî÷ó ïîäåëèòüñÿ ñ Âàìè.
 ýòîì ïîñòó âû íå óâèäèòå íàó÷íûå è ìåäèöèíñêèå òðàêòàòû. ß íàïèøó ïðîñòûìè ñëîâàìè î òîì, ê ÷åìó ïðèøëà ìîÿ òåòóøêà.
Íà÷íó ñ ñàìîãî íà÷àëà — êàê è ïî÷åìó îíà çàáîëåëà?.
1)  30 ëåò ìîÿ òåòóøêà èìåëà ñëîæíóþ æèçíåííóþ ñèòóàöèþ: ìóæ ïîäíèìàë ðóêó íà íå¸, íà ðàáîòå òðàâëÿ, íà ðóêàõ äâîå ìàëåíüêèõ äåòåé, à áëèçêèõ ðîäñòâåííèêîâ, êòî ìîã áû å¸ ïîääåðæàòü, ðÿäîì íå áûëî.  îáùåì, ó ò¸òóøêè íà äóøå áûëà áîëüøàÿ îáèäà è ÷óâñòâî áåçûñõîäíîñòè.
Êàê âñïîìèíàåò ñàìà òåòóøêà, â îäèí èç òàêèõ äíåé ìóæ ñíîâà íà÷àë ïîäíèìàòü ðóêó íà íå¸ è îíà, ÷òîáû îáåçîïàñèòü ñåáÿ, âûáåæàëà íà óëèöó. Íî êóäà èäòè? Èäòè íå êóäà, à äîìà å¸ æäàë íàñèëüíèê. È âîò îíà èä¸ò ïî óëèöå, íå çíàÿ êóäà, â ãîëîâå îáèäà, à íà ëèöå ñë¸çû…äåëàåò î÷åðåäíîé âäîõ…. à äûøàòü íå ìîæåò. Îíà îáðàòèëàñü ê âðà÷ó è åé ïîñòàâèëè äèàãíîç — áðîíõèàëüíàÿ àñòìà.
Òàêèì îáðàçîì, ê ïîÿâëåíèþ áîëåçíè ïîñëóæèë ñòðåññ, ïðè÷åì äëèòåëüíûé.
2) Ïîçæå âûÿñíèëîñü, ÷òî àñòìîé áîëåëà å¸ áàáóøêà. Çíà÷èò, íàñëåäñòâåííîñòü òàêæå èìååò ìåñòî áûòü.
3) Íà òîò ñàìûé ïåðèîä å¸ æèçíè îíà êóðèëà. Íî ñïðàâåäëèâîñòè ðàäè ñêàæó, ÷òî ñòàæ áûë ìàëåíüêèé — 3 ãîäà.
Íåèçâåñòíî — ÷òî èìåííî ñïðîâîöèðîâàëî íà áîëåçíü. Âîçìîæíî, ÷òî- òî îäíî, à ìîæåò, è âñ¸ ñðàçó.
Íî ôàêò â òîì, ÷òî íà ìîìåíò ïîñòàíîâêè äèàãíîçà, ò¸òóøêà:
Áûëà â äëèòåëüíîé ñòðåññîâîé ñèòóàöèè.
Èìåëà íàñëåäñòâåííîñòü.
Êóðèëà.
Ïîñëå ïîñòàíîâêè äèàãíîçà, ò¸òóøêó íàïðàâèëè ê ïóëüìîíîëîãó. Òîò ïîêàçàë êàê ïîëüçîâàòüñÿ èíãàëÿòîðîì (ýòî òàêîé ïðèáîð, êîòîðûì ïîëüçóþòñÿ àñòìàòèêè, êîãäà çàäûõàþòñÿ) è âåëåë ïåðèîäè÷åñêè íàáëþäàòüñÿ ó âðà÷à.
Ñëåäóþùèå 15 ëåò òåòóøêà òàê è äåëàëà. È å¸ æèçíü áûëà âïîëíå íîðìàëüíîé è ïîëíîöåííîé. Êîãäà çàäûõàëàñü, òî áðàëà èíãàëÿòîð, ïøèê…è ïðèñòóïû óõîäèëè. Ïåðèîäè÷åñêè íàáëþäàëàñü ó ïóëüìîíîëîãà.
Êñòàòè, îòìå÷ó îäèí íåìàëîâàæíûé ìîìåíò. ß íå ìåäèê, íî êàê ÿ ïîíÿëà ñî ñëîâ ò¸òè:
Áðîíõèàëüíàÿ àñòìà- ýòî çàùèòíàÿ ðåàêöèÿ îðãàíèçìà íà ðàçäðàæèòåëè, ÷òî òî âðîäå àëëåðãèè. Ðàçäðàæèòåëåì ìîæåò áûòü ïûëüöà, öâåòåíèÿ, øåðñòü êîòîâ, ïûëü.
Íî, îêàçûâàåòñÿ, åñòü åù¸ îäèí ðàçäðàæèòåëü, î êîòîðîì ìîÿ òåòÿ äîëãèå ãîäà íå çíàëà. Ïðî íåãî ÿ ðàññêàæó ïîçæå.
Èòàê, ò¸òÿ óáðàëà âñå öâåòû, êîòîâ íå çàâîäèëà, ïîëêè ïðîòèðàëà îò ïûëè, íî ïðèñòóïû âñ¸ ðàâíî áûëè. Ïðè÷èíà áûëà íåèçâåñòíà, íî îíà íå ïðèäàâàëà ýòîìó áîëüøîãî çíà÷åíèÿ, òàê êàê ïîä ðóêîé âñåãäà áûë èíãàëÿòîð.
Òàê îíà æèëà ìíîãî ëåò. Íî îäíàæäû, êîãäà åé ñòóêíóëî îêîëî 50 ëåò, åé ïåðåñòàë ïîìîãàòü èíãàëÿòîð. Î÷åðåäíîé ïðèñòóï, íî «âîëøåáíàÿ øòó÷êà» íå ïîìîãàåò. Îíà âûçâàëà ñêîðóþ ïîìîùü. Òå, ïðèåõàâ, âêîëîëè åé â âåíó êàêîå- òî ëåêàðñòâî (ïðåäíèçîëîí, íî ìîãó îøèáàòüñÿ) è äûøàòü ñòàëî ñâîáîäíåå.
Âñ¸, îòíûíå è ñ òåõ ïîð ïðè êàæäîì î÷åðåäíîì ïðèñòóïå áûëà íåîáõîäèìîñòü â ñêîðîé ïîìîùè. Ïðèñòóïû ïîðîé ìîãëè áûòü ïî äâà ðàçà â íåäåëþ. Ýòî ìîæåò ïðîçâó÷èò æóòêî, íî òåòèíû ðóêè áûëè âñå îáêîëîòû.
È òàê îíà æèëà. Âðà÷è ñêîðîé ïîìîùè å¸ óæå çíàëè, çíàëè íàèçóñòü àäðåñ äîìà.
Òàêæå äîáàâëþ, ÷òî ò¸òÿ ñàìà ïî õàðàêòåðó ÷óâñòâèòåëüíàÿ, ìíîãî ïåðåæèâàåò, ñî÷óâñòâóåò. Íî íèêòî ýòîìó íå ïðåäàâàë çíà÷åíèÿ, òàê êàê îíà âñåãäà òàêîé áûëà.
×åðåç íåêîòîðîå âðåìÿ, îäèí âðà÷ åé âñ¸ òàêè ïîñîâåòîâàë íå õîäèòü ê ïóëüìîíîëîãó, à ñõîäèòü ê ïñèõîòåðàïåâòó. È ýòî áûëî òî÷íîå ïîïàäàíèå â ÿáëî÷êî. È âîò ïî÷åìó…
Âûñëóøàâ ò¸òóøêó, ïñèõîòåðàïåâò íàçíà÷èë óñïîêîèòåëüíîå è àíòèäåïðåññàíòû.
Ò¸òÿ íà÷àëà ïðèíèìàòü ýòè ïèëþëè….è ÷òî âû äóìàåòå? Ïðèñòóïû áðîíõèàëüíîé àñòìû ïðîøëè!
Âûÿñíèëîñü, ÷òî ðàçäðàæèòåëåì îêàçàëèñü….íåðâû! Äà- äà…íè öâåòû, íè ïûëü, íè êîòû, à èìåííî íåðâû.
Òåòóøêà ðèñêíóëà, çàâåëà êîøêó, óåõàëà íà äà÷ó, ãäå óõàæèâàëà çà êëóìáîé, ïðèíèìàëà àíòèäåïðåññàíòû è ïðèñòóïîâ íå áûëî.
Òàê îíà è æèëà. Âñ¸ áûëî çàìå÷àòåëüíî, ò¸òÿ áûëà âñåãäà â ïðèïîäíÿòîì íàñòðîåíèè è ñîâñåì íå íåðâíè÷àëà. Íî òóò îíà çàìåòèëà, ÷òî íà÷èíàåò ïî- òèõîíüêó òóïåòü: ÷òî — òî çàáûâàåò, ãëóáîêî ìûñëèòü óæå òÿæåëî.
Òîãäà îíà ðåøèëà áðîñèòü ïèòü àíòèäåïðåññàíòû. Óæ î÷åíü íå õîòåëà áûòü òóïîé. Íî òóò áûëà îäíà ïðîáëåìà. Ðåøèâ áðîñèòü ïèòü òàáëåòêè, îíà íå ïîñîâåòîâàëàñü ñ âðà÷îì. Äåëî â òîì, ÷òî àíòèäåïðåññàíòû íåëüçÿ áðîñàòü ñðàçó, íóæíî óõîäèòü ïîñòåïåííî, èíà÷å áóäåò ñèëüíàÿ äåïðåññèÿ. À ò¸òÿ, åñòåñòâåííî, áðîñèëà ïèòü ñðàçó.
È òóò íà÷àëàñü æóòü….íàì ïîçâîíèëè ñîñåäè (èç äà÷è, ãäå áûëà ò¸òÿ) è ñêàçàëè, ÷òîáû ìû ñðî÷íî ïðèåõàëè è çàáðàëè ò¸òóøêó äîìîé, òàê êàê òà ñîáèðàåòñÿ âåøàòüñÿ.
Ìû ïðèåõàëè, ñòàëè ðàçãîâàðèâàòü, ñïðàøèâàòü — â ÷åì äåëî?
È ò¸òÿ íà÷àëà: «ß íèêîìó íå íóæíà, çà÷åì æèòü, ÿ õîòåëà ïîâåñèòüñÿ, íî ïîêà íå ïðèäóìàëà êàê ýòî ñäåëàòü, ÷òîáû âû íå óâèäåëè ìî¸ òåëî ïîòîì, òàê êàê íå õî÷ó âàñ òðàâìèðîâàòü«.
 îáùåì, ìû å¸ çàáðàëè äîìîé, ïî î÷åðåäè ñèäåëè ñ íåé, íå îñòàâëÿëè îäíîé. Äà, áûëî òÿæåëî, ïîòîìó÷òî ïîñòîÿííî ïðèõîäèëîñü ñëóøàòü äåïðåññèâíûå ðàçãîâîðû. Òàê ïðîäîëæàëîñü íåêîòîðîå âðåìÿ è, âñêîðå, âñ¸ ïðîøëî. Òåòóøêà ïåðåäóìàëà âåøàòüñÿ è ñòàëà áîëåå æèçíåðàäîñòíîé, ñòàëà òàêîé æå, êàê è áûëà äî ïðèåìà àíòèäåïðåññàíòîâ.
Íî òóò ïîÿâèëàñü ñòàðàÿ ïðîáëåìà. Òàê êàê îíà îòêàçàëàñü îò àíòèäåïðåññàíòîâ, êîòîðûå íå äàâàëè ïðîÿâëÿòüñÿ ðàçäðàæèòåëþ — íà÷àëèñü ïðèñòóïû àñòìû.
Ò¸òÿ íà÷àëà îïÿòü ïåðåæèâàòü çà êàêóþ-òî ôèãíþ. Ñíîâà ñêîðàÿ ïîìîùü, ñíîâà ëåêàðñòâî â âåíó (âðîäå, ïðåäíèçîëîí) è òàê ïî êðóãó.
Íî îäíàæäû íàì ïîçâîíèëà ñîñåäêà ïî ïîäúåçäó è ñêàçàëà, ÷òî íàøó ò¸òþ âûíåñëè ñîòðóäíèêè ñêîðîé ïîìîùè èç êâàðòèðû è óâåçëè.
×åñòíî ñêàæó, â òîò ìîìåíò ïî òåëó ïðîáåæàë õîëîäîê. ×òîáû ò¸òþ óâîçèëè — íèêîãäà òàêîãî íå áûëî ïðåæäå.
Ìû ïðèøëè â áîëüíèöó è óâèäåëè êàðòèíó: ò¸òÿ ëåæèò, íà âåíàõ ðóê êàòåòîðû, âî ðòó è â íîñó òîæå êàêîé-òî àïïàðàò.
Ê ñ÷àñòüþ, ò¸òÿ áûëà â ñîçíàíèè è ðàññêàçàëà:
«ß ñìîòðåëà òåëåâèçîð. Øëà äîêóìåíòàëüíàÿ ïåðåäà÷à ïðî ôèíñêèå êîíöëàãåðÿ âî âðåìÿ ÂÎÂ, ðàññêàçûâàëè êàê óáèâàëè äåòåé. ß íà÷àëà ïåðåæèâàòü, ñî÷óâñòâîâàòü. È ó ìåíÿ íàñòóïèë ïðèñòóï. Òàêîé ñèëüíûé, ÷òî ÿ íå áûëà íå â ñîñòîÿíèè äàæå âûçâàòü ñêîðóþ. Òîãäà ÿ ïîäîøëà ê îêíó, îòêðûëà åãî è íà÷àëà êðè÷àòü íà óëèöó ïðîõîæèì: «Ïîìîãèòå, âûçîâèòå ñêîðóþ». È òóò ñðàçó íà÷àëà ÷óâñòâîâàòü ñëàáîñòü, â ãëàçàõ ïîìóòíåíèå… â ýòîò æå ìèã ïîíèìàþ, ÷òî ÿ ïàäàþ íàçàä íà ïîë. À ÷òî äàëüøå áûëî — íå çíàþ.
Ïîòîì, ãäå-òî äàëåêî â ïîäñîçíàíèè, åëå óëîâèìî, ñëûøó ãîëîñà âðà÷åé, îíè ÷òî- òî ãîâîðÿò, íî ðàçîáðàòü íå ìîãó. È ñíîâà òèøèíà, ãîëîñà ïðåêðàòèëèñü. Ïðîñûïàþñü, îòêðûâàþ ãëàçà, à ÿ ãîëàÿ ëåæó â ðåàíèìàöèè. ×òî ñî ìíîé áûëî- íå çíàþ».
Ñîáñòâåííî, âðà÷è òîæå íè÷åãî íå ñêàçàëè — ïðèñòóï àñòìû è âñ¸. Ïî÷åìó áûëî ïîìóòíåíèå è ñëàáîñòü, ïî÷åìó óïàëà è âûðóáèëîñü? Íå ÿñíî. Íî ôàêò â òîì, ÷òî òàêîãî ðàíüøå ñ òåòåé íèêîãäà íå áûëî.
Ïîñëå ýòîãî ñëó÷àÿ íàñ æäàëà ïëîõàÿ íîâîñòü îò âðà÷åé. Äåëî â òîì, ÷òî òî ëåêàðñòâî, êîòîðîå åé ìíîãî ëåò êîëîëà ñêîðàÿ — áîëüøå ò¸òè íå ïîìîãàåò. À ýòî çíà÷èò, ÷òî êàæäûé ïîñëåäóþùèé ïðèñòóï áóäåò çàêàí÷èâàòüñÿ ðåàíèìàöèåé.
Îêàçûâàåòñÿ, âûÿñíèëîñü, ÷òî âñå òå ëåêàðñòâà, ÷òî ðàíüøå ïðèíèìàëà ò¸òÿ — ãîðìîíàëüíûå. À ãîðìîíàëüíûå ñðåäñòâà îïàñíû òåì, ÷òî îðãàíèçì ê íèì ïðèâûêàåò è âñêîðå îíè ïåðåñòàþò äåéñòâîâàòü. ×òî è ïðîèçîøëî ó òåòè. Åé áîëüøå íè÷åãî íå ïîìîãàåò è íå ïîìîæåò. Òîëüêî ðåàíèìàöèÿ.
Íî íå ñïåøèòå îãîð÷àòüñÿ, ïîòîìó÷òî ôèíàë ìîåãî ðàññêàçà áóäåò äðóãèì.
Ìîÿ ò¸òÿ äîñòàòî÷íî ñìåëûé ÷åëîâåê (âû ýòî óæå ïîíÿëè, êîãäà ÿ ðàññêàçàëà êàê ò¸òÿ ðåøèëà áðîñèòü àíòèäåïðåññàíòû, íå ïîñîâåòîâàøèñü ñ âðà÷îì).
Îíà ðåøèëà áîðîòüñÿ ñ áîëåçíüþ ñâîèìè ñèëàìè.
Ê ýòîìó âðåìåíè îíà óæå çíàëà, ÷òî å¸ ðàçäðàæèòåëü- ýòî ñòðåññ, íåãàòèâíûå ìûñëè è ïåðåæèâàíèÿ. À òàêæå, çíàëà, ÷òî å¸ ëåêàðñòâà ãîðìîíàëüíûå, êîòîðûå åé ïèòü íåëüçÿ.
È ÷òî îíà òîãäà ñäåëàëà?
Îíà îãðàíè÷èëà ñâîé êðóã îáùåíèÿ ñ ëþäüìè, îòêëþ÷èëà òåëåâèçîð è îòêàçàëàñü îò ëåêàðñòâ. Âåðíåå, îòêàçàëàñü îò âñåõ, êðîìå óñïîêîèòåëüíûõ. Âåñü å¸ äåíü- ýòî ðàçãàäûâàíèå êðîññâîðäîâ è ðàçãîâîðû ñ êîøêîé. Èíîãäà îíà îòêðûâàåò èíòåðíåò, ÷òîáû ïîñëóøàòü ñîâåòñêèå ïåñíè ñâîåé ìîëîäîñòè. È âñ¸.
Õîòèòå âåðüòå, õîòèòå íåò, íî ïðèñòóïû áîëüøå íå ñëó÷àþòñÿ (òüôó-òüôó-òüôó).
Åù¸ ðàç ïîâòîðþñü, îíà îòêàçàëàñü îò ëåêàðñòâ, îãðàíè÷èëà êðóã îáùåíèÿ è ïåðåñòàëà ñìîòðåòü òåëåâèçîð. Åñëè ÷óâñòâóåò, ÷òî íà÷èíàåò íåðâíè÷àòü — ïüåò óñïîêîèòåëüíîå. È âñ¸.
Îäíàæäû ò¸òÿ ñî ìíîé ïîäåëèëàñü äâóìÿ ìûñëÿìè:
1) «ß æàëåþ òîëüêî î òîì, ÷òî êîãäà èìåëà ñòðåññîâûå ñèòóàöèè â 30 ëåò ïåðåä òåì, êàê ìíå ïîñòàâèëè äèàãíîç, ÿ íå ïðèíèìàëà óñïîêîèòåëüíîå. ß áîëüøå ÷åì óâåðåííà, ÷òî åñëè áû ÿ ïèëà óñïîêîèòåëüíîå, òî ñîêðàòèëà áû ñåáå ñòðåññîâîå ïðåáûâàíèå è òîãäà, âîçìîæíî, è àñòìû áû íå áûëî.»
2) «Êîãäà ìû çàäûõàåìñÿ, ìû õîòèì áîëüøå âçÿòü âîçäóõà è, ïîýòîìó, äåëàåì ãëóáîêèé âäîõ — ýòî íå ïðàâèëüíî. Äåëî â òîì, ÷òî íàøè ë¸ãêèå ïîäîáíû ãóáêå. ×åì ñèëüíåå íà ãóáêó íàæì¸øü, òåì áîëüøå îíà âîçüì¸ò â ñåáÿ. Ñîîòâåòñòâåííî, åñëè õî÷åøü âçÿòü áîëüøå âîçäóõà, íóæíî âûäîõíóòü íàñòîëüêî ñèëüíî, íàñêîëüêî âîçìîæíî.»
Òàêèì îáðàçîì, èìåÿ îïûò ìîåé ò¸òè, ÿ äåëàþ âûâîä:
1) Áûòü îñòîðîæíûì ñ ãîðìîíàëüíûìè.
2) Åñëè âû ðàâíîäóøíû ê ïûëüöå, ïûëè è êîòàì (äëÿ àñòìàòèêîâ) ïîïðîáóéòå ïîäëå÷èòü íåðâû.
3) Ñàìîå ãëàâíîå…áåðåãèòå íåðâû è ëèøíèé ðàç íå ïåðåæèâàéòå. Èçáåãàéòå íåãàòèâ.
È åù¸ íåñêîëüêî ñîâåòîâ îò ò¸òóøêè, ïðî êîòîðûå âûøå ÿ íè÷åãî íå ïèñàëà, íî îíè èìåþò ìåñòî áûòü.
4) Íèêîãäà íåëüçÿ ïðîãëàòûâàòü ìîêðîòó. Îòõàðüêèâàéòåñü.
5) Áóäüòå îñòîðîæíû, êîãäà áîëååòå ãðèïïîì. Ïðîëå÷èâàéòåñü äî êîíöà. Ñóùåñòâóåò òàêàÿ âåðñèÿ, ÷òî àñòìà — ýòî íåäîáèòûé ìèêðîá ïîñëå áîëåçíè, êîòîðûé îñòà¸òñÿ â ë¸ãêèõ íàâñåãäà.
Ýòî íå íàó÷íûé ïîñò è, âîçìîæíî, ìåäèêè áóäóò âîçðàæàòü ïî êàêèì òî ïóíêòàì. Íî ÿ ðàññêàçàëà ôàêòû…ñî ñëîâ àñòìàòèêà. Ýòî îïûò.
Áóäüòå çäîðîâû.
Источник