Что за заболевание облитерирующий атеросклероз нижних конечностей
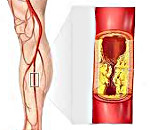
Облитерирующий атеросклероз – это окклюзионно-стенотическое поражение артерий нижних конечностей, приводящее к недостаточности кровообращения различной степени выраженности. Облитерирующий атеросклероз проявляется зябкостью, онемением стоп, перемежающейся хромотой, болью, трофическими нарушениями. Основу диагностики облитерирующего атеросклероза составляет периферическая ангиография, ультразвуковое исследование артерий, МРА и МСКТ-ангиография. Консервативное лечение облитерирующего атеросклероза проводится анальгетиками, спазмолитиками, антиагрегантами. Хирургические методы включают протезирование, эндартерэктомию, тромбоэмболэктомию, баллонную ангиопластику, шунтирование.
Общие сведения
Облитерирующий атеросклероз — хроническое заболевание периферических артерий, характеризующееся их окклюзионным поражением и вызывающее ишемию нижних конечностей. В кардиологии и сосудистой хирургии облитерирующий атеросклероз рассматривается как ведущая клиническая форма атеросклероза (третья по частоте после ИБС и хронической ишемии головного мозга). Облитерирующий атеросклероз нижних конечностей встречается в 3-5% случаев, преимущественно у мужчин старше 40 лет. Окклюзионно-стенотическое поражение чаще затрагивает крупные сосуды (аорту, подвздошные артерии) или артерии среднего калибра (подколенные, большеберцовые, бедренные). При облитерирующем атеросклерозе артерий верхних конечностей обычно поражается подключичная артерия.
Облитерирующий атеросклероз
Причины
Облитерирующий атеросклероз представляет собой проявление системного атеросклероза, поэтому его возникновение связано с теми же этиологическими и патогенетическими механизмами, которые вызывают атеросклеротические процессы любой другой локализации.
Согласно современным представлениям, атеросклеротическому поражению сосудов способствуют дислипидемия, изменение состояния сосудистой стенки, нарушение функционирования рецепторного аппарата, наследственный (генетический) фактор. Основные патологические изменения при облитерирующем атеросклерозе затрагивают интиму артерий. Вокруг очагов липоидоза разрастается и созревает соединительная ткань, что сопровождается образованием фиброзных бляшек, наслоением на них тромбоцитов и сгустков фибрина.
При нарушении кровообращения и некрозе бляшек образуются полости, заполненные тканевым детритом и атероматозными массами. Последние, отторгаясь в просвет артерии, могут попадать в дистальное кровяное русло, вызывая эмболии сосудов. Отложение солей кальция в измененных фиброзных бляшках довершает облитерирующее поражение сосудов, приводя к их непроходимости. Стенозирование артерий более чем на 70% от нормального диаметра приводят к изменению характера и скоростных показателей кровотока.
Факторами, предрасполагающими к возникновению облитерирующего атеросклероза, служат курение, употребление алкоголя, повышенный уровень холестерина крови, наследственная предрасположенность, недостаточная физическая активность, нервные перегрузки, климакс. Облитерирующий атеросклероз чаще развивается на фоне имеющихся сопутствующих заболеваний — артериальной гипертонии, сахарного диабета (диабетическая макроангиопатия), ожирения, гипотиреоза, туберкулеза, ревматизма. Местные факторы, способствующие окклюзионно-стенотическому поражению артерий, включают ранее перенесенные отморожения, травмы ног. Практически у всех больных с облитерирующим атеросклерозом обнаруживается атеросклероз сосудов сердца и головного мозга.
Классификация
В течении облитерирующего атеросклероза нижних конечностей, выделяют 4 стадии:
- 1 – безболевая ходьба возможна на расстояние более 1000 м. Боли возникают только при тяжелой физической нагрузке.
- 2а — безболевая ходьба на расстояние 250-1000 м.
- 2б — безболевая ходьба на расстояние 50-250 м.
- 3 – стадия критической ишемии. Дистанция безболевой ходьбы составляет менее 50 м. Боли также возникают в покое и по ночам.
- 4 – стадия трофических расстройств. На пяточных областях и на пальцах появляются участки некрозов, которые в дальнейшем могут вызвать гангрену конечности.
С учетом локализации окклюзионно-стенотического процесса различают: облитерирующий атеросклероз аорто-подвздошного сегмента, бедренно-подколенного сегмента, подколенно-берцового сегмента, многоэтажное поражение артерий. По характеру поражения выделяют стеноз и окклюзию.
По распространенности облитерирующего атеросклероза бедренных и подколенных артерий различают V типов окклюзионно-стенотического поражения:
- I – ограниченная (сегментарная) окклюзия;
- II – распространенное поражение поверхностной бедренной артерии;
- III – распространенная окклюзия поверхностной бедренной и подколенной артерий; область трифуркации подколенной артерии проходима;
- IV – полная облитерация поверхностной бедренной и подколенной артерии, облитерация развилки подколенной артерии; проходимость глубокой бедренной артерии не нарушена;
- V — окклюзионно-стенотическое поражение бедренно-подколенного сегмента и глубокой артерии бедра.
Варианты окклюзионно-стенотического поражения подколенно-берцового сегмента при облитерирующем атеросклерозе представлены III типами:
- I — облитерация подколенной артерии в дистальной части и берцовых артерий в начальных отделах; проходимость 1, 2 или 3 артерий голени сохранна;
- II — облитерация артерий голени; дистальная часть подколенной и берцовые артерии проходимы;
- III — облитерация подколенной и берцовых артерий; отдельные сегменты артерий голени и стопы проходимы.
Симптомы облитерирующего атеросклероза
Долгое время облитерирующий атеросклероз протекает бессимптомно. В некоторых случаях его первым клиническим проявлением становится остро развившийся тромбоз или эмболия. Однако обычно окклюзионно-стенотическое поражение артерий конечностей развивается постепенно. К начальным проявлениям облитерирующего атеросклероза относят зябкость и онемение в стопах, повышенную чувствительностью ног к холоду, «ползание мурашек», жжение кожи. Вскоре появляются боли в икроножных мышцах при ходьбе на длинные дистанции, что свидетельствует о сужении сосудов и снижении кровенаполнения тканей. После кратковременной остановки или отдыха боли стихают, позволяя больному возобновить движение.
Перемежающаяся хромота или синдром периферической ишемии – наиболее постоянный и ранний признак облитерирующего атеросклероза. Вначале боли вынуждают пациента останавливаться только при ходьбе на значительные дистанции (1000 м и более), а затем все чаще, через каждые 100-50 м. Усиление перемежающейся хромоты отмечается при подъеме в гору или лестницу. При синдроме Лериша – атеросклеротических изменениях аорто-подвздошного сегмента боль локализуется в мышцах ягодиц, бедер, поясничной области. У 50 % больных окклюзия аорто-подвздошного сегмента проявляется импотенцией.
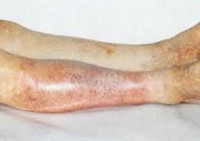
Ишемия тканей при облитерирующем атеросклерозе сопровождается изменением окраски кожи нижних конечностей: вначале заболевания кожа становится бледной или цвета слоновой кости; в поздних стадиях облитерирующего атеросклероза стопы и пальцы приобретают багрово-синюшную окраску. Отмечается атрофия подкожной клетчатки, выпадение волос на голени и бедрах, гиперкератоз, гипертрофия и слоистость ногтевых пластин. Признаками угрожающей гангрены служит появление незаживающих трофических язв в области нижней трети голени или стопы. Малейшие повреждения (ушибы, царапины, потертости, мозоли) ишемизированной конечности могут повлечь за собой развитие некрозов кожи и гангрены.
В целом, сценарий течения облитерирующего атеросклероза может развиваться по трем вариантам. При острой форме облитерирующего атеросклероза (14%) быстро нарастает обтурация участка артерии, бурно и стремительно развиваются трофические нарушения вплоть до гангрены. Больные нуждаются в срочной госпитализации и ампутации конечности. Приблизительно у 44% пациентов клиника облитерирующего атеросклероза развивается подостро и протекает с рецидивирующими сезонными обострениями. В этом случае проводится курсовое стационарное и поликлиническое лечение, которое позволяет замедлить прогрессирование облитерирующего атеросклероза. Относительно благоприятно протекает хроническая форма облитерирующего атеросклероза (42%): за счет хорошо сохранной проходимости магистральных сосудов и развитой коллатеральной сети длительно отсутствуют трофические нарушения. При данном клиническом варианте амбулаторное лечение дает хороший терапевтический эффект.
Диагностика
В алгоритм диагностического обследования пациента с подозрением на облитерирующий атеросклероз входит консультация сосудистого хирурга, определение пульсации артерий конечностей, измерение АД с вычислением лодыжечно-плечевого индекса, УЗДГ (дуплексное сканирование) периферических артерий, периферическая артериография, МСКТ-ангиография и МР-ангиография.
При облитерирующем атеросклерозе пульсация ниже места окклюзии ослаблена или отсутствует, над стенозированными артериями выслушивается систолический шум. Пораженная конечность обычно холодная на ощупь, бледнее противоположной, с выраженными признаками мышечной атрофии, в тяжелых случаях – с трофическими нарушениями.
УЗДГ и ДС позволяет определить проходимость артерий и уровень окклюзии, оценить степень кровоснабжения в дистальных отделах пораженной конечности. С помощью периферической ангиографии при облитерирующем атеросклерозе устанавливается протяженность и степень окклюзионно-стенотического поражения, характер развития коллатерального кровообращения, состояние дистального артериального русла. Томографическое исследование в сосудистом режиме (МСКТ- или МР-ангиография) подтверждают результаты рентгеноконтрастной ангиографии.
Дифференциальная диагностика облитерирующего атеросклероза проводится с облитерирующим эндартериитом, облитерирующим тромбангиитом, болезнью и синдромом Рейно, невритом седалищного нерва, склерозом Монкеберга.
Лечение облитерирующего атеросклероза
При выборе методов лечения облитерирующего атеросклероза руководствуются распространенностью, стадией и характером течения заболевания. При этом может применяться медикаментозное, физиотерапевтическое, санаторное, а также ангиохирургическое лечение.
Для торможения прогрессирования атеросклеротических изменений артерий необходимо устранение факторов риска — коррекция артериальной гипертензии, нарушений углеводного и липидного обмена, отказ от курения. От соблюдения данных мер во многом зависит эффективность сосудистой терапии облитерирующего атеросклероза.
Консервативная терапия
Медикаментозное лечение облитерирующего атеросклероза проводится препаратами, уменьшающими агрегацию эритроцитов (инфузии реополиглюкина, декстрана, пентоксифиллина), антитромботическими препаратами (ацетилсалициловая к-та), спазмолитиками (папаверин, ксантинола никотинат, дротаверин), витаминами. Для купирования болевого синдрома используются анальгетики, паранефральные и паравертебральные блокады. При острой окклюзии (тромбозе или эмболии) показано введение антикоагулянтов (подкожное и внутривенное введение гепарина) и тромболитиков (внутривенное введение стрептокиназы, урокиназы).
Из немедикаментозных методов в лечении облитерирующего атеросклероза находит применение:
- гипербарическая оксигенация;
- физиотерапевтические (электрофорез, УВЧ, магнитотерапия, интерференцтерапия);
- бальнеологические процедуры (сероводородные, хвойные, радоновые, жемчужные ванны; грязевые аппликации);
- озонотерапия,
- ВЛОК.
При образовании трофических язв проводятся перевязки с препаратами местного действия, лазерная обработка, по показаниям — кожно-пластическое закрытие дефекта.
Хирургическое лечение
Хирургическое лечение облитерирующего атеросклероза 2-3 стадии может проводиться путем эндоваскулярных или открытых вмешательств. К методам реваскуляризации нижних конечностей следует отнести:
- дилатацию/стентирование пораженных артерий,
- эндартерэктомию,
- тромбоэмболэктомию,
- шунтирующие операции (аорто-бедренное, аорто-подвздошно-бедренное, подвздошно-бедренное, бедренно-бедренное, подмышечно-бедренное, подключично-бедренное, бедренно-берцовое, бедренно-подколенное, подколенно-стопное шунтирование),
- протезирование (замещение) пораженного сосуда синтетическим протезом или аутовеной,
- профундопластику,
- артериализацию вен стопы.
Паллиативные вмешательства при облитерирующем атеросклерозе проводятся при невозможности радикального хирургического лечения и направлены на усиление коллатерального кровообращения в пораженной конечности. В их число входят поясничная симпатэктомия, реваскуляризирующая остеотрепанация, периартериальная симпатэктомия и др. При 4 стадии облитерирующего атеросклероза наиболее часто показана ампутация конечности до оптимального уровня, учитывающего границы ишемических расстройств.
Прогноз и профилактика
Облитерирующий атеросклероз – серьезное заболевание, занимающее 3-е место в структуре смертности от сердечно-сосудистой патологии. При облитерирующем атеросклерозе велика опасность развития гангрены, требующей выполнения высокой ампутации конечности. Прогноз облитерирующего заболевания конечностей во многом определяется наличием других форм атеросклероза – церебрального, коронарного. Течение облитерирующего атеросклероза, как правило, неблагоприятно у лиц с сахарным диабетом.
Общие меры профилактики включают устранение факторов риска атеросклероза (гиперхолестеринемии, ожирения, курения, гиподинамии и др.). Чрезвычайно важно предупреждение травм стопы, гигиенический и профилактический уход за ногами, ношение удобной обуви. Систематические курсы консервативной терапии облитерирующего атеросклероза, а также своевременно проведенная реконструктивная операция позволяют сохранить конечность и заметно повысить качество жизни больных.
Атеросклероз – это хроническое заболевание, при котором на внутренней поверхности артерий формируется атеросклеротическая бляшка частично или полностью перекрывающая ее просвет. Облитерирующий атеросклероз сосудов нижних конечностей развивается у курящих, людей с сахарным диабетом, высоким давлением, излишним весом.

Код МКБ-110
Согласно международной классификации болезней 10-го пересмотра, заболеванию присвоен код 170. При облитерирующем атеросклерозе в артериях ног индексом дополнительно уточняется наличие или отсутствие гангрены:
- 0 – без гангрены;
- 1 – при гангрене.
Причины заболевания
Атеросклероз развивается очень медленно. Первичной причиной может быть наследственность, вредные привычки (курение, спиртное), малоподвижный образ жизни, неправильное питание, стрессы.
Основные факторы риска:
- возраст: мужчины старше 45 лет, женщины старше 50 лет;
- сильный пол страдает от атеросклероза в 1,5-3 раза чаще;
- сопутствующие заболевания: гипертензия, сахарный диабет, недостаточность щитовидной железы;
- избыточный вес.
Сужение или закупорка артерий нарушает нормальное кровообращение конечностей. Ткани ног недополучают кислород, питательные вещества, вязкость крови увеличивается, возрастает риск образования тромбов.

Дефицит кислорода и питательных веществ провоцирует воспаление. Прогрессирующий облитерирующий атеросклероз приводит к видоизменению, распаду клеток. Организм воспринимает дефектные ткани как нечто чужеродное – развивается локальный аутоиммунный процесс. Защитные клетки атакуют видоизмененные элементы, вызывая их смерть. Клинически это проявляется язвами, омертвением тканей.
Неслучайно чаще всего отложения формируются в местах разветвления сосудов. При разделении потока крови формируются завихрения, которые повреждают нежный внутренний слой артерий. Кровоток на этих участках замедлен, что облегчает оседание отложений.
Стадии патологии
В зависимости от степени повреждения сосудов, нарушения кровотока выделяют 5 стадий заболевания атеросклероза.
- Доклиническая. Развитие атеросклероза начинается с повреждения сосуда. Его внутренняя поверхность перестает быть гладкой, за нее легко цепляются компоненты крови: липопротеины низкой плотности, соединительные волокна, клетки крови. На поверхности артерии формируется жировое пятно или полоса, которое не выступает в просвет сосуда. Это бессимптомный этап.
- Компенсаторная. К первичной бляшке начинают цепляться новые порции липопротеинов, волокон, клеток крови. Отложение растет, сливается с соседними, формируется выпячивание в просвет артерии. Появляются первые симптомы облитерирующего атеросклероза.
- Субкомпенсация. Бляшка приобретает большие размеры. Ткани ног испытывают дефицит кислорода. У организма заканчиваются компенсаторные возможности из-за чего состояние человека ухудшается.
- Декомпенсация. Пораженные конечности недополучают значительную порцию кислорода. Клетки становятся уязвимы к любым повреждениям. Легкие ушибы, стрижка ногтей приводят к появлению трещин и незаживающих язв.
- Деструктивные изменения. Ткани нижней конечности массово отмирают, развивается гангрена.
Клинические проявления
Симптомы заболевания зависят от его запущенности, а также локализации бляшки. Если отложение формируется внутри артерий бедра или подколенной области, развивается «низкая хромота». Для нее характерны боли в икрах. При поражении брюшной аорты или подвздошной артерии хромоту называют «высокой». Она характеризуется болью мышц ягодиц, бедер, тазобедренного сустава. Мышцы ног атрофируются, у половины мужчин развивается импотенция.

Симптомы первой стадии
При легкой форме атеросклероза люди жалуются на быструю утомляемость, зябкость, судороги, покалывание, жжение кончиков пальцев, снижение чувствительности ног. Редкий человек обратится к врачу с такими невнятными симптомами, а жаль. На данном этапе никаких необратимых изменений еще не произошло. Поэтому лечение будет особенно эффективным.
Если такого пациента попросить пройти маршевый тест, то уже через 500-1000 метров быстрой ходьбы (2 шага/сек) он начнет хромать. Для завершения исследования человека попросят пройтись до появления болей в икроножной мышце, а также полной невозможности двигаться дальше. Оба показателя используются врачом для диагностики, определения эффективности лечения.
Симптомы второй стадии
При облитерирующем атеросклерозе кожа стоп, голеней становится сухой, неэластичной, начинает шелушиться. Пятки покрываются грубой толстой кожей, склонной к трещинам. Рост ногтей замедляются, а сами ногти не выглядят здоровыми (матовость, тусклость, ломкость). Волосы проблемной конечности начинают выпадать, формируются участки облысения. Не хромая человек может пройти всего 200-250 м (2а стадия) или немного меньше (2б стадия).
Симптомы третьей стадии
Ноги болят, даже когда человек пребывает без движения. Кожа истончается. Незначительные травмы (стрижка ногтей, потертости, легкие ушибы) приводят к образованию болезненных неглубоких язв, трещин. Окраска кожи зависит от положения конечности. Поднятая вверх нога выглядит бледной, опущенная вниз – покрасневшей. Человек может нормально передвигаться лишь по квартире. Даже небольшая прогулка (25-50 м) сопровождается хромотой, сильными болями.
Симптомы четвертой стадии
4 стадия облитерирующего атеросклероза ног характеризуется постоянными, невыносимыми болями. Пальцы, голени покрываются воспаленными, незаживающими язвами, заполненными грязно-серым содержимым. Стопы, голени отекают. Развивается гангрена.
Диагностика
Диагностировать атеросклероз можно по специфическим симптомам. Вспомогательные обследования нужны врачу, чтобы определить локализацию бляшек, их размер, количество, тяжесть нарушений кровотока. Это поможет ему выбрать оптимальный метод лечения.
Самый простой способ, помогающий определить месторасположения отложений – измерение пульса. Его отсутствие на бедренной артерии указывает на закупорку подвздошных артерий. Если пульса нет на подколенной артерии – облитерация локализирована в бедренных или подколенных сосудах.
Во время осмотра врач может провести одну или несколько функциональных проб, помогающих грубо оценить степень нарушения кровообращения.
Коленный феномен Панченко. Сидящего больного просят закинуть больную ногу поверх колена здоровой. Если нарушение кровообращения есть, через некоторое время человек начинает жаловать на боль в икроножных мышцах, чувство онемения, ощущения ползанья мурашек по кончикам пальцев.
Проба Гольдмана, Самюэлса. Пациент ложиться на спину, ноги приподняты над кроватью. Его просят сгибать-разгибать голеностопные суставы. При недостаточном кровотоке уже через 10-20 секунд человек испытывает боль.
Более точные данные можно получить благодаря инструментальному обследованию:
- Ультразвуковая допплерография. При помощи специфического УЗИ-аппарата врач определяет скорость кровотока различных участков артерий. Зоны отложения характеризуется замедленным движением крови.
- Ангиография позволяет визуализировать повреждение. Чтобы сделать сосуды видимыми, в артерию вводится контрастное вещество. Для классической ангиографии используют рентгеновский аппарат, более новые методы исследования – МРТ, КТ.
Особенности лечения
Полное излечение облитерирующего атеросклероза сосудов возможно только во время доклинического этапа болезни. Отказ от вредных привычек (курение, злоупотребление спиртным), здоровое питание, физическая нагрузка не дают болезни прогрессировать.
Стадия 1, 2а поддается консервативному лечению, более запущенные – требуют хирургического вмешательства. Если больному противопоказана операция, медикаментозное лечение поможет улучшить качество жизни.
Всем пациентам рекомендовано придерживаться холестеринснижающей диеты, которая предупреждает прогрессирование атеросклероза.
Медикаментозная терапия
Консервативная терапия должна быть комплексной. Ее основные задачи:
- устранение спазма сосудов – достигается назначением спазмолитических средств (пентоксифиллин, компламин, вазапростан, никошпан, циннаризин);
- снятие боли (ибупрофен);
- улучшение тканевого обмена веществ (солкосерил, витамины группы B, ангинин, даларгин, продектин, пармидин);
- предупреждение тромбообразования (варфарин, гепарин, трентал, аспирин, реополиглюкин);
- нормализация уровня холестерина – диета, ингибиторы синтеза холестерина (розувастатин, липримар, зокор).
Самый популярный препарат для начального этапа болезни – пентоксифиллин. Запущенный облитерирующий атеросклероз сосудов эффективнее всего лечит вазапростан. При аутоиммунной природе атеросклероза рекомендовано назначение кортикостероидов.
Хирургическое лечение
Оперативное вмешательство показано больным с 2б-4 стадиями болезни. Хирургическое лечение атеросклероза предполагает:
- Шунтирование. Одна из самых распространенных операций. Кровоснабжение восстанавливается благодаря искусственному или натуральному сосуду, который вшивается выше, ниже места сужения. Сформированный обходной путь позволяет крови беспрепятственно двигаться по артерии.
- Стентирование. Суть метода заключается в установке «пружинки», которая фиксирует бляшку, а также расширяет просвет сосуда.
- Лазерная ангиопластика. При помощи специального лазера отложения выпариваются или высверливаются.
- Баллонная ангиопластика. В сосуд вводят катетер со сложенным баллоном на конце. Под контролем компьютера его продвигают к месту формирования бляшки. Баллон надувают. Просвет артерии расширяется, бляшка раздавливается или фрагментируется.
- Симпактэктомия. Удаление нескольких симпатических нервов, отвечающих за сокращении стенки сосуда, помогает снять их спазм. Симпатэктомию проводят тяжелым больным, которым противопоказаны другие операции. Данная процедура также применяется при множественном атеросклеротическом поражении сосудов.
Диета
Повреждение сосудов, избыток жиров плазмы – два основных фактора развития атеросклероза. Причина значительной части таких нарушений – образ жизни, а также неправильное питание. Избавление от вредных привычек, коррекция диеты помогает на ранних этапах остановить развитие болезни. На поздних стадиях – замедлить прогрессирование и повысить эффективность лечения.
Для этого рекомендуется:
- не злоупотреблять спиртным;
- отказаться от красного мяса, цельного молока или уменьшить их потребления;
- ограничить количество яиц;
- избегать рафинированных продуктов, сахара, транс жиров. Их много в продуктах быстрого питания;
- сделать основой рациона каши, фрукты, овощи, бобовые;
- баловать себя жирными сортами рыбы (сельдь, скумбрия, палтус, тунец, лосось).

Продукты снижающие холестерин.
Народные средства
Народные методы могут быть полезны на начальных этапах болезни, особенно если придерживаться диеты.
Для сдерживания атеросклероза, попробуйте принимать один из следующих отваров.
- Столовую ложку корня лопуха залейте кипятком. Томите на маленьком огне 2 минуты, накройте крышкой, дайте остыть (30 мин), процедите. Принимайте по 1/3 отвара перед едой 3 раза/день. Повторяйте лечение ежеквартально. Можете чередовать корень лопуха, плоды боярышника, донника лекарственного.
- Приготовьте сбор: смешайте равные части череды, подорожника, ромашки, шалфея, зверобоя. Столовую ложку залейте стаканом кипятка, дайте настояться 1 час. Выпивайте по 100 мл 3 раза/день.
- Смешайте одинаковое количество сухих трав трилистника, мяты лимонной, горицвета, цветов каштана, семян укропа. 1 ст. л. поместите в термос, залейте стаканом кипятка, дайте настояться 3 часа. Пейте теплым за 30 мин до еды, 3 раза/день по 70 мл, 3 месяца.
- Смешайте 6 частей сушеницы болотной, 4 части травы тимьяна, семян укропа, 2 части полевого хвоща, листьев мать-и-мачехи, 1 часть листьев земляники. 1 ст. л. сбора залейте 500 мл кипятки, дайте настояться 30 минут. Принимайте по 1 стакану перед едой 3 раза/день, 2 недели. Сделайте перерыв 14 дней, повторите.
- Смешайте равные части мяты перечной, цветов хмеля, лугового клевера, плодов шиповника. Залейте столовую ложку смеси 250 мл кипятка, настаивайте 2 часа. Принимайте по 100 мл перед едой 3 раза/день, месяц.
- Настойка чеснока. Чеснока – 50г. Измельчить и залить спиртом (200 мл). Настоять неделю и пить по 10 капель 3 раза в день.
- Спиртовая настойка прополиса. Девясила – 20 г. Прополиса (20% настойка) – 100 мл. Порошок сухого корня девясила пересыпать в стеклянную бутылку, залить настойкой прополиса. Настоять 20 дней в темном месте. Принимать 3 раза в день по 25-30 капель.
- Настойка хмеля. Хмеля – 45 г, каштана – 20 г, большеголовника – 35 г. Сырье измельчить и смешать. Смесь залить 200 мл кипятка. Настоять 3 часа. Пить по полстакана в день.
- Отвар коры рябины. Коры – 400 г. Кипятить 1 час на слабом огне в 1 л воды. Остудить, процедить. Пить перед едой.
- Отвар боярышника. Ягоды боярышника, листьев малины и земляники в равных частях –2 ст. л. Залить смесь 0,5л воды и полчаса томить на водяной бане. Пить 3-4 раза в сутки за полчаса до еды. Курс – 3 месяца.
- Отвар укропа. Укроп – 1 ст. л. Семена залить кипятком (200 мл) и настоять в течение часа. Пить 4 раза в день по 5 ч. л.
- Настой из трав. Мелиссу, цветы каштана, трилистника и горицвета смешать в равных долях –1 ст.л. Заварить смесь в стакане кипятка и настоять 3 часа. Пить по 1/3 стакана за полчаса до еды.
- Масло для массажа. Масло оливковое и масло облепихи – по 1 ст.л. перемешать. Смазывать поврежденную кожу ног ежедневно.
- Отвар трав. Шалфея, подорожника, зверобоя, ромашки, череды – по 1 ч. л. Сырье перемешать и залить кипятком 1 ст. л. на 1 стакан. Настоять сутки в темном месте. Использовать для компрессов два раза в день.
Ни один из известных народных рецептов не помогает при прогрессирующем атеросклерозе. Обязательно сообщите своему врачу, какие травы вы принимаете совместно с основным лечением. Прием некоторые из них противопоказан при назначении препаратов.
Профилактика
Облитерирующий атеросклероз сосудов нижних конечностей требует пожизненного приема препаратов, периодических госпитализаций. Простые советы могут предупредить или замедлить его прогрессирование:

- перестаньте курить – компоненты табачного дыма повреждают стенки сосудов;
- следите за своим питанием – это поможет предотвратить нарушение жирового обмена;
- контролируйте свой вес;
- не злоупотребляйте алкоголем;
- не запускайте хронические заболевания;
- начиная с 20 лет, регулярно проверяйте свой уровень холестерина, ЛПНП, триглицеридов.
Литература
- Ann Giorgi. Peripheral Vascular Disease, 2016
- Violi, F, Basili, S, Berger, JS, Hiatt, WR (2012). Antiplatelet therapy in peripheral artery disease, 2012
- Ruiz-Canela, M; Martínez-González, MA. Lifestyle and dietary risk factors for peripheral artery disease, 2014

Ирина Костылева
Высшее медицинское образование. Кировская государственная медицинская академия (КГМА). Участковый терапевт. Подробнее об авторе
Последнее обновление: Февраль 1, 2020


