Что такое хронический фиброзный бронхит
Хронический бронхит – это диффузный прогрессирующий воспалительный процесс в бронхах, приводящий к морфологической перестройке бронхиальной стенки и перибронхиальной ткани. Обострения хронического бронхита возникают несколько раз в год и протекают с усилением кашля, выделением гнойной мокроты, одышкой, бронхиальной обструкцией, субфебрилитетом. Обследование при хроническом бронхите включает проведение рентгенографии легких, бронхоскопии, микроскопического и бактериологического анализа мокроты, ФВД и др. В лечении хронического бронхита сочетают медикаментозную терапию (антибиотики, муколитики, бронхолитики, иммуномодуляторы), санационные бронхоскопии, оксигенотерапию, физиотерапию (ингаляции, массаж, дыхательную гимнастику, лекарственный электрофорез и др.).
Общие сведения
Заболеваемость хроническим бронхитом среди взрослого населения составляет 3-10%. Хронический бронхит в 2-3 раза чаще развивается у мужчин в возрасте 40 лет. О хроническом бронхите в современной пульмонологии говорят в том случае, если на протяжении двух лет отмечаются обострения заболевания продолжительностью не менее 3-х месяцев, которые сопровождаются продуктивным кашлем с выделением мокроты.
При многолетнем течении хронического бронхита существенно повышается вероятность таких заболеваний, как ХОБЛ, пневмосклероз, эмфизема легких, легочное сердце, бронхиальная астма, бронхоэктатическая болезнь, рак легких. Воспалительное поражение бронхов носит диффузный характер и со временем приводит к структурным изменениям стенки бронха с развитием вокруг нее перибронхита.
Хронический бронхит
Причины
В ряду причин, вызывающих развитие хронического бронхита, ведущая роль принадлежит длительному вдыханию полютантов – различных химических примесей, содержащихся в воздухе (табачного дыма, пыли, выхлопных газов, токсических паров и др.). Токсические агенты оказывают раздражающее воздействие на слизистую, вызывая перестройку секреторного аппарата бронхов, гиперсекрецию слизи, воспалительные и склеротические изменения бронхиальной стенки. Довольно часто в хронический бронхит трансформируется несвоевременно или не до конца излеченный острый бронхит.
Обострение хронического бронхита, как правило, возникает при присоединении вторичного инфекционного компонента (вирусного, бактериального, грибкового, паразитарного). К развитию хронического бронхита предрасположены лица, страдающие хроническими воспалениями верхних дыхательных путей:
- трахеитами;
- фарингитами;
- ларингитами;
- тонзиллитами;
- синуситами,
- ринитами.
Неинфекционными факторами, вызывающими обострение хронического бронхита, могут являться аритмии, хроническая сердечная недостаточность, ТЭЛА, гастроэзофагеальная рефлюксная болезнь, дефицит a1-антитрипсина и др.
Патогенез
В основе механизма развития хронического бронхита лежит повреждение различных звеньев системы местной бронхопульмональной защиты: мукоцилиарного клиренса, локального клеточного и гуморального иммунитета (нарушается дренажная функция бронхов; уменьшается активностьa1-антитрипсина; снижается продукция интерферона, лизоцима, IgA, легочного сурфактанта; угнетается фагоцитарная активность альвеолярных макрофагов и нейтрофилов).
Это приводит к развитию классической патологической триады: гиперкринии (гиперфункции бронхиальных желез с образованием большого количества слизи), дискринии (повышению вязкости мокроты ввиду изменения ее реологических и физико-химических свойств), мукостазу (застою густой вязкой мокроты в бронхах). Данные нарушения способствуют колонизации слизистой бронхов инфекционными агентами и дальнейшему повреждению бронхиальной стенки.
Эндоскопическая картина хронического бронхита в фазу обострения характеризуется гиперемией слизистой бронхов, наличием слизисто-гнойного или гнойного секрета в просвете бронхиального дерева, на поздних стадиях — атрофией слизистой оболочки, склеротическими изменениями в глубоких слоях бронхиальной стенки.
На фоне воспалительного отека и инфильтрации, гипотонической дискинезии крупных и коллапса мелких бронхов, гиперпластических изменений бронхиальной стенки легко присоединяется бронхиальная обструкция, которая поддерживает респираторную гипоксию и способствует нарастанию дыхательной недостаточности при хроническом бронхите.
Классификация
Клинико-функциональная классификация хронического бронхита выделяет следующие формы заболевания:
- По характеру изменений: катаральный (простой), гнойный, геморрагический, фибринозный, атрофический.
- По уровню поражения: проксимальный (с преимущественным воспалением крупных бронхов) и дистальный (с преимущественным воспалением мелких бронхов).
- По наличию бронхоспастического компонента: необструктивный и обструктивный бронхит.
- По клиническому течению: хронический бронхит латентного течения; с частыми обострениями; с редкими обострениями; непрерывно рецидивирующий.
- По фазе процесса: ремиссия и обострение.
- По наличию осложнений: хронический бронхит, осложненный эмфиземой легких, кровохарканьем, дыхательной недостаточностью различной степени, хроническим легочным сердцем (компенсированным или декомпенсированным).
Симптомы хронического бронхита
Хронический необструктивный бронхит характеризуется кашлем с выделением мокроты слизисто-гнойного характера. Количество откашливаемого бронхиального секрета вне обострения достигает 100-150 мл в сутки. В фазу обострения хронического бронхита кашель усиливается, мокрота приобретает гнойный характер, ее количество увеличивается; присоединяются субфебрилитет, потливость, слабость.
При развитии бронхиальной обструкции к основным клиническим проявлениям добавляется экспираторная одышка, набухание вен шеи на выдохе, свистящие хрипы, коклюшеподобный малопродуктивный кашель. Многолетнее течение хронического бронхита приводит к утолщению концевых фаланг и ногтей пальцев рук («барабанные палочки» и «часовые стекла»).
Выраженность дыхательной недостаточности при хроническом бронхите может варьировать от незначительной одышки до тяжелых вентиляционных нарушений, требующих проведения интенсивной терапии и ИВЛ. На фоне обострения хронического бронхита может отмечаться декомпенсация сопутствующих заболеваний: ИБС, сахарного диабета, дисциркуляторной энцефалопатии и др. Критериями тяжести обострения хронического бронхита служат выраженность обструктивного компонента, дыхательной недостаточности, декомпенсации сопутствующей патологии.
При катаральном неосложненном хроническом бронхите обострения случаются до 4-х раз в год, бронхиальная обструкция не выражена (ОФВ1 > 50% от нормы). Более частые обострения возникают при обструктивном хроническом бронхите; они проявляются увеличением количества мокроты и изменением ее характера, значительными нарушениями бронхиальной проходимости (ОФВ1 < 50% от нормы), обострением сопутствующих заболеваний. Хронический гнойный бронхит протекает с постоянным выделением мокроты, снижением ОФВ1 < 50% от нормативных показателей, декомпенсацией сопутствующей патологии и развитием дыхательной недостаточности.
Диагностика
В диагностике хронического бронхита существенное значение имеет выяснение анамнеза заболевания и жизни (жалоб, стажа курения, профессиональных и бытовых вредностей). Аускультативными признаками хронического бронхита служат жесткое дыхание, удлиненный выдох, сухие хрипы (свистящие, жужжащие), влажные разнокалиберные хрипы. При развитии эмфиземы легких определяется коробочный перкуторный звук. Подтверждающие методы:
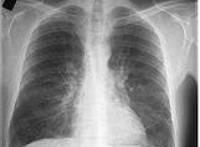
- Рентгенологические. Верификации диагноза способствует проведение рентгенографии легких. Рентгенологическая картина при хроническом бронхите характеризуется сетчатой деформацией и усилением легочного рисунка, у трети пациентов – признаками эмфиземы легких. Лучевая диагностика позволяет исключить пневмонию, туберкулез и рак легких. С помощью бронхографии оценивается архитектоника бронхиального дерева, исключается наличие бронхоэктазов.
- Лабораторные. Микроскопическое исследование мокроты выявляет ее повышенную вязкость, сероватый или желтовато-зеленый цвет, слизисто-гнойный или гнойный характер, большое количество нейтрофильных лейкоцитов. Бактериологический посев мокроты позволяет определить микробных возбудителей (Streptococcus pneumoniae, Staphylococcus aureus, Haemophilus influenzae, Moraxella catarrhalis, Klebsiella pneumoniae, Pseudomonas spp., Enterobacteriaceae и др.).
- Эндоскопические. Степень активности и характер воспаления при хроническом бронхите уточняется в процессе диагностической бронхоскопии. При трудностях сбора мокроты показано проведение бронхоальвеолярного лаважа и бактериологического исследования промывных вод бронхов.
- Функциональные. Выраженность нарушений функции внешнего дыхания определяется при проведении спирометрии. Спирограмма у пациентов с хроническим бронхитом демонстрирует снижение ЖЁЛ различной степени, увеличение МОД; при бронхиальной обструкции – снижение показателей ФЖЁЛ и МВЛ. При пневмотахографии отмечается снижение максимальной объемной скорости выдоха.
Из лабораторных тестов при хроническом бронхите проводятся общий анализ мочи и крови; определение общего белка, белковых фракций, фибрина, сиаловых кислот, СРБ, иммуноглобулинов и др. показателей. При выраженной дыхательной недостаточности исследуются КОС и газовый состав крови.
Лечение хронического бронхита
Обострение хронического бронхита лечится стационарно, под контролем врача-пульмонолога. При этом соблюдаются основные принципы лечения острого бронхита. Важно исключить контакт с токсическими факторами (табачным дымом, вредными веществами и т. д.).
Фармакотерапия хронического бронхита включает назначение противомикробных, муколитических, бронходилатирующих, иммуномодулирующих препаратов. Для проведения антибактериальной терапии используются пенициллины, макролиды, цефалоспорины, фторхинолоны, тетрациклины внутрь, парентерально или эндобронхиально. При трудноотделяемой вязкой мокроте применяются муколитические и отхаркивающие средства (амброксол, ацетилцистеин и др.). С целью купирования бронхоспазма при хроническом бронхите показаны бронхолитики (эуфиллин, теофиллин, салбутамол). Обязателен прием иммунорегулирующих средств (левамизола, метилурацила и т. д.).
При тяжелом хроническом бронхите могут проводиться лечебные (санационные) бронхоскопии, бронхоальвеолярный лаваж. Для восстановления дренажной функции бронхов используются методы вспомогательной терапии: щелочные и лекарственные ингаляции, постуральный дренаж, массаж грудной клетки (вибрационный, перкуторный), дыхательная гимнастика, физиотерапия (УВЧ и электрофорез на грудную клетку, диатермия), спелеотерапия. Вне обострения рекомендуется пребывание в санаториях Южного берега Крыма.
При хроническом бронхите, осложненном легочно-сердечной недостаточностью, показана кислородная терапия, сердечные гликозиды, диуретики, антикоагулянты.
Прогноз и профилактика
Своевременное комплексное лечение хронического бронхита позволяет увеличить продолжительность периода ремиссии, снизить частоту и тяжесть обострений, однако не дает стойкого излечения. Прогноз хронического бронхита отягощается при присоединении бронхиальной обструкции, дыхательной недостаточности и легочной гипертензии. Профилактическая работа по предупреждению хронического бронхита заключается в пропаганде отказа от курения, устранении неблагоприятных химических и физических факторов, лечении сопутствующей патологии, повышении иммунитета, своевременном и полном лечении острого бронхита.
Источник
 Воспаление в органах дыхания вялотекущей или прогрессирующей формы называется хронический бронхит. Определение основывается на главном симптоме – кашле, который наблюдается длительное время (на протяжении 3 месяцев подряд или периодами в течение двух лет). Быстро избавиться от такой патологии невозможно, так как стенки органов подвергаются систематическим повреждениям. Врачи считают, что навсегда вылечить этот тип болезни нельзя, но применение эффективных препаратов помогает предотвратить обострение и не допустить развития.
Воспаление в органах дыхания вялотекущей или прогрессирующей формы называется хронический бронхит. Определение основывается на главном симптоме – кашле, который наблюдается длительное время (на протяжении 3 месяцев подряд или периодами в течение двух лет). Быстро избавиться от такой патологии невозможно, так как стенки органов подвергаются систематическим повреждениям. Врачи считают, что навсегда вылечить этот тип болезни нельзя, но применение эффективных препаратов помогает предотвратить обострение и не допустить развития.
Этиология
Основной причиной появления заболевания являются природные или антропогенные провоцирующие агенты, загрязняющие окружающую среду и попадающие в систему при вдохе. Хронический бронхит поражает организм в связи со следующими факторами:
- Сигаретный дым
- Снижение функций иммунной системы
- Неблагоприятные климатические условия
- Длительное нахождение в загрязненной местности или помещении
- Профессиональная деятельность, связанная с выбросом в атмосферу полютантных частиц
- Поражение органов бактериальными, вирусными, атипичными возбудителями
- Химические вещества в составе моющих средств
- Частые простудные заболевания
- Переохлаждения
- Наследственные отягощения.
Механизм развития
Воспаление бронхов начинается с повреждения эпителиальных стенок слизистой провоцирующими агентами. Это повышает проницаемость тканей, дает благоприятные условия для внедрения, роста и размножения бактериальной флоры. Дальнейшее течение заболевания усугубляется микроскопическими закупорками сосудов, нейрогенной дистрофией, нарушением кровотока. Если патология вовремя диагностирована, врач определяет, как вылечить бронхит достаточно быстро. Атакованная оболочка восстанавливается за несколько недель после курса терапии.
В противном случае заболевание продолжает прогрессировать, ткани подвергаются необратимым изменениям. Слизистая отечная, с переполненными кровью сосудами и экссудатом. При легких формах бронхита хронического изменениям подвергается только первый слой органов, мембранный. Тяжелые стадии сопровождаются кровоизлияниями, выделения геморрагичные, секрет почти полностью заполняет просветы. Слизистый состав микрофлоры изменяется, так как в нем преобладает концентрация мукополисахаридов кислого типа, что обеспечивает вязкость.
Мелкие волокна на бронхах, предназначенные для очищения не в состоянии выполнять свои функции из-за густого покрытия. Серозный компонент не продуцируется в полной мере. Хронический бронхит отличается высвобождением органов только во время приступов сильного кашля. Длительная деструкция приводит к истощению и дистрофии тканей и сбою мукоцелиарного клиренса.
Классификация и симптомы
Различают несколько разновидностей заболевания:
Простая форма
Протекает хронический бронхит относительно легко, мокрота хорошо выходит, выраженность нарушений дыхания отсутствует. Кашель появляется по утрам и прекращается после активности мукоцелярной системы. Температура субфебрильная, небольшой озноб. Симптомы усиливаются по утрам, сразу после пробуждения. Лечение хронического бронхита обусловливает благоприятный прогноз.
Гнойная форма
Обычно такой хронический бронхит возникает из-за поражения слизистой стрептококками, пневмококками, синегнойной и гемофильной палочкой. В ходе развития поверхность покрывается налетом, препятствующим очищению и проходимости воздуха. Так как мокрота задерживается, образуется микрофлора, благоприятная для размножения патогенов. Процесс можно считать первичным при самостоятельном течении. Вторичный вид сопровождается пневмонией или туберкулезом. От него затруднительно избавиться навсегда, лечение хронического бронхита приводит лишь к снижению обострения.
Клиническая картина характерна постоянной одышкой, как в движении, так и в состоянии покоя. В мокроте и откашливаемой субстанции имеются гнойные сгустки. Специфический запах изо рта и повышение температуры – выраженные признаки. Также больной жалуется на сильную слабость, потливость и боли в области груди и мышцах.
Обструктивная форма
Основной особенностью является воспаление бронхов с дегенеративным процессом. Главные факторы хронического проявления – это курение и поражения системы, связанные со спецификой профессиональной деятельности. Метаплазия мерцательной эпителиальной ткани приводит к дисфункции ресничной поверхности. Меняется качество секрета, вентиляционные свойства ухудшаются.
Дыхательные пути закрывает вязкая слизистая масса, мокрота отходит плохо. Кашель, раздражающий и сухой, в фазе обострения переходит во влажный выход субстанции с характерным оттенком. Количество секрета снижено, поэтому усилена одышка. При тяжелых стадиях выделения содержат кровяные прожилки.
Фибринозный вид
Самый сложный вид заболевания. Хронический бронхит отличается отложением в просветах частиц высокомолекулярных белковых волокон. Фибрин образуется после контакта ферментов с поврежденными тканями. При свертывании токсичные вещества фиксируются в сгустках, что способствует их дальнейшему распространению. Это затрудняет кровообращение, нарушает процесс заживления. При сдвинутом динамическом равновесии появляется фагоцитоз, закупориваются сосуды. Хронический бронхит характерен вялотекущим затянутым протеканием. Поэтому его фибринозный тип опасен тем, что начинаются некротические процессы на обширных площадях.
При малейшем обострении стадия приводит к эмфиземе. Избавиться навсегда от такой патологии нельзя, но при своевременной диагностике и применении медицинских препаратов можно приостановить распространение токсинов и облегчить состояние пациента.
Симптомы – кашель невыраженный, мокрота отходит слабо, присутствуют сгустки крови. В утреннее время больной страдает от приступов астматического синдрома. Одышка постоянная. К дыхательной недостаточности присоединяется синюшность кожных покровов. Неспособность организма выводить углекислый газ выражается в головокружении, слабости, бессоннице. Температура чаще субфебрильная, но можно наблюдать повышение до 400С.
Также существует классификация по степени развития и периодичности обострения. Воспаление бронхов бывает в латентной форме, постоянно проявляющее рецидивы, с частыми или редкими признаками ремиссии. Тяжесть патологии определяется по параметрам объема выдоха:
- 1 степень: спирометрия показывает отклонение не более 50%, при этом пациент не обращается к пульмонологу, ведет привычный образ жизни.
- 2 стадия: воспаление бронхов характеризуется одышкой после физических нагрузок. Человек быстро устает, нарушение функциональности заключается в объеме выдохов в минуту менее 40%.
- 3 степень – всего 30% от нормативных показателей. Пациент нуждается в срочной помощи, адекватном лечении в условиях стационара.
Диагностика
 Обследование больного начинается со сбора данных о количестве и регулярности приступов. Лечение хронического бронхита основывается на сведениях о том, что эпизоды кашля наблюдаются на протяжении 3 месяцев подряд и повторяются в течение 2 лет. Аускультационная диагностика выявляет хрипы, жесткое дыхание. Дальнейшее обследование представляет собой ряд тестов и анализов:
Обследование больного начинается со сбора данных о количестве и регулярности приступов. Лечение хронического бронхита основывается на сведениях о том, что эпизоды кашля наблюдаются на протяжении 3 месяцев подряд и повторяются в течение 2 лет. Аускультационная диагностика выявляет хрипы, жесткое дыхание. Дальнейшее обследование представляет собой ряд тестов и анализов:
- Рентгенограмма показывает сетчатый рисунок, характеризующий повреждения, но при неосложненной форме такое проявление отсутствует.
- При тесте на газовый состав крови отмечается снижение уровня кислорода. При первой стадии видны признаки альвеольной и артериальной диффузии.
- Спирометрия измеряет объем выдохов в минуту.
- Для выявления изменений в легочной ткани и расширении корневой системы необходима радиологическая диагностика.
- ЭКГ обязательна для выяснения осложнений, влияющих на сердце, особенно при геморрагической и фибринозной форме бронхита.
- Биохимические тесты крови и мокроты.
- Бронхоскопия – одна из наиболее информативных методик, при которой путем зондирования органов врач получает сведения об уровне деформации стенок, осуществляет забор биоматериала для анализа. Этот способ обследования важен при деффиринцировании патологии от туберкулеза, пневмонии, гипертензии легких, астматического статуса, эмфиземы.
- МРТ легких.
- Пробы на выявление и классификацию аллергических агентов.
Терапевтические мероприятия
Основное правило врачей – нельзя самостоятельно приступать к приему препаратов. Только пульмонолог может определить, как лечить хронический бронхит в той или иной форме. Даже с учетом того факта, что патология остается с человеком навсегда, можно добиться высоких результатов по улучшению состояния органов дыхания.
Терапия подразумевает консервативный комплексный подход. Препараты назначают, как в форме таблеток, так и в пероральном и инфузионном виде:
Антибиотики
Средства необходимы при патологии, отличающейся бактериальной природой происхождения. Основное назначение медикаментов – устранить признаки интоксикации, сбить температуру. Они губительно воздействуют на патогенную флору слизистой. Аугментин, Монурал, Амоксиклав относятся к препаратам обширного спектра действия. Активны по отношению к аэробным и анаэробным грамотрицательным организмам, в том числе и к штаммам, продуцирующим беталактамазу. В состав средств входит клавулоновая кислота, позволяющая предотвратить резистентность. Курс лечения составляет не более 1 дней. Выпускаются лекарства в форме таблеток, порошка для инъекций, сиропа. Можно принимать даже детям до года. Следует учесть, что воздействие антибиотиков не позволяет навсегда устранить патологию, они лишь ингибируют синтез возбудителя.
Отхаркивающие препараты
Средства предназначены для разжижения и выведения секрета. Так как кашель бывает влажного и сухого типа, в первом случае рекомендуется принимать составы, способствующие отделению и ликвидации мокроты. Бромгексин, Амброксол, Ацетилцистеин усиливают функции мерцательной эпителиальной ткани, стабилизируют альвеолы, повышают синтез сурфактантов. Препараты защищают систему от внешних раздражителей и инфекций, помогают очистить бронхи от токсинов, снимают воспаление.
Средства можно принимать в форме таблеток или сиропа, но детям до 3 лет их не назначают. Курс лечения составляет от 4 дней до месяца.
Бронходилататоры
Препараты, снимающие спазм, влияющие на его причины. Они расслабляют мышечные стенки, увеличивают площадь просвета. Средства убирают отек, изменяют микрофлору мокроты, устраняют фиброзный коллапс. Существуют лекарства короткого действия, которые предназначены для купирования сильного приступа. Они начинают работать уже через 5 минут после использования. Сальбутамол, Фенотерол, Гексопреналин рекомендуется принимать в виде ингаляционного аэрозоля. Но при длительном применении можно получить побочные эффекты. Навсегда устранить симптомы они не в состоянии, но быстро облегчают дыхание.
Вторая группа – препараты длительного влияния на органы, помогающие при кашле у курящих людей. Они не купируют приступы, но эффективны для освобождения бронхов и оказывают расслабляющее действие. Принимать нужно только по рекомендациям пульмонолога, курс зависит от длительности и степени спазма.
Холинолитические составы
Антихолинергические вещества блокируют ацетилхолин, прекращая передачу возбудительного сигнала на нервные центры. Благодаря элементам, уменьшается потоотделение, выработка вязкого секрета. Так как при приступах кашля гладкие мышцы испытывают дискомфорт, Платифиллин, Сполацин, Скопорамин способны устранить боль, убрать спазм, предупредить рефлекторные реакции.
Следует учесть, что медикаменты имеют ряд противопоказаний, поэтому принимать их нужно только под присмотром врача. Курс лечения длится около 3 недель, при необходимости его увеличивают до полутора месяцев с обязательным трехдневным перерывом.
Ингаляции
Аэрозольная методика проводится посредством фитоницидов и антисептиков, подающихся с помощью специальной аппаратуры. При этом создаются частицы, проникающие глубоко в бронхиальный ствол и периферические отделы. Путем ингаляции достигается оптимальная концентрация и равномерное распределение составов. Препараты Бипароксокобталь, Риванол, Хлорфиллипт обладают антибактериальными и противовоспалительными свойствами. Они снимают отек, ингибируют синтез патогенных микробов.
Также можно делать ингаляции самостоятельно. Если нет противопоказаний, рекомендуется принимать паровые аэрозоли с чесноком, луком, новокаином, хвоей пихты, брусничным листом, диоксидином. Лечение бронхита в домашних условиях подразумевает использование травяных сборов ля приема внутрь. Это шалфей, липа, солодка, из растений готовят настой, который нужно принимать по 200 мл в стуки на протяжении 2 месяцев. Курс лечения можно продлить после двухнедельного перерыва.
Физиотерапия
Методика является неотъемлемой частью процесса выздоровления. Проводить ее настолько же важно, как принимать медикаментозные препараты. Разными способами можно улучшить дренажные свойства системы дыхания, снизить уровень воспаления. В периоды обострения и ремиссии необходимо делать следующие процедуры:
- Ультразвуковое воздействие на область грудной клетки. Требуется 10 сеансов, проводят их через сутки
- Облучение ультрафиолетом – 4 раза через день
- Воздействие инфракрасными лучами на протяжении 15 минут в течение недели
- Электрофорез с участием кальция – рекомендуется делать 10 процедур
- Хорошо принимать ванны с хвоей, морской солью, родоновыми веществами
- Лечебная физкультура и дыхательная гимнастика также входят в терапевтический комплекс
- Массаж грудного отдела и спины
- Согревающие компрессы при неотягощенной форме бронхита.
Прогноз и профилактика
Реабилитационный период допустимо заканчивать в санаторных центрах. Подходящий климат и уход позволяют надеяться на благоприятный исход. Все формы бронхита поддаются лечению на уровне снижения симптоматики. Исключение составляет обструкционный, геморрагический и фибринозный тип, при которых прогноз неблагоприятен. Такое состояние опасно развитием легочной гипертензии и эмфиземы.
В качестве профилактических целей основным условием является полный отказ от курения. Пульмонологи рекомендуют особое внимание уделять здоровью в период сезонных изменений погоды. Нельзя переохлаждаться, нужно беречься от простудных заболеваний. При аллергическом агенте важно не допускать контактирования с провоцирующими факторами.
Источник