Что обозначает атеросклероз аорты
Аорта – самый крупный из артериальных сосудов организма. Она несет кровь от левого желудочка сердца и распределяет ее между основными магистральными сосудами, питающими все тело. Атеросклероз аорты – распространенное заболевание и одна из основных причин аневризмы органа, состояния угрожающее жизни пациента.

Факторы риска
Атеросклероз – хроническое заболевание, при котором на стенках сосуда появляются атеросклеротические бляшки. Такие отложения состоят из холестерина, остатков липопротеинов, клеток крови, соединительной ткани. Зрелое образование даже прорастает собственными сосудами. Атеросклеротическая бляшка в мелких сосудах способна закупорить их просвет, а в таких крупных артериях как аорта – деформировать саму артерию, перекрыть ток крови в отходящие сосуды.
Аортальный атеросклероз развивается очень медленно – несколько десятилетий. За это время на стенки артерии воздействуют многие повреждающие факторы. Поэтому назвать четкую причину заболевания невозможно. Существует перечень факторов риска, которые могут привести к развитию атеросклероза:
- возрастное старение артерий. У людей старшего возраста стенки сосудов становятся более ломкими, склонными к травмам. Критичный возраст для мужчин – после 50 лет, для женщин – после менопаузы;
- высокое давление;
- высокий уровень холестерина, ЛПНП;
- курение;
- лишний вес;
- генетическая предрасположенность;
- хронический стресс;
- малоподвижность;
- хронические воспалительные заболевания.
Согласно международной классификации болезней 10-го пересмотра (мкб-10) атеросклерозу аорты присвоен код І70.
Локализация поражений

Всего различают 4 отдела аорты:
- Восходящая часть аорты, которая следует за аортальным клапаном, от нее отходят венечные артерии, питающие сердце.
- Дуга аорты – короткий участок сосуда, соединяющий восходящую, нисходящую части. Несмотря на свою небольшую протяженность, имеет очень важное значение. От дуги аорты отходят левая подключичная артерия, левая сонная артерия, плечеголовной ствол. Эти артерии питают мозг, шею, область плеч.
- Нисходящая часть – делится на грудной и брюшной отделы аорты. Она проходит перед позвоночником по всей длине грудной, брюшной полости. От нее ответвляются сосуды, питающие органы малого таза, брюшной части, груди.
Аортальный атеросклероз может поразить любой из перечисленных отделов. От локализации атеросклеротической бляшки зависит симптоматика заболевания.
Читайте также: причины и признаки атеросклеротической болезни сердца
Признаки атеросклероза аорты
Болезнь может развиваться 30-40 лет без единого симптома. Нередко атеросклеротические бляшки на аорте находят после летального исхода, хотя при жизни человек не имел симптомов заболевания. Признаки аортального атеросклероза невероятно разнообразные и определяются локализацией отложений, а также наличием осложнений.
Восходящая часть
Восходящая часть может поражаться холестериновыми бляшками, однако они долгое время никак не дают о себе знать. Даже развитие аневризмы не сопровождается специфическими симптомами. Очень часто аневризму обнаруживают во время плановой флюорографии, УЗИ сердца. При развитии осложнений, симптомы атеросклероза аорты этого отдела включают:
- резкую слабость;
- бледность;
- дикую боль в области груди;
- нередко – потерю сознания.
При таких симптомах необходимо срочно вызвать скорую помощь. Возможно, началось расслоение аорты, требующее экстренного хирургического вмешательства.
Если холестериновая бляшка перекрывает устье коронарных артерий, ощущения аналогичны как при ишемии сердечной мышцы, сердечной недостаточности:

- внезапная боль в центральной, левой части грудной клетки, ее сдавливание. Такое явление называют стенокардией;
- быстрая утомляемость;
- одышка;
- ощущение собственного сердцебиения;
- отеки.
Аортальная дуга
От этого участка артерии отходят сосуды, питающие шею, головной мозг, область плеч. Если атеросклеротическая бляшка закупорит или существенно сузит просвет одной из этих артерий, мозг будет недополучать кислород, который очень чувствителен к качеству кровоснабжения. Поэтому он реагирует на недостаток питания первым.
На начальном этапе атеросклероз дуги аорты проявляется следующими симптомами:
- лихорадка;
- слабость;
- плохой аппетит;
- ночное потение;
- суставные, мышечные боли;
- грудная боль;
- отечность миндалин.
На более позднем этапе у больных наблюдаются:
- головокружения;
- головная боль;
- обмороки;
- микроинсульты;
- судороги;
- тошнота, рвота;
- холодные руки, ступни;
- нарушение зрения.
Грудной отдел
Атеросклероз на этом участке ухудшает кровообращение органов грудной полости. Клинически это может проявляться:
- аорталгией – жгучая и/или давящая боль за грудной костью, отдающая в обе руки, шею, спину, верхнюю область живота. Боль усиливается при физической нагрузке, стрессе. От стенокардии ее отличает постоянство. Аорталгия может длиться часами и даже сутками, то усиливаясь, то ослабляясь;
- затрудненным глотанием из-за сдавливания пищевода расширенной артерией;
- охриплостью;
- разным размером зрачков;
- головными болями;
- головокружением;
- судорогами, развивающимися при резком повороте головы;
- болями в спине, ребрах, напоминающих межреберную невралгию.
Брюшной отдел
Атеросклероз брюшного отдела аорты развивается наиболее рано и часто. Суживаются устья сосудов, питающих органы малого таза, брюшной полости, конечностей. Симптомы будут зависеть от расположения атеросклеротических бляшек. Возможные признаки:
- перемежающая хромота;
- похолодание, онемение, бледность ног;
- язвы на ногах;
- нарушение пищеварения (отрыжка, тошнота, метеоризм).
Способы диагностики
Атеросклероз аорты обычно обнаруживают случайно во время обследования. Ведь никакими симптомами заболевание долгое время не сопровождается. При прослушивании сердца, сосудов врач может обнаружить патологические шумы, изменение тонов. Пульс на обеих руках может быть асимметричным.
Для более детальной диагностики пациента направляют на инструментальное обследование:
- УЗИ сердца. Позволяет оценить размер восходящего отдела аорты, а также аортальной дуги, толщины их стенок, наличие дефектов, аневризм.
- Чреспищеводная эхокардиография. Вариант УЗИ сердца, аорты, при котором датчик проглатывается пациентом. Эта техника позволяет добиться очень качественного изображения. Ведь сосуд отделяет от датчика только тонкая стенка пищевода. Применяется для диагностики атеросклероза аорты, когда требуется детальная визуализация.
- Допплерография. Особый вид ультразвукового исследования, который дает врачу понимание о скорости кровотока различных участков артерии.
- КТ, МРТ. Оба исследования позволяют врачу получить картинку сосудов. Они могут проводится с контрастированием или без. Последний метод обследования подразумевает внутривенное введение специальной медицинской краски, делающей просвет сосуда на снимке более четким. Но поскольку исследуемая артерия очень крупная, атеросклероз аорты хорошо визуализируется и без применения контраста.
Современные виды лечения
Лечение атеросклероза предполагает три основных метода:
- изменение образа жизни, пересмотр своего питания;
- прием лекарств;
- хирургическое вмешательство.
Обычно первое обязательно, а два других – по показаниям.
Также существует немало народных методов терапии, но большинство из них не признаются официальной медициной.
Изменение образа жизни, диета

Атеросклероз аорты на начальных стадиях можно затормозить без лекарств. Полностью избавиться от атеросклеротических бляшек не позволяет избавиться ни один метод лечения. Улучшение самочувствия у многих пациентов наблюдается при:
- отказе от курения. Активное или пассивное курение оказывает повреждающее действие на стенки сосуда. Отказ от сигарет, избегание собрания курильщиков помогает существенно снизить риск развития осложнений атеросклероза;
- ежедневной физической активности. Велосипедная или пешая прогулка, работы на огороде, плаванье, занятия йогой или любой другой спорт должны стать обязательным ежедневным атрибутом вашей жизни. Всего 30 минут нагрузки каждый день позволяет существенно снизить уровень холестерина;
- нормализации веса. Избавление от лишних килограммов снимает с сердца лишнюю нагрузку, а также нормализирует уровень холестерина. В комплексе благотворно сказывается на состоянии здоровья пациента;
- минимизация стресса. Постарайтесь избегать стрессовых ситуаций, находить время для расслабления. Если не справляетесь сами – обратитесь за профессиональной помощью к психологу.
Диета при атеросклерозе аорты подразумевает:
- отказ от продуктов, содержащих транс жиры. Они повышают содержание плохих липопротеидов, сокращают содержание хороших. Транс жиры спутники жареной пищи, могут прятаться во многих готовых продуктах. Необходимо внимательно изучать этикетку на предмет содержания нежелательных компонентов;
- основа рациона – пища, богатая клетчаткой. Овощи, фрукты, крупы, отруби бобовые содержат большое количество растворимых, нерастворимых пищевых волокон. Оба вида клетчатки улучшают состояние сердца, сосудов, а растворимые еще и снижают уровень ЛПНП;
- минимум насыщенных жиров. Красное мясо, особенно жирные виды, жирный творог, сыр, сливки, яичный желток – это те продуты, содержание которых необходимо ограничивать. Все они повышают уровень плохого холестерина;
- омега-3 жирные кислоты – обязательный компонент рациона. Американские врачи рекомендует не реже двух раз в неделю кушать жирные сорта рыбы. Селедка, скумбрия, лосось, макрель, тунец – содержат невероятное количество ненасыщенных жирных кислот, а также являются ценным источником белка. Вегетарианцы могут получать омега-3 жирные кислоты из семян льна, миндаля, грецких орехов;
- адекватное потребление воды. 1,5-2 литра воды/сутки помогают нормализировать уровень холестерина. Если организм недополучает воду, он увеличивает концентрацию стерола, защищая свои клетки от обезвоживания.
Лекарственные препараты
Атеросклероз аорты сердца поздних стадий требует применения лекарственных препаратов. В зависимости от симптомов, общего состояния здоровья пациента врач может назначить:
- гиполипидемические средства – группа препаратов, нормализирующая уровень холестерина, ЛПНП, ЛПВП, холестеринов. Чаще всего в современных терапевтических схемах применяются статины, которые блокируют синтез холестерина. Основные представители группы – аторвастатин, розувастатин, симвастатин. При незначительном повышении уровня стерола пациенту могут назначить фибраты, препараты ненасыщенных жирных кислот, секвестранты желчных кислот, никотиновую кислоту;
- лекарства, нормализирующие давление также облегчают работу сердца. Часто для терапии атеросклероза аорты используют бисопролол, амплодипин, нитроглицерин, эналаприл;
- кортикостероиды – обладают противовоспалительным действием. Если течение атеросклероза усугубляется воспалением, пациенту назначают преднизолон или родственные препараты;
- антикоагулянты – снижают риск тромбообразования за счет уменьшения вязкости крови, предотвращения слипания клеток. Самые популярные препараты аспирин, тиклопидин, варфарин, стрептокиназа.
Хирургические методы
Лечение атеросклероза аорты хирургическим методом показано людям с серьезными жалобами на общее самочувствие, высоким риском осложнений: инсульта, инфаркта миокарда, разрыва или расслоения аорты. Существует несколько оперативных методик:

- Иссечение атеросклеротической бляшки – операция, во время которой хирург извлекает отложение через разрез. Сосуд и рана ушивается. Сложность манипуляции объясняется расположением аорты (вдоль позвоночника), а также ее значением для организма, потенциальным объемом кровопотери.
- Ангиопластика – тяжелая операция, во время которой поврежденный участок сосуда иссекается, заменяется протезом.
- Баллонная дилатация – малотравматичная процедура, предусматривает введение катетера со сдутым шариком. Когда хирург достигает места сужения, он несколько раз надувает, сдувает баллон. Имеющее сужение расправляется. Операция по лечению атеросклероза аорты может закончиться установкой стента – каркаса, который будет изнутри удерживать просвет сосуда. Такая манипуляция называется стентированием.
Народные средства
Пока нет необходимости принимать препараты, контролировать заболевание можно при помощи народных методов:
- Березовые почки. 5 г растения залейте стаканом воды, доведите до кипения, потомите 15 минут, снимите с огня, дайте настояться 1 час. Принимайте процеженный отвар по полстакана за час до еды 4 раза/сутки;
- Цветы боярышника. Залейте стаканом кипятка 5 г цветов, поставьте под крышкой на водяную баню. Через 15 минут снимите, остудите до комнатной температуры. Доведите получившийся объем до 200 мл. За 30 минут до еды выпивайте по полстакана утром, вечером;
- Корни девясила. 30 г порошка залейте 500 мл водки, настаивайте 40 дней в темном месте. Выпивайте по 25 капель перед едой;
- Орех грецкий. Съедайте каждый день по 100 г орехов, разделив порцию на 3 приема;
- Шиповник. Измельчите плоды шиповника, пересыпьте их в пол-литровую банку. Плоды должны занимать две трети объема. Залейте водкой до верха. Настаивайте в темном месте, ежедневно взбалтывая. Принимать 2 раза/сутки по 20 капель.
Осложнения, профилактика
Атеросклероз аорты – самая частая причина развития аневризм. Так называют выпячивания стенки сосуда, которые могут достигать различных размеров. Небольшие дивертикулы неопасны для человека. Они становятся проблемными при достижении определенных размеров. Стенка артерии сильно напрягается, что может обернуться ее частичным или полным разрывом.
Частичный разрыв называют расслоением аорты. При этом лопается только внутренняя оболочка сосуда или внутренняя и средняя. Ток крови устремляется к месту травмы, расслаивая различные слои артерии между собой. Расслоение аорты требует экстренной хирургической помощи, иначе все закончится летальным исходом.
При разрыве всех трех оболочек сосуда происходит масштабное кровотечение, более 90% людей погибают.
Профилактика атеросклероза аорты подразумевает устранение факторов риска заболевания. Для этого необходимо:
- правильно питаться;
- много двигаться, желательно заниматься спортом;
- вовремя принимать меры по лечению хронических заболеваний;
- контролировать свое давление;
- бросить курить;
- умеренно употреблять алкоголь;
- регулярно проходить профилактические осмотры.
Несмотря на кажущуюся простоту, такие меры действительно эффективно защищают человека от тяжелых форм атеросклероза, а значит, можно будет жить полноценной жизнью и после выхода на пенсию.
Литература
- Bourantas CV, Loh HP, Sherwi N, Tweddel AC, de Silva R, Lukaschuk EI, Nicholson A, Rigby AS, Thackray SD, Ettles DF, Nikitin NP, Clark AL, Cleland JG. Atherosclerotic disease of the abdominal aorta and its branches: prognostic implications in patients with heart failure, 2012
- Raimund Erbel. Diseases of the thoracic aorta, 2001

Ирина Костылева
Высшее медицинское образование. Кировская государственная медицинская академия (КГМА). Участковый терапевт. Подробнее об авторе
Последнее обновление: Февраль 1, 2020
Источник
Атеросклероз аорты – метаболическое системное заболевание, при котором поражаются внутренние стенки самого крупного артериального сосуда в организме человека. Заболевание сопровождается постепенной закупоркой аорты холестериновыми бляшками с развитием синдрома хронической ишемии.
Как правило, патология сочетается с окклюзией и других крупных артерий с формированием очагов нарушения кровообращения в кровоснабжаемых зонах. Поэтому, на вопрос пациентов, что такое атеросклероз аорты, врачи отвечают, что это основная причина инвалидности и смерти человека.
Как возникает
Атеросклероз аорты влечет за собой тяжелые последствия и имеет высокие риски возникновения инсульта, инфаркта миокарда. В основе болезни – нарушение обмена холестерина.
Общий холестерол делится на:
- ЛПВП – липопротеины высокой плотности, или, так называемый, хороший холестерин, отвечающий за выработку основных половых гормонов и участвующий в строении клеток;
- ЛПОНП – липопротеины очень низкой плотности – «плохой» холестерол, в норме он выполняет положительные функции – доставляет триглицериды из печени во все органы, но в завышенном значении опасен;
- ЛПНП – составляющая часть ЛПОНП, имеющая высокий индекс атерогенности;
триглицериды – энергетический запас человека, но в завышенных значениях увеличивает риск возникновения атеросклероза.
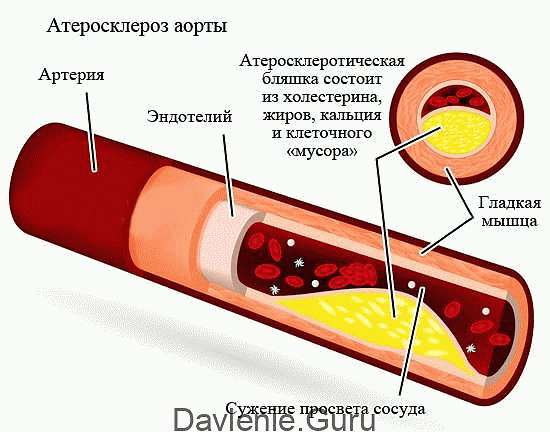
При высоком уровне трех последних фракций в сосудах начинает откладываться налет – это холестероловые излишки. Это начальная стадия атеросклероза – заболевания, при котором страдает вся сердечно-сосудистая система, так как болезнь поражает сосуды, сужая их просветы, либо полностью перекрывая.
Со временем они уплотняются, формируясь в бляшки. Имея рыхлую структуру, холестериновые бляшки могут отрываться частично или целиком, и плыть по кровеносному руслу, застревая в более мелких сосудах.
При прогрессировании болезни атеросклеротические бляшки кальцинируются. Повышается риск острой закупорки тромбами, которые также как и бляшки, могут отрываться. Но, в отличие от первых, несут более страшную угрозу, так как способны перекрывать крупные сосуды.
Существует несколько видов атеросклероза:
- Сердца;
- Сосудов головного мозга;
- Нижних конечностей;
- Коронарных сосудов;
- Аорты.
Вид заболевания классифицируется, исходя из его расположения.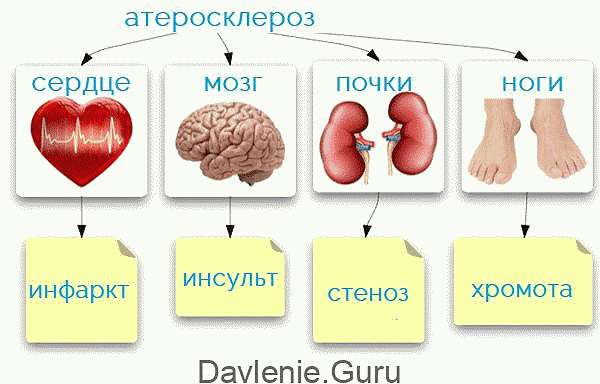
Причины
Раньше болезнь поражала больше возрастных людей, чем молодых. Но современная ситуация изменилась, и заболевание все чаще встречается и у молодого поколения.
Атеросклероз аорты больше поражает мужчин, так как женщины в репродуктивном возрасте обладают природным половым гормоном, защищающим от развития этого заболевания. После наступления климакса риски возникновения патологий сосудов у женщин приравниваются к мужским.
Причины болезни, условно, можно разделить на три группы:
Неустранимые. К данному виду относятся:
- Генетические (наследственные) факторы;
- Возрастные изменения (старение организма).
- Частично-устранимые. В эту группу входят различные болезни, на фоне которых развился атеросклероз. Это:
- Сахарный диабет;
- Инфекционные заболевания;
- Ожирение;
- Гипертония;
- Дислипидемия;
- Интоксикации хронического течения.
- Устранимые. Это:
- Гиподинамия (малоподвижный образ жизни);
- Неправильное питание (переедания, пища, обильная животными жирами);
- Вредные привычки (распитие спиртных напитков, табакокурение).
Искоренив эти причины, можно избавиться от атеросклероза.
Локализация поражений
Атеросклероз может развиться в любом участке сердечно-сосудистой системы. Но поражение им аорты представляет наиболее высокие риски для жизни. Аорта имеет четыре отдела. Симптоматические проявления атеросклероза аорты разнятся от его конкретной локализации.
Восходящая часть
Поражение атеросклерозом восходящей части аорты может длиться годами, а иногда, и десятилетиями без ощутимых признаков. Обычно болезнь на ранних стадиях обнаруживают в ходе профилактической диагностики: УЗИ сердца или флюорографии.
Случается, что во время исследования врачи могут обнаружить аневризму. То есть, даже такая серьезная патология длительное время может протекать бессимптомно.
Когда же атеросклероз корня аорты начинает прогрессировать и осложняться, то пациент может испытывать:
- Постоянную слабость;
- Резкую, жгучую боль в грудной клетке;
- Бледность;
- Частые головокружения;
- Нередко и обмороки.

При проявлении подобных симптомов нужно сразу же обратиться к врачу, так как промедление смертельно опасно. Аорта может расслаиваться, и тогда только скорое хирургическое вмешательство может спасти жизнь пациенту.
При перекрытии бляшкой или тромбом коронарного устья, возникает тоже ощущение, что и при ишемической болезни сердца:
- Одышка;
- Отеки;
- Учащенное сердцебиение с ощущением, когда пациент «слышит» его;
- Повышенная утомляемость при незначительных нагрузках.
При проявлении этих симптомов, очень важно не упустить время. Чем скорее будет обращение к врачу, тем выше шансы на позитивный прогноз.
Гораздо реже атеросклероз восходящей части аорты может сочетаться с поражением клапанов, что приводит к развитию аортального стеноза.
Аортальная дуга
Эта часть артерии снабжает шею, плечи и головной мозг. Поэтому, когда холестероловые отложения забивают данный участок, мозг не получает достаточного количества кислорода и питательных веществ, доставляемых кровью. Потому реагирует первым.
При поражении атеросклерозом дуги аорты, пациент ощущает следующие признаки:
- Недомогание, слабость;
- Снижение аппетита;
- Боли в мышцах и суставах;
- Лихорадку;
- Отечность миндалин;
- Повышенную потливость, особенно во время сна;
- Боли за грудиной.

С развитием заболевания, симптомы становятся более яркими, и к перечисленным выше признакам добавляются:
- Головокружения;
- Судороги;
- Головные боли;
- Обмороки;
- Тошнота, рвота;
- Снижение зрения;
- Ощущение постоянного холода в конечностях;
- Микроинсульты.

Чем более явно и остро проявляются эти признаки, тем запущеннее стадия атеросклеротического поражения дуги аорты.
Грудной отдел
Холестериновые скопления, забивая данный участок аорты, проявляются:
- Хрипотой;
- Затрудненным глотанием (из-за того, что расширенная из-за атеросклероза артерия сдавливает пищевод);
- Частыми головокружениями;
- Судорогами;
- Разным размером зрачков.
Но главным симптомом атеросклероза грудного отдела аорты является боль. Она носит резкий, нестерпимый характер. Часто пациенты описывают это состояние так, что словно кто-то давит им на грудную клетку. Боль имеет длительное, продолжительное течение. Иногда она не проходит несколько суток подряд, то ослабляясь, то усиливаясь.
Также пациенты отмечают, что боль может отдаваться в шею, руки, спину или верх живота.
Помимо загрудинных болей, при атеросклерозе грудного отдела аорты боли ощущаются в голове, спине и ребрах. Часто это состояние можно спутать с межреберной невралгией.
Брюшной отдел
Атеросклероз данного отдела аорты наиболее часто встречается и развивается быстрее, чем в других частях аорты. При поражении этого участка, сосуды суживаются в органах малого таза, брюшной полости и конечностях. Признаки заболевания будут разниться из-за места поражения сосудов холестериновыми бляшками.
Это могут быть:
- Перемежающая хромота;
- Нарушения работы желудочно-кишечного тракта ( тошнота, метеоризм, отрыжка);
- Онемение нижних конечностей;
- Ощущение постоянного холода в ногах;
- Язвы на нижних конечностях.

Все эти симптомы могут быть, как в совокупности, так и отдельно друг от друга.
Способы диагностики
Коварство этого заболевания в том, что длительное время он протекает бессимптомно. Поэтому, как правило, начальные стадии выявляются гораздо реже, чем запущенное течение, при котором пациент обращается к врачу с явными его симптомами.
Зачастую, атеросклеротические изменения в сосудах обнаруживаются при случайном профилактическом осмотре. Вот почему медосмотр должен быть не случайным, а ежегодным.
В случае, когда пациент регулярно посещает поликлинику, выполняя необходимые профилактические диагностические тесты, его здоровье максимально защищено.
При обычном прослушивании опытный врач может заподозрить атеросклероз, услышав патологические шумы в сердце или изменение тонов. Тогда, для постановки или опровержения диагноза понадобятся дополнительные методы инструментальной диагностики.
А именно:
- УЗИ сердца. При выполнении этого исследования можно детально рассмотреть толщину стенок аорты, аневризму, уплотнения или скопление атеросклеротических отложений.
- Эхокардиография через пищевод. По сути, это почти тоже самое, что и УЗИ. Но данная процедура позволяет более детальное рассмотрение. Для ее проведения пациент должен проглотить небольшой датчик, который транслирует очень качественное изображение на монитор компьютера. Картинка более четкая, чем на УЗИ из-за того, что датчик от объекта исследования отделяет лишь тонкая стенка пищевода.
- Допплерография. Данный диагностический метод позволяет выявить скорость кровотока в определенных участках артерии. Это дает дополнительную информацию о проходимости сосудов.
- Компьютерная томография и магнитно-резонансная томография. Оба этих метода позволяют увидеть полную картину. Для более точного исследования возможно применение в данном методе контраста. Для этого внутривенно вводится специальная медицинская краска. Но, исходя из того, что аорта – это очень крупная артерия, применение контраста необязательно, так как атеросклероз сосуда просматривается и без него очень хорошо.

Проведя все необходимые диагностические тесты, врач составляет план лечения.
Современные виды лечения
Атеросклероз поддается лечению, главное, вовремя его начать. Существует несколько способов терапии, выбор которых врач осуществляет по показаниям. На начальном этапе атеросклеротических изменений сосудов достаточно изменить образ жизни, отказаться от вредных привычек и пересмотреть питание.
Если же атеросклероз развивается, необходимо подключить медикаментозное лечение. При запущенном течении обращаются за помощью к хирургическим методам. И при всех стадиях, в дополнение к основному методу лечения, можно применять народные рецепты, предварительно согласовав это с лечащим врачом.
Изменение образа жизни, диета
Диета в лечении атеросклероза играет очень важную роль. Для того, чтобы не получать большое количество «плохого» холестерина вместе с едой, нужно совсем отказаться от:
- Жирных сортов мяса (особенно, свинины и баранины);
- Цельного молока и кисломолочной продукции с высокой процентовкой жирности;
- Пальмового масла;
- Субпродуктов (потрохов, мозгов);
- Жирного мяса птицы (уток и гусей);
- Сдобной выпечки;
- Сладостей.

Резко ограничивается потребление:
- Яиц;
- Сливок;
- Сахара;
- Выпечки.
Приветствуется употребление в пищу:
- Овощей и фруктов (неограниченно);
- Любого вида рыбы;
- Кисломолочной продукции (особенно, творога) с низким процентом животного жира;
- Бобовых;
- Сои;
- Цельнозернового хлеба;
- Различных круп;
- Орехов.

Относительно рыбы многие имеют заблуждение. Раз нельзя жирное мясо, думают некоторые люди, то нельзя и жирную рыбу. Но, наоборот, жирную рыбу, такую, например, как сельдь, скумбрия, лосось, тунец и др., нужно есть не менее двух раз в неделю. Они богаты омега-3 жирными кислотами, которые помогают повысить липопротеины высокой плотности, и понизить липопротеины низкой.
Немалое внимание нужно уделить и способу приготовления. Преимущество за варкой, приготовлением на пару, тушением и запеканием в духовке. Жарка и гриль исключаются.
Лекарственные препараты
Лекарства для снижения холестерина значительно снизят риски развития атеросклероза аорты сердца. Существует определенный комплекс медикаментозных средств, который врач может назначить по индивидуальным показаниям.
Это статины, фибраты, секвестранты желчных кислот, никотиновая кислота и БАДы. Но ни одно лекарство, входящее в состав любой из этих групп нельзя употреблять самостоятельно.
Лишь после тщательной диагностики врач принимает решение, в каком именно лекарстве нуждается пациент.
Статины
Препараты этой группы на сегодняшний день являются наиболее востребованными, потому что при небольших побочных явлениях имеют высокую эффективность. Они блокируют выработку холестерола печенью. А именно печень производит основной холестерин (80%). Оставшуюся часть мы получаем с едой.
Поэтому при запущенных стадиях атеросклероза одной диеты недостаточно, и врачи прибегают к применению медикаментозного лечения.
Эффект от применения статинов наступает очень быстро.
В современных медицинских исследованиях отмечается, что максимальный эффект достигается через месяц, но первые изменения наблюдаются уже на третий день.
Лекарства этой группы:
- Правастатин;
- Розувастатин;
- Флувастатин;
- Питавастатин;
- Симвастатин;
- Аторвастатин.
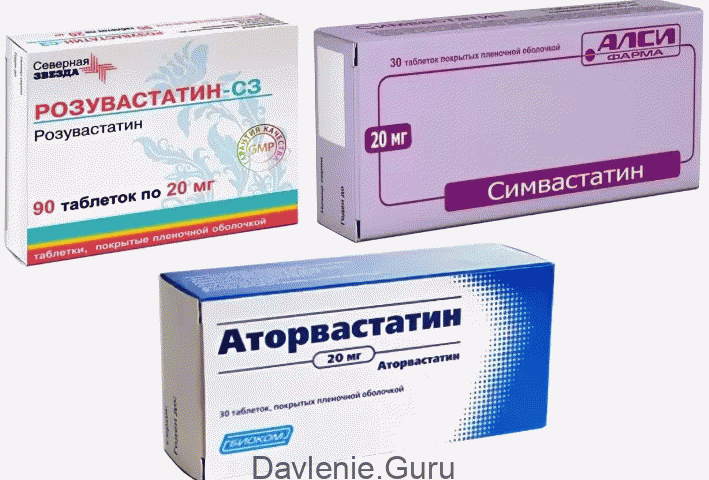
Часть данных лекарственных средств принимают перед сном, а часть – в любое время суток.
Фибраты
Действие фибратов направлено на то, чтобы направить всю энергию организма на расщепление липопротеинов низкой плотности. Таким образом, организм использует максимальные энергозатраты на переваривание пищи.
Минус этих лекарственных средств в том, что они имеют большой процент побочных эффектов, и многие пациенты не могут нормально их переносить. Отмечаются частые жалобы на боли в мышцах. Кроме того, фибраты способны формировать камни в желчном пузыре. Поэтому пациентам со сниженной функцией печени или почек они не подходят.
При отсутствии побочных эффектов фибраты вполне применимы.
Самыми известными среди них являются:
- Фенофибрат;
- Гемфиброзил;
- Безафибрат;
- Ципрофибрат.

Перед приемом данных лекарств обязательно нужно ознакомиться с противопоказаниями.
Секвестранты желчных кислот
Эти лекарства назначают первыми, так как их побочные эффекты минимальны. Это:
- Колестипол;
- Холистерамин;
- Колесевелам.
Принцип действия этих препаратов основывается на том, что они связывают холестерол и желчные кислоты.
БАДы
Эти препараты назначают для подавления абсорбции холестерола в органах ЖКТ. Наиболее популярны из них:
- Биафишенол;
- Полиспонин;
- Литенол.

БАДы хороши тем, что основаны на лекарственных растениях или компонентах животного происхождения.
Никотиновая кислота
Это витамин. Он участвует во многих окислительно-восстановительных реакциях. Кроме того, является частью процесса углеводного и липидного обменов.
Никотиновая кислота содержится и в продуктах питания: грибах, ржаном хлебе, ананасах, гречке и др.
Лекарства, содержащие в основе никотиновую кислоту, это:
- Никотиномид;
- Ниацин.
Никотиновая кислота улучшает липидный обмен, но при слишком завышенных показателях холестерола, она не эффективна.
Хирургические методы
Когда терапия лекарственными препаратами малоэффективна, применяются хирургические методы воздействия. Современная хирургия обладает тремя наиболее эффективными операциями:
- Шунтирование. Метод основывается на том, что к пострадавшему сосуду подшивают здоровый, который обеспечивает восстановление нормального тока крови. Со временем, прилегающие ткани начинают восстанавливаться.
- Стентирование. Данная операция выполняется при ?


