Что нужно принимать при атеросклерозе нижних конечностей
Атеросклеротическое заболевание сосудов и артерий нижних конечностей возникает по разным причинам, а его лечение обычно сопряжено с приемом лекарственных препаратов на протяжении всей жизни. Опасность болезни в нарушениях работы внутренних органов, появлении гангрены и повышенном риске летального исхода.
Атеросклероз нижних конечностей
По уровню смертности заболевания системы кровообращения занимают в мире одно из первых мест. Атеросклероз лидирует в списке опасных болезней, а его диагностирование происходит все чаще и чаще. Называют атеросклерозом хроническую болезнь, которую вызывает отложение холестерина на сосудистых стенках.
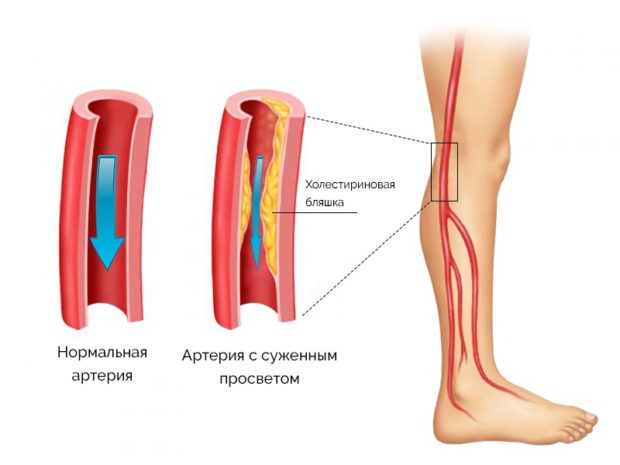
К причинам атеросклероза относят:
- Возраст и пол;
- Наследственность;
- Наличие вредных привычек;
- Ожирение;
- Сахарный диабет;
- Гипертонию;
- Нарушенный обмен веществ;
- Гиподинамию и частые стрессы;
- Неблагоприятную экологию;
- Неправильное питание.
Возникать атеросклеротические бляшки могут даже в детстве, но проявлять себя начинают в пожилом возрасте. Медики выделяют 6 основных стадий развития патологии:
- Долипидную. Она характеризуется повышением проницаемости сосудистых стенок, что приводит к локальному нарушению метаболизма;
- Липоидозную. Эта стадия сопровождается образованием жировых тел и формированием из них участков с повышенным содержанием пенистых клеток и холестерина;
- Липосклероз. Во время этапа происходит усиление воспалительных процессов и нарастания соединительной ткани;
- Атероматоз. Для этой стадии характерен распад холестериновой бляшки;
- Иъязвление. Этап сопровождается разрушением бляшки и выбросом в кровь ее содержимого. На стенках сосудов возникает эрозия, которая наполняется тромбоцитами и элементами, свертывающими кровь;
- Атерокальциноз. Стадия связана с оседанием в тромбе солей кальций, что приводит к уплотнению стенки сосуда и стенозу.
Также выделяют несколько степеней развития болезни:
- На начальной болевые ощущения возникают только при повышенных физических нагрузках;
- На средней — безболезненно можно пройти не более 250 м;
- На критической стадии боль возникает даже в спокойном состоянии и во время сна;
- На осложненной стадии болезненные ощущения дополняются появлением некротических очагов, которые могут привести к образованию гангрены.
Характерным симптомом заболевания является перемежающаяся хромота, которая проявляется в болезненных ощущениях в голени, ягодицах или бедрах. Боль исчезает во время кратковременного отдыха. Связано это явление с недостатком периферического кровотока во время ходьбы и повышением уровня артериального кровообращения в состоянии покоя.
Атеросклероз нижних конечностей повышает риск развития аритмии сердца, ИБС, инсульта головного мозга, гангрены, почечной недостаточности и инфаркта миокарда.

У больных с диагнозом АНЖ критической или осложненной стадии высока вероятность внезапной смерти от болезней сердца.
Принципы терапии заболевания
Традиционная терапия заболевания направлена на:
- Нормализацию уровня холестерина в крови, а также понижение содержания ЛПНП и повышение — ЛПВП;
- Улучшение состояния сосудов;
- Устранение сторонних сопутствующих болезней и осложнений.
К основным принципам медикаментозного лечения в медицине относят:
- Предотвращение разрушения бляшки;
- Снижение вероятности появления осложнений;
- Снижение вероятности возникновения тромбоза;
- Повышение антиоксидантной защиты организма;
- Стабилизация эндокринной и иммунной системы.
При острой фазе болезни приоритетной задачей становится удаление тромба и предотвращение его повторного развития. Хирургическое вмешательство назначается в случаях, когда лекарственные препараты не дают положительного эффекта.

Немедикаментозные средства направлены на корректировку изменяемых факторов:
- Отказ от курения и алкоголя;
- Соблюдение диеты;
- Снижение объемов тела;
- Ведение активного образа жизни.
Назначаются также и народные методы лечения. Нетрадиционный подход дополняет лекарственную терапию, но все природные средства следует принимать только по согласованию с врачом.
Во время приема таблеток отвары и настои из трав могут усилить или ослабить терапевтический эффект, что негативно скажется на процессе лечения.
Типы препаратов для лечения атеросклероза
При заболевании сосудов ног врач-ангиолог назначает обязательные лабораторные и инструментальные исследования. При подтверждении диагноза атеросклероз сосудов нижних конечностей лечение и препараты подбирают в зависимости от особенностей течения заболевания.
Препараты для лечения атеросклероза сосудов нижних конечностей подразделят на несколько групп:
- Для замедления процессов образования бляшек и стабилизацию уже имеющихся отложений;
- Для нормализации обменных процессов;
- Для понижения липидной проницаемости;
- Для повышения выработки эндотелиоцитов;
- Для снижения выраженности симптоматики.
Лекарства от атеросклероза не обладают мгновенным терапевтическим эффектом, и их необходимо принимать долгое время. При высоком давлении и ГБ дополнительно назначается курс медикаментов для снижения уровня АД и глюкозы в крови. Это является одновременной профилактикой инфарктов и инсультов, гипертонического криза, острой почечной недостаточности.
Группа секвестрантов
Направлены препараты этой группы на предотвращение впитывания жирных кислот стенками тонкого кишечника. Лекарства воздействуют и на вещества, вырабатываемые клетками печени, и на те, что образуются в результате жизнедеятельности микроорганизмов. Главный компонент препарата — ионообменные смолы, действие которых направлено на предотвращение попадания в кровь вредных соединений.
Лекарства от атеросклероза нижних конечностей назначают в индивидуальном порядке и обычно комплексно. Секвестранты не рекомендуют принимать во время беременности и в период лактации, а также людям старше 60 лет. В список ограничений входит также индивидуальная непереносимость и заболевания желчевыводящих путей.

Одним из популярных представителей группы является Холестрирамин. Он не увеличивает производство желчных кислот из холестерина, понижает уровень ЛПНП и препятствует всасыванию желчных кислот стенками ЖКТ. Первые положительные перемены можно заметить в течение месяца с начала приема препарата.
Группа статинов
Лечение медикаментами облитерирующего атеросклероза нижних конечностей включает использование препаратов из группы статинов. Они обладают способностью понижать активность ферментов, отвечающих за выработку холестерина. Их рекомендуют людям с сахарным диабетом, АГ, стенокардией и ИБС. Также это лекарство применяется для профилактики развития холестеринов бляшек. Применяют статины для:
- Снижения агрегации тромбоцитов;
- Уменьшения в крови ЛПНП и ЛПОНП;
- Повышения эластичности сосудистых стенок.
Обладают они и противовоспалительным действием. Противопоказания к применению:
- Заболевания печени;
- Беременность;
- Лактация.
Врачи часто назначают пациентам Симвастатин, который способен понизить на 40% уровень холестерина в крови. Для повышения эффективности и поддержания достигнутого результата необходимо проводить ежедневные занятия лечебной физкультурой и придерживаться специальной диеты. Это приведет к понижению ЛПНП и ЛПОНП и улучшению общего состояния.
Побочное действие препарата иногда проявляется в тошноте, гепатите, аллергии и нарушении работы костно-мышечной системы и ЦНС.
Группа фибратов
Лекарства этой группы в основе имеют фиброевую кислоту, а их действие направлено на снижение активности ферментов печени. Они повышают уровень в крови ЛПВП, регулируют количество фибриногенов и мочевой кислоты.
Фибраты назначают лицам с высоким уровнем триглицеридов для прекращения роста холестериновых отложений. Фибрины используют и как средство профилактики и лечения у диабетиков ССЗ, а также в период восстановления после инфаркта и инсульта. Недостаток препаратов — повышенный риск образования камней в желчных протоках при длительном применении.
Обычно пациентам прописывают Клофибрат. Этот препарат показывает эффективность у пациентов с нарушенным жировым обменом. Он приводит в норму количество триглицеридов, разжижает кровь и способствует растворению тромбов в ногах. Из негативных побочных явлений может наблюдаться тошнота и диарея, некроз, мышечные судороги и головокружения.
Группа никотиновых кислот
Препараты относятся к витаминным и часто выпускаются в форме инъекций. Раствор содержит, помимо самой кислоты глюкозу, повидон и стеариновую кислоту. Ампулы для инъекций необходимо хранить в холодильнике. Польза этого вещества в:
- Активизации метаболических процессов и процессов по расщеплению жиров;
- Нормализации липидного состава крови;
- Сосудорасширяющем действии;
- Уменьшении выработки тромбоксана А2;
- Снижении повышенного АД и нагрузки на сердце;
- Повышении потенции.

Прием препарата начинают с минимальной дозы трижды в день. Негативный эффект — повышение уровня глюкозы в крови, что при сахарном диабете приводит к обострению. Поэтому при приеме никотиновой кислоты пациентам необходимо регулярно сдавать анализ крови на сахар. После курса препарата назначают обязательный курс витамина С.
Дополнительные лекарственные препараты
Лекарства группы ингибиторов АПФ применяются для нормализации АД и снижения вероятности развития осложнений болезней сердца. Бета-блокаторы прописывают для понижения АД при ИБС и перемежающейся хромоте. Антиагреганты применяют для профилактики образования тромбов, поскольку понижают свертываемость крови. Тромболитики растворяют фибриновые тромбы и улучшают кровообращение пораженного участка сосуда. Вместе эти препараты можно принимать только одним курсом, иначе может развиться аллергия. Лечить медикаментозно атеросклероз можно также антикоагулянтами. Они препятствуют образованию фибрина, но противопоказаны при высоком риске возникновения кровотечений.
Обезболивающие таблетки при атеросклерозе нижних конечностей предназначены для блокировки болевых ощущений. Их применяют только по назначению врача, иначе можно пропустить момент появления язв и развитие гангрены.
Витамины прописывают для укрепления организма и улучшения самочувствия, нормализации обменных процессов, повышения тонуса. Мази при атеросклерозе сосудов нижних конечностей необходимы для снятия боли и воспаления на коже, для лечения трофических язв и предотвращения сгущения крови. Использование атеросклеротических мазей более безопасно для организма:
- Применение мази не отражается на состоянии ЖКТ и не ухудшает работу органов пищеварения;
- Компоненты мази в меньшем объеме попадают в кровь;
- Актовегин гель разрешен даже во время беременности;
- Период использования не имеет ограничений.
Актовегин обладает антигипоксическим действием, улучшает кровообращение и трофику тканей. Выпускают его в форме мази, геля, крема и раствора для инъекций. Актовегин включает депротеинизированный гемодериват, полученный из крови телят, и вспомогательные вещества. Крем для наружного применения содержит только гемодериват.
Хирургическое воздействие
Назначают операции только если:
- Медикаментозная терапия не дает результатов;
- Болезнь стремительно развивается;
- Есть угроза жизни пациента.
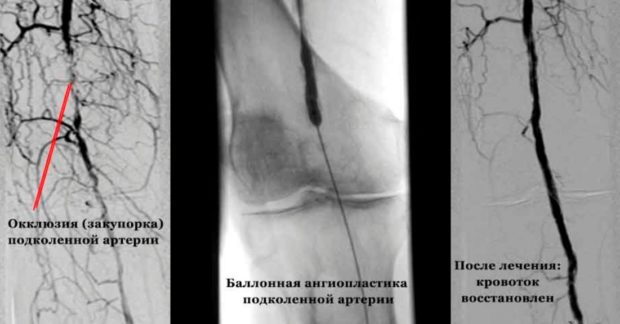
Баллонная ангиопластика состоит во введении в сосуд баллона, который под воздействием воздуха расширяет сосудистый просвет, разбивает бляшки и восстанавливает движение крови. Стентирование отличается тем, что вместе с баллоном в сосуд вводят специальный стент, который поддерживает стенки и предотвращает развитие вторичной патологии. Шунтирование предполагает установление протеза в обход пораженного участка. В качестве шунта обычно используют здоровый участок артерии или искусственный протез. Эндартерэктомия заключается во вскрытии артерии и удалении патологии с частью сосуда. Ампутацию конечности проводят лишь при ишемии и прогрессировании гангрены.
Рекомендации по диете
Лечение атеросклероза подразумевает постоянное соблюдение диеты. В список запрещенных продуктов попадают:
- Жирные сорта мяса, птицы, рыбы и бульоны на их основе;
- Колбасы;
- Маргарин и сливочное масло;
- Готовые соусы;
- Фастфуд;
- Молочные продукты с высоким % жирности;
- Выпечка, сладости, хлебобулочные изделия;
- Газированные напитки, кофе.
Врачи советуют употреблять больше овощей и фруктов, орехов, зелени, морепродуктов и круп. В рационе обязательно должны быть обезжиренные молочные продукты, птица и рыба. Кофе и крепкий чай можно заменить на цикорий. Также нужно соблюдать водный баланс, выпивая не менее 2,5 л жидкости в день.
Вместе с организацией правильного питания для лечения заболевания необходимо придерживаться здорового образа жизни.

От вредных привычек лучше отказаться и найти время для ежедневных физических упражнений. Полезны прогулки и плавание, аквааэробика и йога. Также желательно регулярно посещать массажные сеансы. Чтобы победить болезнь нужно сократить стрессовые ситуации в жизни, соблюдать режим отдыха и работы и заниматься тем, что нравится. Наличие любимого дела создаст нужный эмоциональный фон, поможет расслабиться и восстановить душевное равновесие. Еще одно важное условие: не заниматься самолечением. Все лекарственные препараты — народные или медикаментозные — должны приниматься только по назначению врача. Иначе возможно быстрое ухудшение самочувствия и развитие осложнений, которые могут привести к летальному исходу.
Источник
Атеросклероз сосудов нижних конечностей – это заболевание, при котором происходит нарушение липидного обмена, на стенках артерий ног образуются холестериновые бляшки, сужающие их просвет. Легкие формы болезни протекают бессимптомно, средние и тяжелые проявляются ухудшением состояния кожи, ногтей, болью, судорогами, трофическими язвами, вплоть до гангрены.

Стадии, степени патологии
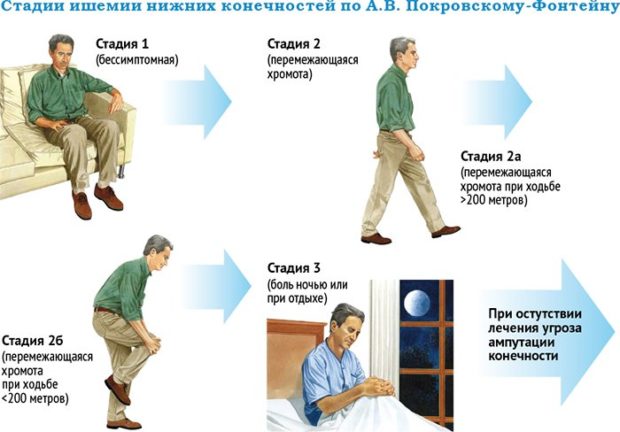
Образование холестериновых бляшек – длительный процесс, состоит из нескольких этапов. В зависимости от тяжести нарушений врачи выделяют 4 стадии:
- Асимптоматическая. Пока жировое образование имеет маленький размер, сужение просвета сосуда выражено незначительно. Организму удается компенсировать ограничение проходимости, доставлять мышцам ног достаточное количество крови. Благодаря чему симптомы отсутствуют.
- Умеренная перемежающаяся хромота. Появляется при бляшках крупных размеров, которые становится механической преградой для нормального кровотока. Мышечные волокна конечности начинают испытывать дефицит кислорода, питательных веществ, что клинически проявляется болью во время физических нагрузок. Различают две степени тяжести перемежающей хромоты: 2а – хромота развивается при ходьбе на дистанции от 200 м до 1 км; 2б – человек начинает прихрамывать, пройдя менее 200 м.
- Боль в состоянии покоя. Пациент испытывает не проходящую боль в ногах, которая усугубляется при откидывании назад или поднятии ног. Облегчение приносит сидячее или стоячее положение.
- Гангрена. Сопровождается некрозом тканей нижних конечностей при полной/практически полной закупорке артерии.

| Степень | Боль и слабость ног при ходьбе | Трофические расстройства |
|---|---|---|
| Первая | Сильные нагрузки, ходьба более 1 км | Внешне голени и стопы не изменяются |
| Вторая | От 200–300 м до 1 км | Бледная кожа, нарушен рост волос |
| Третья | От 50 до 200–300 м | Гипотрофия, трофические язвы |
| Четвертая | Менее 50 м и в покое | Гангрена пальца или стопы |
Основные причины заболевания
На формирование зрелой холестериновой бляшки уходит 30-40 лет. За это время организм подвергается вредному воздействию различных факторов, способствующих росту имеющихся отложений, образованию зачатков новых. Наибольшую роль в развитии атеросклероза ног играют:
- курение – имеет место в анамнезе 80-90% пациентов;
- сахарный диабет – повышает риск появления атеросклероза в 2-4 раза;
- возрастные повреждения артерий – большинство больных на момент диагностики заболевания старше 50 лет (мужчины) / 60 лет (женщины);
- высокий уровень плохого холестерина;
- гипертоническая болезнь – увеличивает шансы развития патологии в 2,5-4 раза;
- любые хронические заболевания, сопровождающиеся повышением концентрации СРБ-фактора, фибриногена, высокой вязкостью крови, склонностью к тромбообразованию.
К атеросклерозу периферических артерий наиболее предрасположены люди с:
- излишним весом;
- генетической предрасположенностью;
- малоподвижным образом жизни;
- мужчины;
- любители пищи, содержащей избыток холестерина, насыщенных жиров, рацион бедный клетчаткой.
Характерные симптомы
Клиническая картина зависит от степени стеноза. Существует две основных формы, которые отличаются внешними проявлениями.
Стенозирующая стадия
Развивается, когда бляшка достигает крупных размеров, достаточных для сужения просвета артерии. Патология характерна для атеросклероза ног 2-3 стадии. На начальных этапах проявляется зябкостью нижних конечностей, ощущением мурашек, чувством жжения.
С ростом бляшки появляется перемежающая хромота – патологическое состояние, которое пациенты описывают как быструю утомляемость, боли, возникающие во время ходьбы. Небольшой отдых приносит облегчение. Недостаточное питание кожи ног делает ее сухой. Любые раны заживают плохо, волосяной покров выпадает. Ногти приобретают нездоровый цвет, становятся тусклыми.

Стадия облитерации
Возникает при полной/практически полной закупорке артерий (3-4 стадия). Тянуще-жгучая боль беспокоит человека даже во время отдыха. Состояние кожи ухудшается, она становится истонченной. Любая травма долго не заживает. Появляются осложнения в виде трещин, язвочек. Дистанции более 25-50 метров уже сопровождаются невыносимой болью, из-за чего больной редко покидает пределы квартиры.
Терминальная стадия облитерирующего атеросклероза нижних конечностей характеризуется появлением незаживающих трофических язв – открытых участков воспаления, заполненных грязно-серым содержимым. Стопы, голени сильно отекают, начинает развивать омертвение тканей – гангрена.
Современные методы диагностики и лечения
Ознакомившись с жалобами больного, оценив внешний вид кожи ног, ногтей прощупав крупные сосуды, врач устанавливает предварительный диагноз. Подтвердить его можно при помощи функциональных проб – несложных тестов, помогающих хирургу исследовать состояние кровотока.
Дальнейшее инструментальное обследование необходимо для определения расположения, количества холестериновых отложений.
- Допплерография – ультразвуковое сканирование, врач оценивает скорость кровотока, размер, локализацию атеросклеротической бляшки, особенности ее строения.
- Ангиография – получение четкого изображения сосудистой сетки посредством рентгена, МРТ или КТ. Предполагает предварительное введение медицинского красителя, делающего контуры артерий, вен, капилляров, липидных образований четко видимыми.
Диета, особенности питания
Диета – важный компонент схемы лечения, для нормализации жирового обмена врачи рекомендуют:
- Ежедневно выпивать 1,5-2 л воды. Иначе организм начинает спасаться от обезвоживания повышением синтеза холестерина.
- Ограничить потребление насыщенных жиров. Они повышают уровень плохого холестерола, способствуют формированию атеросклеротических бляшек. Потребность организма в липидах лучше удовлетворять за счет ненасыщенных жирных кислот.
- Исключить транс-жиры. Эти липиды считаются наиболее атерогенным компонентом диеты.
- Следить, за содержанием в рационе достаточного количества омега-3 жирных кислот. Они – природные гиполипидемические лекарства, которые эффективно уменьшают концентрацию триглицеридов, липопротеинов низкой плотности, повышают содержание полезного холестерина.
- Употреблять больше продуктов, богатых клетчаткой. Пищевые волокна способствуют нормальному пищеварению, тормозят развитие атеросклероза.
- Алкоголь – только в умеренных дозах. Небольшие порции спиртных напитков благотворно влияют на здоровье сосудов, повышают концентрацию хорошего холестерина, предупреждающего формирование липидных отложений. Однако более высокие дозы обладают обратным эффектом. Максимально допустимое суточное потребление алкоголя женщинами не должно превышать 14 г этилового спирта, мужчинами – 28 г.
Источники вредных, полезных питательных веществ

| Вредные | |
|---|---|
| Насыщенные жиры |
|
| Транс-жиры |
|
| Полезные | |
| Ненасыщенные жиры |
|
| Омега-3 жирные кислоты |
|
| Клетчатка |
|
Мази, таблетки и лекарственные препараты

Назначение препаратов помогает приостановить рост имеющихся бляшек, предотвратить появление новых, улучшить общее самочувствие пациента, восстановить кровоток. Лекарственная терапия всегда сопровождается соблюдением диеты, избавлением от вредных привычек.
Терапия атеросклероза предусматривает назначения комплекса препаратов для ног:
- спазмолитиков;
- нестероидных противовоспалительных препаратов;
- антикоагулянтов;
- гиполипидемических средств;
- активаторов тканевого обмена;
- местных препаратов.
Конечно, один пациент редко получает все категории таблеток, мазей. Обычно врач выбирает 3-6 лекарств, которые наиболее эффективно решают проблемы больного.
Спазмолитики
Спазмолитики – лекарственные средства, снимающие спазм гладкой мускулатуры. Назначение спазмолитиков помогает артериям увеличить просвет, расслабиться, облегчает ток крови по ним.

Папаверин, но-шпу назначать больным атеросклерозом не рекомендуется. Эти лекарства расширяют крупные сосуды, но провоцируют формирование атеросклеротических бляшек в более мелких. Кардиологи отдают предпочтение препаратам, содержащим пентоксифиллин (Трентал, Вазонит) или алпростадил (Вазапростан). Оба лекарства вводятся внутривенно.
Читайте также: обзор препаратов спазмолитиков
Нестероидные противовоспалительные препараты (НПВП)
Эффективный метод лечения атеросклероза – тренировочная ходьба, однако если человек испытывает сильные боли в ногах, ему будет сложно заставить себя заниматься. НПВП обладают хорошим обезболивающим, противовоспалительным эффектом.

Таблетки НПВП назначают пациентам с сильными болями. Устранение болевого синдрома способствуют выздоровлению, помогает легче переносить заболевание. Самые популярные лекарства – ибупрофен, кеторол, диклофенак.
Читайте также: НПВС – список препаратов
Антикоагулянты
Самое распространенное осложнение атеросклероза – тромбоз. Суженные участки – идеальное место для тромбообразования. Ток крови здесь замедлен, возле атеросклеротической бляшки часто скапливаются клетки крови. Поверхность формирования может покрываться язвами, которые являются дополнительным фактором, повышающим риск тромбообразования.

Современные лекарства позволяют многократно снизить риск образования тромба. Самое эффективное противосвертывающее действующее вещество — клопидогрел, является основой препаратов Плавикс, Тромбостоп, Зилт. Легким пациентам назначают лекарственные средства, содержащие аспирин (Кардиомагнил, Тромбо асс). Отдельным группам больным показано назначение варфарин, прадакса, клексана, фраксипарина.
Читайте также: антикоагулянты непрямого действия
Гиполипидемические средства
Гиполипидемические препараты назначаются людям с высоким риском атеросклероза нарушением липидного обмена, имеющим высокий уровень плохого холестерина, триглицеридов, низкую концентрацию хорошего холестерина.

Самая эффективная группа препаратов – блокаторы ГМГ-КоА-редуктазы или статины. Чаще всего в современной практике применяют лекарственные средства, действующее вещество которых розувастатин, аторвастатин, симвастатин. Препараты последнего поколения кроме гиполипидемического эффекта обладают способностью незначительно уменьшать размеры холестериновых бляшек.
Фибраты гораздо слабее понижают уровень холестерина, но очень эффективно снижают концентрацию триглицеридов. Препараты назначают людям для усиления эффекта статинов или как заменитель ингибиторов ГМГ-КоА-редуктазы людям, которым они противопоказаны.
Существует еще несколько разновидностей гиполипидемических средств: ингибиторы всасывания холестерина, секвестранты жирных кислот, омега-3 жирные кислоты. Все перечисленные средства применяются для лечения атеросклероза гораздо реже статинов, фибратов.
Активаторы тканевого обмена
При атеросклерозе препараты этой группы помогают восстановиться поврежденным тканям. Наибольшей популярностью пользуются лекарства актовегин, солкосерил. Оба медикамента изготавливаются из вытяжки плазмы коров. Лекарства содержат витамины, минералы, тканевые гормоны.

Неоваскулген – новейший препарат, стимулирующий тканевый синтез эндотелиального фактора роста. Лекарственное средство стимулирует движение крови по боковым артериям, тем самым обеспечивая клетки ног кислородом, питательными веществами.
Местные препараты
Лечение ран, язв при атеросклерозе нижних конечностей предусматривает применение различных мазей, лосьонов, кремов. Все они обладают различными эффектами: одни помогают очистить поверхность раны от мертвых клеток, другие – обладают антибактериальным действием, третьи – способствуют заживлению. По механизму действия все наружные лекарственные средства разделяются на:
- Протеолитические. Их активные компоненты очищают рану от гноя, мертвых клеток, снимают воспаление, стимулируют регенерацию. Яркий пример протеолитических лекарств – салфетки Протеокс-ТМ. Они пропитаны трипсином, мексидолом, которые активизируются при смачивании салфетки;
- Гепариновые мази. Обладают антитромбическим, противовоспалительным действием. Способствует рассасыванию образовавшихся тромбов, препятствует появлению новых;
- Флебопротекторы. Обезболивают, препятствуют развитию воспаления, оказывают антиоксидантный эффект. Помогают избавиться от осложнений: тромбофлебита, венозной недостаточности. Выпускаются в виде гелей, мазей (Троксевазин), капсул (Гинкор Форт);
- Нестероидные противовоспалительные препараты. Местно обезболивают, останавливают воспаление. Самое распространенное действующее вещество – диклофенак.
- Кортикостероиды. Действие во многом напоминает предыдущую группу. Главное отличие – гораздо более выраженный эффект. К кортикостероидам относятся мази гидрокортизона, преднизолона. Препараты этой группы применяются только по назначению врача. При неправильном применении кортикостероиды могут вызвать привыкание, усугубить процесс;
- Мази/крема, содержащие ионы серебра (Аргосульфан, Дермазин). Отличные антибактериальные препараты, способствующие заживлению трофических язв, гнойных ран. Защищают поверхность поражения от повторного заражения, сокращают срок лечения. Преимущества лекарств, содержащих ионы серебра – широкий спектр действия, отсутствия привыкания;
- Местные антибиотики, антисептики. Раствор мирамистина, хлоргексидина, мазь «Левомеколь», «Левосин» используют для уничтожения инфекции, скорейшего заживления повреждений.
Оперативное лечение
Стенозирующий атеросклероз сосудов нижних конечностей сопровождается заметным ухудшением здоровья пациентов, является показанием для хирургического вмешательства. Существует несколько оперативных методик, применяемых в современной практике:
- Стентирование – процедура, при которой врач расширяет просвет миниатюрным баллоном, который вводят через крупную артерию. На первом этапе он расплющивает холестериновую бляшку, затем врач закрепляет в месте поражения крохотный каркас (стент), который будет предупреждать рецидив стеноза.
- Лазерная ангиопластика – удаление отложений направленным лучом лазера.
- Шунтирование – более сложная операция, во время которой врач создает «обходной» путь для кровотока, пришивая сосудистый протез выше, ниже места стеноза.
- Симпатэктомия – удаление симпатических нервов. Если спазм не удается убрать применением лекарств, резекция нервных волокон может решить проблему. Эта операция показана тяжело больным людям, которые не переживут более масштабного хирургического вмешательства, а также пациентам, имеющим множественные поражения.
- Ампутация – применяется при некрозе пальцев ног, стопы, голени.
Проведение операции не исключает необходимость консервативной терапии, коррекции питания, образа жизни. Наоборот, успех хирургического вмешательства во многом зависит от эффективности противорецидивной терапии.
Физиопроцедуры
Улучшают микроциркуляцию тканей, стимулируют формирование новых сосудов. Применяются как вспомогательные методы лечения, включая постоперационное восстановление.
Распространенные варианты физиотерапии:
- электротерапия (диадинамические токи, амплипульстерапия, дециметроволновая терапия);
- терапия давлением (баротерапия);
- лазеро-, магнитотерапия (импульсная, общая);
- серные, радоновые ванны.
Изменения образа жизни, профилактика болезни
Прием лекарств должен быть дополнен диетой, физическими нагрузками, отказом от курения, алкоголя.
Доказано, что кроме рационального питания, остановить прогрессирование патологии, добиться улучшения самочувствия, усилить результативность от приема лекарств можно:
- отказавшись от курения;
- больше двигаясь – не менее 30 минут пеших прогулок/де?


