Чсс у больных бронхиальной астмой

Астма и тахикардия – разные заболевания, однако нередко они взаимосвязаны. Астма представляет собой хронический воспалительный процесс в дыхательных путях, вследствие которого бронхи сужаются, начинает активно вырабатываться слизь. В результате бронхиальной обструкции нарушается поступление кислорода к органам и тканям.
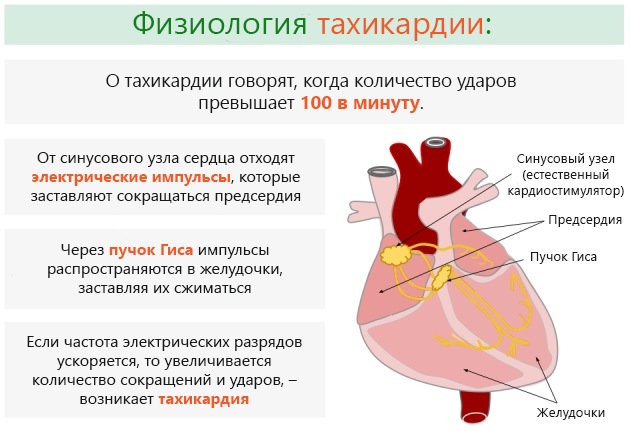
Аритмию констатируют, когда частота сердечных сокращений учащается и составляет больше 100 уд./мин (ударов в минуту). Здоровый человек работу своего сердца почти не ощущает.
Частота сердечных сокращений у него около 60-80 уд./мин. Однако при аритмии даже заметна пульсация сосудов в районе шеи. При проблемах с сердцем его удары ощутимы, они слишком сильные и отчетливые.
У пациентов, страдающих бронхиальной астмой, возникает аритмия, вызванная обструкцией бронхов.
Нарушения сердечного ритма у больных астмой
У людей, которые болеют астмой, часто диагностируют легочную гипертензию. Нагрузка на правый желудочек сердца увеличивается, а это приводит к его гипертрофии. Одной из причин такого явления считается недостаток кислорода в организме.
Пульс у больного при бронхиальной астме во время приступа учащается. Он порой достигает отметки 140–160 уд./мин. Хотя известно, что уже при количестве ударов в минуту около 100 диагностируется тахикардия.
Связь между тахикардией и астмой
У пациентов, страдающих бронхиальной астмой, наблюдается учащенный ритм сердца. Между обоими этими явлениями существует взаимосвязь. К тахикардии приводит обструкция дыхательных путей, употребление при астматической патологии бета2-адреномиметиков.
Аритмия объясняется тем, что сердечные мышцы стараются возместить дефицит кислорода в организме, сокращаясь усиленно. Больной бронхиальной астмой даже ощущает биение своего сердца. Он жалуется на недомогание, вялость, разбитость, нехватку воздуха.
Тахикардия при астме – явление нередкое. Изменению сердечного ритма способствуют патологические нарушения в сердечно-сосудистой и дыхательной системе. Опасность аритмии у астматиков еще и в том, что в момент удушья возможно развитие различных осложнений.
Симптомы тахикардии при астме
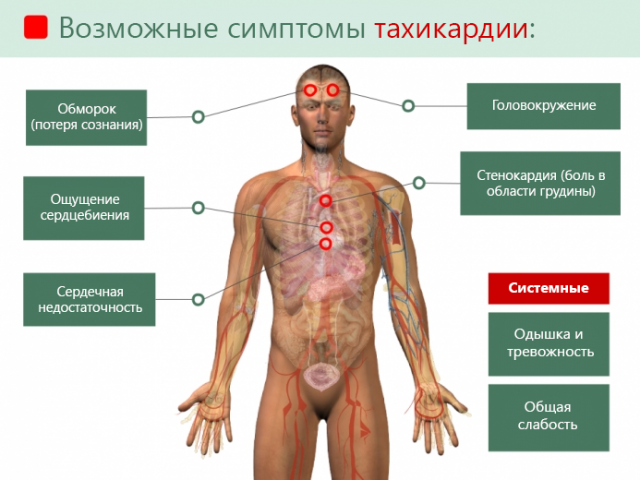
При аритмии, вызванной приступом бронхиальной астмы, сердце бьется очень быстро. Тахикардию констатируют, когда биение пульса более 100 уд./мин. В тяжелых случаях этот показатель равен 200 уд./мин.
Подобное аномальное сокращение мышц слишком изнашивает сердце. У астматика кружится голова, слышится шум в ушах, темнеет перед глазами. Он жалуется на боль в районе сердца, разбитость, даже может упасть в обморок.
Признаки бронхиальной астмы, сопровождающейся тахикардией:
- сильное сердцебиение;
- невозможность вдохнуть полной грудью;
- одышка;
- приступы удушья;
- свистящее дыхание;
- дыхательная недостаточность;
- боли в груди;
- общее недомогание;
- бледные кожные покровы;
- синеватый цвет кожи возле рта и носа и на кончиках пальцев;
- вялость.
Дыхательная система человека чем-то напоминает дерево. Воздух вначале поступает в трахею, потом в бронхи крупные и мелкие (бронхиолы), а затем в альвеолы. Из последних кислород всасывается в кровь.
Однако при астме в органах дыхания происходят воспалительные процессы, ведущие к сужению бронхов. В их просвет выделяется слишком много слизи. Из-за этого человек постоянно чувствует нехватку воздуха. Неприятные ощущения то нарастают, то уменьшаются. Приступы удушья обычно случаются ночью.
Сопротивление воздушному потоку при обструкции усиливается при выдохе. Однако астматики обычно жалуются на то, что им с трудом удается сделать вдох. У больных наблюдается кашель, который обычно исчезает после приема бронхолитиков. Появление мокроты в момент приступа кашля предвещает его окончание.
Возможные осложнения
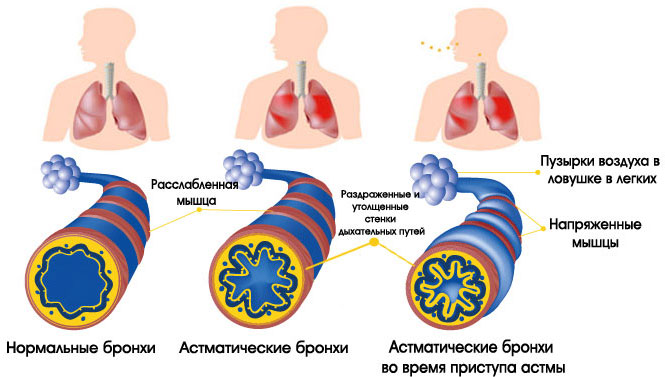
При астме происходит воспаление, отечность и закупорка слизью бронхов. Такие процессы приводят к затрудненному поступлению воздуха в легкие. Концентрация кислорода в крови астматика снижается. Наступает кислородное голодание.
При ограниченном поступлении кислорода в кровеносную систему сердечная мышца работает учащенно, можно сказать, на износ. Патология дыхательной системы приводит к развитию сердечной недостаточности (правожелудочковой). Возрастает вероятность остановки сердца в момент приступа удушья, что является причиной внезапной смерти.
Осложненная аритмией астма при неправильном лечении может стать причиной пневмонии, затяжного астматического приступа, коллапса легкого, острой дыхательной недостаточности, пневмоторакса. Эти серьезные нарушения в большей степени развиваются из-за основного заболевания, однако тахикардия усугубляет общее состояние человека.
Диагностика тахикардии при астме

Методы диагностики:
- Сбор анамнеза, подробный расспрос о самочувствии, образе жизни, деятельности человека.
- Аллергологический тест на выявление аллергенов, провоцирующих приступ астмы.
- Общий анализ крови (уровень лейкоцитов, эозинофилов повышается, СОЭ растет).
- Исследование мокроты на наличие в ней спиралей Куршмана, эозинофилов, нейтрофилов.
- Электрокардиография для определения ритма сердца.
- Спирография для исследования дыхательного объема легких.
- Рентгенография органов грудной клетки.
- КТ и МРТ.
Лечение тахикардии у астматика

Трудность в лечении тахикардии при астме в том, что лекарственные средства, эффективные при терапии одного из этих заболеваний, противопоказаны при другом. Так, при нарушении работы сердца применяются β-адреноблокаторы, которые нельзя использовать астматикам. Если их заменяют на блокаторы медленных кальциевых каналов или на блокаторы каналов синусового узла, не всегда удается добиться желаемого результата. К обострению астматического заболевания может привести и назначение дезагрегантов.
Ухудшить работу сердца могут глюкокортикостероиды, используемые для лечения астматиков. К аритмии может привести использование теофиллинов в комплексной терапии астмы. Частота сокращений сердца увеличивается и в случае использования метилксантинов.
Лечение аритмии у астматиков проводится с помощью лекарственных средств двух типов: седативных (с успокоительным действием) и антиаритмических. Успокоительные препараты бывают натуральными или синтетическими. Все они воздействуют на нервную систему и регулируют работу сердца.
Людям, страдающим астмой, назначают натуральные лекарственные препараты. Например, настойка боярышника уменьшает частоту сердцебиения, успокаивает нервную систему. Валериана расширяет сосуды, замедляет активность сердца. Улучшает состояние и нормализует пульс пустырник, пион.
Антиаритмические средства

Антиаритмические препараты понижают давление и частоту сердечных сокращений. Они восстанавливают синусовый ритм, уменьшают сократительную активность сердечной мышцы, а также потребность миокарда в кислороде.
При лечении аритмии у людей, страдающих астмой, важно основное заболевание перевести из стадии обострения в стадию ремиссии. Следует улучшить деятельность сердца с помощью кислородотерапии и приема ряда лекарственных препаратов – бета-блокаторов, ингибиторов If-каналов синусового узла, растительных аптечных средств (валериана, боярышник, пустырник).
При использовании ингибиторов If-каналов синусового узла уменьшается длительность и выраженность тахикардии. Удается откорректировать частоту сердечных сокращений и существенно улучшить гемодинамику легких.
При лечении астматического приступа при наличии аритмии следует не только снять бронхоспазм, но и подавить воспалительный процесс в бронхах. Восстановить бронхиальную проходимость можно с помощью бронхолитиков или бронходилататоров. Препараты этих групп быстро снимают симптомы удушья.
Базисная противовоспалительная терапия включает кромоны, антилейкотриеновые и холиноблокирующие средства. Эти препараты не дают быстрый эффект. Они рассчитаны на продолжительный прием. Средства противовоспалительной терапии не снимают приступ удушья. Они воздействуют на основную причину астмы – воспалительный процесс в бронхах.
Противовоспалительные средства

Противовоспалительные лекарственные препараты уменьшают частоту и интенсивность приступов. Их применение приводит к купированию астматических симптомов. Учитывая тот факт, что астма является хроническим заболеванием, курс приема противовоспалительных препаратов довольно-таки продолжительный. Человек почувствует облегчение спустя три или четыре недели.
Группы препаратов, используемые для лечения астмы при тахикардии:
- β2-агонисты (бронхолитики, снижающие сосудистую проницаемость, улучшающие мукоцилиарный клиренс, расслабляющие мускулатуру бронхов и увеличивающие их просвет);
- холинолитические средства (расширяют бронхи, уменьшают кашель и снижают количество отделяемой слизи);
- антилейкотриеновые препараты (уменьшают воспаление, оказывают бронхорасширяющее действие).
В случае тахикардии следует проводить немедикаментозное лечение астмы. Существуют специальные упражнения для улучшения дыхания. Дыхательная гимнастика благотворно сказывается на состоянии больного.
Она позволяет восстановить дыхание. Несложные упражнения разрешены во все периоды болезни. После глубокого вдоха нужно медленно выдыхать воздух через небольшой длины шланг или коктейльную соломинку в банку с водой. Упражнение длится около 10 минут. Его следует повторять 5 раз в день.
Хорошо влияет на процесс выздоровления бег по утрам, спортивная ходьба, плавание в бассейне. Болеющие астмой люди в период ремиссии могут заниматься этими видами физкультуры. Начинать занятия спортом нужно с легких нагрузок, а потом можно переходить к большим.
Одним из методов нелекарственной терапии является массаж. Важно проводить его для мышц грудной клетки и спины. Массируя эти области, можно добиться улучшения работы органов дыхания, усиления отхождения слизи. Массаж проводят ежедневно один раз, а иногда и два раза в сутки. Следует также массировать участки лица около носа, ведь нарушение проходимости носовой полости приводит к затрудненному дыханию.
В заключение
При астме вследствие воспаления и спазма мышц бронхов наблюдаются удушающие приступы. Аритмия у астматика появляется из-за уменьшения количества кислорода, который поступает к органам и тканям из-за того, что дыхательные органы не справляются со своими функциями в полном объеме.
У больного возникает тахикардия, поскольку сердцу приходится сокращаться чаще, чтобы перекачать больше крови и обеспечить организм кислородом. В конечном счете такие нарушения сказываются на других органах и системах, подрывают здоровье и приводят к развитию осложнений.
Источник
Рост аллергических заболеваний, и в частности бронхиальной астмой (БА), является общепризнанным фактом.
В ряд актуальных проблем в настоящее время вошли вопросы диагностики и лечения БА у лиц старшего возраста, страдающих сопутствующими заболеваниями сердечно-сосудистой системы, и в первую очередь ишемической болезнью сердца (ИБС).
Сочетанное течение
Несмотря на достигнутые успехи в изучении различных аспектов этой проблемы, ряд вопросов сочетанного течения БА и ИБС остается нерешенным. Трудности, возникающие при ведении таких пациентов, могут быть условно разделены на диагностические и лечебные. Диагностические затруднения связаны прежде всего с тем обстоятельством, что начало бронхиальной астмы у лиц среднего и пожилого возраста зачастую имеет клинически стертую картину, без типичных приступов экспираторного удушья.
Выступающая у ряда больных на первый план пароксизмальная одышка, в том числе и провоцируемая физическими усилиями, существенно сближает клинику бронхиальной астмы и ишемической болезни сердца. В этих сложных ситуациях большое значение приобретают дополнительные диагностические признаки: неоднократное обнаружение эозинофилов в мокроте (препарат должен быть окрашен по Романовскому-Гимзе), эффект от пробной терапии с использованием глюкокортикоидов (преднизолон, бекотид), наличие стойкой гипергистаминемии.
К особенностям сочетания БА и ИБС относится и тот факт, что именно легочное заболевание, как правило, на протяжении длительного времени, вплоть до развития декомпенсированного легочного сердца, обусловливает доминирующую симптоматику (кашель, одышка, приступы удушья). Сопутствующая ИБС зачастую протекает малосимптомно, а имеющийся болевой синдром в левой половине грудной клетки нередко трактуется как плеврогенный или дискогенный.
Определенные диагностические ограничения имеет и электрокардиография, поскольку наличие сопутствующей патологии в легких у некоторых больных затрудняет или даже делает невозможным однозначную трактовку регистрируемых ЭКГ-изменений. Так, существенные затруднения встречает врач при анализе изменений конечной части желудочкового комплекса (инверсия зубца Т, депрессия сегмента ST в отведениях V1-V4 и, или, во II-III и aVF-отведениях) в период обострения бронхиальной астмы.
В этих случаях приходится проводить дифференциальный диагноз прежде всего между преходящей гемодинамической перегрузкой правых отделов сердца на высоте приступа удушья и развитием очаговых повреждений сердечной мышцы, протекающих под клинической «маской» обострения бронхиальной астмы. Если же при этом имеет место болевой синдром в области сердца, а анамнестические данные свидетельствуют о ранее перенесенных инфарктах миокарда, то диагностические трудности еще более возрастают.
Наш опыт свидетельствует, что в подобных ситуациях коронарный генез выявляемых остро возникающих ЭКГ-изменений может быть поставлен под сомнение на основании следующих критериев: быстрый, в течение 1-3-х суток, полный регресс изменений на ЭКГ при уменьшении частоты и тяжести приступов удушья; параллельное обнаружение преходящих ЭКГ-признаков дилатации и перегрузки правых отделов сердца; отсутствие характерной гиперферментемии при повторных исследованиях активности МВ-фракции креатинфосфокиназы, термостабильной фракции лактатдегидрогеназы, аминотрансфераз.
При отсутствии же у больных БА клинических свидетельств ангинозной формы ишемической болезни сердца, анамнестических указаний на перенесенные достоверные инфаркты миокарда предлагаются следующие информативные ЭКГ-критерии коронарной недостаточности: нарушение проводимости в системе левой ножки пучка Гиса (полная и неполная блокада левой ножки, блокада передней и задней ветвей левой ножки); отклонение электрической оси сердца влево с инверсией зубца Т или депрессией сегмента ST в левых грудных отведениях; отклонение электрической оси сердца вправо с инверсией зубца Т или депрессией сегмента ST.
В левых грудных отведениях, особенно если при этом в отведении aVL имеется комплекс типа «qR» с отрицательным зубцом Т; постоянная или пароксизмальная форма мерцания предсердий, если при этом отсутствуют иные причины аритмии (стеноз левого атриовентрикулярного отверстия, тиреотоксикоз и т.д.), желудочковая экстрасистолия высоких градаций (ранняя, политопная, спаренная, залповая).
Практическая значимость представленных выше ЭКГ-критериев в диагностике коронарной недостаточности у больных бронхиальной астмой возрастает еще и потому, что существуют известные ограничения использования нагрузочных проб, и в частности велоэргометрии. Как показали наши исследования, даже у больных с медикаментозно контролируемой бронхиальной астмой проведение велоэргометрического теста не позволяет зачастую в полной мере решить диагностические задачи.
Так, при проведении нагрузочных проб у 24 больных бронхиальной астмой в фазе клинической ремиссии в 17 случаях нам не удалось достигнуть субмаксимальной частоты сердечных сокращений или же выявить характерные изменения конечной части желудочкового комплекса из-за возникновения во время велоэргометрии генерализованного бронхоспазма.
Не меньшие трудности встречаются в работе врача при выборе рациональной медикаментозной терапии у больных с сочетанием БА и ИБС. При этом в первую очередь следует учитывать тот факт, что широко используемые в лечении БА лекарственные препараты могут усугубить течение коронарной недостаточности. Например, эуфиллин и другие производные метилксантина повышают потребность миокарда в кислороде и обладают определенным аритмогенным эффектом.
Это положение в полной мере оказывается верным и в отношении симпатомиметиков. Именно поэтому указанные препараты либо совсем не используются, либо применяются с большими ограничениями в практике работы кардиологических отделений. Вместе с тем они являются средством выбора в терапии обострении бронхиальной астмы, что делает весьма сложным определение их роли и места в рамках комбинированного медикаментозного лечения больных, страдающих БА и ИБС.
Нам представляется необходимым в этой связи отметить, что высказываемое предположение о неблагоприятном влиянии указанных препаратов на сердце у больных БА в период обострения заболевания, в том числе и у лиц старшего возраста с сопутствующей ИБС, в известной степени преувеличено. Неблагоприятное воздействие на миокард оказывают в первую очередь само обострение бронхиальной астмы и развивающаяся тяжелая аллергическая реакция (мы наблюдали некоронарогенные некрозы миокарда в период обострения БА), и в значительно меньшей степени лекарственные средства, используемые для их лечения.
Установлено, что терапевтический (бронхолитический) эффект эуфиллина наблюдается при его концентрации в крови, составляющей 10-20 мкг/мл, в то время как побочное кардиотоксическое (в частности, аритмогенное) действие препарата отмечается при значительно более высоком его содержании — свыше 35 мкг/мл. Столь высокая концентрация эуфиллина достигается обычно только при внутривенном струйном введении препарата. Именно поэтому все большее внимание привлекает опыт капельного введения эуфиллина по специально разработанной методике, позволяющей не только достигнуть и поддержать в крови терапевтическую концентрацию препарата, но и избежать ее передозировки.
С этой целью больному капельно в течение 15-20 мин вводится эуфиллин из расчета 6 мг сухого вещества на 1 кг массы тела. В последующем повторно с интервалом в 4-6 ч препарат вводится в дозе 5 мг/кг массы тела. При таком подходе к использованию эуфиллина у больных бронхиальной астмой в период обострения, как правило, не наблюдается серьезных побочных эффектов и достигается максимальное терапевтическое действие.
Применение «селективных» В2-симпатомиметиков в дозированных ингаляторах (беротек, вентолин) в среднем до 6-8 ингаляций в сутки обычно не проводит к развитию каких-либо осложнений со стороны сердечнососудистой системы. Не оказывало кардиотоксического эффекта и внутривенное капельное введение в период астматического состояния симпатомиметика ипрадола — эффективно воздействующего на течение обострения БА симпатомиметика.
Наблюдаемые у больных БА в период обострения заболевания разнообразные, преимущественно суправентрикулярные нарушения сердечного ритма, как было отмечено нами, у большинства больных не имеют прямой связи с использованием симпатомиметиков, а скорее обусловлены характерными для БА чертами патогенеза (явлениями ваготонии, нарушением внутриклеточного метаболизма кальция).
Симпатомиметики
Однако при значительном увеличении суточной дозы препаратов, а также при внутривенном болюсном введении неселективных симпатомиметиков (адреналина, эфедрина) возможно развитие тяжелых нарушений сердечного ритма, опасных для жизни больного, и иных осложнений со стороны сердца (катехоламиновые некрозы миокарда и др.).
Именно это обстоятельство диктует определенную терапевтическую сдержанность в отношении использования симпатомиметиков для купирования обострений бронхиальной астмы у лиц старшего возраста, тем более если у них диагностируется сопутствующая ишемическая болезнь сердца. Это связано не только с вероятной опасностью кардиотоксического эффекта, но и с тем, что у лиц старшего возраста бронходилатирующее действие симпатомиметиков в значительной степени снижено.
В таких случаях целесообразно более раннее назначение глюкокортикоидов, причем используются как ингаляционный (бекотид, ингакорт, фликсотид и др.), так и парентеральный (преднизолон, метипред) пути введения. Наш опыт свидетельствует, что при ухудшении состояния больных, страдающих БА и ИБС (особенно лиц среднего и пожилого возраста), целесообразно уже в первые дни назначать или увеличивать поддерживающую дозу глюкокортикоидных препаратов, если они принимали их ранее.
Подобный подход к лечению позволяет добиться более быстрого купирования обострения БА, предотвратить обострение ИБС и избежать развития осложнений, сопровождающихся поражением сердца, в том числе ятрогенных.
Касаясь вопроса терапии ИБС у лиц с сопутствующей БА, следует прежде всего отметить, что часто используемые в клинической практике у больных ишемической болезнью сердца бета-адреноблокаторы даже в небольших дозах отрицательно влияют на состояние бронхиальной проходимости, вызывая тяжелые обострения бронхиальной астмы вплоть до развития астматических состояний.
В этой связи врачу приходится решать довольно сложные вопросы: насколько целесообразно назначение препаратов этого класса в период обострения ИБС при стабильном, медикаментозно контролируемом течении БА, а также стоит ли продолжать базисную терапию бета-адреноблокаторами у больных ИБС (особенно у лиц, получающих их в связи с прогностически угрожаемыми аритмиями) при присоединении (возникновении) бронхиальной астмы?
Случаи развития тяжелых обострений бронхиальной астмы вплоть до астматического состояния, обусловленные применением бета-адреноблокаторов, встречаются, пока достаточно часто. Несмотря на это данные препараты по-прежнему продолжают назначать больным БА в качестве «первой помощи» при развитии преходящих нарушений ритма сердца (пароксизмальная форма мерцания предсердий, экстрасистолическая аритмия) и эпизодических повышениях артериального давления.
Подобные подходы к лечению недопустимы, тем более что в распоряжении врачей сейчас имеется довольно большой арсенал лекарственных средств, не оказывающих отрицательного влияния на бронхиальную проходимость и даже благотворно воздействующих на течение самой БА (например, антагонисты кальция). Так, при рецидивирующих, преимущественно суправентрикулярных, нарушениях ритма сердца препаратами выбора следует считать верапамил (изоптин, финоптин); при наличии сопутствующей системной артериальной гипертензии — нифедипин (коринфар, адалат), норваск.
Абсолютно противопоказано применение неселективных бета-адреноблокаторов (пропранолол, индерал, анаприлин и др.). С большой осторожностью (относительное противопоказание) следует назначать больным ишемической болезнью сердца с сопутствующей бронхиальной астмой «кардиоселективные» бета-адреноблокаторы (талинолол или корданум, метопролол или спесикор), неселективные бета-адреноблокаторы с собственной симпатомиметической активностью (тразикор, вискен, пиндолол и др.).
Вместе с тем практика показывает, что у части больных бронхиальной астмой отмечаются пароксизмальные нарушения сердечного ритма — пароксизмальная форма мерцания предсердий, политопная экстрасистолическая аритмия, рефрактерные к проводимому лечению различными антиаритмическими препаратами или их комбинациями. Это заставляет терапевта вновь возвращаться к решению вопроса о целесообразности назначения бета-адреноблокаторов. Именно в этих сложных клинических ситуациях иногда, и прежде всего в период стойкой ремиссии БА, возможно и только при отсутствиии эффекта от антиаритмических препаратов иных групп пробное назначение так называемых «кардиоселективных» бета-адреноблокаторов (корданума, спесикора).
Однако перед их назначением обязательно проведение пробы на индивидуальную чувствительность к препарату. С этой целью у больного определяют исходное состояние бронхиальной проходимости (пневмотахометрия выдоха, проба Тиффно — Вотчала), затем он принимает сублингвально 1/2 таблетки рекомендуемого препарата, и в последующем каждые 15 мин в течение 1 ч оценивается состояние бронхиальной проходимости с расчетом так называемого коэффициента бронхоконстрикции (Кбр).
В случае снижения Кбр более чем на 15% от исходного уровня применение «кардиоселективных» бета-адреноблокаторов у конкретного больного нецелесообразно, поскольку это связано с большой вероятностью развития обострения БА. При отсутствии значимой динамики анализируемых показателей бронхиальной проходимости (Кбр) менее 15%) в ходе медикаментозной пробы возможно назначение препарата в плановом порядке при условии тщательного контроля за состоянием функции внешнего дыхания и клиническим течением БА.
При развитии, несмотря на указанные предостережения, обострения бронхиальной астмы самым действенным является отмена используемого препарата. Но ввиду необходимости купирования серьезных нарушений сердечного ритма, на наш взгляд, более целесообразно на короткое время уменьшить дозу бета-адреноблокатора до полного стихания обострения бронхиальной астмы или применить лекарственные средства, которые могли бы уменьшить или устранить данное побочное действие проводимого антиаритмического лечения.
Из бронхолитических средств в этих ситуациях можно применять лишь те, которые лишены аритмогенного действия. Таковыми на сегодняшний день являются только глюкокортикоиды как для парентерального так и для ингаляционного применения. В последующем, после достижения отчетливого антиаритмического эффекта, необходимо найти приемлемую альтернативу «кардиоселективным» бета-адреноблокаторам для проведения противорецидивного антиаритмического лечения (изоптин, аймалин, хинидин и др.).
Наряду с этим приходится принимать во внимание и возможность аритмогенного эффекта сердечных гликозидов, неоправданно широко используемых в настоящее время в терапии обострений БА. Опасность развития дигиталисных аритмий у больных бронхиальной астмой заметно выше, чем в группе больных кардиологического профиля. Это обусловлено тем, что при обострении БА присутствует ряд факторов, приводящих к электрической нестабильности миокарда, — транзиторная гипоксемия на высоте приступа удушья, ваготония, нарушения функционирования «кальциевых каналов» с повышением внутриклеточной концентрации кальция. В связи с этим сердечные гликозиды у данной категории больных должны применяться с осторожностью и по строгим показаниям.
Вместе с тем практика показывает обратное — сложилось ошибочное представление, что всем больным БА, даже молодого возраста, обязательно наряду с эуфиллином следует вводить и коргликон. Однако очевидно, что у большинства больных нет необходимости использования гликозидов, так как лишь у ограниченного числа пациентов имеют место случаи обострения бронхиальной астмы с проявлениями застойной сердечной (правожелудочковой) недостаточности.
Изложенные факты далеко не исчерпывают всей сложности проблемы сочетанного течения БА и ИБС, однако они, по нашему мнению, заостряют внимание врачей на необходимость строгой индивидуализации лечения этих двух тяжелых страданий. Только тщательный анализ особенностей клинического течения заболеваний, обязательный учет результатов дополнительных методов исследований и максимально щадящий режим назначения медикаментов в количественном и качественном отношении позволят добиться удовлетворительных результатов при лечении больных, страдающих как бронхиальной астмой, так и ишемической болезнью сердца.
В.Г. Алексеев, В.Н. Яковлев
Опубликовал Константин Моканов
Источник


