Чем лечат острый бронхит в больницах
Бронхит можно лечить как амбулаторно, так и в стационаре, все зависит от степени тяжести заболевания, наличия осложнений, явлений обструкции. Также необходимо принимать во внимание возраст пациента: детей и людей преклонного возраста чаще лечат в больнице, поскольку у них иммунная система ослаблена, риск осложнений выше. В стационаре создаются максимально комфортные условия для пациента и обеспечен постоянный контроль его состояния. Здесь есть оборудование для проведения различных терапевтических процедур, медперсонал, выполняющий достаточно сложные манипуляции. Решение о госпитализации и о выписке пациента из стационара должен принимать врач.
Показания к госпитализации
Чаще всего в условиях стационара проводится лечение обструктивной формы бронхита, при отсутствии явлений обструкции в большинстве случаев достаточно амбулаторного лечения. Ситуации, когда требуется лечение в больнице, различаются для взрослых и детей. Для детей первого года жизни госпитализация на стационар рекомендована, если:
- заболевание сопровождается высокой температурой, выраженной интоксикацией, ухудшением аппетита, ребенок вял;
- появились первые симптомы обструктивного или спастического бронхита, дыхательной недостаточности;
- присоединился бронхиолит;
- невозможно обеспечить уход в домашних условиях.

Детей постарше помещают в больницу только при тяжелом течении обструктивного или обычного бронхита – повышенная температура держится более 3 дней, развивается выраженная интоксикация, обезвоживание, прогрессирует дыхательная недостаточность, есть риск осложнения в виде пневмонии, бронхиолита. Также если в анамнезе есть аллергия, атопические заболевания, лучше обеспечить ребенку постоянный присмотр медиков.
У взрослых пациентов основными показаниями к госпитализации являются:
- затяжное течение острого бронхита;
- обострение ХОБЛ, если им отягощен хронический бронхит;
- присоединение пневмонии;
- прогрессирующая сердечная недостаточность;
- острая дыхательная недостаточность;
- нарастание признаков кислородного голодания и интоксикации углекислым газом на фоне хронической дыхательной недостаточности;
- тяжелые расстройства сна, аппетита;
- необходимость проведения сложных диагностических или терапевтических процедур, оперативного вмешательства.
Больные хроническим бронхитом, поставленные на диспансерный учет, делятся на 3 группы:
- С выраженными тяжелыми осложнениями, приводящими к утрате трудоспособности. Поддерживающее лечение стационарно может требоваться даже во время ремиссии.
- С частыми обострениями и умеренной дыхательной недостаточностью. Подлежат госпитализации в период обострений, если необходимы процедуры, которые могут проводиться только в условиях стационара.
- С продолжительной, длящейся более 2 лет, ремиссией. Нуждаются только в профилактическом амбулаторном, а также санаторно-курортном лечении.
Плюсы и минусы стационарного лечения
Большинство людей не хочет лечиться в стационаре, они чувствуют себя неуютно в больничной палате, многие не могут спать в непривычной обстановке, им не нравится еда. Особенно одиноко и дискомфортно в больнице малышам. Детей раннего возраста, у которых еще не сформированы навыки самообслуживания, обычно госпитализируют вместе с мамой или другим близким родственником.
Без серьезных оснований ребенка с бронхитом в больницу не положат, только по необходимости, чтоб предупредить осложнения.
У стационарного лечения есть такие преимущества:
- ежедневный осмотр врача и постоянный присмотр медперсонала, контролируется выполнение предписаний;
- в случае необходимости назначения можно оперативно скорректировать, оказать экстренную помощь при резком ухудшении состояния;
- регулярно берутся анализы для контроля хода лечения, пациент может пройти все необходимые инструментальные исследования;
- регулярно проводится влажная уборка, проветривания, поддерживается температурно-влажностный режим;
- кровати имеют особую конструкцию, можно поднимать изголовье, а больным бронхитом с кашлем и обильной мокротой рекомендуется спать именно в таком положении;
- есть возможность проведения процедур и манипуляций, для которых требуется специальное оборудование или квалифицированный персонал.
Больному, особенно ребенку или пожилому человеку, нужен постоянный уход, а обеспечить его в домашних условиях не всегда есть возможность. Поэтому иногда пациент или его близкие просят о госпитализации в коммерческую клинику, даже если медицинских показаний к ней нет. Врач может принять такое решение, если:
- пациент проживает в неудовлетворительных бытовых условиях;
- проживание в отдаленном районе делает невозможным осуществление регулярного врачебного надзора и оперативного оказания медицинской помощи;
- отсутствует возможность организации ухода за больным в домашних условиях.
При всех плюсах лечения в стационаре следует помнить об угрозе заражения внутрибольничной инфекцией, резистентной к большинству антибиотиков.

Особенности стационарного лечения
При остром необструктивном бронхите госпитализация в большинстве случаев не показана. Если присоединяется бактериальная инфекция, развивается гнойный процесс, отсутствует улучшение состояния больного дольше 3 недель, есть риск присоединения пневмонии, могут порекомендовать лечение в дневном стационаре. В этом случае назначают антибиотики, сначала подбирая их эмпирическим путем, рекомендованы макролиды, амоксициллин. После того, как появятся результаты исследования мокроты на чувствительность микрофлоры к антибиотикам, лечение можно скорректировать.
Основные преимущества лечения в стационаре при тяжелом течении острого бронхита – возможность проведения комплексного обследования для выявления возможных осложнений и исключения других заболеваний. Также возможно введение антибиотиков, сульфаниламидов с помощью внутримышечных инъекций или капельницы, что более эффективно, чем пероральный прием. При обструктивном бронхите и обострениях хронического требуется более сложная, комплексная терапия, которую не всегда удобно проводить при амбулаторном лечении. Вот некоторые методы, доступные в стационаре:
- внутритрахеальное введение антибиотиков, промывание антисептиками;
- лечебная бронхоскопия для очистки бронхов;
- ингаляции небулайзерами, позволяющими доставлять действующие вещества в форме аэрозоля непосредственно в бронхи;
- постуральный дренаж, выполняемый профессионалами;
- оксигенотерапия и ИВЛ при острой дыхательной недостаточности.
Методы лечения хронического бронхита
При лечении обострений хронического бронхита прибегают к наиболее эффективным методам доставки лекарственных веществ в организм. Внутритрахеальное введение лекарств осуществляют с помощью резинового катетера, процедура проводится после предварительной местной анестезии носоглотки и гортани. Пациента следует наклонить в сторону поражения, чтоб раствор попал в нужное место. При гнойной, гнойно-обструктивной форме внутритрахеальные промывания растворами антисептиков объединяют с последующим вливанием муколитиков, антимикробных препаратов. А введение растворенных в физрастворе антибиотиков позволяет не только бороться с возбудителем воспаления, но и способствует активному рефлекторному отхаркиванию гнойной мокроты.

Жесткая лечебная бронхоскопия проводится для очистки дыхательных ходов от бронхиального секрета, их промывания. Процедура выполняется натощак, после обезболивания и расслабления мускулатуры бронхов. Если в отдаленных сегментах бронхов скапливается много вязкой мокроты, санационная бронхоскопия является наиболее эффективным методом ее разжижения и удаления. Прибегают к ней также для обследования бронхов и уточнения диагноза. Эта процедура имеет ряд противопоказаний и не должна проводиться слишком часто, необходим интервал 3-7 дней.
Показаны ингаляции с фитонцидами (свежий сок лука или чеснока разводят изотоническим раствором соли или новокаина 1:3). Их проводят дважды в день на протяжении 10 дней. Использованию любых лекарств в форме аэрозолей должны предшествовать ингаляции с бронхолитиками, расширяющие просвет бронхов и обеспечивающие более глубокое проникновение других препаратов. Также после расширения бронхов повышается эффективность позиционного (постурального) дренажа.
Чтоб выполнить позиционный бронхиальный дренаж, нужно придать пациенту положение, облегчающее отхождение мокроты.
Специалист, работающий в стационаре, хорошо знает, какая позиция является оптимальной при поражении того или иного сегмента бронхов.
Процедура выполняется трижды в день, продолжительность от 10 минут до получаса. Когда спадает острый воспалительный процесс, пациент стационара может заниматься лечебной физкультурой под контролем инструктора, проходить профессиональные сеансы массажа грудной клетки.

Методы лечения обструктивного бронхита
Если бронхит сопровождается явлениями обструкции, обязательными являются ингаляции с бронхолитиками, в больнице их можно проводить с помощью специального прибора – небулайзера. Врач выбирает бронхорасширяющий препарат и назначает дозировку с учетом выраженности симптомов обструкции, имеющихся противопоказаний. При недостаточности бронхиального дренажа ингаляционное введение бронхолитиков бывает малоэффективным. Так назначают их подкожные или внутривенные инъекции, некоторые препараты также могут вводиться ректально. При бронхоспазме, сердечно-дыхательной недостаточности вводят подкожно гепарин, лечение должно продолжаться 3-4 недели, дозировка постепенно снижается.
Периодически для контроля эффективности лечения обструктивного бронхита проводится исследование функции внешнего дыхания. Важной составляющей терапии при этой форме является коррекция дыхательной недостаточности, с этой целью прибегают к таким методам:
- длительная малопоточная оксигенотерапия – дыхание кислородом на протяжении 15-18 часов в сутки, подается 30-40% смеси кислорода с воздухом в количесвте 2-5 литров за минуту;
- тренировка дыхательной мускулатуры с помощью индивидуально подобранного комплекса гимнастики;
- при тяжелой прогрессирующей дыхательной недостаточности, угрозе поражения головного мозга проводится интубация и искусственная вентиляция легких.
Обычно больных с обструктивным бронхитом госпитализируют в отделение общей терапии. Но при тяжелой одышке, которую не удается купировать, спутанности сознания, парадоксальных сокращениях диафрагмы пациента помещают в отделение интенсивной терапии. Именно там проводится ИВЛ и другие мероприятия, показанные при острой сердечно-дыхательной недостаточности. Больного выписывают из стационара, когда восстанавливается его способность к самообслуживанию, в состоянии покоя и при легких нагрузках не возникает одышка.
Источник
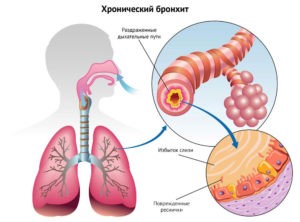 Острый бронхит – воспалительное заболевание органов дыхательной системы, при котором в воспалительный процесс вовлекаются бронхи. Является одной из частых причин обращения за медицинской помощью. В большинстве случаев острого бронхита его причиной является инфекция, например вирусная или бактериальная, и требуется лечение противовирусными препаратами или антибиотиками.
Острый бронхит – воспалительное заболевание органов дыхательной системы, при котором в воспалительный процесс вовлекаются бронхи. Является одной из частых причин обращения за медицинской помощью. В большинстве случаев острого бронхита его причиной является инфекция, например вирусная или бактериальная, и требуется лечение противовирусными препаратами или антибиотиками.
Виды заболевания:
- Острый;
- Хронический.
Острый бронхит — это заболевание, характеризующееся воспалительным процессом дыхательной системы человека, поражением слизистой оболочки. Во время заболевания нарушается проходимость бронхов. Острый бронхит подразделяется на виды:
- Первичный (возникает как самостоятельное заболевание, нарушающее деятельность только бронхов);
- Вторичный (возникает в результате другого инфекционного заболевания).
На практике чаще встречаются вторичные бронхиты. Дети и взрослые редко страдают изолированным бронхитом, в первую очередь заболевание осложняется заложенностью носа и болевыми ощущениями в носоглотке.
При остром течении заболевания поражается ряд органов:
- Слизистая оболочка бронхов.
- Подслизистый слой ткани.
- Мышечный слой ткани.
Появление осложнений острого бронхита связано с недостаточным лечением заболевания. К осложнениям можно отнести развитие пневмонии, появление острой дыхательной недостаточности, сердечной недостаточности, астмы, облитерирующего бронхиолита. Любая форма бронхита переходит в хроническую, если вовремя не начать лечение. Своевременное обращение к специалисту поможет избежать осложнения со здоровьем.
Причины и симптомы острого бронхита
Признаки острого бронхита:
- Внезапность появления заболевания;
- Заложенность носовых проходов;
- Боли и першение в носоглотке;
- Частый кашель, сопровождающийся мокротой;
- Болевые ощущения в грудной клетке;
- Одышка;
- Повышенная температура тела;
- Головные боли;
- Повышенная утомляемость;
- Ослабленность.
Причины острого бронхита:
- Вирусное заболевание;
- Заболевание бактериального характера;
- Грибковое заболевание;
- Отравление;
- Аллергическая реакция;
- Загрязненность воздушных масс (угольные шахты, заводы по переработке отходов).
Симптомы острого бронхита:
- Снижение аппетита;
- Интоксикация;
- Появление озноба.
Симптомы и причины острого бронхита у взрослых и у детей одинаковые, а лечение разное. Многие медикаменты запрещены в детском возрасте. Острый бронхит у взрослых и детей сопровождается заболеваниями органов дыхательной системы:
- трахеит;
- ларингит;
- ринит.
Диагностика острого бронхита включает в себя ряд исследований:
- Визуальный осмотр больного медицинским специалистом;
- Анкетирование и беседа, изучение образа жизни пациента;
- Рентген легких (дозировка подбирается исходя из возраста пациента);
- Развернутый анализ крови;
- Осмотр слизистых трахеобронхиального дерева с использованием дыхательного бронхоскопа;
- Электрокардиограмма;
- Флюорография;
- Исследование мокроты, отделяемой из органов дыхательной системы;
- Исследование внешнего дыхания, включающего в себя измерение объема и скорости дыхательного процесса.
Консультативный прием у специалиста – верный путь в борьбе с недугом. При первых признаках наступления заболевания необходимо обратиться за медицинской помощью.
Как проходит лечение острого бронхита
Схема лечения заболевания зависит от возбудителя. Если причиной является вирусная инфекция, то лечение в обязательном порядке содержит прием противовирусных препаратов. Дозировка препарата подбирается исходя из степени и этапа заболевания, возраста пациента.
Неотъемлемой частью лечения бронхита является прием антибиотиков и пробиотиков одновременно. Пробиотики помогают поддерживать микрофлору кишечника. При интоксикации организма курс приема пробиотиков составляет не менее семи дней. Как вылечить острый бронхит поможет опытный врач, так как самолечение может привести к негативным последствиям и переходу бронхита в хроническую форму.
Лечение острого бронхита включает в себя несколько этапов:
- Выявление возбудителя;
- Назначение медикаментозной терапии, способствующей расширению бронхов и облегчению дыхательных процессов;
- Прием медикаментов, способствующих отхождению мокроты;
- Прием препаратов поражающих возбудителей заболевания, антибиотиков.
- Противовирусные препараты: Виферон, Кагоцел.
- Препараты способствующие расширению бронхов: Беродуал, Теотард.
- Отхаркивающие препараты: Бронхорус, Лазолван, Мукалтин, Гербион.
- Антибиотики: Цефтриаксон, Левофлоксацин.
Внимание! Перед приминением обязательно проконсультируйтесь с врачом.
Многие препараты используются в период основного лечения, а также и после для проведения паровых процедур. Например, Лазолван или Беродуал. Для проведения ингаляций препараты реализуются в форме суспензий.
Антибиотики назначаются в последнюю очередь, если заболевание не поддается ранее установленной схеме лечения. Курс приема антибиотиков составляет от 5 до 10 дней. Лечение острого бронхита проходит в условиях стационара. В домашних условиях после основного лечения необходимо продолжить курс, включающий в себя физиопроцедуры.
Проведение ингаляций при помощи небулайзера – эффективный метод лечения бронхита.
Кроме приема медикаментов, при лечении бронхита применяется массаж и дыхательная гимнастика. Массаж улучшает отхождение мокроты и улучшает циркуляцию крови, снимает тонус. Дыхательная гимнастика направлена на восстановление дыхания и устранения одышки.
Уход и рекомендации
Во время лечения острого бронхита следует отказаться от вредных привычек:
- Прием спиртных напитков, так как очень сильная нагрузка на печень создается в период медикаментозного лечения;
- Отказ от сигаретной продукции, для улучшения отхождения мокроты и очищения легких.
Соблюдение режима дня – важное условие в период лечения. В рационе присутствует пища, богатая белками и поливитаминами. Обильное употребление жидкости. Больной выпивает в сутки не меньше трех литров. С жидкостью выводятся из организма вредные вещества. Помещение подлежит постоянному проветриванию и поддержанию достаточной влажности
Противопоказания
Во время лечения и в период восстановления организма противопоказано:
- Курение.
- Употребление спиртных напитков.
- Переохлаждение организма.
- Сухой воздух в помещении.
В случае если причиной острого бронхита стала аллергическая реакция, запрещается контактировать с агрессивным аллергеном. Устранение факторов, провоцирующих появление или обострение бронхита, своевременное лечение и профилактика – это залог здоровья человека.
Источник
Бронхит – заболевание, которое сопровождается воспалением слизистой оболочки бронхов. Это одна из самых серьезных и распространенных болезней дыхательных путей, развивающееся на стенках бронхов.
Общая информация
 Бронхит делят на острый и хронический. Острый бронхит сопровождается повышением бронхиальной секреции, которое протекает совместно с кашлем и выделением мокроты. Зачастую его вызывают вирусы (грипп, парагрипп, адено- и риновирусы) и бактерии (пневмококки, стрептококки).
Бронхит делят на острый и хронический. Острый бронхит сопровождается повышением бронхиальной секреции, которое протекает совместно с кашлем и выделением мокроты. Зачастую его вызывают вирусы (грипп, парагрипп, адено- и риновирусы) и бактерии (пневмококки, стрептококки).
Причинами развития бронхита могут быть грибы, аллергены или токсические вещества. Наиболее распространенным способом заражения является воздушно-капельный (при общении с больным человеком). В некоторых случаях заболевание начинается с вирусной инфекции, к которой присоединяется бактериальная флора. Такую разновидность называют смешанной. У взрослых пациентов бронхит часто вызывает курение. В острой фазе заболевания рекомендуется проводить лечение бронхита в больнице под наблюдением специалистов.
Показания для госпитализации
К основной причине острого бронхита можно отнести осложнения после респираторных заболеваний или острых инфекций. Почти 80 % случаев появления острого бронхита приходится на заражение вирусами. К проявлениям заболевания относятся: повышение температуры тела, кашель, слабость, ухудшение самочувствия.
Методы, используемые специалистами для лечения бронхита следующие:
- создание комфортных условий больному;
- снижение высокой температуры;
- лечение кашля;
- использование народных методов;
- терапия антибиотиками при острой форме в случае бактериальной инфекции (к признакам подобного явления врач может отнести то, что через 5-7 дней повышается температура, бронхиальная мокрота приобретает гнойное окрашивание и количество ее увеличивается, самочувствие больного ухудшается).

Обструктивный бронхит протекает тяжелее, чем обычный. Главное его отличие в сужении, т.е. обструкции бронхов. Отличают обычный бронхит от обструктивного по свистящим хрипам, которые издает при дыхании больной и затрудненному выдоху.
Дети переносят это заболевание тяжело и их, как правило, кладут в больницу.
Симптомы заболевания, при которых детям необходима госпитализация:
- признаки обструкции;
- высокая температура, вялость, отсутствие аппетита;
- проявление признаков недостаточности дыхания.
Обструктивным бронхитом могут болеть не только дети, но и взрослые, у которых часто развивается хроническая форма.
Методы диагностики
В условия лаборатории исследование проводят с помощью современного оборудования. Для начала врач прослушивает легкие фонендоскопом. Для диагностики обструктивного бронхита и оценки его степени тяжести применяют исследование функции внешнего дыхания, так называемый ФВД.
При рентгенологическом исследовании на рентгенограмме можно выявить вздутие легких, прозрачность легочных тканей, низкое расположение диафрагмы. Лабораторное исследование крови при бронхите показывает лимфоцитоз, повышение СОЭ, гипоксемию. На начальных стадиях особое значение врач придает бронхоскопическому исследованию, так называемой бронхоскопии.
Бронхоскопия считается наиболее результативным методом диагностики при хроническом и обструктивном бронхите.
 Бронхоскопия подразумевает введение в бронхи оптической системы визуализации, с помощью которой можно рассмотреть поверхность бронхов, сделать забор материалов. При бронхоскопии врач может определить деформацию стенок бронхов, воспаление, наличие гнойных выделений. При бронхоскопии зачастую назначают и биопсию. Эта процедура является безболезненной и уточняет поставленный диагноз.
Бронхоскопия подразумевает введение в бронхи оптической системы визуализации, с помощью которой можно рассмотреть поверхность бронхов, сделать забор материалов. При бронхоскопии врач может определить деформацию стенок бронхов, воспаление, наличие гнойных выделений. При бронхоскопии зачастую назначают и биопсию. Эта процедура является безболезненной и уточняет поставленный диагноз.
Врач – аллерголог проводит скарификационную пробу. Положительная проба на гистамин выявляет аллерген. Применяется также проба со спичкой по Вотчану, когда больной должен погасить спичку в 8 см ото рта. Специальные методы исследования врач применяет по показаниям в зависимости от характера заболевания.
Лечение в условиях стационара
Обструктивный бронхит у детей раннего возраста лечат в больнице, детей постарше госпитализируют при тяжелом течении болезни. В качестве общих рекомендательных мер вводят полупостельный режим, гипоаллергенную диету.
Для улучшения проходимости в бронхах используют:
- отхаркивающие препараты;
- муколитики и бронхолитики;
- повышенное количество жидкости.
При использовании отхаркивающих средств для предупреждения бронхоспазма пользуются бронхолитиком. Бронхолитики могут быть в форме сиропов, таблеток и аэрозолей. Можно проводить ингаляции через небулайзер муколитическими препаратами и бронхолитиками.
Для лечения тяжелых форм бронхита в больнице применяют следующие противомикробные препараты:
- пенициллины ─ амоксиклав, амоксил;
- макролиды ─ азитромицин, макропен;
- фторхинолы ─ норфлоксацин;
- цефалоспорины ─ цефтриаксон, цефазолин, цефтриаксон применяют взрослым внутримышечно, внутривенно и в капельницах;
- при комплексном лечении сложных форм бронхита рекомендуется прием поливитаминов и иммуномодуляторов.
 Все антибиотики должен назначать врач и принимать их нужно столько дней, сколько скажет специалист. При выраженной интоксикации и при тяжелой форме заболевания врач может назначить капельницы с физраствором и проч. Количество капельниц должно быть минимальным, чтобы не увеличивать объем мокроты у больного.
Все антибиотики должен назначать врач и принимать их нужно столько дней, сколько скажет специалист. При выраженной интоксикации и при тяжелой форме заболевания врач может назначить капельницы с физраствором и проч. Количество капельниц должно быть минимальным, чтобы не увеличивать объем мокроты у больного.
Для лечения применяют длительный курс приема антибиотиков, поэтому рекомендуется принимать параллельно пробиотические препараты. Эти средства помогут привести в норму кишечную микрофлору. Стоит помнить и о гепатопротекторах, которые помогут печени после длительного курса лечения антибиотиками.
Кроме медикаментозных методов в больнице применяют также и физиотерапевтическое лечение.
- терапия с использованием парафина и лечебных грязей;
- электрофорез – процедура, при которой частицы лекарственного вещества направляются на больные участки под действием тока, для лечения бронхита используют раствор гепарина, кальция хлорида и калия йодида;
- УВЧ, воздействуя на глубинные участки, снимают воспаление, улучшают кровоснабжение в легких и бронхах;
- лечение аппликациями и банками;
- ингаляции;
- массаж и дыхательные упражнения (при лечении в стационаре массаж выполняют специалисты).
 Все вышеперечисленные методы лечения используются для лучшего отхождения мокроты, усиления кровоснабжения. В результате прогревания сосуды в бронхах расширяются, усиливается кровоснабжение в бронхах и легких, за счет чего мокрота лучше образуется и отходит.
Все вышеперечисленные методы лечения используются для лучшего отхождения мокроты, усиления кровоснабжения. В результате прогревания сосуды в бронхах расширяются, усиливается кровоснабжение в бронхах и легких, за счет чего мокрота лучше образуется и отходит.
Многие больные не знают, сколько дней лечится бронхит, и расслабляются, полагая, что совсем здоровы. Но бронхит всегда считался непростым заболеванием и для его лечения требуется от 10 дней. Количество дней необходимых для лечения зависит от формы заболевания и желания пациента соблюдать назначения врача.
Возможные осложнения
- хронический бронхит может развиться на фоне острой формы, также у пациентов в возрасте велика вероятность перехода болезни в хроническую форму;
- воспаление легких;
- дыхательная и сердечная недостаточность;
- эмфизема легких;
- бронхиальная астма.
Профилактические меры
В качестве профилактики необходимо выполнять определенные правила:
-
 отказ от никотиновой зависимости взрослым пациентам;
отказ от никотиновой зависимости взрослым пациентам; - устранение источника инфекции;
- остерегаться переохлаждений;
- начинайте закаливание;
- полноценное питание богатое белками;
- соблюдение гигиены;
- следить за чистотой помещения, не допуская скопления пыли;
- поездки на морское побережье или в сухую гористую местность.
В нашем организме постоянно присутствуют миллионы бактерий и вирусов, создающих благоприятные условия для развития заболеваний при слабом иммунитете. Очень важно укреплять иммунитет, особенно осенью и зимой.
Бронхит ─ это довольно серьезное заболевание, которое легко поддается лечению под контролем опытного врача. Чтобы не допустить осложнений не стоит заниматься самолечением.
Источник


