Церебральный атеросклероз гипертоническая болезнь 2 стадии
С возрастом повышается риск развития ишемической болезни сердца и артериальной гипертонии. Болезни часто сопровождаются атеросклерозом, дополняя друг друга и влияя на течение и общий прогноз врачей. Атеросклероз и гипертония имеют схожие причины, а их лечение должно проходить комплексно.
Влияние атеросклероза на давление
По классификации международной МКБ 10 понятие атеросклероза включает артериосклероз, атерома, артериолосклероз и т.д. Там же прописаны виды вторичной гипертензии. Атеросклероз и гипертоническая болезнь относятся к группе сердечно-сосудистых заболеваний, которые являются самой распространенной причиной преждевременной смерти.

Атеросклероз сосудов, гипертония и иные недуги сердечно-сосудистой системы приводят к повышению давления, возникновению сердечной недостаточности, инсульту и инфаркту миокарда. Патология больших почечных артерий сопровождается ишемией и почечной недостаточностью. Атеросклероз, развивающийся на фоне ГБ, часто является причиной повышенного АД, которое не понижается гипотензивными препаратами. Такой эффект также наблюдается при атеросклерозе брюшной аорты, поразивший область разветвления сосуда на почечные артерии.
К повышению АД приводит и атеросклероз, расположенный в области расхождения сонной артерии на внутреннюю и наружную. Заболевание сонной артерии приводит к частому, но кратковременному и нестабильному повышению АД в течение суток. Показатели АД могут повыситься на несколько мм.рт.ст., а могут дойти и до критических отметок. При резких и больших скачках АД возможны сдавливающие боли в области сердца, а ЭКГ в таких случаях фиксирует поражение коронарных артерий и симптомы коронарной недостаточности. Патология сонной артерии может привести к ишемии мозга или нейрогенной гипертонии.
Возрастной склероз аорты является хронической патологией и характеризуется уплотнением сосудистых стенок из-за нарушения холестеринового обмена. Вид гипертонии, который сопровождается этим видом атеросклероза, называют аортально-склеротической.
Церебральный атеросклероз и ишемия мозга также приводят к развитию и усилению АГ. При недостатке кровоснабжения отдельного участка мозга возникает инсульт. Обычно к нему приводит тромбоз или кровоизлияние, сопровождаемые внезапным и сильным подъемом АД. Высокое давление может продержаться до 5 дней, после чего вернуться к нормальным показателям. После инсульта часто наблюдается гипотензивный рефлекс: давление приходит в норму и больше не повышается.
При затяжной недостаточности кровоснабжения отделов больших полушарий мозга начинает развиваться хроническая ишемия. Она истощает корковую нейродинамику и вызывает невроз. Расстройство деятельности ЦНС приводит к развитию АГ.
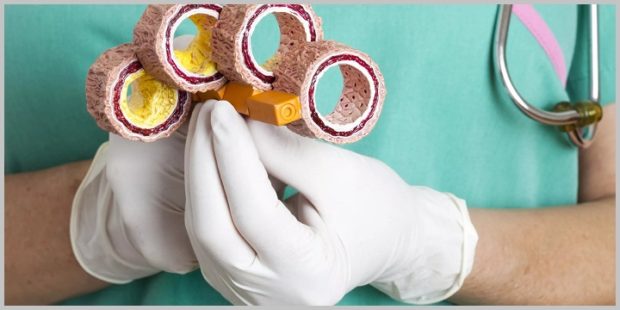
Гипертония и атеросклероз сосудов взаимодействуют и в обратном порядке, когда повышенное АД становится причиной развития атеросклероза:
- Патология быстрее развивается на участках, где наблюдается повышенное давление, а также в местах изгибов и расхождения артерий;
- Атеросклероз легочной артерии возникает только при наличии повышенного АД;
- Сужение периферических сосудов развивается при постоянном физической усталости и больших нагрузках;
- Атеросклероз мозговых артерий часто поражает людей, несущих повышенную эмоциональную нагрузку и большую часть времени занимающихся умственной работой.
У левшей патология сосудов поражает чаще левую половину тела, поскольку она больше задействована в повседневной работе и более активна.
Причины развития заболеваний
Наличие повышенного давления связывают с нарушением работы регуляторных функций ЦНС, которые отвечают за контроль работы внутренних органов. По этой причине гипертонию часто сопровождают нервные срывы, эмоциональное истощение, усталость, слабость, депрессия. Эти симптомы проявляются и на разных стадиях атеросклероза.
К развитию гипертонической болезни приводит:
- Неправильное питание с употреблением соленой и острой пищи;
- Лишний вес;
- Злоупотребление алкоголем и курением;
- Гиподинамия;
- Наследственность;
- Плохая экологическая обстановка;
- Негативный психологический климат.

Эти причины вызывают и развитие атеросклероза. Дополнительно он возникает на фоне:
- Нарушенного жирового обмена (дислипидемия), которое приводит к повышению холестерина в крови;
- Инфекционных и интоксикационных болезней.
Артериальная гипертония поражает как молодых, так и пожилых людей. Большой риск развития есть у мужчин в возрасте от 40 лет, и у женщин старше 50 лет. Тут атеросклероз отличается: обычно он проявляется после 45 лет как у мужчин, так и у женщин.
Симптомы гипертонии и атеросклероза
Симптоматика гипертонической болезни зависит от стадии и наличия сторонних хронических процессов в организме. Первые признаки развития недуга — головокружения, которые могут сопровождаться тошнотой и сильной головной болью, шумом или звоном в ушах, нарушением сна и вялостью, рвотой, мигренью и учащенным сердцебиением. Затем к симптоматике прибавляется одышка даже при незначительных физических нагрузках. При АД свыше 145/95 мм.рт.ст. количество симптомов увеличивается. У пациентов отмечается:
- Повышенная потливость;
- Изменение цвета кожного покрова;
- Дрожание или онемение пальцев;
- Продолжительная боль в левой части груди;
- Отечность;
- Фотопсия или временное ухудшение зрения.
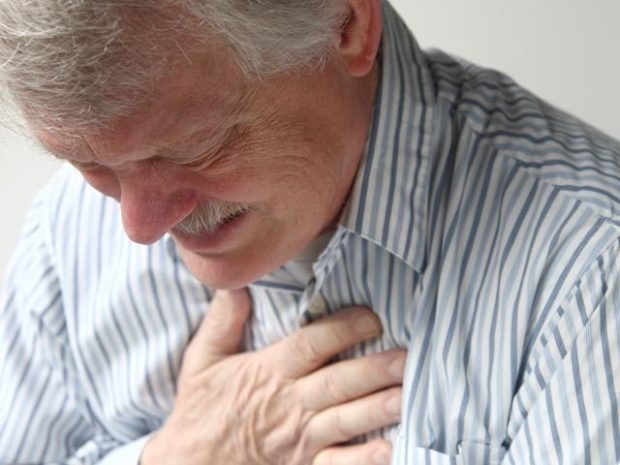
Опасна гипертония осложнениями. Ее длительное или злокачественное течение провоцирует поражение органов-мишеней: головного мозга, сердца, почек, глаз, сосудов. Отсутствие стабильного кровообращения на фоне хронической гипертонии может привести к развитию инсульта, инфаркта миокарда, астмы сердца и т.д. Гипертонический криз сопровождается сильными головными болями и головокружениями, может стать причиной потери сознания, инсульта и комы.
Проявление атеросклероза
От гипертонии атеросклероз отличается долгим бессимптомным периодом, когда происходит накопление в крови холестерина. Симптомы начинают проявляться при сужении сосудов более, чем на половину. В клиническом периоде болезнь подразделяют на 3 стадии. На первой или ишемической стадии происходит уменьшение кровоснабжения. Ишемия при атеросклерозе, сопровождающаяся поражением коронарных сосудов, запускает процесс развития стенокардии. Тромбонекротический этап характеризуется возникновением тромбоза, на фиброзной стадии которого происходит замещение эластичной ткани сосудов на соединительную.
Клиника болезни проявляется в зависимости от места патологии. Симптомы поражения коронарных сосудов обычно начинаются со стенокардии, которая приводит в запущенных случаях к кардиосклерозу и инфаркту миокарда. Проявление атеросклероза аорты в грудной области можно распознать по давящей боли в области сердца, которая отдает в одну или обе руки, в область спины, шеи и верхнюю часть живота. Если стенокардические боли проходят быстро, то аорталгия может проявляться в течение нескольких дней. При ухудшении эластичности стенок сосудов происходит повышение нагрузки на миокард, что становится причиной развития гипертрофии левого желудочка.

При патологии брюшной аорты возникают боли в животе. При поражении нисходящей части аорты в области ее разделения на подвздошные артерии возможно онемение и беспричинное замерзание ног, омертвение тканей нижних конечностей и перемежающаяся хромота. Атеросклероз брюшной артерии сопровождается хронической ишемией кишечника и нарушением пищеварения, запорами, резкими скачками АД и нарушением сердечного ритма. Почечная форма атеросклероза вызывает вазоренальную симптоматическую АГ, которая выявляется по появлению в моче белка и большого количества эритроцитов.
При закупорке мозговых сосудов у больного ухудшается память, снижаются интеллектуальные способности и работоспособность, концентрация внимания. Часто на этом фоне возникают нарушения сна, головокружения, головные боли, фотопсии. В тяжелых случаях наблюдаются нарушения психического состояния и поведения. Облитерирующий атеросклероз нижних конечностей проявляется болевыми ощущениями в мышцах, слабостью, онемением и бледностью кожи.
Сужение сосудов сердца приводит к атеросклерозу или ишемической болезни сердца, инфаркту миокарда. ИБС, атеросклероз, острая сердечная недостаточность, диагностированные одновременно, могут закончиться инвалидностью и летальным исходом.
Лечение заболеваний
Медикаментозные методы
Для снижения повышенного давления применяют несколько групп лекарственных препаратов. Обычно назначают ингибиторы АПФ, которые противодействуют перерастанию ангиотензина I в активную форму ангиотензина II. Это приводит к расширению сосудов и нормализации уровня АД. Используют для лечения гипертонии и антагонисты ангиотензивных рецепторов. Они не только блокируют сами рецепторы, но и не позволяют ангиотензину II вступать с ними во взаимодействие. Блокаторы кальциевых каналов противодействуют поступлению кальция к клеткам и образованию сократительного белка. Результат приема препарата — расширение сосудов, плохая сопротивляемость течению крови и сокращение нагрузки на сердце.
Больным также назначают диуретики, которые выводят из организма с лишней жидкостью ионы натрия. Поскольку мочегонные препараты удаляют из организма и полезные для ССС ионы натрия — необходимо дополнять их приемом калиевых лекарств. Нейротропные средства применяют при АГ, связанной со стрессами и депрессией. Они регулируют работу центральной нервной системы. На начальной стадии болезни часто достаточного одного из препаратов для нормализации давления. Но при прогрессировании и хронической форме врачи назначают комплекс из 2-3 лекарственных средств.

Лекарственные препараты против атеросклероза подразделяют на несколько групп по силе и направленности действия. Обычно их назначают в комплексе с лекарствами от гипертонии. Самая обширная группа — это фибраты. Они предназначены для нормализации липидного обмена. Никотиновая кислота уменьшает количество в крови холестерина и триглицеридов, повышает содержание ЛПВП и препятствует липолизу. Ее положительное влияние отмечается и при АГ: препарат способствует плавному понижению давления. Прием препаратов группы статинов уменьшает выработку клетками печени холестерина. Еще одна группа препаратов — это секвестранты желчных кислот. Их роль — изолирование жирных кислот, находящихся в тонком кишечнике. В результате приема лекарств печени начинает перерабатывать холестерин в жирные кислоты.
Народные методы
Применение при гипертонии и атеросклерозе любых растительных препаратов должно быть согласовано с лечащим врачом. Самолечение недопустимо и опасно, может спровоцировать развитие осложнений.
Для снижения холестерина в крови и понижения показателей АД используют:
- Чеснок. Для настойки потребуется около 60 г пропущенного через пресс чеснока и 0,2 л водки. Смесь настаивают 13-15 дней, а принимают трижды в день по 10 капель, растворенных в стакане теплого молока или воды;
- Сок из клубники и земляники. Он обладает выраженным мочегонным эффектом и нормализует солевой обмен;
- Отвар из 5 ст.л. сосновых иголок, нескольких ягод шиповника и луковой шелухи способствует замедлению развития сухой гангрены;
- Порошок из корней одуванчика способствует очищению сосудов от холестериновых бляшек, улучшению кровотока, плавной нормализации АД;
- При повышенном АД можно подержать ноги в теплой воде с эфирными расслабляющими маслами;
- Если гипертония обусловлена недугами сердца, то помогает свежий свекольный сок с медом. Принимают его по ст.л. 5 раз в день.

Многие народные средства от гипертонии готовятся на основе меда. Если болезнь сопровождается атеросклерозом — от них рекомендуется или отказаться, или свести к минимуму.
Мед при атеросклерозе относится к продуктам, разрешенным в ограниченном употреблении.
Диета при атеросклерозе и гипертонии
Профилактика и лечение заболевания сосудов — это не только прием лекарственных препаратов. Это комплексный подход к изменению образа жизни, который включает обязательную диету и повышение физической активности.
Правильное питание при гипертонии и атеросклерозе схожее и предполагает:
- Ограничение потребления соли;
- Включение в рацион больше свежих фруктов, овощей, зелени;
- Включение в рацион морепродуктов;
- Употребление молочной продукции.
К продуктам, необходимым для здорового питания, относят также:
- Крупы (исключая рис);
- Орехи и семечки;
- Макароны из пшеницы твердых сортов;
- Ржаной хлеб и отруби;
- Нежирную рыбу, телятину, индейку, крольчатину;
- Сухофрукты.
Диета при атеросклерозе и гипертонии полностью исключает употребление жирной и жареной, острой, соленой пищи, большого количества специй, сладостей и хлебобулочных продуктов, консервов, кофе без молока, крепкого чая и газированных напитков.
Важную роль в организации питания при заболеваниях играет разделение дневной порции на 5-6 приемов, а также подсчет калорий. Если болезни сопровождается лишним весом, который негативно влияет на состояние сосудов, то больным рекомендуют диету для снижения массы тела. Она отличается от общих рекомендаций меньшим числом калорий, ограничением хлеба, круп и макаронных изделий, а также разрешенных сладостей.

При составлении меню на день необходимо помнить, что при гипертонии нужно ограничивать объем выпиваемой жидкости. Вместе с соками, супом, чаем и водой в день разрешено выпивать не более 1,7 л.
Артериальная гипертония и атеросклероз часто диагностируются вместе и развиваются на фоне одинаковых причин. Частые стрессы, несбалансированное питание, плохие экологические условия и малоподвижный образ жизни ведут к необратимым изменениям. Симптомы и лечение гипертонии и атеросклероза сосудов зависят от стадии и наличия дополнительных хронических процессов. При болезнях сосудов необходимо повышение физической нагрузки, долгие прогулки и соблюдение постоянной диеты. Средства народной медицины также эффективны в борьбе с недугами, но их употребление должно быть согласовано с врачом. Некоторые компоненты трав содержат вещества, замедляющие или усиливающие действие лекарств, что может спровоцировать развитие опасных осложнений и ухудшение самочувствия.
Источник
ЦЕРЕБРАЛЬНЫЙ АТЕРОСКЛЕРОЗ
определение церебрального атеросклероза, причины церебрального атеросклероза, происхождение церебрального атеросклероза, классификация церебрального атеросклероза по стадиям, критерии диагноза церебрального атеросклероза, течение церебрального атеросклероза, прогноз при церебральном атеросклерозе, принципы лечения церебрального атеросклероза, характеристика ограничения жизнедеятельности при церебральном атеросклерозе, необходимые методы дополнительного обследования при церебральном атеросклерозе для направлении неврологом на определение группы инвалидности
ЦЕРЕБРАЛЬНЫЙ АТЕРОСКЛЕРОЗ ЭТО:
Хроническая недостаточность кровообращения головного мозга медленно прогрессирующая, ведущая к усиливающимся общим нарушением структур и функций мозга.
ЦЕРЕБРАЛЬНЫЙ АТЕРОСКЛЕРОЗ ЕГО ПРИЧИНЫ И ПРОИСХОЖДЕНИЕ.
Атеросклероз, артериальная гипертензия и их сочетание. Меньше воспаления сосудов (васкулиты) . В основе происхождения лежит расстройство кровотока в веществе мозга, нарушение механизмов саморегуляции мозгового кровообращения, несоответствие его потребностям обмена веществ, развитие кислородного голодания, чему сопутствует нарушение системного кровообращения.
Факторы, способствующие прогрессированию: психоэмоциональное перенапряжение, малоподвижность, ожирение, злоупотребление алкоголем, остеохондроз шейного отдела позвоночника с синдромом позвоночной артерии, другие телесные заболевания.
ЖМИТЕ ЧТО БЫ ЧИТАТЬ ЧТО ТАКОЕ АТЕРОСКЛЕРОЗ
Распространенность церебральный атеросклероза: Как правило, диагностируется в возрасте 50-60 лет.
Прогноз при церебральном атеросклерозе: Темп формирования неврологических нарушений может быть различным. Выделяются «неблагоприятные» варианты течения церебрального атеросклероза: быстро прогрессирующее, медленно прогрессирующее с приступами и преходящими нарушениями мозгового кровообращения и наиболее часто при атеросклерозе сосудов головного мозга — медленно прогрессирующее течение.
Течение имеет медленно прогрессирующий характер. Способно ускорять и утяжелять течение церебрального атеросклероза воздействие ряда факторов: травмы, инфекции, интоксикации, декомпенсация сердечной деятельности, эмоционально-интеллектуальные перегрузки, приходящие нарушения мозгового кровообращения. Выделяют три стадии церебрального атеросклероза: I — умеренно выраженная; II — выраженная, III — резко выраженная. При быстро развивающемся варианте течения выраженный церебральный атеросклероз развивается примерно в течение 5 лет. Возможна относительная стабилизация состояния на фоне сохраняющихся неврологических симптомов, но более характерна прогрессирование при повторных кризах и транзиторных ишемических атаках. Характерно наращивание клинических проявлений с увеличением возраста пациентов, что отражает присоединение сердечно-сосудистой и другой патологии внутренних органов. Наблюдается быстрый темп прогрессирования заболевания у пациентов на фоне артериальной гипертензии с неблагоприятным течением.
Церебральный атеросклероз первой стадии (1 степени)-
Умеренно выраженная стадия. Выражается развитием «неврастенического» синдрома и преобладанием субъективных проявлений. Для этой стадии характерны жалобы на ухудшение памяти, снижение работоспособности, головные боли и тяжесть в голове, чувство головокружения, расстройства сна, общую слабость, быструю утомляемость, невнимательность. Часто этим симптомам переутомления соседствуют жалобы на: боли в области сердца, сердцебиение, одышка, боли в суставах и позвоночнике и др.
Второй необходимый критерий для постановки диагноза атеросклеротическая энцефалопатия 1 стадии это выявление неврологом при обследовании рассеянных органических симптомов поражения нервной системы, многие из которых имеют изменчивый характер.
Нейропсихологические исследования подтверждают наличие астении, снижение кратковременной памяти, внимания. При психологическом тестировании обнаруживаются снижение внимания и запоминания, уменьшение объема воспринимаемой информации. Критика сохранена. В этой стадии, как правило, при правильно подобранном лечении возможно уменьшение выраженности или устранение отдельных симптомов. Социальная дезадаптация — минимально выраженная, сложности у пациента возникают только эмоциональной или физической перегрузках.
Церебральный атеросклероз второй стадии (2 степени)-
Выраженная стадия. Выражается тем, что вместе с внутренними неприятными ощущениями появляются объективные признаки. Работоспособность прогрессивно понижается, усиливаются быстрая утомляемость, нарушения сна и памяти. Пациенты перестают замечать свои дефекты и часто переоценивают свои реальные возможности.
В неврологическом статусе определяются четкие симптомы характерные для органического поражения определенных структур головного мозга ( например симптомы паркинсонизма).
Церебральный атеросклероз третей стадии (3 степени)-
Резко выраженной стадии. Жалоб может не быть или же обращает на себя внимание скудность жалоб. Во время неврологического осмотра отмечается утяжеление имеющихся ранее симптомов. У пациентов выражено резкое снижение интеллекта, слабодушие, уплощение эмоций. Головная боль, головокружение, шум в голове, расстройства сна постоянны.
Симптомы составляют определенные клинические синдромы: недостаточность двигательного пути – пирамидный синдром; шаткость и неустойчивость – атактический синдром; псевдобульбарный, сосудистого паркинсонизма, психозы, сосудистого слабоумия.
ЦЕРЕБРАЛЬНЫЙ АТЕРОСКЛЕРОЗ — КРИТЕРИИ ДИАГНОСТИКИ
1. Характерные проявления при имеющемся причинном сосудистом факторе.
2. Прогрессирование неврологических проявлений ( симптомов которые видит и описывает невролог ).
3. Картина компьютерной томографии (КТ) (выраженность изменений зависит от стадии дисциркуляторной энцефалопатии ДЭП): в 1 стадии нормальная КТ или минимальные признаки атрофии мозга, во 2 стадии — мелкие пониженной плотности очаги, расширение желудочковой системы и борозд полушарий в связи с атрофическим процессом, в 3 стадии — множественные очаги различного размера в полушариях, выраженная атрофия, снижение плотности белого вещества (лейкоареоз).
4. На РЭГ — изменения, характерные для атеросклероза, артериальной гипертензии, зависящие от стадии церебрального атеросклероза.
5. Ультразвуковая допплерография, в том числе транскраниальная, — признаки стеноза и реже окклюзии экстра- и интракраниальных артерий (выявляются у 80% больных).
6. Увеличение вязкости крови, агрегации эритроцитов и тромбоцитов, деформация эритроцитов, дислипопротеидемия, в основном за счет увеличения содержания триглицеридов.
7. Результаты нейропсихологического исследования.
ЦЕРЕБРАЛЬНЫЙ АТЕРОСКЛЕРОЗ ТЕЧЕНИЕ И ПРОГНОЗ
В целом можно выделить: стабильное, медленно прогрессирующее (с пароксизмами и ПНМК и без сосудистых эпизодов), приступообразное, быстро прогрессирующее течение. Стабильное и медленно прогрессирующее более характерны для первой стадии церебрального атеросклероза, которая может продолжаться в течение 7—12 лет. При быстро прогредиентном варианте 2 или 3 стадия церебрального атеросклероза развиваются менее чем за 5 лет болезни. Во 2 стадии также возможна относительная стабилизация на фоне неврологического дефицита, хотя более характерно неуклонное прогрессирование при повторных кризах и транзиторных ишемиях. Характерно нарастание клинических проявлений с возрастом больных, что отражает также присоединение сосудистой и другой соматической патологии. Более быстрый темп прогрессирования психоневрологических расстройств свойствен артериальной гипертензии с неблагоприятным течением. Клинический прогноз в 3 стадии церебрального атеросклероза неблагоприятен.
ЦЕРЕБРАЛЬНЫЙ АТЕРОСКЛЕРОЗ ПРИНЦИПЫ ЛЕЧЕНИЯ
Лечение церебрального атеросклероза проводят врачи неврологи с учетом причинного фактора, на фоне которого развивается церебральный атеросклероз, и сопутствующих соматических заболеваний, с привлечением терапевта, кардиолога, психиатра.
1. Улучшение микроциркуляции, питания мозга.
2. Понижающая количество холестерина крови терапия.
3. Нормализация артериальное давление препараты.
4. Оперативное вмешательство на магистральных сосудах (при сужении в системе сонной артерии более 70 % (или распадающейся бляшке) и повторных транзиторных ишемий.
5. Диспансерное наблюдение у невролога в условиях поликлиники — ежеквартальные осмотры, лечебно-оздоровительные и профилактические мероприятия.
Для более хорошего результата от лечения свяжитесь с вашим доктором неврологом в Волгограде
ЦЕРЕБРАЛЬНЫЙ АТЕРОСКЛЕРОЗ НЕТРУДОСПОСОБНОСТЬ И НАХОЖДЕНИЕ НА БОЛЬНИЧНОМ ЛИСТЕ НЕВРОЛОГ ОПРЕДЕЛЯЕТ ПО СЛЕДУЮЩИМ ПРИЧИНАМ:
1. Необходимость стационарного и амбулаторного обследования и лечения в связи с нарастанием темпа прогрессирования
церебрального атеросклероза.
2. После преходящего нарушения кровообращения (криз, транзиторная ишемия) в зависимости от характера и тяжести.
3. После острого нарушения мозгового кровообращения по типу инсульта.
На сроки временной утраты трудоспособности влияют: стадия церебрального атеросклероза, особенности клинической картины заболевания, профессия и условия труда больного.
ЦЕРЕБРАЛЬНЫЙ АТЕРОСКЛЕРОЗ ХАРАКТЕРИСТИКА ОГРАНИЧЕНИЯ ЖИЗНИДЕЯТЕЛЬНОСТИ
Степень ограничения жизнедеятельности зависит от особенностей неврологического дефицита, выраженности психических нарушений, во многом определяется стадией церебрального атеросклероза. В 1 стадии жизнедеятельность чаще ограничивается в связи с нарушением адаптации к внешним воздействиям (колебания атмосферного давления, температуры и др.), физическому и умственному напряжению, производственным стрессам и т. п. Во 2, а особенно в 3 стадии церебрального атеросклероза обусловлена координаторными, двигательными нарушениями (способностью к передвижению) в различной степени. Пароксизмальные расстройства (кризы, транзиторные ишемии) дополнительно ограничивают жизнедеятельность и трудоспособность больных. Социально адаптировать больного затруднительно так как уменьшается возможность усвоение новых знаний. При слабоумии нарушается способность к приспособительному поведению, после чего теряются бытовые навыки, нарушено самообслуживание.
ЦЕРЕБРАЛЬНЫЙ АТЕРОСКЛЕРОЗ ПРОТИВОПОКАЗАННЫЕ ВИДЫ И УСЛОВИЯ ТРУДА
1. Работа в кессоне, горячем цехе, в условиях значительного физического и нервно-психического напряжения, воздействия токсических веществ, в ночную смену, при возможности стрессовых ситуаций, необходимости принятия ответственных решений (в основном при церебральном атеросклерозе I стадии).
2. Работа, связанная с необходимостью адекватного ситуационного поведения, точных координированных движений, длительной ходьбы и с нервно-психическим напряжением (в основном при 2 стадии церебрального атеросклероза).
ЦЕРЕБРАЛЬНЫЙ АТЕРОСКЛЕРОЗ ТРУДОСПОСОБНЫЕ БОЛЬНЫЕ
1. В 1 и реже во 2 стадии церебрального атеросклероза при благоприятном течении заболевания (относительная стабилизация, медленное прогрессирование) и удовлетворительных результатах терапии.
2. При умеренном нарушении функций, редких и легких приходящих нарушениях мозгового кровообращения (в случае рационального трудоустройства или осуществлении ограничений в работе по рекомендации врачебной комиссии поликлиники).
ЦЕРЕБРАЛЬНЫЙ АТЕРОСКЛЕРОЗ ПОКАЗАНИЯ ДЛЯ НАПРАВЛЕНИЯ НА ИНВАЛИДНОСТЬ (МЕДИКО-СОЦИАЛЬНУЮ ЭКСПЕРТИЗУ)
1. Противопоказанные виды и условия труда.
2. Быстро прогрессирующее течение заболевания.
3. Невозможность трудовой деятельности в связи с повторными острыми нарушениями кровообращения, в том числе частыми преходящими, развитием деменции.
ЦЕРЕБРАЛЬНЫЙ АТЕРОСКЛЕРОЗ — НЕОБХОДИМЫЙ МИНИМУМ ОБСЛЕДОВАНИЯ, НАЗНАЧАЕМЫЕ НЕВРОЛОГОМ, ПРИ НАПРАВЛЕНИИ НА ОСВИДЕТЕЛЬСТВОВАНИЕ С ЦЕЛЬЮ УСТАНОВЛЕНИЯ ГРУППЫ ИНВАЛИДНОСТИ
1. Рентгенограммы черепа и шейного отдела позвоночника.
2. Реоэнцефалограмма; ЭКГ.
3. Глюкоза, холестерин и липиды крови.
4. КТ головы (при возможности).
5. Эхо-КГ.
6. Ультразвуковая допплерография магистральных артерий головного мозга;
7. Данные осмотра окулиста, терапевта, психиатра и других специалистов (при необходимости).
8. Результаты экспериментально-психологического исследования.
ЦЕРЕБРАЛЬНЫЙ АТЕРОСКЛЕРОЗ КРИТЕРИИ УСТАНОВЛЕНИЯ ИНВАЛИДНОСТИ
III группа: умеренное нарушение жизнедеятельности в 1 стадии (при особо неблагоприятных условиях труда) и во 2 стадии церебрального атеросклероза (по критерию ограничения способности к трудовой деятельности первой степени).
II группа: значительное ограничение жизнедеятельности, вызванное неврологическими нарушениями, нарушениями памяти, либо повторными приходящими нарушениями кровообращения и инсультами.
I группа: быстро прогрессирующее течение, деменция, выраженное нарушение двигательных функций, резко ограничивающие жизнедеятельность (по критериям ограничения способности к самообслуживанию и передвижению третьей степени).
ЦЕРЕБРАЛЬНЫЙ АТЕРОСКЛЕРОЗ ПРОФИЛАКТИКА ИНВАЛИДНОСТИ
1. Первичная профилактика: а) необходимость учета первичных факторов риска для развития сосудистых заболеваний; б) адекватное лечение у невролога больных с начальными проявлениями недостаточности мозгового кровообращения с учетом производящего фактора.
2. Вторичная профилактика: а) раннее выявление и целенаправленное лечение больных с церебральным атеросклерозом неврологом, особенно в 1 стадии заболевания; б) исключение факторов, способствующих прогрессированию заболевания; в) соблюдение достаточных сроков временной нетрудоспособности у невролога после приходящего нарушения кровообращения и инсульта; г) диспансеризация (ежеквартальные осмотры), объем проведения определяет ваш врач невролог; д) проведение комплекса реабилитационных мероприятий у больных, перенесших инсульт.
3. Третичная профилактика: а) профилактика ухудшений в течении церебрального атеросклероза, конкретно из-за неблагоприятного влияния производственных факторов; б) своевременное определение III группы инвалидности и правильное трудоустройство (профилактика прогрессирования заболевания и утяжеления инвалидности); в) реализация других мер социальной помощи и защиты.
Для более хорошего результата свяжитесь прямо сейчас с вашим доктором неврологом в Волгограде. церебральный атеросклероз лечится.
ЕЩЕ ПОЛЕЗНЫЕ ССЫЛКИ: ИНСУЛЬТ
ФАКТОРЫ РИСКА ИНСУЛЬТА
ОНМК — ОСТРОЕ НАРУШЕНИЕ МОЗГОВОГО КРОВООБРАЩЕНИЯ ЭТО
ТРАНЗИТОРНАЯ ИШЕМИЧЕСКАЯ АТАКА
ПОСЛЕДСТВИЯ ПОСЛЕ ИНСУЛЬТА ГОЛОВНОГО МОЗГА
РИСК ПОВТОРНОГО ИНСУЛЬТА ГОЛОВНОГО МОЗГА
ПОСЛЕ СУБАРАХНОИДАЛЬНОГО КРОВОИЗЛИЯНИЯ
ЧТО ДЕЛАТЬ ПРИ ИНСУЛЬТЕ
МИКРОИНСУЛЬТ ЭТО
ПОСЛЕ СУБАРАХНОИДАЛЬНОГО КРОВОИЗЛИЯНИЯ
ПРОФИЛАКТИКА ПАДЕНИЯ ПОСЛЕ ИНСУЛЬТА
КОНТРАКТУРА
АТЕРОСКЛЕРОЗ
ПРИЗНАКИ СТАРЕНИЯ
КАКИЕ ШАНСЫ ПОСЛЕ ИНСУЛЬТА ВЫЖИТЬ И ВЫЗДОРОВЕТЬ
ЭПИЛЕПТИЧЕСКИЕ ПРИПАДКИ ПОСЛЕ ИНСУЛЬТА
ИКОТА ПОСЛЕ ИНСУЛЬТА
ЛЕЖАЧИЙ БОЛЬНОЙ ПОСЛЕ ИНСУЛЬТА
ТЕМПЕРАТУРА У ЛЕЖАЧЕГО БОЛЬНОГО
НЕДЕРЖАНИЕ МОЧИ ПОСЛЕ ИНСУЛЬТА
ЦЕРЕБРОСКЛЕРОЗ
МЕТАСТАЗЫ В ГОЛОВНОЙ МОЗГ
ПОТЕРЯ СЛУХА ПОСЛЕ ИНСУЛЬТА
ГОЛОВОКРУЖЕНИЕ ПРИ ИНСУЛЬТЕ И ПОСЛЕ
НАРУШЕНИЕ ЗРЕНИЯ ПОСЛЕ ИНСУЛЬТА
ОТЕКИ ПОСЛЕ ИНСУЛЬТА
ВОССТАНОВЛЕНИЕ ПАМЯТИ ПОСЛЕ ИНСУЛЬТА
ГАЛЛЮЦИНАЦИИ ПОСЛЕ ИНСУЛЬТА
НАРУШЕНИЕ ГЛОТАНИЯ ПОСЛЕ ИНСУЛЬТА
НЕДЕРЖАНИЕ КАЛА И ЗАПОР ПОСЛЕ ИНСУЛЬТА
ПРОБЛЕМЫ С КАТЕТЕРОМ
ЗАДЕРЖКА МОЧИ ПОСЛЕ ИНСУЛЬТА
КУРЕНИЕ И ИНСУЛЬТ
ИНСУЛЬТ И САХАРНЫЙ ДИАБЕТ
ИНСУЛЬТ И ХОЛЕСТЕРИН
АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ И ИНСУЛЬТ
ПАМЯТКА РОДСТВЕННИКАМ ПАЦИЕНТА С ИНСУЛЬТОМ
ЛАКУНАРНЫЙ ИНСУЛЬТ
ИНСУЛЬТ МОЗЖЕЧКА
ВЕРТЕБРАЛЬНО БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ МОЗГОВОГО КРОВООБРАЩЕНИЯ
ИНСУЛЬТ ТАЛАМУСА
Гипергомоцистеинемия — фактор риска инсульта
ИЗМЕНЕНИЕ ПАРАМЕТРОВ СИСТЕМЫ ГЕМОСТАЗА — ФАКТОР РИСКА ИНСУЛЬТА
ПОВЫШЕНИЕ ФИБРИНОГЕНА В ПЛАЗМЕ — ФАКТОР РИСКА ИНСУЛЬТА
Активация ренин-ангиотензин-альдостероновой системы — фактор риска инсульта
ПОВЫШЕНИЕ ХОЛЕСТЕРИНА / ГИПЕРЛИПИДЕМИЯ — ФАКТОР РИСКА ИНСУЛЬТА
АТЕРОСКЛЕРОЗ СОСУДОВ НИЖНИХ КОНЕЧНОСТЕЙ / НОГ — ФАКТОР РИСКА ИНСУЛЬТА
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА И СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ — ФАКТОР РИСКА ИНСУЛЬТА
СТЕНОЗ СОСУДОВ ШЕИ — ФАКТОР РИСКА ИНСУЛЬТА
ТРАНЗИТОРНАЯ ИШЕМИЧЕСКАЯ АТАКА — ТИА — ФАКТОР РИСКА ИНСУЛЬТА
САХАРНЫЙ ДИАБЕТ — ФАКТОР РИСКА ИНСУЛЬТА
МУЖСКОЙ ПОЛ — ФАКТОР РИСКА ИНСУЛЬТА
ВОЗРАСТ, СТАРЕНИЕ ФАКТОР РИСКА ИНСУЛЬТА
ВЫСОКОЕ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ — ФАКТОР РИСКА ИНСУЛЬТА
ЕЩЕ ПОЛЕЗНЫЕ ССЫЛКИ:
НА ГЛАВНУЮ СТРАНИЦУ
Источник


