Бронхиты понятие факторы риска клиника диагностика принципы лечения
Острый
бронхит —воспалительное
заболевание бронхов, преимущественно
инфекционного характера, проявлябщееся
кашлем (сухим или с выделением мокроты)
и продолжающееся не более 3 недель.
Этиология
Заболевание
вызывают вирусы (вирусы гриппа,
парагриппозные, аденовирусы,
респираторно-синцитиальные, коревые,
коклюшные и др.), бактерии (стафилококки,
стрептококки, пневмококки и др.);
физические и химические факторы (сухой,
холодный, горячий воздух, окислы азота,
сернистый газ и др.). Предрасполагают
к заболеванию охлаждение, курение
табака, употребление алкоголя,
хроническая очаговая инфекция в
назофарингеальной области, нарушение
носового дыхания, деформация грудной
клетки.
Патогенез
Повреждающий
агент проникает в трахею и бронхи с
вдыхаемым воздухом, гематогенным или
лимфогенным путем (уремический бронхит).
Острое воспаление бронхиального дерева
может сопровождаться нарушением
бронхиальной проходимости
отечно-воспалительного или
бронхоспастического механизма.
Характерны гиперемия и набухание
слизистой оболочки; на стенках бронхов
в их просвете слизистый, слизисто-гнойный
или гнойный секрет; дегенеративные
изменения реснитчатого эпителия. При
тяжелых формах воспалительный процесс
захватывает не только слизистую
оболочку, но и глубокие ткани стенки
бронхов.
Классификация
Представлен
несколькими
формами:острыйпростой;острыйобструктивныйбронхит;
бронхиолит.
Типы
в зависимости от характера воспаления:
катаральный, гнойный и гнойно-некротический.
От причин
острого бронхита выделяют:
инфекционный бронхит, который развивается
под действием инфекционных агентов
(чаще всего вирусов, реже — бактерий),
а также неинфекционный бронхит
(химический и физический).
По
локализации процесса выделяют:острый
бронхит дистальной и проксимальной
локализации.
Клиника
Кашель,
выделение мокроты,ринорея, боль в
горле, слабость, головная боль, одышка.
Кашель
мучительный, он сопровождается болью
за грудиной, может беспокоить в ночные
часы и приводить к нарушению сна. При
этом состояние еще более ухудшается
из-за постоянных недосыпаний. Через
2-3 дня после начала заболевания кашель
становится влажным, с выделением
мокроты, которая может быть слизистой
(прозрачной) или гнойной (зеленоватого
цвета). Последний признак свидетельствует
о присоединении бактериальной
инфекции.
В
случаях, когда кашель достаточно
выражен по силе и является весьма
продолжительным, в мокроте могут
появляться следы крови.
Лечение.
Постельный
режим, обильное теплое питье с медом,
малиной, липовым цветом; подогретая
щелочная минеральная вода; ацетилсалициловая
кислота по 0,5 г 3 раза в день, аскорбиновая
кислота до 1 г в день, витамин А по 3 мг
3 раза в день; горчичники, банки на
грудную клетку. При выраженном сухом
кашле назначают кодеин (0,015 г) с
гидрокарбонатом натрия (0,3 г) 2—3 раза
в день. Препаратом выбора может быть
либексин по 2 таблетки 3—4 раза в день.
Из отхаркивающих средств эффективны
настой термопсиса (0,8 г на 200 мл по 1
столовой ложке 6—8 раз в день); 3% раствор
йодида калия (по 1 столовой ложке 6 раз
в день), бромгексин по 8 мг 3—4 раза в
день в течение 7 дней и др. Показаны
ингаляции отхаркивающих средств,
муколитиков, подогретой минеральной
щелочной воды, 2% раствора гидрокарбоната
натрия, эвкалиптового, анисового масла
с помощью парового или карманного
ингалятора. Ингаляции проводят 5
мин 3—4 раза в день в течение 3—5 дней.
Бронхоспазм купируют назначением
эуфиллина (0,15 г 3 раза в день). Показаны
антигистаминные препараты. При
неэффективности симптоматической
терапии в течение 2—3 дней, а также
среднетяжелом и тяжелом течении болезни
назначают антибиотики и сульфаниламиды
в тех же дозах, что и при пневмониях.
Амоксициллин
500 мг 3р/д
Доксициклин
100 мг 2 р/сутки
Триметоприм
160 мг 2р/сут
33.
Хронический бронхит. Этиология,
патогенез, классификация, клиника,
лечение и профилактика.Хроническое
прогрессирующее заболевание, в
основе которого лежит дегенеративное
воспалительное поражение слизистой
трахеобронхиального дерева с
перестройкой секреторного аппарата
и склерозом бронхиальной стенки,
развивающегося в результате длительного
воспаления, вредных агентов и
проявляющееся кашлем, выделением
мокроты и одышки. Диагноз правомерен
при наличии продолжительного кашля
не менее 3 месяцев в год не менее 2 лет.
Этиология.
Причинные факторы: курение, инфекция
(вирусная или бактериальная), токсическое
воздействие, профессиональные вредности,
недостаточность б-1-антитрипсина,
домашнее загрязнение воздуха.
Патогенез:
механическое и химическое раздражение
слизистой оболочки вызывает увеличение
образования бронхиального секрета и
ведет к изменению его вязкостный
свойств. Токсическое воздействие на
клетки и дискриния приводят к нарушению
функции мерцательного эпителия,
увеличивая недостаточность мукоцилиарного
экскалатора. Длительное воздействие
токсических в-в ведет к дистрофии и
разрушению реснитчатых клеток и
образованию участков слизистой
свободных от мерцательного эпителия.
Такие же изменения вызывает действие
респираторных вирусов. Нарушение
мукоцилиарного клиренса ведет к
нарущению его функций: секреторной,
очистительной, защитной из-за чего
участки слизистой теряют способность
препятствовать адгезии микроорганизмовю.
Воспаление
в слизистой бронхов ведет к формированию
оксидативного стресса, что ведет к
повреждению легочной ткани с развитием
эмфиземы и перибронхиального фиброза,
вызывающих необратимые бронхиальные
обструкции и переходу хронического
бронхита в хобл.
Класификация:
По
этиологии:
вирусные, бактериальные, от воздействия
химических и физических факторов,
пылевые.
По
морфологическим изменениям: катаральный
и гнойный.
По
течению:
стадия ремиссии и обострения.
По
функциональным изменениям:
необструктивный и обструктивный.
По
осложнениям:
дыхательная недостаточность, сердечная
недостаточность, хроническое легочное
сердце и эмфизема легких.
Классификация
ХБ:
простой (катаральный), слизисто –
гнойный, другие хронические обструктивные
легочные болезни: хронические
астматический бронхит, эмфизематозный
ХБ, обструктивный ХБ, ХБ с затруднением
дыхания.
Эмфизематозный
тип (тип А): развивается экспираторный
стеноз мелких дыхательных путей и
механизм воздушной ловушки, проявляющийся
резким снижением переносимости
физической нагрузки, одышкой цианозом,
пыхтящим дыханием. Аускультативно:
сухих хрипов может не быть, продуктивный
кашель мало характерен.Больных называют
Розовыми пыхтельщиками.
Бронхитический
тип (тип Б): продуктивный кашель,снижение
потоковых показателей, ранние дыхательная
недостаточность. Называют синими
одутловатиками.
Клиника.
При простом хроническом бронхите
отмечается кашель, недомогание,
слабость, повышенная утомляемость,
аускультативно: жесткое дыхание, иногда
ослабленное. При слизисто-гнойном
хроническом бронхите возможно появление
влажных звучных мелкопузырчатых
хрипов.
При
хроническом обструктивном бронхите
отмечается нарастание кашля, мокроты,
одышки, диффузный цианоз (губ, мочек
ушей, акроцианоз), редкое глубокое
дыхание, бочкообразная грудная клетка.
Перкуторно
смещение границ легких вниз, их
малоподвижность, коробочный звук.
Аускультативно
– равномерное ослабленное дыхание с
удлиненным выдохом, рассеянные сухие
жужжащие хрипы, исчезающие после
покашливания.
Лечение.
Бета
– 2 агонисты – расслабляют гладкую
мускулатуру бронхов и увеличивают
частоту биения ресничек эпителия.
Антихолинэргики
– первая линия терапии ХБ, блокада м-
холинорецепторов 1 и 3 типа крупных
бронхов невелирует повышенную
афферентную стимуляцию и ведет к
уменьшению бронхоконстрикции,явлений
трахеобронхеальной дискинезии,
гиперкринии и дискринии.
Теофиллин:
— способствует улучшению мукоцилиарного
клиренса, стимулирует дыхательный
цетр, уменьшает вероятность гиповентиляции
и аккумуляции углекислоты. Диапазон
терапевтической концетрации составляет
5-15 мкг/ мл.
Мукорегуляторы
и муколитики: амброксол – вызывает
деполимеризацию кислых мукополисахаридов
бронхиальной слизи, улучшает реологический
св-ва мокроты, повышает синтез
сурфактанта. Средняя терапевтическая
доза = 30 мг 3 раза в сутки.
Ацетилцистеин:
разрушает дисульфидные связи
мукополисахаридов мокроты и стимулирует
бокаловидные клетки, за счет повышения
синтеза глутатиона, обладает
антиоксидантным св-вом и способствует
процессц детоксикации. Назначается
по 600 -1200 мг / сутки в виде таблеток или
при небулайзере в дозе 300-400 мг 2 раза/сут.
ГКС
применяется при неэффективности
базисной терапии в максимальных
дозировках.
Антибиотики
жмпирически.используют амоксициллин,
макролиды (азитромицин), цефалоспорины
2 поколения.
Профилактика.своевременное
лечение острых бронхитов и респираторных
заболеваний, раннее выявление и лечение
начальных стадий хронического бронхита,
закаливание организма.
БА –
хроническое
воспалительное
заболевание дыхательных путей, в
котором принимают участие многие
клетки и клеточные элементы — развитие
бронхиальной гиперреактивности(повышенной
чувствительности к различным
неспецифическим раздражителям по
сравнению с нормой); ведущая роль в
воспалении принадлежит эозинофилам, тучным
клеткам и лимфоцитам,)
которая приводит к повторяющимся
эпизодам свистящих хрипов, одышки,
чувства заложенности в груди и кашля,
особенно по ночам или ранним утром
(обструкция дыхательных путей — часто
бывает обратимой либо спонтанно, либо
под действием лечения).
Этиология:Факторы
развития: наследственность, аллергены,
инфекции, профессиональные сенсибилизаторы,
курение табака, загрязнение воздуха,
питание, физическая нагрузка,
эмоциональные факторы.
Патогенез:Ранняя
астматическая реакция
опосредуется гистамином, лейкотриенами и
проявляется сокращением гладкой
мускулатуры дыхательных путей,
гиперсекрецией слизи, отеком слизистой
оболочки.
Поздняя
астматическая реакция развивается у
каждого второго взрослого больного
бронхиальной астмой. Лимфокины и
другие гуморальные факторы вызывают
миграцию лимфоцитов, нейтрофилов и
эозинофилов и приводят к развитию
поздней астматической реакции.
Медиаторы, продуцируемые этими клетками,
способны повреждать эпителий дыхательных
путей, поддерживать или активировать
процесс воспаления, стимулировать
афферентные нервные окончания.
Клинические
формы БА:
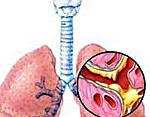
Бронхит – это диффузно-воспалительное заболевание бронхов, затрагивающее слизистую оболочку или всю толщу стенки бронхов. Повреждение и воспаление бронхиального дерева может возникать как самостоятельный, изолированный процесс (первичный бронхит) или развиваться как осложнение на фоне имеющихся хронических заболеваний и перенесенных инфекций (вторичный бронхит). Повреждение слизистого эпителия бронхов нарушает выработку секрета, двигательную активность ресничек и процесс очищения бронхов. Разделяют острый и хронический бронхит, различающиеся по этиологии, патогенезу и лечению.
Общие сведения
Бронхит – диффузно-воспалительное заболевание бронхов, затрагивающее слизистую оболочку или всю толщу стенки бронхов. Повреждение и воспаление бронхиального дерева может возникать как самостоятельный, изолированный процесс (первичный бронхит) или развиваться как осложнение на фоне имеющихся хронических заболеваний и перенесенных инфекций (вторичный бронхит). Повреждение слизистого эпителия бронхов нарушает выработку секрета, двигательную активность ресничек и процесс очищения бронхов. Разделяют острый и хронический бронхит, различающиеся по этиологии, патогенезу и лечению.
Бронхит
Острый бронхит
Острое течение бронхита характерно для многих острых респираторных инфекций (ОРВИ, ОРЗ). Чаще всего причиной острого бронхита являются вирусы парагриппа, респираторно-синцитиальный вирус, аденовирусы, реже — вирус гриппа, кори, энтеровирусы, риновирусы, микоплазмы, хламидии и смешанные вирусно-бактериальные инфекции. Острый бронхит редко имеет бактериальную природу (пневмококки, стафилококки, стрептококки, гемофильная палочка, возбудитель коклюша). Воспалительный процесс сначала затрагивает носоглотку, миндалины, трахею, постепенно распространяясь на нижние дыхательные пути – бронхи.
Вирусная инфекция может провоцировать размножение условно-патогенной микрофлоры, усугубляя катаральные и инфильтративные изменения слизистой. Поражаются верхние слои стенки бронхов: возникает гиперемия и отек слизистой оболочки, выраженная инфильтрация подслизистого слоя, происходят дистрофические изменения и отторжение эпителиальных клеток. При правильном лечении острый бронхит имеет благоприятный прогноз, структура и функции бронхов полностью восстанавливаются и через 3 – 4 недели. Острый бронхит очень часто наблюдается в детском возрасте: этот факт объясняется высокой восприимчивостью детей к респираторным инфекциям. Регулярно повторяющиеся бронхиты способствуют переходу заболевания в хроническую форму.
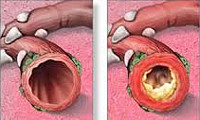
Хронический бронхит
Хронический бронхит — это длительно протекающее воспалительное заболевание бронхов, прогрессирующее со временем и вызывающее структурные изменения и нарушение функций бронхиального дерева. Хронический бронхит протекает с периодами обострений и ремиссий, часто имеет скрытое течение. В последнее время наблюдается рост заболеваемости хроническим бронхитом в связи с ухудшением экологии (загрязнением воздуха вредными примесями), широким распространением вредных привычек (курение), высоким уровнем аллергизации населения. При длительном воздействии неблагоприятных факторов на слизистую дыхательного тракта развиваются постепенные изменения в строении слизистой оболочки, повышенное выделение мокроты, нарушение дренажной способности бронхов, снижение местного иммунитета. При хроническом бронхите возникает гипертрофия желез бронхов, утолщение слизистой оболочки. Прогрессирование склеротических изменений стенки бронхов ведет к развитию бронхоэктазов, деформирующего бронхита. Изменение воздухопроводящей способности бронхов значительно нарушает вентиляцию легких.
Классификация бронхитов
Бронхиты классифицируют по ряду признаков:
По тяжести течения:
- легкой степени
- средней степени
- тяжелой степени
По клиническому течению:
- острый бронхит
- хронический бронхит
Острый бронхит
Острые бронхиты в зависимости от этиологического фактора бывают:
- инфекционного происхождения (вирусного, бактериального, вирусно-бактериального)
- неинфекционного происхождения (химические и физические вредные факторы, аллергены)
- смешанного происхождения (сочетание инфекции и действия физико-химических факторов)
- неуточненной этиологии
По области воспалительного поражения различают:
- трахеобронхиты
- бронхиты с преимущественным поражением бронхов среднего и мелкого калибра
- бронхиолиты
По механизму возникновения выделяют первичные и вторичные острые бронхиты. По характеру воспалительного экссудата различают бронхиты: катаральные, гнойные, катарально-гнойные и атрофические.
Хронический бронхит
В зависимости от характера воспаления различают катаральный хронический бронхит и гнойный хронический бронхит. По изменению функции внешнего дыхания выделяют обструктивный бронхит и необструктивную форму заболевания. По фазам процесса в течении хронического бронхита чередуются обострения и ремиссии.
Основными факторами, способствующими развитию острого бронхита являются:
- физические факторы (сырой, холодный воздух, резкий перепад температур, воздействие радиации, пыль, дым);
- химические факторы (присутствие поллютантов в атмосферном воздухе – оксида углерода, сероводорода, аммиака, паров хлора, кислот и щелочей, табачного дыма и др.);
- вредные привычки (курение, злоупотребление алкоголем);
- застойные процессы в малом круге кровообращения (сердечно-сосудистые патологии, нарушение механизма мукоцилиарного клиренса);
- присутствие очагов хронической инфекции в полости рта и носа – синуситы, тонзиллиты, аденоидиты;
- наследственный фактор (аллергическая предрасположенность, врожденные нарушения бронхолегочной системы).
Установлено, что курение является основным провоцирующим фактором в развитии различных бронхолегочных патологий, в т. ч. хронического бронхита. Курильщики болеют хроническим бронхитом в 2-5 раз чаще, чем некурящие. Вредное влияние табачного дыма наблюдается и при активном, и при пассивном курении.
Предрасполагает к возникновению хронического бронхита длительное воздействие на человека вредных условий производства: пыли – цементной, угольной, мучной, древесной; паров кислот, щелочей, газов; некомфортный режим температуры и влажности. Загрязнение атмосферного воздуха выбросами промышленных предприятий и транспорта, продуктами сгорания топлива оказывает агрессивное воздействие в первую очередь на дыхательную систему человека, вызывая повреждение и раздражение бронхов. Высокая концентрация вредных примесей в воздухе крупных городов, особенно в безветренную погоду, приводит к тяжелым обострениям хронического бронхита.
Повторно перенесенные ОРВИ, острые бронхиты и пневмонии, хронические заболевания носоглотки, почек могут в дальнейшем вызвать развитие хронического бронхита. Как правило, инфекция наслаивается на уже имеющееся поражение слизистой органов дыхания другими повреждающими факторами. Сырой и холодный климат способствует развитию и обострению хронических заболеваний, в том числе бронхита. Важная роль принадлежит наследственности, которая при определенных условиях повышает риск возникновения хронического бронхита.
Симптомы бронхита
Острый бронхит
Основной клинический симптом острого бронхита – низкий грудной кашель – появляется обычно на фоне уже имеющихся проявлений острой респираторной инфекции или одновременно с ними. У пациента отмечаются повышение температуры (до умеренно высокой), слабость, недомогание, заложенность носа, насморк. В начале заболевания кашель сухой, со скудной, трудно отделяемой мокротой, усиливающийся по ночам. Частые приступы кашля вызывают болезненные ощущения в мышцах брюшного пресса и грудной клетки. Через 2-3 дня начинает обильно отходить мокрота (слизистая, слизисто-гнойная), и кашель становится влажным и мягким. В легких выслушиваются сухие и влажные хрипы. В неосложненных случаях острого бронхита одышки не наблюдается, а ее появление свидетельствует о поражении мелких бронхов и развитии обструктивного синдрома. Состояние больного нормализуется в течение нескольких дней, кашель может еще продолжаться несколько недель. Длительная высокая температура говорит о присоединении бактериальной инфекции и развитии осложнений.
Хронический бронхит
Хронический бронхит возникает, как правило, у взрослых, после неоднократно перенесенных острых бронхитов, или при длительном раздражении бронхов (сигаретный дым, пыль, выхлопные газы, пары химических веществ). Симптомы хронического бронхита определяются активностью заболевания (обострение, ремиссия), характером (обструктивный, необструктивный), наличием осложнений.
Основное проявление хронического бронхита — это длительный кашель в течение нескольких месяцев более 2 лет подряд. Кашель обычно влажный, появляется в утренние часы, сопровождается выделением незначительного количества мокроты. Усиление кашля наблюдается в холодную, сырую погоду, а затихание — в сухое теплое время года. Общее самочувствие пациентов при этом почти не изменяется, кашель для курильщиков становится привычным явлением. Хронический бронхит со временем прогрессирует, кашель усиливается, приобретает характер приступов, становится надсадным, непродуктивным. Появляется жалобы на гнойную мокроту, недомогание, слабость, утомляемость, потливость по ночам. Присоединяется одышка при нагрузках, даже незначительных. У пациентов с предрасположенностью к аллергии возникают явления бронхоспазма, свидетельствующие о развитии обструктивного синдрома, астматических проявлений.
Осложнения
Бронхопневмония является частым осложнением при остром бронхите, развивается в результате снижения местного иммунитета и наслоения бактериальной инфекции. Многократно перенесенные острые бронхиты (3 и более раз в год), приводят к переходу воспалительного процесса в хроническую форму. Исчезновение провоцирующих факторов (отказ от курения, перемена климата, смена места работы) может полностью избавить пациента от хронического бронхита. При прогрессировании хронического бронхита возникают повторные острые пневмонии, а при длительном течении заболевание может перейти в хроническую обструктивную болезнь легких. Обструктивные изменения бронхиального дерева рассматриваются как предастменное состояние (астматический бронхит) и повышают риск возникновения бронхиальной астмы. Появляются осложнения в виде эмфиземы легких, легочной гипертензии, бронхоэктатической болезни, сердечно-легочной недостаточности.
Диагностика
Диагностика различных форм бронхита основывается на изучении клинической картины заболевания и результатах исследований и лабораторных анализов:
- Общего анализа крови и мочи;
- Иммунологического и биохимического анализов крови;
- Рентгенографии легких;
- Спирометрии, пикфлоуметрии;
- Бронхоскопии, бронхографии;
- ЭКГ, эхокардиографии;
- Микробиологического анализа мокроты.
Лечение бронхитов
В случае бронхита с тяжелой сопутствующей формой ОРВИ показано лечение в отделении пульмонологии, при неосложненном бронхите лечение – амбулаторное. Терапия бронхита должна быть комплексной: борьба с инфекцией, восстановление проходимости бронхов, устранение вредных провоцирующих факторов. Важно пройти полный курс лечения острого бронхита, чтобы исключить его переход в хроническую форму. В первые дни болезни показан постельный режим, обильное питье (в 1,5 – 2 раза больше нормы), молочно-растительная диета. На время лечения обязателен отказ от курения. Необходимо повышать влажность воздуха в помещении, где находится больной бронхитом, так как в сухом воздухе кашель усиливается.
Терапия острого бронхита может включать противовирусные препараты: интерферон (интраназально), при гриппе – ремантадин, рибавирин, при аденовирусной инфекции – РНК-азу. В большинстве случаев антибиотики не применяют, за исключением случаев присоединения бактериальной инфекции, при затяжном течении острого бронхита, при выраженной воспалительной реакции по результатам лабораторных анализов. Для улучшения выведения мокроты назначают муколитические и отхаркивающие средства (бромгексин, амброксол, отхаркивающий травяной сбор, ингаляции с содовым и солевым растворами). В лечении бронхита применяют вибрационный массаж, лечебную гимнастику, физиотерапию. При сухом непродуктивном болезненном кашле врач может назначить прием препаратов, подавляющих кашлевой рефлекс – окселадин, преноксдиазин и др.
Хронический бронхит требует длительного лечения, как в период обострения, так и в период ремиссии. При обострении бронхита, при гнойной мокроте назначаются антибиотики (после определения чувствительности к ним выделенной микрофлоры), разжижающие мокроту и отхаркивающие препараты. В случае аллергической природы хронического бронхита необходим прием антигистаминных препаратов. Режим – полупостельный, обязательно теплое обильное питье (щелочная минеральная вода, чай с малиной, медом). Иногда проводят лечебную бронхоскопию, с промыванием бронхов различными лекарственными растворами (бронхиальный лаваж). Показана дыхательная гимнастика и физиолечение (ингаляции, УВЧ, электрофорез). В домашних условиях можно использовать горчичники, медицинские банки, согревающие компрессы. Для усиления сопротивляемости организма принимают витамины и иммуностимуляторы. Вне обострения бронхита желательно санаторно-курортное лечение. Очень полезны прогулки на свежем воздухе, нормализующие дыхательную функцию, сон и общее состояние. Если в течение 2 лет не наблюдается обострений хронического бронхита, больного снимают с диспансерного наблюдения у пульмонолога.
Прогноз
Острый бронхит в неосложненной форме длится около двух недель и заканчивается полным выздоровлением. В случае сопутствующих хронических заболеваний сердечно-сосудистой системы наблюдается затяжное течение заболевания (месяц и более). Хроническая форма бронхита имеет длительное течение, смену периодов обострений и ремиссий.
Профилактика
Профилактические меры по предупреждению многих бронхолегочных заболеваний, в том числе острого и хронического бронхитов, включают в себя: ликвидацию или ослабление воздействия на органы дыхания вредных факторов (запыленности, загрязненности воздуха, курения), своевременное лечение хронических инфекций, профилактику аллергических проявлений, повышение иммунитета, здоровый образ жизни.


