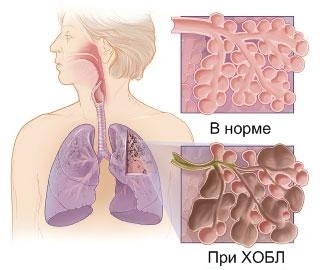
Бронхит педиатрия ситуационные задачи
Мальчик
5 лет, госпитализируется в стационар
4-й раз с жалобами на повышение температуры
до 38°С, упорный влажный кашель с мокротой.
Из
анамнеза жизни известно, что на первом
году мальчик рос и развивался хорошо,
ничем не болел.
В
возрасте 1 года во время игры на полу
внезапно появился приступ сильного
кашля, ребенок посинел, стал задыхаться;
после однократной рвоты состояние
несколько улучшилось, но через 3 дня
поднялась температура, ребенок был
госпитализирован с диагнозом «пневмония».
Повторно перенес пневмонию в 2 и 3 года.
Объективно:
состояние ребенка средней тяжести.
Масса тела 20 кг, рост 110 см. ЧД — 36 в 1
минуту, ЧСС — 110 ударов в мин. Кожные
покровы бледные, сухие. Зев умеренно
гиперемирован. Перкуторно над легкими
в задних нижних отделах слева отмечается
притупление, там же выслушиваются
средне- и мелкопузырчатые влажные хрипы.
Аускультативно: приглушение I тона
сердца. Печень +1-2 см, в/3. Селезенка не
пальпируется. Стул и диурез в норме.
Дополнительные
данные исследования к задаче по педиатрии
Клинический
анализ крови: НЬ
— 100 г/л, Эр — 3,0х1012/л,
Лейк -13,9х109/л,
п/я — 7%, с — 65%, л — 17%, м — 10%, э — 1%, СОЭ — 20
мм/час.
Общий
анализ мочи: реакция
— кислая, относительная плотность -1,018,
эпителий — нет, лейкоциты — 2-3 в п/з,
эритроциты — нет.
Биохимический
анализ крови: общий
белок — 70 г/л, альбумины -60%, арглобулины
— 4%, а2-глобулины — 15%, Р-глобулины — 10%,
у-глобулины — 11%, СРБ — ++, глюкоза — 4,5
ммоль/л, холестерин — 4,2 ммоль/л.
Рентгенограмма
грудной клетки: в
области нижней доли слева имеется
значительное понижение прозрачности.
Задание
к задаче по педиатрии
1.
О каком заболевании может идти речь?
2.
С какими заболеваниями необходимо
проводить дифференциальную диагностику?
3.
Составьте план обследования больного.
4.
Можно ли считать эпизод, произошедший
с ребенком в годовалом возрасте, началом
заболевания?
5.
Что это могло быть?
6.
Патогенез данного заболевания?
7.
В консультации каких специалистов
нуждается ребенок?
8.
Назначьте больному лечение.
9.
Какие виды физиотерапии необходимо
назначить в период обострения заболевания?
10.
Показания к хирургическому лечению.
11.
Как долго должен наблюдаться ребенок
в поликлинике?
12.
Какие виды спорта показаны ребенку?
Ответ
к задаче по педиатрии
1.Хр.пневмония,
локализованная в нижней доле легкого,
ср тяж, с редкими обостр, период обостр,
ДН 1 степ, анемия 1 степ.
2.Ддз:
муковисц(потовый тест на Cl после эл/фореза
с пилокарпином в N Cl=35 ммольл), насл.ИммДеф,
бронхит при пневмон(локальный процесс)
от рецедив.бронхита (диффузный ),заб-я
вызывающ. кашель:респират аллергозы,инор
тела, аспирац синдром, синдром сдавления
трахеи, бронхов, tbc, пневмоцистоз, микоз.
3.Иссл:Rg
гр.кл,ФВД, бр-скопия,КТГ,бр-графия(в
ремиссию), исслед-е легочн.кр/ка,
микроскоп.и цитоморфолог.исслед-е слизи
из бронхов,ОАК, бх
кр(обостр=>диспротеинем,СРБ,ув.сиалов.к-т),ЭКГ
4,5.Пз хр.пневм: не разрешившейся полн-тью
о.пневм; морфолог. субстратом ХП
явл.пневмосклерозили карнификация
легоч.ткани+ необратим.измен-я в
бронх.дереве по типу локальн. хр бронхита;
клинически – это повторные вспышки
восп-я в пораженн.части легк. ХП
возник.из-за наруш-я бронх.проход-ти.Нар-е
очищения бронха (мукоцилиарный клиренс).
Если гиперсекрец.слизи=>ресничатый
аппарат не работает. При любой
пневмон/происх уменьш.имм-та, особ. в
нач. заб-я. При длительн теч – нар-е
клеточ.имм-та (уменьш. фагоцитоза). В
орг-ме много фагоцитирующ.иммунн.комплексов
6.Спец-ты:Педиат–индивид,
но не <2-3 рвг, пульмонолог –1р3мес, ЛОР,
стоматолог, аллерголог 2ргод
7.Леч.
Направл-я: восстанов.наруш-ной реакт-ти
орг-ма и местной (легочной) резистентности,
борьба с инф-цией, улучш.нарушенных
ф-ций бронхиального дерева.Постельныйполупост.
режим,повыш. калорийности пищи,
увелич.белок.Аб- рано. Примен.пенициллин,
ампиокс.Вм, вв, в аэрозоле, эндобронхиально.
При нетяж формах СА – бисептол,
сульфапиридазин, келфизин. Муколитики-внутрь
и ингаляц. Бр/скопич.санация и
эндобронх.введ-е АБ. ЛФК,постур. дренаж.
Санация очагов хр инф. В ремиссию-имм/коррегир
терапия. Фитотер:зверобой, мать и мачиха,
цветы ромашки, корень солодки, подорожн.
Для отхожд.мокр-настой алтея,бромгексин,
термопсис, ингалипт, препараты йода
8.Физио
в обостр:УВЧ 3-4 процедуры и далее
микроволнов.тер. аппаратом “Луч-2” 6-12
процедур, затем эл/форез(детям с анемией
с 1% р-ром меди с “+” полюса и 0,25% р-ром
никотин к-ты с “-“пол), индуктотермию
или УЗтерапию. УФО органов гр.кл,
электросон, парафиновые и озокеритовые
аппликации.
9.
Показ-я к хир.леч:локальный гнойный
процесс, не поддающийся консерват.терапии,
при кот.нет обширных сращений плевральных
листков, тяж нар-ний ФВД, печени, почек
(амилоидоз).
10.Дисп.набл:после
выписки-педиатр+пульмонолог до перевода
во взрослую клинику, но не менее 3 лет;
11.Виды
спорта ЛФК, плавание.
Задача
по педиатрии
Мальчик
5 лет, поступил в больницу в тяжелом
состоянии с жалобами на влажный кашель
с выделением мокроты с прожилками крови.
Мальчик
от первой беременности, протекавшей
без токсикоза. Роды в срок. Период
новорожденности протекал без особенностей.
На естественном вскармливании до 1 года.
Прикорм по возрасту. Болел ОРВИ 1-2 раза
в год. Перенес ветряную оспу в легкой
форме в возрасте 2,5 лет. С 1 года отмечается
аллергическая реакция в виде крапивницы
на прием шоколада, цитрусовых.
Из
анамнеза известно, что на протяжении
последнего полугодия ребенок стал
вялым, снизился аппетит, повысилась
утомляемость, появилась бледность
кожных покровов, одышка даже после
небольших нагрузок, периодические
покашливания.
Примерно
неделю назад ребенок заболел ОРВИ,
протекавшей с повышением температуры
тела до 38°С, насморком с серозным
отделяемым и влажным кашлем. На 3-й день
заболевания состояние ребенка резко
ухудшилось: температура повысилась до
39°С, усилился кашель, появилась мокрота
с прожилками крови, значительно усилилась
одышка, появился цианоз носогубного
треугольника.
При
поступлении, на 2-й день от ухудшения
состояния, наблюдалась резкая бледность
кожных покровов с умеренной иктеричностью
склер, цианоз носогубного треугольника
и акроцианоз, ЧД — 36 в 1 минуту. Отмечался
сильный влажный кашель с небольшим
количеством мокроты с прожилками крови.
Перкуторно с обеих сторон выявляются
участки притупления звука, при аускультации
выслушиваются множественные разнокалиберные
влажные хрипы. Стул черного цвета.
Дополнительные
данные исследования к задаче по педиатрии
Общий
анализ крови: НЬ
— 88 г/л, Эр — 3,2×1012/л,
Ц.п. — 0,82, Ретик — 15%, Лейк — 18,0 х 109/л,
п/я — 5%, с — 58%, э — 5%, л — 28%, м — 4%, СОЭ
—
12 мм/час.
Общий
анализ мочи: количество
— 70,0 мл, относительная плотность — 1,016,
лейкоциты — 1-2 в п/з, эритроциты — нет.
Биохимический
анализ крови: общий
белок — 70 г/л, альбумины -56%, арглобулины
— 2%, а2-глобулины
— 11%, р-глобулины — 7%, у-глобулины — 24%.
Исследование
мокроты: выявлено
большое количество сидерофагов.
Рентгенография
легких: в легких
с обеих сторон определяются множественные
облаковидные очаговые тени средней
интенсивности, лимфатические узлы в
области корней увеличены.
Задание
к задаче по педиатрии
1.
Поставьте предварительный диагноз.
2.
Каков патогенез заболевания?
3.
Объясните происхождение различных
симптомов заболевания у данного больного?
4.
Какова динамика рентгенологических
изменений в легких при этом
заболевании?
5.
Какова тактика лечения?
6.
Какие дополнительные методы исследования
необходимы для подтверждения диагноза?
7.
В консультации каких специалистов
нуждается больной?
8.
Какими видами спорта можно заниматься
ребенку?
9.
Можно ли назначить физиотерапевтические
методы лечения?
10.
Прогноз?
Ответ
к задаче по педиатрии
1.Идиопат.гемосидероз
легк, гемолит.криз,спровоцир.ОРВИ,ДН
II-III
2,3.Аномалия
артериоло-венозных анастом. в легких,
выход эр-тов в ткань легк, сенсибилиз.к
эр-цитам, аллергич.р-ция аг-ат, гемолиз
эр-цитов, кр/изл+отложение Fe в ткань
легк, пневмосклероз, раз-е ЖДА.
4.На
Rgме легких: множеств.очаговые тени,
увел. л/узлы корня легкого, усиление
интерстициального рисунка в форме
“бабочки”
5.Тактика:корт-стеор.
2-3мгкгсут, а при неэфф-ти – в комплексе
с имм/депр(азатиоприн)+леч-е сопутств.инфекции.
Для удаления Fe из легких примен.десферал
вв капельно не более 50-60 мг-кг. на 7 дн.
6.Доп.иссл:Т.к.это заб-е аут/рец, то
необходимо обратиться к генетику и
провести морфоцитологич. исслед-е для
подтвержд.дза; 7.Спец:Пед.1рмес, пульмонолог
1р3мес, стаматолог и ЛОР 2ргод.
8,9.
Физио+спорт:только ЛФК
10.Прогноз-неблагопр.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
1.Дз:Респираторное заб-е.О.бронхит.
2,3.План обсл,нужен ли Rg:ОАМ,б/х кр.Rg не нужен
4.Пок-я к провед.Манту: всем детям,вакцинир.БЦЖ с 12мес. и подросткам 1рвг,независ.от предыдущ.рез-та.Детям,не привит. БЦЖ в п-де н/р-ти по пок-2рвг,с 6мес.до получения вакц.БЦЖ-М.Далее- раз в год.+Затяжн.патол.легк.Для ревакц.БЦЖ-6-7,14-15л с“-”Манту.
5.Леч:жаропониж-парацетамол,аскорутин,тавегил,глюк.Са,капли в нос-санорин,колларг.Ингал.с картоф,содой,микст.от каш,бромгекс.
6.План пр/эпид.мер-й:ребенок дома,индив.посуда+текущ.дезинф.
7.Профил:вит,дибазол,гомеопат-антигриппин,эхинац,иммунал, закал.
8.АФО орг.дых.у дет:экспират.стр-е гр.кл(гориз.ребра),узк,коротк. носов.дыхат.ходы,трах,бронхи.Незаверш.разв-е придат.пазух носа. Много слиз.желез в ВДП,богат.кр/снабж,рыхл.клетч-ка подсвяз.апп-та гортани.Больше подвиж-ть средостен,богат.васкуляриз.легких,> развитие междольков.соед.тк,меньше эласт.тк.в легк,недоразвит.их хрящей.Меньше измен.d трахеи во вр.дых.цикла,кашля.Пр.бронх-шире,отход.под туп.углом.< выраж-ть дых.муск,ее слаб-ть.
9.Р/изот.иссл.ОД:сканирован.легк-показ.сост-е лег.вентил.и перфуз
10.Возб-ли:чаще 2рич.на фоне ОРВИ(аденовир,риновир,RS)+ при аспир.инородн.тел,интубац,трахеостомии.Staph,Strept,гемоф.палоч.
11.Физикальн.пр-ки бр-обстр.синдр:экспират.одышка,жестк.дых.с удлинн.выдоха,свист,жужж.хрипы,больше на выдохе,эмфизема, перк.зв.с короб.отт.М.б.ателектазы(тупость,ослабл.дых)
12.Показана ли физиотер:щелочн.ингаляции в лихорад.п-д
Задача по педиатрии
Ребенок 5 месяцев. Девочка от первой нормально протекавшей беременности, срочных родов. Масса тела при рождении 3200 г, длина 50 см. Закричала сразу, к груди приложена на первые сутки, выписана из роддома на 6-е сутки. Период новорожденности протекал без особенностей. В возрасте 1 мес. из-за гипогалактии у матери стала получать адаптированные смеси. С 1,5 мес. — на искусственном вскармливании. С этого времени прибавляла в массе больше нормы.
Семейный анамнез: у матери — пищевая и лекарственная аллергия, отец практически здоров.
Ребенок в 3 мес. перенес ОРВИ, протекавшую с небольшим повышением температуры, серозным выделением из носа. Лечение симптоматическое. Настоящее заболевание началось остро с подъема температуры до 38°С. На следующий день состояние резко ухудшилось: появились пароксизмальный кашель, одышка с затрудненным свистящим дыханием.
При осмотре состояние тяжелое. Отмечается втяжение уступчивых мест грудной клетки, раздувание крыльев носа, периоральный цианоз. ЧД 60 в минуту. Перкуторно: над легкими легочный звук с коробочным оттенком. Аускультативно: масса мелкопузырчатых и крепитирующих хрипов на вдохе и в самом начале выдоха. Границы сердца: правая — на 0,5 см кнутри от правого края грудины, левая — на 0,5 см кнутри от левой средне-ключичной линии. Тоны сердца несколько приглушены. ЧСС 140 ударов в мин. Температура тела 38,6°С. Живот несколько вздут, при пальпации безболезненный. Печень +2 см из-под правого подреберья. Стул был 2 раза, кашицеобразный, желтый, без патологических примесей.
Дополнительные данные исследования к задаче по педиатрии
Общий анализ крови: НЬ— 118 г/л, Эр — 4,Зх1012/л, Лейк — 6,2х109/л, п/я — 1%, с — 30%, э — 3%, л — 58%, м — 8%, СОЭ — 15 мм/час.
Рентгенография грудной клетки: отмечается повышенная прозрачность легочный полей, особенно на периферии, низкое стояние диафрагмы.
Задание к задаче по педиатрии
1. Ваш диагноз?
2. Этиология заболевания?
3. Какие Вы знаете методы выявления возбудителя?
4. Проведите дифференциальный диагноз.
5. Принципы лечения?
6. Целесообразно ли назначение глюкокортикоидов при данном состоянии?
7. Каким специалистам необходимо показать ребенка?
8. Какие виды физиотерапии показаны?
9. Можно ли ребенка лечить на дому?
10. Прогноз?
Ответ к задаче по педиатрии
1.Дз:о.бронхиолит,ДН IIст.
2.Этиол:наиб.часто-RS-вир.Реже-парагрипп,адено-,энтеро-,микоплаз.
3.М-ды выявл.возб-ля:б/ск,б/лог,биологич,с/л,аллергологич.вир/лог
4.Ддз:пневмон(ассиметр.физикальн.данные,Rg,ОАК),бр.астма(связь с ОРВИ,приступы-экспират.одышка,жестк.дых.с удлинн.выдоха, свист,жужж.хрипы,больше на выдохе,эмфизема, перк.зв.с короб. отт. М.б.ателектазы(тупость,ослабл.дых),бронхит
5,6,8.Леч:госпитал,увлажн.О2,обильн.питье,аэроз.с 2%содой, АЦЦ, трипсином.Эуфф-15-20мл/кг вв.кап.на физ.р-ре(0,1мл/мес.жизни), предниз-2мг/кг/сут-противовосп+замест(часто+гипоf-ция н/поч), аб- кефзол.Физиотер:после о.п-да-эл/форез с СаСl2.
7.Спец-ты:ЛОР,пульмонолог
9.М.ли дома-в стац.обязат,т.к.ранн.возр+тяж.сост
10.Прогноз:м.б.разв-е бр/обстр.синдр.при повторн.ОРВИ в теч-е 1г. М.б.длит-ное расстр-во ФВД из-за форм-я гиперреакт-ти бронхов.
Задача по педиатрии
Мальчик 4 лет. Родители обратились к врачу с жалобами на длительный кашель после перенесенной ОРВИ.
Мальчик от первой беременности, протекавшей с токсикозом в первой половине, срочных родов. Масса тела при рождении 3300 г, длина 51 см. Закричал сразу, к груди приложен на первые сутки. Выписан из роддома на 6-й день. Период новорожденности протекал без особенностей. С 3,5 мес. переведен на искусственное вскармливание. Сидит с 7 мес, стоит с 10 мес, ходит с 1 года. Профилактические прививки проводились по индивидуальному календарю щадящим методом из-за атопического дерматита. С 3,5 лет посещает детский сад. С этого же времени часто болеет ОРВИ, которые сопровождались кашлем, продолжающимся более 3 недель. ЛОР-врач диагностировал аденоидные вегетации И степени. Семейный анамнез: у матери ребенка — пищевая и лекарственная аллергия, отец» практически здоров, много курит.
Заболевание началось с повышения температуры, головной боли, отделяемого из носа, сухого кашля, который через несколько дней стал влажным. Кашель усиливался утром. Иногда приступы кашля заканчивались рвотой. Симптоматическое лечение (микстура от кашля) облегчения не приносило. Был приглашен участковый врач.
При осмотре состояние ребенка средней тяжести. Выражены бледность кожных покровов, слезотечение, ринорея. Кашель влажный. Температура тела 37,2°С. Над легкими перкуторный звук легочный с небольшим коробочным оттенком. Аускультативно: на фоне удлиненного выдоха — рассеянные сухие хрипы, среднепузырчатые влажные на вдохе. ЧД -28 в 1 минуту. Границы сердца: правая — по правому краю грудины, шумов нет. ЧСС 110 ударов в мин. Живот мягкий, безболезненный. Печень +1,5 см из-под правого края ребер.
И., 22 года, предъявляет жалобы на ознобы, приступообразный сухой кашель, боли в грудной клетке и животе при кашле, повышение температуры до 38,6 °С, саднение за верхней третью грудины, головные боли, общую слабость…
Пациент И., 22 года, предъявляет жалобы на ознобы, приступообразный сухой кашель, боли в грудной клетке и животе при кашле, повышение температуры до 38,6 °С, саднение за верхней третью грудины, головные боли, общую слабость.
Из анамнеза заболевания: заболел 5 дней назад – появились насморк, резь в глазах. Через 4 дня насморк и рези в глазах уменьшились, но присоединилось першение за верхней третью грудины и кашель, вначале сухой неинтенсивный. В последние сутки кашель усилился, стал приступообразно беспокоить вечером при укладывании в постель и, особенно, по утрам – в три – шесть часов. Из-за кашля стали болеть мышцы. Сегодня сильный утренний приступ кашля без отхождения мокроты заставил больного обратиться за медицинской помощью.
При объективном обследовании: состояние средней степени тяжести, больной возбужден, просит помочь избавиться от мучительного приступа кашля; выражение лица страдальческое. Кожные покровы повышенной влажности, горячие, светло-розового цвета; конъюнктивы гиперемированы с обеих сторон. Тонус мышц плечевого пояса, брюшного пресса повышен, пальпация их несколько болезненна. Отмечается незначительное нарушение проходимости обоих носовых ходов, осиплый голос. При осмотре обе половины грудной клетки симметричны. ЧДД – 18 в мин. Голосовое дрожание равномерное с обеих сторон. Над легкими при перкуссии легочной звук с коробочным оттенком. При аускультации дыхание жесткое, выслушиваются сухие свистящие хрипы с обеих сторон. Бронхофония не усилена. Тоны сердца громкие, ЧСС – 100 в мин, усилен I тон над верхушкой. Пульс скорый, удовлетворительного наполнения и напряжения. АД – 110/70 мм рт. ст. Живот слегка напряжен, слабо участвует в акте дыхания, симптом Щеткина – Блюмберга отрицательный. Печень, селезенка не увеличены. Симптом поколачивания отрицательный с обеих сторон.
Дата 17.02.14 г.
В учреждение __ГКБ Отделение_10___ для врача Семенова_
1. Предполагаемый диагноз и его обоснование.
2. Оцените представленные результаты анализов.
3. План дополнительного обследования.
4. Основные принципы лечения.
Ответ на задачу
1. Предварительный диагноз: Острый вирусный бронхит.
Диагноз поставлен на основании:
– жалоб пациента на озноб, приступообразный сухой кашель, боли в грудной клетке и животе при кашле, повышение температуры до 38,6 °С, саднение за грудиной, головные боли, общую слабость;
– данные анамнеза: пять дней назад появился насморк, рези в глазах; затем насморк и рези в глазах уменьшились, но присоединилось першение за верхней третью грудины и кашель, вначале сухой неинтенсивный. Кашель усиливался в последние сутки, возникали приступы по вечерам и, особенно, по утрам в три – шесть часов; боли в мышцах. Сильный утренний приступ кашля без отхождения мокроты заставил больного обратиться за медицинской помощью;
– данные объективного обследования: состояние средней степени тяжести, больной возбужден, просит помочь избавиться от мучительного приступа кашля; выражение лица страдальческое. Кожные покровы повышенной влажности, горячие, светло-розового цвета; конъюнктивы гиперемированы с обеих сторон. Тонус мышц плечевого пояса, брюшного пресса повышен, пальпация их несколько болезненна. Отмечается незначительное нарушение проходимости обоих носовых ходов, осиплый голос. ЧДД – 18 в мин. Над легкими при перкуссии легочной звук с коробочным оттенком. При аускультации дыхание жесткое, выслушиваются сухие свистящие хрипы с обеих сторон. ЧСС – 100 в мин, усилен I тон над верхушкой. Пульс скорый, удовлетворительного наполнения и напряжения. АД – 110/70 мм рт. ст.
Острый бронхит – это острое воспаление трахеобронхиального дерева, обычно самокупирующееся и заканчивающееся полным излечением и восстановлением функции. Характеризуется кашлем и отделением мокроты, а при поражении мелких бронхов – и одышкой. Наиболее частыми причинами острого бронхита (в 80%), как и в данном случае, являются вирусы гриппа А и В, парагриппа, риновирусы, респираторно-синцитиальный вирус. Основной клинический симптом – кашель, появляющийся после воздействия этиологического фактора, вначале сухой, мучительный, надсадный (чувство «царапания» за грудиной и между лопаток), затем, при появлении мокроты – более легкий. При вирусной этиологии кашлю сопутствуют симптомы острого респираторного вирусного заболевания: субфебрилитет или лихорадка с ознобом, насморк, головная боль, ломота.
Критериями диагноза острого бронхита являются признаки острого генерализованного воспаления бронхиального дерева, при котором не выявляются признаки уплотнения ткани легких. Аускультативные симптомы зависят от уровня поражения бронхов и реологических свойств бронхиального секрета. Обычно на фоне жесткого дыхания выслушиваются разного тембра сухие хрипы.
В данном случае ведущими являются синдром бронхоспазма и синдром интоксикации. Механизм синдрома бронхоспазма связан с развитием ответной реакции на выраженное раздражение бронхов, а синдром интоксикации – с развитием воспалительного процесса в верхних дыхательных путях, конъюнктиве глаз, гортани, трахее, бронхах.
2. Клинический анализ крови без патологии.
3. План дополнительного обследования
– Клинический анализ крови (возможна лейкопения при вирусной этиологии острого бронхита или лейкоцитоз).
– Общий анализ мочи.
– Биохимический анализ крови (исследование общего билирубина и его фракций, трансаминаз, глюкозы, электролитов крови, общего белка).
– Общий анализ мокроты (обычно малоинформативно, но при первичном или вторичном бактериальном остром бронхите можно определить характер возбудителя).
– Цитологическая характеристика мокроты и промывных вод бронхов совпадает с характером клеточных изменений, выявляемых при исследовании биоптатов.
– Рентгенография органов грудной клетки (может выявляться усиленный бронхиально-сосудистый рисунок).
– Рентгенография придаточных пазух носа.
– ЭКГ.
– Исследование функции внешнего дыхания (ФВД): могут выявляться обструктивные нарушения, выраженность которых зависит от тяжести поражения дистальных бронхов. При выздоровлении показатели ФВД нормализуются.
– Бронхоскопия, при которой выявляется картина катарального или гнойного эндобронхита.
4. Лечение
Основные цели лечения:
- устранение симптомов поражения дыхательных путей в максимально короткие сроки;
- уменьшение степени выраженности симптомов интоксикации;
- предупреждение развития осложнений.
Лечение в большинстве случаев проводится в амбулаторных условиях. Рекомендуется обильное питье, горячие ножные ванны.
Показано симптоматическое лечение, основная роль в котором принадлежит противокашлевым лекарственным средствам. Бронхолитические, муколитические, противомикробные лекарственные средства применяются по показаниям. Назначают также комбинированные лекарства, в состав которых входят противокашлевые, муколитические, бронхолитические, противомикробные и сосудосуживающие лекарственные средства в различных сочетаниях.
Противокашлевые лекарственные средства и комбинированные средства с противокашлевым эффектом применяются при мучительном, малопродуктивном кашле: бутамират (сироп, внутрь), глауцин, либексин внутрь в таблетках, декстрометорфан (сироп, внутрь). Бутамират (синекод) обладает также бронхолитическим эффектом, отхаркивающим и противовоспалительным.
Комбинированные лекарственные средства с противокашлевым и отхаркивающим действием применяются для облегчения кашля и улучшения эвакуации мокроты.
Бронхолитики и комбинированные лекарственные средства, содержащие бронхолитики применяют при наличии признаков бронхиальной обструкции: ипратропиум бромид или ипратропиум бромид/фенотерол, сальбутамол, фенотерол в ингаляциях по 1–2 дозы 3 раза в сут.
Муколитические лекарственные средства и комбинированные средства с муколитическим эффектом применяют при наличии вязкой, трудноотделяемой мокроты: амброксол, бромгексин внутрь, ацетилцистеин (АЦЦ) внутрь или раствор в ингаляциях.
Противовоспалительные лекарственные средства с бронхолитическим эффектом: при инфекции дыхательных путей показано применение безопасных противовоспалительных средств, к которым можно отнести фенспирид в таблетках. Фенспирид обеспечивает высокую противовоспалительную активность, уменьшает отек слизистой оболочки верхних дыхательных путей и бронхов, а это ведет к улучшению бронхиальной проходимости и предупреждению развития бронхоспастического синдрома. Препарат обладает антигистаминным и спазмолитическим действием. Применяют по 1 таблетке (80 мг) 2 раза в день в течение 2 нед., в остром периоде болезни – 3 раза в день.
Антибактериальная терапия может назначаться в редких случаях у пациентов с предположительно бактериальной этиологией острого бронхита: у лиц пожилого возраста с сопутствующими соматическими заболеваниями; у пациентов, получающих иммунодепрессанты, а также при появлении гнойной мокроты. При эмпирическом выборе препарата следует ориентироваться на предполагаемый этиологический фактор. Предпочтение отдают макролидам (кларитромицин или азитромицин по 0,5 г в сутки перорально или в/м), респираторным фторхинолонам (норфлоксацин или офлоксацин по 0,4 г 2 раза в сутки перорально или в/в). В основном применяются пероральные средства. В некоторых случаях эффективны тетрациклины (докисциклин), полусинтетические пенициллины (ампициллин, амоксициллин). Парентеральное применение антибактериальных средств показано при предполагаемом нарушении всасываемости или в тяжелых, осложненных случаях.
При гриппозных бронхитах целесообразно назначать противовирусные препараты (ремантадин).
Определенное значение имеет местное антибактериальное лечение, когда максимальные концентрации лечебного препарата создаются непосредственно на слизистой дыхательных путей. Одним из таких препаратов является фузафунгин (биопарокс) в виде дозированного аэрозоля (20 мл – 400 доз), снабженного адаптером для пероральных ингаляций и эндоназального введения. Кроме антибактериального действия фузафунгин обладает и противовоспалительной активностью. Дозируют по 4 пероральных ингаляции или в каждый носовой ход ежесуточно, в течение 5–7 дней.
Для лечения инфекций дыхательных путей применяют иммуномодуляторы (препарат ИРС 19). Применение ИРС 19 приводит к росту числа иммунокомпетентных (антителобразующих) клеток, увеличивает продукцию секреторного IgA и образование защитной пленки на поверхности слизистой оболочки. Препарат выпускается в аэрозольной упаковке для интраназального распыления. При острых инфекциях у взрослых ИРС 19 распыляют по одной дозе в каждый носовой ход 5 раз в сутки в течение 2–5 дней до исчезновения симптомов заболевания.
Прогноз при неосложненном течении благоприятный.
Профилактика заключается в защите органов дыхания марлевыми масками при контакте с пациентами, больными вирусными заболеваниями.
Материал проверен экспертами Актион Медицина