Бронхит и пневмония у детей лекция
Острые бронхиты и пневмонии. Бронхопневмония и крупозная пневмония. Легочные и внелегочные осложнения пневмония. Атипичные пневмонии. Болезнь легионеров. Респираторный дистресс-синдром.
1) Определение понятия » бронхит «. Бронхит — диффузное воспаление бронхиального дерева инфекционной или неинфекционной природы. Однако к неинфекционному бронхиту быстро и легко присоединяются микробы (обычно
аутоинфекция, т.е. первичный неинфекционный бронхит может оставаться таковым лишь непроджолжительное время). Клиника- упорный кашель, явления интоксикации (повышенная температура), обычно микробного происхождения. Аускультативно жесткое дыхание, сухие хрипы. Морфологически различают эндобронхит, эндо-мезобронхит и панбронхит (воспаление всей толщи стенки бронха).
Может проходить без следа, но может трансформироваться в хронический бронхит с бронхоэктазами, а также осложняться бронхопневмонией или перибронхиальной пневмонией.
2) Пневмония — воспаление альвеолярной паренхимы легких. По сравнению с бронхитом пневмония всегда более тяжелый процесс, так как при ней имеются признаки вентиляционной (легочной) гипоксии и значительно более выражены явления интоксикации. Легочная ткань имеет ряд физиологических систем, поддерживающих стерильность альвеолярной паренхимы. К ним относятся: дренажная функция бронхов, активная альвеолярная гемо- и лимфо- микроциркуляция и система местного иммунитета. Пневмонии развиваются лишь тогда, когда происходит полом одной или нескольких упомянутых систем: острые или хронические бронхиты, сердечная недостаточность с застоем крови в легких, первичные или вторичные иммунодефициты. Различают 3 основные формы пневмонии: бронхопневмония, крупозная пневмония, интерстициальная пневмония (первичная атипичная пневмония). Бронхопневмония (БП) — наиболее частая форма П. Всегда является прямым продолжением или осложнением острого бронхита, когда воспалительный экссудат под действием силы тяжести опускается вниз и вовлекает участки аэрируемых альвеол. Риск возникновения БП выше тогда, когда воспалительный процесс поражает бронхиолы.
Обычно БП вызывается пневмококками, однако нередки БП, вызванные клебсиеллами, а также высокопатогенными гноеродными микробами типа золотистого стафилококка, синегнойной палочки, стрептококков, грибков (кандиды, аспергиллы). У детей, но нередко и у взрослых, БП может быть вызвана микоплазмами (респираторный микоплазмоз). Нередко развитие БП предваряется респираторной вирусной инфекцией (грипп, аденовирусная инфекция, РС-инфекция). Патогенетическая роль вирусов состоит в разрушении поверхностного эпителия слизистой бронхов и индукции вторичного иммунодефицита, что облегчает присоединение вторичной бактериальной флоры. Способствуют развитию бронхопневмоний тяжелые хирургические операции, проведенные под наркозом с ИВЛ. При этом имеют значение длительное нахождение в гортани и трахее интубационной трубки и нефизиологичность процесса дыхания при аппаратной ИВЛ. Иногда возникают аспирационные пневмонии (аспирация желудочного содержимого при тяжелом алкогольном опьянении, черепно-мозговой травме, в раннем послеоперационном периоде). Развивающиеся при эом пневмонии обычно носят деструктивный характер с абсцедированием. Иногда БП могут быть асептическими (уремическая БП, БП при поражении легких БОВ — фосген, дифосген).
Патологическая анатомия БП.
БП обычно поражают задние и задне-нижние сегменты легких: II, IY, YIII, IX, X сегменты.
Поскольку общим для всех случаев БП является наличие острого бронхита, то последний всегда представляет собой один из основных патоморфологических элементов процесса. При этом обнаруживаются острый серозный, гнойный или гнойно-некротический бронхит (бронхиолит). В альвеолах накапливается экуссудат — серозный, гнойный, фибринозный, геморрагический. В зависимости от размеров пораженной альвеолярной паренхимы выделяют ацинарные, лобулярные, сегментарные, сливные полисегментарные и даже лобарные БП. При поражении субплевральных отделов легких возможно вовлечение в процесс плевры с плевритом. При БП поражение бронхов как правило более значительно, чем воспалительные изменения альвеол. Другим важным патоморфологическим признаком БП является полиморфность воспалительного процесса в легочной ткани — участки непораженной легочной ткани чередуются с очагами серозного, гнойного, фибринозного и смешанного воспаления.
Морфологические особенности бронхопневмонии в зависимости от инфекционного агента.
Пневмококковые БП — в альвеолах серозно-гнойный, фибринозный или фибринозно-гнойный экссудат, по периферии широткая зона серозного воспаления с большим количеством микробов.
Стафилококковая пневмония — воспаление локализуется обычно в IX и X сегментах, весьма характерны нагноение и некрозы легочной ткани. Стрептококковая пневмония — выраженный геморрагический компонент, некротические бронхиты, бронхоэктазы, абсцессы.
Крупозная пневмония (КП).
В отличие от БП, которая не является самостоятельной нозологической формой (как правило, это осложнение какого-то другого первичного процесса), КП — самостоятельное заболевание, которое всегда должно фигурировать в рубрике основного заболевания. Ее не совсем точными синонимами являются лобарная или долевая пневмония, а также плевропневмония. Эти синонимы подчеркивают наиболее важные морфологические признаки КП: поражение доли целиком, фибринозный экссудат в альвеолах, фибринозный плеврит.
Возбудителями являются как правило пневмококки I-IY типов, редко КП вызывается диплобациллой Фридлендера. Острое начало заболевания, обычно после охлаждения и вне контактов с больными людьми позволяет рассматривать КП как аутоинфекционное заболевание на аллергической основе. Стадии развития КП: стадия прилива (серозное воспаление длительностью около 1 суток), стадия опеченения (красное — фибринозно-геморрагическое воспаление, серое — фибринозное воспаление, длится 7-8 дней), стадия разрешения (рассасывание экссудата, длится до 2 недель).
Важнейшим морфологическим признаком КП является мономорфизм поражений.
Осложнения КП и БП: карнификация легочной ткани и абсцедирование (при нарушении нормального рассасывания экссудата), трансформация фибринозного плеврита в эмпиему плевры, развитие фибринозного перикардита, серозного или гнойного миокардита, полпозно-язвенного эндокардита правого сердца, медиастинита, менингита, абсцессов головного мозга, гнойных артритов, остеомиелита, перитонита.
Болезнь легионеров.
Эпидемическое заболевание, вызванное грамотрицательной бациллой Legionella pneumophila. Была впервые зарегистрирована в Филадельфии в июле 1976 г среди участников съезда Американского военного легиона. Было выявлена прямая связь заболевания с бытовыми кондиционерами, в которых данный микроб нашел для себя подходящие условия для размножения. Кондиционеры и послужили источником заражения большого числа легионеров. В дальнейшем было установлено, что микробы могут передаваться через питьевую воду в летнее время года. Заболеванию более подвержены курящие, люди пожилого возраста, пациенты с иммунодефицитами (кортикостероидная терапия). Патоморфологические изменения: макро — тяжелая полилобарная сливная бронхопневмония с частым плевритом; микро — гнойный экссудат в альвеолах, гиперплазия альвеолярного эпителия, тромбоз капилляров альвеолярных перегородок.
Клинически — кашель, симптомы тяжелой интоксикации с головной болью, высокой температурой и ознобом, болями в животе, поносом, протеинурией.
Межуточная (интерстициальная, атипичная) пневмония — экссудат не накапливается в просветах альвеол, поэтому аускультативно не выслушиваются мелкопузырчатые хрипы и другие звуки, типичные для пневмонии, однако имеется лихорадка и прогрессирующая гипоксия. То есть клиника пневмонии налицо, но аускультативных данных за нее нет. В этом и есть атипизм таких интерстициальных пневмоний. Вызываются вирусами (в т.ч. вирусами гриппа А и В), риккетсиями, хламидиями (пситтакоз), микоплазмами, вирусом краснухи, ветрянки, лихорадки Q. Развитию таких пневмоний способствует плохое питание, алкоголизм. Морфологически интерстициальная пневмония может быть очаговым или лобарным процессом, но плеврит развивается очень редко. Альвеолы пустые или содержат белковую жидкость, нередко образуются гиалиновые мембраны. После выздоровления морфологическая структура легких восстанавливается обычно полностью. При присоединении вторичной бактериальной флоры морфология пневмонии становится обычной.
РЕСПИРАТОРНЫЙ ДИСТРЕСС-СИНДРОМ (РДС).
1. РДС у новорожденных — иначе «болезнь гиалиновых мембран». Связан с дефицитом сурфактанта и незрелости всех компонентов легочной ткани. В норме альвеолы новорожденного освобождаются от остатков амниотической жидкости через 6 часов после родов. Клинически этот период характеризуется временным тахипноэ. Если из-за незрелости легочной ткани этот период пролонгируется, то на этом фоне может возникнуть РДС. Клинически он характеризуется картиной быстро или постепенно нарастающей легочной недостаточности, что требует искусственной вентиляции легких. Как осложнение этого пособия возможны пневмоторакс и интерстициальная эмфизема легких. На рентгенографии отмечается повышенная плотность легочной ткани. При вскрытии легкие тяжелые, плотные и маловоздушные. Гистологически в альвеолах и терминальныех бронхиолах отложения эозинофильных масс из белка и фибрина, однако наиболее важным является картина ателектаза альвеол из-за недостатка сурфактанта. Кроме этого имеются очаговые интраальвеолярные и интерстициальные кровоизлияния. Частота РДС у новорожденных ПОВЫШАЕТСЯ при недоношенности (60-80% при рождении на сроке 28 недель, и 1% при родах на сроке 38 недель), кесаревом сечении, особенно раннем, при сахарном диабете у матери, многоплодной беременности. Вес новорожденных с РДС обычно выше 1500 гр. РДС также может возникнуть и у доношенных и переношенных детей при аспирации мекония в случаях интранатальной асфиксии, сепсисе, гипоплазии легких. РДС чаще возникает у новорожденных мальчиков. Частота РДС СНИЖАЕТСЯ при внутриутробной гипоплазии плода, внутриутробной инфекции, при артериальной гипертонии у матери.
2. РДС у взрослых иначе называется «диффузное альвеолярное повреждение», так как этот синдром неспецифичен и его морфолгия одинакова при разных типах повреждения. РДС у взрослых возникает при респираторных вирусных инфекциях, сепсисе, шоке, ожогах, острых иммунокомплексных повреждениях легких, механической травме легких, жировой эмболии, аспирации желудочного содержимого, интенсивной ингаляции кислорода, оксидов азота, курении, вдыхании БОВ, паров металлов, использовании наркотиков, салицилатов, при острой лучевой болезни, остром панкреатите, различных трансфузиях, возникновении острого сердечно-легочного шунтирования и др. причинах. В основе лежит острое повреждение эндотелия альвеолярных капилляров, что приводит к образованию отека, богатого белками. Этот вид отека легких более стоек, чем гемодинамический отек, поскольку накапливающаяся в альвеолах белковая жидкость обладает высоким оноктическим давлением и притягивает к себе воду. Накапливающийся в альвеолах фибрин-мономер инактивирует сурфактант, что приводит к развитию микроателектазов, появлению гиалиновых мембран. В просветах альвеол накапливаются слущенные альвеолоциты (особенно I типа), нейтрофилы и макрофаги. Нейтрофилы и макрофаги, выделяя цитокины и особенно ТНФ, вторично подавляют продукцию сурфактанта. Через несколько дней происходит пролиферация альвеолоцитов II порядка, что в дальнейшем вызывает образование склеротических процессов в альвеолярных перегородках и внутри альвеол в виде т.н. телец Массона, состоящих из округлых и крупных (размером с альвеолу) скоплений фибробластов концентрической структуры. Эти склеротические изменения могут быть обратимы (но не у всех больных). Клинически РДС у взрослых характеризуется тахипноэ, укороченным дыханием, цианозом. Развивается шунтирование легочного кровотока, что в результате приводит к острой тяжелой гипоксии. В целом, летальность около 50%.
Дата добавления: 2014-02-02; просмотров: 2334; Опубликованный материал нарушает авторские права? | Защита персональных данных
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Для студентов недели бывают четные, нечетные и зачетные. 9909 — | 7692 — или читать все…
Читайте также:
Источник

Тема лекции: Бронхиты у детей Кафедра факультетской педиатрии с курсом детских болезней лечебного факультета Доцент, к. м. н. Кирьянова З. П.

Классификация неспецифических бронхолегочных болезней у детей 1. Бронхиты 2. Пневмонии острые 3. Хроническая пневмония 4. Бронхолегочная дисплазия (БЛД) 5. Пороки развития трахеи, бронхов, легких и легочных сосудов 6. Альвеолиты 7. Плевриты 8. Бронхиальная астма

Бронхит – воспалительное заболевание бронхов без очаговых и инфильтративных поражений легочной ткани.

Этиология бронхитов § Чаще: вирусная инфекция § Реже: бактериальная флора, микоплазма, хламидии § Активация эндогенной (собственной) микрофлоры

Распространенность и заболеваемость острых бронхитов у детей § 100 -200 заболеваний на 1000 детей в год § Дети до 1 года – 75: 1000 детей § Дети до 3 х лет – 200: 1000 детей

Предрасполагающие факторы: § Физические факторы: — сухой и холодный воздух радиационные воздействия § Химические факторы: — ирританты находящиеся в атмосферном воздухе (аммиак, сероводород, сигаретный дым, диоксид серы и пары хлора, окислы азота, воздействие пыли (бытовое и промышленное загрязнение воздуха) § Нарушение механизмов мукоцилиарного клиренса – приобретенные и врожденные § Патология клеточного и гуморального иммунитета – первичные и вторичные иммунодефициты § Наличие хронических очагов инфекции в носоглотке – тонзиллиты, синуситы, аденоидные вегетации § Аспирационный синдром

Классификация бронхитов 1. 2. 3. 4. 5. 6. 7. 8. Острый бронхит (простой) Острый обструктивный бронхит Бронхиолит Острый облитерирующий бронхиолит Рецидивирующий бронхит Рецидивирующий обструктивный бронхит Хронический бронхиолит (с

Острый простой бронхит – воспалительное поражение слизистой оболочки бронхов без клинических признаков бронхообструкции преимущественно вирусной или вируснобактериальной природы

Патогенез § Инфицирование бронхов аэрогенным, бронхогенным или гематогенным путем § Отек слизистой оболочки стенки бронхов § Наличие патологического секрета § Снижение эвакуаторной способности бронхов § Нарушение воздухопроводящей функции § Изменение вентиляции легких § Регенерация бронхиального эпителия на 3 -4 день болезни § Восстановление цилиарного эпителия к 3 нед. заболевания

Клиника § Гипертермия 2 -3 дня, при аденовирусной и микоплазменной до 10 дн. и более. § Кашель сухой, а затем влажный, 5 -8 дней. При RS-инфекции кашель более 2 недель, при микоплазменной – 4 -6 недель § Одышка и цианоз отсутствуют § Аускультативные данные – рассеянные сухие хрипы (реже непостоянные влажные средне и крупнопузырчатые) § Перкуторные данные – перкуторный звук обычно не изменяется
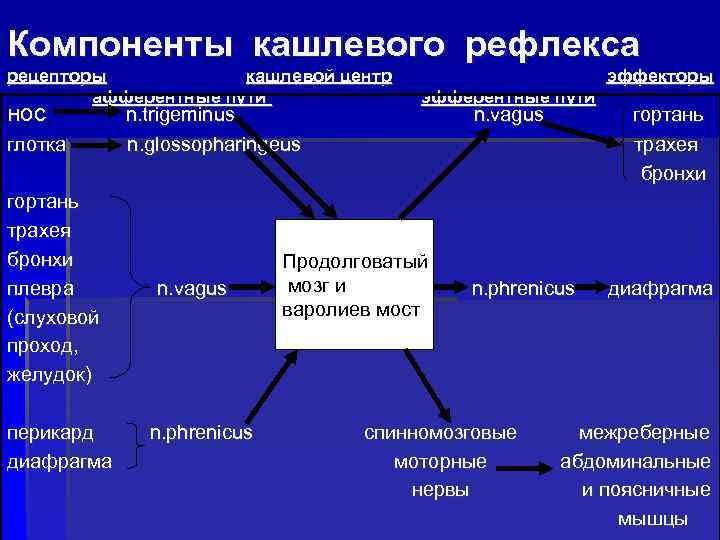
Компоненты кашлевого рефлекса рецепторы кашлевой центр афферентные пути нос глотка гортань трахея бронхи плевра (слуховой проход, желудок) перикард диафрагма n. trigeminus n. glossopharingeus n. vagus n. phrenicus эффекторы эфферентные пути Продолговатый мозг и варолиев мост n. vagus n. phrenicus спинномозговые моторные нервы гортань трахея бронхи диафрагма межреберные абдоминальные и поясничные мышцы

Диагностика § Рентгенологические данные – усиление легочного рисунка в прикорневых и базальных отделах легких § Анализ крови – незначительные воспалительные изменения, умеренное ускорение СОЭ § Изменения при пневмотахометиии

Основные принципы лечения: § § § § Режим – полупостельный Обильное питье Диета: молочно-растительная Противовирусная терапия: интерферон, ремантадин (с 7 лет) (альгирем с 1 года), арбидол При иммунодефиците – иммуноглобулин, иммуномодуляторы Антибиотики в большинстве случаев не показаны. Показания для назначения антибиотиков – явные очаги бактериальной инфекции, хламидийная и микоплазменная инфекция Аэрозольные ингаляции – соляно – щелочные Отхаркивающие средства Противокашлевые Муколитики Постуральный дренаж Вибрационный массаж Электропроцедуры не обязательны
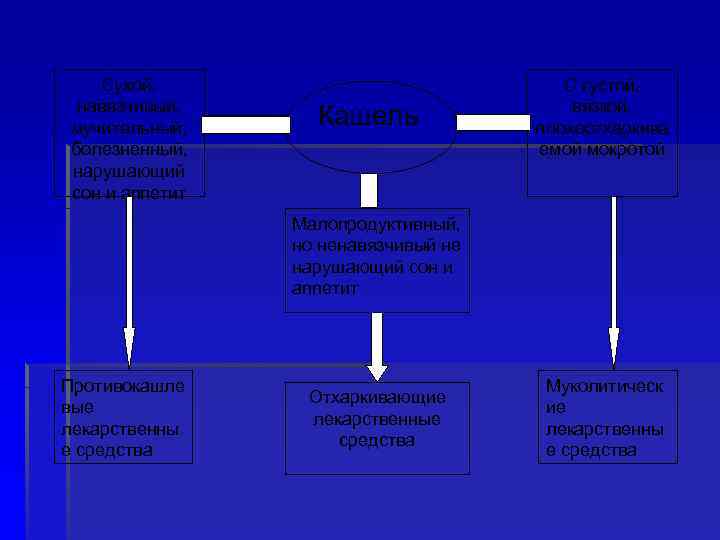
Сухой, навязчивый, мучительный, болезненный, нарушающий сон и аппетит Кашель С густой, вязкой, плохоотхаркива емой мокротой Малопродуктивный, но ненавязчивый не нарушающий сон и аппетит Противокашле вые лекарственны е средства Отхаркивающие лекарственные средства Муколитическ ие лекарственны е средства

Классификация лекарственных средств, используемых при кашле у детей Противокашлевые I. Центрального действия II. Периферичес кого действия 1. Наркотические 2. Ненаркотические Кодеин Бутамират (синекод) Глауцин (глаувент) Окселадин (тусупрекс, пакселадин) Пентоксиверин (седотуссин) Декстрометорфан (фервекс от сухого кашля) Этилморфин Димеморфан Преноксдиазин (либексин) Леводропропизин (левопронт)

Классификация лекарственных средств, используемых при кашле у детей Муколитическ ие Амброксол Бромгексин Ацетилцистеин Карбоцистеин Месна Протеолитически е ферменты Отхаркивающие Рефлективного действия Резорбтивного действия Гвайфенезин Мукалтин Термопсис Алтей Солодка Подорожник Чабрец и др Натрий йодид Калий йодид Натрий гидрокарбонат Терпингидрат Комбиниров анные Солутан Аскорил Стоптуссин Туссин плюс Бронхолитин И др.

Обструктивный бронхит – острый бронхит в клинике которого преобладают явления бронхиальной обструкции в следствие отека бронхов, гиперсекреции слизи и бронхоспазма

Этиология обструктивного бронхита: § Респираторно – синцитиальный вирус (50%) § Вирус парагриппа § Микоплазма § Хламидии § Вирус гриппа § Аденовирус

Клинические критерии диагностики обструктивного бронхита § Удлиненный свистящий выдох, нередко слышный дистанционно § При осмотре вздутая грудная клетка § Участие в акте дыхания вспомогательной мускулатуры § Кашель сухой, приступообразный § Перкуторно: коробочный оттенок легочного звука § Аускультативно: обилие сухих, свистящих и средне- и крупнопузырчатых влажных хрипов

Параклинические критерии обструктивного бронхита § Рентгенологически: горизонтальное расположение ребер на диафрагме, удлинение легочных полей, усиление корней легких, низкое стояние уплощенных куполов диафрагмы, повышение прозрачности легочных полей § ОАК: лейкопения, лимфоцитоз

Лечение § Кислородотерапия § Муколитики с последующим вибрационным массажем в дренажных положениях § При бронхоспазме – эуфиллин 4 -6 мг/кг/раз.

Бронхиолит – воспалительное паражение терминальных отделов бронхиального дерева при ОРВИ преимущественно у детей раннего возраста, сопровождающееся выраженной и часто резистентной к терапии дыхательной недостаточностью

Клинические критерии бронхиолита: § Высокая вероятность RS – инфекции (90 – 95%), реже аденовирусная инфекция § Состояние ребенка тяжелое с развитием ДН § Экспираторная одышка § Общий цианоз кожных покровов § Аускультатаивно: масса рассеяных мелкопузырчатых хрипов § Перкуторный звук – коробочный § Дыхательная недостаточность явно превалирует над проявлениями инфекционного токсикоза § Тахикардия, ослабление сердечных тонов § Дыхательная недостаточность I – III степени

Критерии диагностики бронхиолита по Ogerro et al Симптом Одышка более 40 в мин Свистящий шум на выдохе Втяжение межреберий Диффузные мелкопузырчатые хрипы Сухой кашель Повышение температуры тела Повышение прозрачности легочного рисунка на рентгенограмме Для диагноза бронхиолит ≥ Баллы 1 2 1 1 2 6

Параклинические критерии бронхиолита § ОАК: лимфоцитоз, лейкопения § Рентгенологически: усиление сосудистого рисунка по типу «перибронхиальных уплотнений» , повышенная прозрачность легких, ателектазы

Лечение § § § § Стационар, ПИТ Оксигенотерапия (маска, ИВЛ) Антибиотики ИТ Глюкокортикоиды (в тяжелых случаях) Сальбутамол, эуфиллин Муколитики Постуральный дренаж, вибрационный массаж

Острый облитерирующий бронхиолит – заболевание бронхов вирусного или иммунопатологического происхождения, которое приводит к облитерации бронхиол и артериол одного или нескольких участков легких

Причины облитерирующего бронхиолита: § Инфекции: RS-вирус, аденовирус, Mycoplasma pneumonia, РСВ, ЦМВ, ВИЧ, корь, грипп, коклюш, ВУИ § Посттрансплантационные осложнения (пересадка органов) § Диффузные заболевания соединительной ткани (ревматоидный артрит, СКВ, синдром Шегрена) § Осложнения медикаментозной терапии (Dпенициламин, препараты золота, сульфасалазин) § Ингаляции токсических веществ (оксиды серы, азота, фосген и др. ) § Воспалительные заболевания кишечника § Осложнения лучевой терапии § Синдром Стивенса – Джонсона § Идиопатический (криптогенный) облитерирующий бронхит

Клиника § Напоминает острый бронхиолит, но одышка прогрессирует – это кардинальный признак заболевания ( в начале – при физической нагрузке, затем быстрое нарастание тяжести диспноэ и появление одышки при малейшем напряжении). На поздних стадиях заболевания диффузный цианоз, участие в дыхании вспомогательной мускулатуры, «пыхтящее» дыхание. Формирование гипертензии малого круга и «легочного сердца» . Возможно развитие бронхоэктазов и хронического пневмосклероза

Диагностика § Данные анамнеза, клиники, физикального исследования. § Рентгенологическая картина грудной клетки (признаки гипервоздушности, сетчатость легочного рисунка), результаты других исследований (ОАК, газовый состав крови), компьютерная томография, гистологическое исследование. § Прогноз неблагоприятный, летальность 50 60%

Лечение § § § ПИТ Неотложные мероприятия Антибиотики Кортикостероиды Гепаринотерапия Постуральный дренаж, массаж

Рецидивирующий бронхит – без явлений обструкции, эпизоды которого повторяются 2 -3 раза и более в течение 1 -2 лет. Клинические проявления в течение 2 недель и более

Этиология § § ОРВИ (грипп В, парагрипп и др. ) Пневмококк Микоплазма Бактериально – вирусные ассоциации На формирование РБ оказывают влияние эндогенные и экзогенные факторы

Эндогенные факторы § § Семейная предрасположенность Аномалии конституции Иммунодефицитные состояния Неблагоприятный пре- и постнатальный фон (гестоз, гипоксия и др. )

Экзогенные факторы § Социально – гигиенические (пассивное курение, атмосферные загрязнения) § Климато – географические § Аспирация инородных тел

Клиника § В период обострения РБ развивается диффузный катаральный эндобронхит, гиперсекреция со слизистым или гнойно-слизистым секретом, возможна механическая обструкция бронхов секретом с развитием рефлекторного бронхоспазма. В стадии ремиссии слизистая оболочка бронхов не поражена

Сезонность : ноябрь – февраль. Рецидив с умеренной лихорадкой в течение 2 -4 дней. Кашель сухой, затем влажный 3 -4 недели и дольше. В легких диффузные и разнокалиберные непостоянные сухие и влажные хрипы в течение 3 -4 недель. Хрипы исчезают раньше кашля, жесткое дыхание сохраняется дольше.

Диагноз и лечение по общим принципам терапии острого простого бронхита.

Рецидивирующий обструктивный бронхит (РОБ) – обструктивный бронхит, эпизоды которого повторяются у детей раннего возраста на фоне ОРВИ. В отличие от БА обструкция не имеет приступообразного характера и не связана с воздействием неинфекционных аллергенов.

— РОБ может быть связан с хронической аспирацией пищи. — РОБ является дебютом БА.

Группы риска: § Дети с наличием аллергии в личном или семейном анамнезе § 3 и более эпизодов обструкции

Клиника § В период обострения типичная клиника обструктивного бронхита Лечение § По общим принципам терапии обструктивного бронхита